Wyszukaj w poradnikach
Nadpłytkowość
Krótka teoria
Nadpłytkowość to liczba płytek krwi >450 tys./μl.
Wyróżnia się:
- nadpłytkowość odczynową, do której przyczyn należą:
- infekcje,
- niedokrwistość z niedoboru żelaza,
- anemia hemolityczna,
- utrata krwi (stan po krwotoku, honorowi dawcy krwi),
- stan po splenektomii,
- guzy lite (głównie płuc, trzustki),
- chłoniaki nieziarnicze i chłoniak Hodgkina;
- nadpłytkowość rzekomą, której przyczyną może być:
- krioglobulinemia (występowanie w osoczu patologicznych immunoglobulin; może występować samoistnie – najczęściej u kobiet w średnim wieku lub towarzyszyć innym chorobom),
- fragmentacja erytrocytów lub komórek nowotworowych we krwi;
- nowotwory mielo- lub limfoproliferacyjne – nadpłytkowość wynika z nadprodukcji płytek krwi przez klon nowotworowy:
- nadpłytkowość samoistna,
- przewlekła białaczka szpikowa,
- czerwienica prawdziwa,
- pierwotne włóknienie szpiku,
- niektóre typy zespołów mielodysplastycznych (zespół z izolowaną delecją 5q–);
- nadpłytkowość rodzinną.
Wywiad
- Kiedy stwierdzono nadpłytkowość? Czy już wcześniej występowała ona w wykonywanych morfologiach, czy były inne odchylenia od normy? – należy określić czas trwania nadpłytkowości, ocenić wyniki morfologii pacjenta z przeszłości, jeżeli są dostępne;
- Czy pacjent ma zakrzepicę żył głębokich kończyn dolnych, żył układu wrotnego, żył wątrobowych w wywiadzie? Czy przebył zawał serca, udar mózgu (zakrzepica tętnic)? – zarówno w przypadku czerwienicy prawdziwej, jak i nadpłytkowości samoistnej występuje zwiększone ryzyko zakrzepicy w układzie tętniczym i żylnym, w tym zlokalizowanej w układzie żyły wrotnej; szczególny niepokój powinna wzbudzić zakrzepica u młodych pacjentów ( <45. r.ż.), u pacjentów bez czynników ryzyka oraz zakrzepica nawrotowa;
- Czy zauważył łatwe powstawanie siniaków, wybroczyny na nogach, rękach lub tułowiu? Czy zdarzyły mu się krwawienia z nosa lub dziąseł, przedłużające się krwawienie po urazie lub zabiegu stomatologicznym? – przy szczególnie wysokiej liczbie płytek (>1500 tys./μl) może dochodzić do skazy krwotocznej przypominającej płytkową (nabytej choroby von Willebranda); ponadto, wytwarzane w nadmiarze płytki mogą być niesprawne czynnościowo;
- Czy wystąpiły parestezje dystalnych części kończyn, mroczki, przemijające zaburzenia widzenia, ból i zawroty głowy, szumy w uszach? Czy dochodzi do bolesnego zasinienia dystalnych części kończyn (erytromelalgia)? – są to objawy zaburzeń mikrokrążenia występujących w zespole zwiększonej lepkości w przebiegu nadpłytkowości samoistnej i czerwienicy prawdziwej;
- Czy wystąpiły zaburzenia świadomości, widzenia, ból głowy, priapizm? – objawy zaburzeń mikrokrążenia związanego z leukostazą w przebiegu przewlekłej białaczki szpikowej;
- Czy pacjent skarży się na świąd występujący po gorącej kąpieli? – charakterystyczny objaw czerwienicy prawdziwej wynikający z degranulacji bazofilów;
- Czy występują objawy ogólne: gorączka, dreszcze, nocne poty, niezamierzona utrata masy ciała, nadmierne zmęczenie, osłabienie? Czy pacjent zgłasza bóle brzucha, uczucie pełności (mogą być związane ze splenomegalią)? – objawy te powinny skierować diagnostykę w stronę chorób rozrostowych szpiku;
- Czy w wywiadzie rodzinnym występuje niewyjaśniona nadpłytkowość? – budzi to podejrzenie nadpłytkowości rodzinnej;
- Czy miał w ostatnim czasie objawy infekcji? Jeśli tak, to jakie? – choroby zakaźne mogą wywołać nadpłytkowość odczynową;
- Czy pacjent ma stwierdzoną niedokrwistość z niedoboru żelaza? Czy ma objawy krwawienia z przewodu pokarmowego, moczowo-płciowego i oddechowego obecnie lub w wywiadzie? – należy pogłębić wywiad o pytania dotyczące objawów oraz możliwych przyczyn niedoboru żelaza;
- Czy pacjent przebył niedawno operację, doznał poważnego urazu? Czy jest honorowym dawcą krwi? – utrata krwi może prowadzić do odczynowej nadpłytkowości;
- Czy pacjent przebył splenektomię? Czy choruje na anemię sierpowatokrwinkową? – asplenia zmniejsza usuwanie płytek krwi z krążenia, prowadząc do nadpłytkowości;
- Czy pacjent ma zaburzenia hematologiczne w wywiadzie: anemia hemolityczna, białaczki, chłoniaki, zespół mielodysplastyczny, czerwienica prawdziwa? – nadpłytkowość może pojawić się w obrazie klinicznym tych schorzeń;
- Czy pacjent pali? Czy zauważył zmianę charakteru kaszlu, duszność, ból w klatce piersiowej, krwioplucie, utratę masy ciała, nawracające zapalenia płuc? – objawy raka płuc;
- Czy pacjent zgłasza dyskomfort w jamie brzusznej, wzdęcie, brak łaknienia, utratę masy ciała, biegunkę, nudności, wymioty, żółtaczkę, ból w nadbrzuszu lub pleców/barku? – objawy raka trzustki.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Ocena stanu ogólnego:
- stan świadomości, kontakt z pacjentem – zespół nadmiernej lepkości może powodować zaburzenia świadomości;
- jeżeli pacjent zgłasza utratę masy ciała lub ma nadwagę, należy go zmierzyć, zważyć i obliczyć BMI – utrata masy ciała może sugerować nowotwór, w tym choroby rozrostowe układu krwiotwórczego.
- Ocena parametrów życiowych:
- ciśnienie tętnicze krwi – czerwienica może powodować nadciśnienie tętnicze, masywna utrata krwi może skutkować hipotonią i wstrząsem;
- HR – tachykardia jako mechanizm kompensacyjny utraty krwi i spadku ciśnienia tętniczego;
- liczba oddechów na minutę – tachypnoe w przebiegu wstrząsu;
- temperatura – gorączka może wystąpić w przebiegu chorób rozrostowych układu krwiotwórczego, infekcji.
- Oglądanie skóry i błon śluzowych:
- sinoczerwone zabarwienie nosa, warg i uszu – objawy zespołu nadmiernej lepkości w przebiegu czerwienicy;
- ciemnoczerwone zabarwienie skóry twarzy (plethora), małżowin usznych; sinica obwodowa; przekrwienie i zaczerwienienie błon śluzowych jamy ustnej i spojówek; napadowe zaczerwienienie i ocieplenie kończyn, zwłaszcza palców, częściej stóp niż rąk, z towarzyszącym piekącym bólem (erytromelalgia) – objawy czerwienicy prawdziwej;
- zażółcenie – niedokrwistość hemolityczna, zaburzenia funkcji wątroby, rak trzustki;
- sucha skóra, bolesne pęknięcia kącików ust; paznokcie: blade, kruche, z podłużnymi rowkami; włosy: cienkie, łamliwe, o rozdwojonych końcach, łatwo wypadające – długotrwała niedokrwistość z niedoboru żelaza;
- drobne wybroczyny na powierzchniach wyprostnych kończyn, tułowia (rzadko twarzy) i w błonie śluzowej jamy ustnej; wylewy podskórne – objawy skazy płytkowej;
- limfadenopatia – może sugerować chorobę rozrostową lub infekcję.
- Badanie brzucha:
- splenomegalia, hepatomegalia – charakterystyczne dla chorób mieloproliferacyjnych (powiększenie śledziony u 70% pacjentów z czerwienicą prawdziwą, wątroby – u 40%; umiarkowane powiększenie śledziony u 10–15% chorych z nadpłytkowością samoistną).
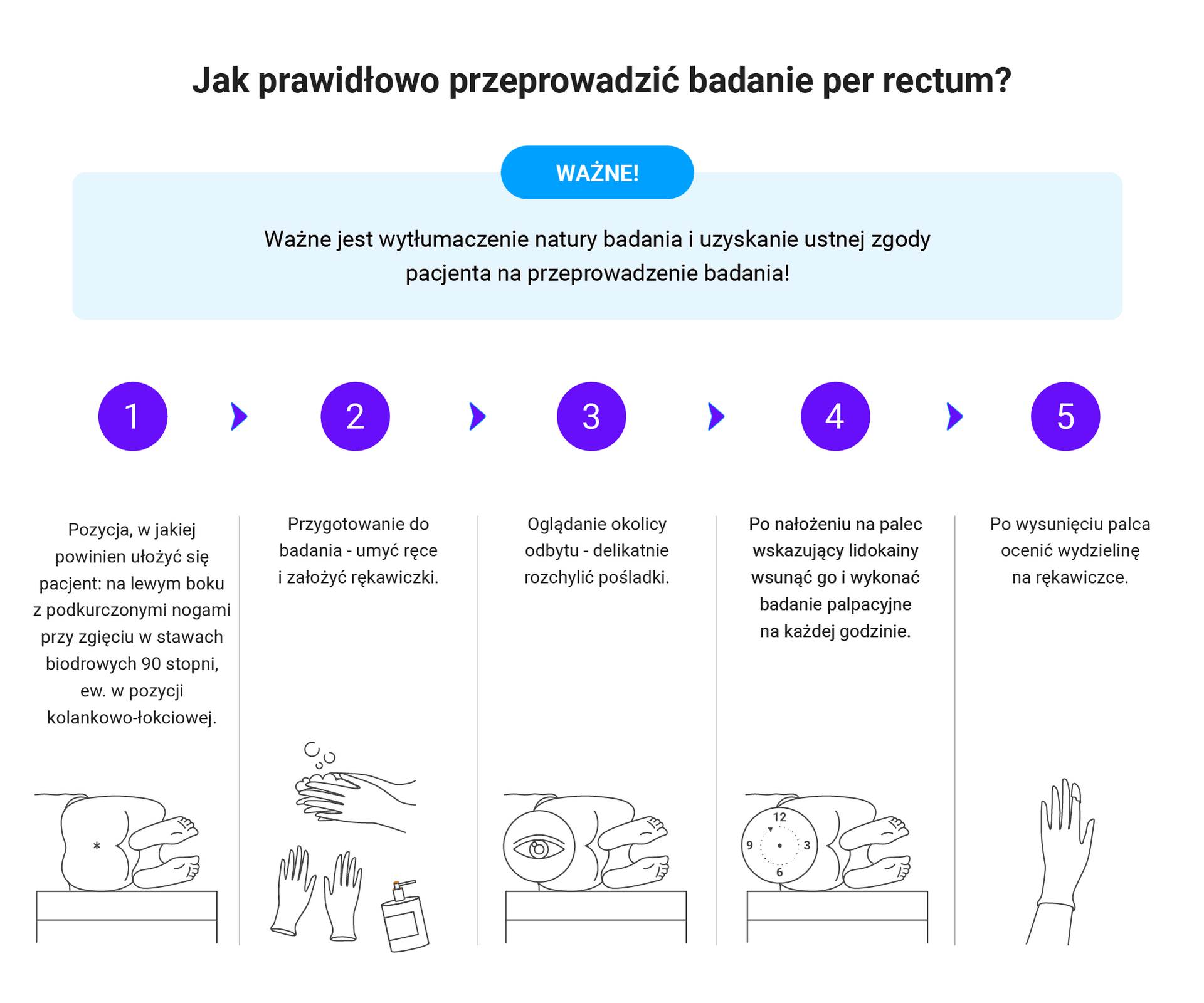
- Badanie per rectum:
- koniecznie u każdego pacjenta z podejrzeniem
- koniecznie u każdego pacjenta z podejrzeniem
- Badanie kończyn dolnych:
- obecność obrzęku, porównanie obwodu kończyn – asymetryczny obrzęk typowy dla zakrzepicy żył głębokich;
- ucieplenie kończyny – zwiększone w przypadku zakrzepicy;
- tkliwość lub bolesność uciskowa;
- poszerzenie żył powierzchownych.
- Badanie per rectum:
- koniecznie u każdego pacjenta z podejrzeniem krwawienia z przewodu pokarmowego.
Uwaga! Czerwona flaga!
Nadpłytkowość, której towarzyszą:
- zmiany dotyczące innych linii krwinkowych (erytrocytów, leukocytów – szczególnie obecność blastów w rozmazie krwi), splenomegalia, objawy ogólne (utrata masy ciała, gorączka, nocne poty, dreszcze), objawy naczynioruchowe – podejrzenie choroby rozrostowej szpiku:
- nadpłytkowości samoistnej (znaczna nadpłytkowość, której może towarzyszyć leukocytoza),
- przewlekłej białaczki szpikowej (leukocytoza z przesunięciem w lewo, płytki krwi w normie/podwyższone/obniżone, zwiększona liczba bazofilów),
- czerwienicy prawdziwej (leukocytoza, nadpłytkowość, erytrocytoza, świąd po gorącej kąpieli),
- pierwotnego włóknienia szpiku (w początkowej fazie komórkowej – nadpłytkowość, leukocytoza z neutrofilią i towarzysząca niedokrwistość),
- zespołu mielodysplastycznego (cytopenie w linii czerwonokrwinkowej i/lub leukocytarnej, zazwyczaj także w megakariocytowej, wyjątek: zespół z izolowaną delecją 5q–)
→ założyć kartę DiLO i pilnie skierować do hematologa (zapewne niezbędna okaże się biopsja szpiku);
- fusowate lub krwiste wymioty, smolisty stolec – objawy krwawienia z górnego odcinka przewodu pokarmowego (utrata krwi jako przyczyna małopłytkowości lub krwawienie w wyniku zaburzeń czynności płytek krwi w przebiegu nadpłytkowości) → pilnie skierować na SOR, pacjent powinien mieć wykonaną gastroskopię z próbą zatamowania krwawienia w ciągu 24 h (lub 12 h, jeśli źródłem krwawienia są żylaki przełyku);
- powiększenie wątroby, ból, narastające wodobrzusze, żółtaczka i inne cechy niewydolności wątroby – podejrzenie zespołu Budda–Chiariego (zakrzepicy żył wątrobowych) → pilnie skierować do szpitala do oddziału chorób wewnętrznych;
- obrzęk jednej kończyny dolnej, bolesność w przebiegu żył głębokich, poszerzone żyły powierzchowne, inne czynniki ryzyka zakrzepicy, żylna choroba zakrzepowo-zatorowa w wywiadzie – podejrzenie zakrzepicy żylnej → skierować do szpitala do oddziału chorób wewnętrznych;
- dyskomfort w jamie brzusznej, wzdęcie, brak łaknienia, utrata masy ciała, biegunka, nudności, wymioty, żółtaczka, ból w nadbrzuszu lub pleców/barku – podejrzenie nowotworu trzustki → założyć kartę DiLO i pilnie skierować do poradni onkologicznej/gastrologicznej;
- palenie papierosów w wywiadzie, zmiana charakteru kaszlu, duszność, ból w klatce piersiowej, krwioplucie, utrata masy ciała, nawracające zapalenia płuc – podejrzenie nowotworu płuc → założyć kartę DiLO i pilnie skierować do poradni onkologicznej/pulmonologicznej.
Postępowanie diagnostyczne
- Morfologia krwi obwodowej z rozmazem:
- płytki krwi – nadpłytkowość PLT >450 tys./μl;
- parametry czerwonokrwinkowe (Hb, RBC, hematokryt) – obniżone w niedokrwistości z niedoboru żelaza, MDS, pierwotnym włóknieniu szpiku, po utracie krwi; podwyższone w czerwienicy prawdziwej;
- MCV, MCH, MCHC – obniżone w niedokrwistości z niedoboru żelaza, w normie w przypadku utraty krwi, chorobach rozrostowych szpiku;
- leukocyty:
- obniżone: niedobór żelaza (u 10% pacjentów), MDS;
- podwyższone: infekcje (neutrofilia), przewlekła białaczka szpikowa, nadpłytkowość samoistna, ostra niedokrwistość pokrwotoczna.
- Retikulocyty (norma: 0,5,–1,5%; 20–100 tys./μl przy braku niedokrwistości; w przypadku niedokrwistości taki wynik w liczbach bezwzględnych należy uznać za zbyt niski – produkcja retikulocytów powinna wzrosnąć; rozważ, czy nie występuje zaburzenie wytwarzania RBC):
- podwyższone: ostra niedokrwistość pokrwotoczna (ale nie bezpośrednio po krwotoku), niedokrwistości niedoborowe po leczeniu;
- obniżone: uszkodzenie szpiku (np. w przebiegu chorób rozrostowych), nieleczone niedokrwistości niedoborowe.
- OB, CRP – podwyższone w przypadku infekcji.
- Gospodarka żelaza – diagnostyka niedokrwistości mikrocytowych:
- żelazo,
- TIBC (całkowita zdolność wiązania żelaza ∼ miara stężenia transferyny),
- wysycenie transferyny,
- stężenie ferrytyny (najlepszy wyznacznik niedoboru żelaza przy braku stanu zapalnego, badanie dostępne w ramach budżetu powierzonego diagnostycznego),
- stężenie wolnego receptora dla transferyny (niedostępne w POZ).
Zalecenia
Niedokrwistość z niedoboru żelaza
- Konieczne jest ustalenie przyczyny niedoboru (szczególnie u mężczyzn i kobiet po menopauzie) – patrz: “Niedokrwistość”, sekcja: Postępowanie diagnostyczne.
- Leczenie niedokrwistości z niedoboru żelaza – patrz: “Niedokrwistość”, sekcja: Leczenie.
- Po zakończeniu leczenia należy wykonać kontrolną morfologię (nadpłytkowość powinna ustąpić w ciągu 1–2 miesięcy).
Nadpłytkowość związana z infekcją
- Należy leczyć infekcję będącą przyczyną nadpłytkowości odczynowej.
- Nie ma wskazań wynikających wyłącznie ze zwiększonej (nawet znacznie) liczby płytek do stosowania leków przeciwpłytkowych, przeciwkrzepliwych i cytoredukcyjnych.
- Po zakończeniu leczenia należy wykonać kontrolną morfologię (nadpłytkowość powinna ustąpić w ciągu 2 tygodni od infekcji wirusowej, ale może utrzymywać się miesiące w przypadku przewlekłych zakażeń).
Utrzymująca się / pogarszająca / niewyjaśniona nadpłytkowość
- Jeżeli w kolejnych badaniach utrzymuje się wysoka liczba płytek krwi bez ustalonej przyczyny lub po ustąpieniu infekcji / niedoboru żelaza / innego czynnika wywołujacego, należy skierować pacjenta do hematologa w celu dalszej diagnostyki (biopsja szpiku, badania molekularne krwi).
Przykładowa wizyta
Wywiad
Pacjentka (lat 75) zgłosiła się na wizytę w celu konsultacji wyników badań laboratoryjnych. Wykonała prywatnie okresowe badania, m.in. morfologię krwi – leukocyty 58 tys., neutrofile 32 tys., monocyty 5,5 tys., bazofile 0,8 tys., płytki krwi 600 tys., parametry czerwonokrwinkowe w normie. Pacjentka nie zgłasza żadnych dolegliwości; neguje infekcje w ostatnim czasie, utratę masy ciała, gorączkę, bóle brzucha czy głowy, osłabienie, złe samopoczucie. W wywiadzie – cukrzyca typu 2, stabilna choroba niedokrwienna serca, hipercholesterolemia. Przewlekłe przyjmuje metforminę 1 g 2 x dz., dapagliflozynę 10 mg 1 x dz., kwas acetylosalicylowy 75 mg 1 x dz., peryndopryl 8 mg 1 x dz., atorwastatynę 40 mg 1 x dz., wit. D3 2000 IU. Pacjentka neguje występowanie innych chorób przewlekłych, przyjmowanie innych leków, alergie i uczulenia na leki.
Badanie przedmiotowe
Stan ogólny dobry. Pacjentka z zachowanym kontaktem słowno–logicznym. Temperatura 36,6 oC. Skóra czysta, bez wykwitów, cech krwawienia, prawidłowo ucieplona. Gardło blade, migdałki bez nalotów, śluzówki różowe. Węzły podżuchwowe, nadobojczykowe, pachowe niewyczuwalne palpacyjnie. Osłuchowo nad oboma polami płucnymi szmer pęcherzykowy prawidłowy. Tony serca czyste, miarowe HR 75/min. RR 130/80 mmHg. Brzuch miękki, niebolesny w czasie badania palpacyjnego, bez oporów patologicznych. Perystaltyka słyszalna prawidłowo. Wyczuwalna palpacyjnie śledziona. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny. Bez obrzęków obwodowych. Neurologicznie bez zmian. Zakres ruchów biernych i czynnych kończyn stosowny do wieku.
Zalecenia i leczenie
W związku z podejrzeniem przewlekłej białaczki szpikowej wystawiono kartę DiLO i zalecono pilną wizytę lekarską w poradni hematologicznej.
Poinformowano, że w przypadku pogorszenia stanu zdrowia lub nieustępowania objawów konieczna jest pilna konsultacja lekarska.
Kody ICD-10
Nowotwory
Nowotwory in situ
Referencje
- Gajewski, P. (2024). Interna Szczeklika 2024/2025. Medycyna Praktyczna.
- Basak, W., Dwilewicz-Trojaczek, J., & Jędrzejczak, W. (2016). Hematologia Kompendium. Wydawnictwo Lekarskie PZWL.