Wyszukaj w poradnikach
Niedokrwistość
Krótka teoria
Niedokrwistość to obniżenie stężenia hemoglobiny (Hb) do <13 g/dl u mężczyzn i <12 g/dl u kobiet (<11 g/dl w okresie ciąży i <10 g/dl w połogu), przeważnie z proporcjonalnym zmniejszeniem hematokrytu i liczby krwinek czerwonych.
Ze względu na nasilenie niedokrwistość klasyfikowana jest jako:
- łagodna: Hb 10–12 g/dl u kobiet i 10–13 g/dl u mężczyzn,
- umiarkowana: Hb 8–9,9 g/dl,
- ciężka: Hb 6,5–7,9 g/dl,
- zagrażająca życiu: Hb <6,5 g/dl.
Niedokrwistość przewlekła może przebiegać bezobjawowo lub dawać niespecyficzne objawy ogólne, dlatego tak istotna jest okresowa kontrola morfologii krwi obwodowej. Jej rozpoznanie powinno skłaniać do przeprowadzenia szerszej diagnostyki w celu ustalenia przyczyny.
Różnicowanie przyczyn niedokrwistości
| Przyczyna niedokrwistości | Obraz morfologii | Inne cechy |
|---|---|---|
Ostre krwawienie uraz masywne krwawienie z przewodu pokarmowego, układu moczowego lub dróg rodnych Należy zwrócić szczególną uwagę na pacjentów stosujących leczenie przeciwkrzepliwe, ponieważ nawet niewielki uraz może prowadzić u nich do znacznej utraty krwi i szybkiego rozwinięcia ostrej niedokrwistości pokrwotocznej. | początkowo morfologia krwi obwodowejmoże być prawidłowa po 3–4 godzinach pojawia się niedokrwistość normocytowa, normochromiczna, wynikająca z wyrównawczego zwiększenia objętości osocza retikulocytoza – narasta stopniowo, maksimum osiąga po 7–10 dniach, co odzwierciedla wzmożoną erytropoezę leukocytozaz neutrofilią – odpowiedź stresowa początkowo może wystąpić małopłytkowość, a następnie odczynowa trombocytoza w kolejnych dniach | cechy wstrząsu hipowolemicznego (tachykardia, hipotensja, bladość, zimna skóra, oliguria, zaburzenia świadomości) laboratoryjne cechy koagulopatii ze zużycia, szczególnie w przebiegu masywnego krwawienia: obniżone stężenie fibrynogen wydłużenie PT/INR oraz APTT narastająca trombocytopenia (zużycie płytek) wzrost produktów degradacji fibryny (FDP, D-dimery) |
Niedobór żelaza przewlekła utrata krwi (przewód pokarmowy, układ moczowy, drogi rodne; u wielokrotnych dawców krwi) zwiększone zapotrzebowanie przy niewystarczającej podaży (ciąża – szczególnie II i III trymestr, laktacja, okres dojrzewania; farmakologiczna stymulacja erytropoezy; leczenie niedoboru witaminy B12) upośledzone wchłanianie żelaza (zakażenie Helicobacter pylori, zanikowe zapalenie błony śluzowej żołądka, stan po gastrektomii, operacjach bariatrycznych lub resekcji jelita; nieswoiste choroby zapalne jelit; celiakia) niedostateczna podaż żelaza w diecie (dieta wegańska, wegetariańska) | niedokrwistość mikrocytowa, hipochromiczna (we wczesnej fazie może być normocytowa, normochromiczna) zwiększony wskaźnik RDW (zwiększona zmienność wielkości krwinek – typowa dla niedoboru żelaza) retikulocyty: prawidłowe lub obniżone (retikulopenia jest charakterystyczna dla niedoboru żelaza z powodu ograniczenia dostępności żelaza do erytropoezy) rozmaz krwi obwodowej: anizocytoza (zróżnicowana wielkość erytrocytów), poikilocytoza (zróżnicowany kształt erytrocytów; np. owalocyty, krwinki „ołówkowe”) leukopenia u ok. 10% pacjentów płytki krwi: prawidłowe lub podwyższone (reaktywna trombocytoza jest częsta, zwłaszcza w istotnym niedoborze żelaza) obniżone stężenie ferrytyny (najczulszy marker niedoboru żelaza; interpretować ostrożnie w obecności stanu zapalnego) zmniejszone wysycenie żelazem transferyny (TSAT) obniżona zawartość hemoglobiny w retikulocytach (CHr / Ret-He) – wczesny marker upośledzonego zaopatrzenia erytropoezy w żelazo Stężenie żelaza w surowicy nie ma znaczenia diagnostycznego, ponieważ charakteryzuje się dużą zmiennością dobową i jest nieprzydatne w ocenie zapasów żelaza | Objawy długotrwałego niedoboru żelaza spaczone łaknienie (pica – np. apetyt na lód, glinę, skrobię) glositis – ból, pieczenie języka, wygładzenie powierzchni języka (zanik brodawek) suchość skóry zajady (angular cheilitis) – bolesne pęknięcia w kącikach ust zmiany troficzne paznokci: bladość, kruchość, podłużne pobruzdowania, w zaawansowanych przypadkach koilonychia zmiany włosów: cienkie, łamliwe, podatne na wypadanie, rozdwojone końcówki Objawy choroby podstawowej Obraz kliniczny może być zdominowany przez symptomy schorzenia odpowiedzialnego za niedobór żelaza (np. utrata krwi z przewodu pokarmowego, choroby zapalne, zaburzenia wchłaniania) |
Niedokrwistość chorób przewlekłych przewlekłe zakażenia bakteryjne, wirusowe, pasożytnicze i grzybicze nowotwory złośliwe (szczególnie nowotwory przewodu pokarmowego, chłoniaki, choroby mieloproliferacyjne) choroby autoimmunologiczne – najczęściej: reumatoidalne zapalenie stawów (RZS) toczeń rumieniowaty układowy (SLE) układowe zapalenia naczyń przewlekła choroba nerek (PChN)– istotny i częsty podtyp niedokrwistości chorób przewlekłych, wynikający z niedoboru erytropoetyny oraz przewlekłego stanu zapalnego | niedokrwistość normocytowa, normochromiczna (w części przypadków może być mikrocytowa – szczególnie w długotrwałym procesie zapalnym) retikulopenia (hamowanie erytropoezy pod wpływem cytokin prozapalnych i zmniejszonej dostępności żelaza) RDW zwykle w normie (co odróżnia ACD od klasycznego niedoboru żelaza; wzrost RDW sugeruje komponent niedoboru żelaza) neutrofilia lub monocytoza (wynik przewlekłego stanu zapalnego; nie zawsze obecne) płytki krwi: często prawidłowe lub podwyższone (reaktywna trombocytoza może towarzyszyć chorobom zapalnym i nowotworowym) Czynnościowy niedobór żelaza to stan, w którym wysycenie transferyny (TSAT) jest obniżone, a jednocześnie ferrytyna pozostaje prawidłowa lub podwyższona Jest to typowe dla sytuacji, w których żelazo jest zmagazynowane, lecz niedostępne dla erytropoezy z powodu wysokiego poziomu hepcydyny i uogólnionej reakcji zapalnej. Typowe konteksty kliniczne: przewlekła choroba nerek (PChN) przewlekła niewydolność serca (HF) nowotwory złośliwe przewlekłe choroby zapalne (np. RZS, nieswoiste zapalenia jelit) | objawy choroby podstawowej, które zwykle dominują w obrazie klinicznym (np. ból i obrzęk stawów w RZS, objawy infekcji, cechy nowotworu, objawy PChN) zwiększone wykładniki stanu zapalnego – podwyższone CRP i/lub OB, zgodnie z przewlekłą aktywacją układu odpornościowego |
Niedobór witaminy B12 choroba Addisona–Biermera (autoimmunologiczne zanikowe zapalenie błony śluzowej żołądka z niedoborem czynnika wewnętrznego IF) stan po gastrektomii, operacjach bariatrycznych(szczególnie typu bypass) lub resekcji jelita krętego wrodzony niedobór czynnika wewnętrznego zanikowe zapalenie błony śluzowej żołądka (różnej etiologii), w tym związane z Helicobacter pylori choroba Leśniowskiego–Crohna (z zajęciem jelita krętego) zespół przerostu bakteryjnego jelita cienkiego (SIBO) zespół Zollingera–Ellisona; przewlekłe leczenie metforminą długotrwałe stosowanie inhibitorów pompy protonowej (IPP) przewlekłe zapalenie trzustki celiakia inwazja bruzdogłowcem szerokim (Diphyllobothrium latum) dieta wegańska, rzadziej wegetariańska niedożywienie alkoholizm(pogorszenie wchłaniania i zaburzenia metabolizmu witaminy B12) | makrocytoza, normochromia erytrocytów; w rozmazie mogą występować megalocyty (duże, owalne erytrocyty charakterystyczne dla niedoborów B12/kwasu foliowego) retikulopenia – efekt upośledzonej erytropoezy megaloblastycznej zwiększony wskaźnik RDW w rozmazie krwi: anizocytoza, poikilocytoza (m.in. owalocyty) leukopenia z neutropenią, często z charakterystyczną hipersegmentacją granulocytów umiarkowana małopłytkowość | Objawy ze strony przewodu pokarmowego (obecne u około połowy pacjentów) utrata smaku chudnięcie pieczenie języka; w badaniu: język powiększony, wygładzony, żywoczerwony (glossitis Huntera) nudności, zaparcia lub biegunki Objawy neurologiczne (mogą poprzedzać niedokrwistość) parestezjerąk i stóp (często pierwszy objaw – kłucie w opuszkach palców stóp) rzadkie: uczucie „przechodzenia prądu” wzdłuż kręgosłupa przy pochyleniu głowy do przodu (objaw Lhermitte’a – możliwy, choć typowy bardziej dla SM) drętwienie kończyn utrata czucia wibracji oraz czucia głębokiego (propriocepcji) zaburzenia chodu (ataksja tylnosznurowa) zaburzenia mikcji hipotonia, dystalny niedowład objawy autonomiczne: hipotensja ortostatyczna, zaburzenia erekcji objawy psychiczne: zaburzenia funkcji poznawczych, depresja, mania, chwiejność nastroju, urojenia, zespół otępienny Objawy skórne subtelna żółtawa barwa skóry (wynik nieefektywnej erytropoezy → wzrost bilirubiny niesprzężonej) włosy mogą przedwcześnie siwieć nabyte bielactwo (u części pacjentów, zwłaszcza w chorobach autoimmunologicznych) plamica małopłytkowa (rzadka, zwykle w przypadku współistniejącej małopłytkowości) Zmiany w badaniach laboratoryjnych obniżone stężenie witaminy B12 w surowicy zwiększone stężenie homocysteiny (czuły, lecz nieswoisty marker) cechy nieefektywnej erytropoezy i hemolizy wewnątrzszpikowej: podwyższona aktywność LDH, zwiększona bilirubina niesprzężona zwiększone stężenie żelaza w surowicy (uwalnianie żelaza z nieefektywnej erytropoezy) w chorobie Addisona–Biermera: obecne przeciwciała przeciwko komórkom okładzinowym oraz/lub przeciwciała przeciw czynnikowi wewnętrznemu (IF) |
Niedobór kwasu foliowego dieta uboga w produkty bogate w foliany (zielone warzywa liściaste, rośliny strączkowe, owoce cytrusowe) choroba Leśniowskiego–Crohna celiakia operacje bariatryczne zespół krótkiego jelita; przewlekłe choroby wątroby (zwłaszcza marskość) alkoholizm(upośledzenie wchłaniania, magazynowania i metabolizmu folianów) ciąża laktacja przewlekłe choroby zapalne nowotwory zaburza przemiany folianów i może pogłębiać niedobór dializoterapia przewlekłe niedokrwistości hemolityczne (wzmożony obrót komórkowy → wyższe zużycie folianów) Leki wpływające na metabolizm kwasu foliowego fenytoina karbamazepina sulfasalazyna metotreksat trimetoprim (uwaga: część z nich działa jako antagonista folianów) | Jak w przypadku niedoboru wit. B12, poza tym zmniejszenie stężenia kwasu foliowego w osoczu lub erytrocytach Suplementacja samego kwasu foliowego może spowodować ujawnienie się objawów neurologicznych z niedoborem wit. B12; we wczesnym etapie leczenia może wystąpić hipokaliemia | brak objawów neurologicznych zażółcenie skóry mogą występować ogniska hiperpigmentacji skóry i błon śluzowych ryzyko wad cewy nerwowej u płodu |
Niedokrwistości hemolityczne 1. Wrodzone wrodzona sferocytoza, owalocytoza talasemia niedokrwistość sierpowatokrwinkowa niedobór dehydrogenazy glukozo-6-fosforanowej niedobór kinazy pirogronianowej 2. Nabyte immunologiczne (obecność przeciwciał typu ciepłego, zimnego, reakcja poprzetoczeniowa) nieimmunologiczne (mikroangiopatie – TTP, HUS, DIC; zakażenia, czynniki fizyczne i chemiczne, leki, używki, jady) | niedokrwistość normocytowa, normochromiczna (w talasemii – typowo mikrocytowa, hipochromiczna) retikulocytoza (odpowiedź kompensacyjna organizmu; w talasemii retikulocyty zwykle prawidłowe lub podwyższone; retikulopenia sugeruje współistniejące zahamowanie erytropoezy, np. parwowirus B19 lub aplazję szpiku) w przypadku nasilonej retikulocytozy MCV może być pozornie podwyższone, gdyż młode retikulocyty są większe (określane niekiedy jako „makrocytarne” w ujęciu morfologicznym) | żółtaczka w okresach nasilonej hemolizy splenomegalia – w niektórych przypadkach, sugeruje choroby układowe (autoimmunologiczne, chłoniaki) możliwe powikłania: przełom aplastyczny, przełom hemolityczny, żylna choroba zakrzepowo-zatorowa, kamica żółciowa, niedobór kwasu foliowego, owrzodzenia skóry, stan przeładowania żelazem zwiększone stężenie LDH, bilirubiny niesprzężonej w surowicy zwiększone stężenie urobilinogenu w moczu, hemoglobinuria, ciemne zabarwienie moczu |
Niedokrwistość aplastyczna 1. Wrodzona 2. Nabyta idiopatyczna przebyte ostre zapalenie wątroby promieniowanie jonizujące czynniki chemiczne (benzen, środki owadobójcze, chwastobójcze) grasiczak miastenia leki (AZA, ryfampicyna, izoniazyd, fludarabina) zakażenia wirusowe (np. parwowirus B19) układowe choroby tkanki łącznej (SLE, RZS) | niedokrwistość normocytowa, normochromiczna bardzo niska liczba retikulocytów leukopenia z neutropenią małopłytkowość | objawy neutropenii (gorączka, nawracające infekcje) objawy małopłytkowości(wybroczyny, krwawienia z błon śluzowych) |
Wywiad
- W jakim wieku jest pacjent? Jakiej jest płci? – niedokrwistość u mężczyzn i u kobiet po menopauzie zawsze wymaga pogłębionej diagnostyki ukierunkowanej na poszukiwania źródła krwawienia. W tych grupach pacjentów najczęstszą przyczyną przewlekłej utraty krwi jest patologia przewodu pokarmowego. Co ważne, w 10% przypadków za niedokrwistość odpowiedzialna jest choroba górnego i dolnego odcinka przewodu pokarmowego.
- Czy pacjentka miesiączkuje? Jeśli tak, ile trwają i jak obfite są krwawienia miesięczne? Jeśli nie, od jakiego czasu? Czy występują krwawienia z dróg rodnych inne niż miesiączka? Czy jest pod opieką ginekologa? – u kobiet w wieku przedmenopauzalnym najczęstszą przyczyną niedokrwistości są obfite krwawienia miesięczne. Taki wywiad powinien skłonić do pogłębienia diagnostyki ginekologicznej. Możliwe przyczyny krwawienia z dróg rodnych obejmują: polipy endometrium i szyjki macicy, mięśniaki, PCOS, endometriozę, działania niepożądane antykoncepcji hormonalnej (szczególnie jednoskładnikowej), raka szyjki macicy, raka trzonu macicy, przerost endometrium.
- Czy pacjentka jest w ciąży lub karmi piersią? – ciąża oraz laktacja są okresami zwiększonego zapotrzebowania na żelazo oraz kwas foliowy i w połączeniu z niedostateczną podażą zwiększają ryzyko wystąpienia niedokrwistości.
- Czy pacjent odczuwa osłabienie, męczliwość, upośledzenie koncentracji i uwagi, ból lub zawroty głowy, uczucie szybkiego bicia, kołatania serca, duszność? Od kiedy trwają objawy? – są to niespecyficzne objawy niedokrwistości, niezależne od jej przyczyny (diagnostyka różnicowa objawów, patrz: Duszność, Kołatanie serca. Zaburzenia rytmu serca, Zmęczenie. Osłabienie);
- Czy pacjent zauważył niezamierzoną utratę masy ciała? – objaw alarmowy chorób nowotworowych i nieswoistych chorób zapalnych jelit (częstsze w grupie młodych pacjentów).
- Czy występuje gorączka? – w połączeniu z innymi objawami może świadczyć o zapaleniu płuc, gruźlicy, zakażeniu układu moczowego, nieswoistych chorobach zapalnych jelit, chorobach rozrostowych układu krwiotwórczego.
- Czy pacjent zauważył skłonność do krwawień z błon śluzowych lub wybroczyny? Czy ma nawracające infekcje? Czy uskarża się na ból kości, brzucha? – objawy mogące sugerować zaburzenia w pozostałych liniach szpikowych (np. aplazję szpiku, białaczkę).
- Czy pacjent zauważył spaczone łaknienie, suchość skóry, bolesne pękanie kącików ust, zwiększoną łamliwość, osłabienie paznokci (oraz podłużne rowki na nich) i włosów? – są to objawy długotrwałej niedokrwistości z niedoboru żelaza.
- Czy pacjent zaobserwował pieczenie, powiększenie i zaczerwienienie języka, parestezje rąk i stóp, drętwienie kończyn, zaburzenia chodu (najwcześniejszy objaw zwyrodnienia sznurów tylno-bocznych rdzenia to utrata czucia położenia drugiego palca stopy oraz czucia wibracji), zaburzenia funkcji poznawczych, zmienność nastroju, zaburzenia funkcji poznawczych (zespół otępienny)? – objawy związane z ciężkim niedoborem wit. B12.
- Czy wystąpiły krwiste lub fusowate wymioty albo stolce z domieszką krwi lub o smolistym zabarwieniu? – objawy krwawienia z przewodu pokarmowego.
- Czy wystąpiła krew w moczu (szczególnie skrzepy krwi)? – krwiomocz może być przyczyną niedokrwistości i objawem nowotworu nerki lub pęcherza moczowego, kłębuszkowych zapaleń nerek, zakażeń układu moczowego.
- Czy pacjent odkrztusza krew lub krwistą plwocinę? – przyczyną krwioplucia może być zakażenie układu oddechowego, nowotwór płuc, gruźlica.
- Czy pacjent jest honorowym dawcą krwi? – utrata krwi związana z wielokrotnym dawstwem może doprowadzić do niedokrwistości z niedoboru żelaza.
- Czy pacjent przeszedł gastrektomię, operację bariatryczną, resekcję jelita? Czy choruje na celiakię lub ma jej objawy (przewlekła biegunka, bóle brzucha, objawy refluksu żołądkowo-przełykowego, utrata masy ciała, wymioty, afty w jamie ustnej, zapalenie opryszczkowe skóry, objawy neurologiczne, niepowodzenia położnicze)? Czy choruje na zanikowe zapalenie błony śluzowej żołądka (autoimmunologiczne lub związane z H. pylori)? Czy w wywiadzie rodzinnym występują inne choroby autoimmunologiczne, celiakia? – wszystkie wymienione stany upośledzają wchłanianie w przewodzie pokarmowym żelaza lub wit. B12.
- Czy pacjent stosuje dietę wegetariańską lub wegańską? Czy dieta jest bogata w fosforany, szczawiany, fityniany, taninę (nadmiar herbaty, kawy, kaszy, orzechów, grochu, szpinaku, soi, nabiału)? Czy pacjent spożywa surowe lub krótko gotowane zielone warzywa liściaste? Czy nadużywa alkoholu? – czynniki te mogą być związane z niedostateczną podażą lub zaburzonym wchłanianiem żelaza, wit. B12, kwasu foliowego.
- Jakie leki pacjent przyjmuje na stałe? – leki takie jak fenytoina, sulfasalazyna, metotreksat, trimetoprim zwiększają ryzyko wystąpienia niedokrwistości z niedoboru kwasu foliowego; przewlekłe stosowanie IPP zaburza wchłanianie wit. B12; cytostatyki, fenylobutazon, chloramfenikol, sulfonamidy, związki złota, chlorochina, chlorpropamid, fenytoina, allopurynol, tiazydy mogą wywołać niedokrwistość aplastyczną; metylodopa, cefalosporyny, analogi puryn mogą spowodować immunologiczną hemolizę.
- Czy pacjent choruje na choroby przewlekłe (np. przewlekłe zakażenia), choroby nowotworowe, nieswoiste choroby zapalne jelit, choroby autoimmunologiczne (np. układowy toczeń rumieniowaty, reumatoidalne zapalenie stawów, zapalenia naczyń)? – przewlekły stan zapalny prowadzi do zmniejszonej produkcji erytrocytów i rozwinięcia się niedokrwistości chorób przewlekłych.
- Czy pacjent choruje na przewlekłą chorobę nerek lub ma jej czynniki ryzyka (cukrzyca, nadciśnienie tętnicze, kłębuszkowe zapalenia nerek w wywiadzie)? – PChN jest związana ze zmniejszonym wytwarzaniem EPO, pewnego stopnia hemolizą i zaburzeniem wchłaniania żelaza.
Uwaga! Czerwona flaga!
- Niedokrwistość z niedoboru żelaza u mężczyzn i u kobiet po menopauzie, niedokrwistość z niedoboru żelaza oporna na suplementacje, niedokrwistość z towarzyszącymi objawami z układu pokarmowego lub u osób z dodatnim wywiadem rodzinnym w kierunku raka jelita grubego – pogłębienie diagnostyki i poszukiwanie źródła przewlekłego krwawienia.
- Utrata masy ciała, ból brzucha, czynniki ryzyka raka w wywiadzie – podejrzenie nowotworu przewodu pokarmowego – wystawienie karty DiLO i pilne skierowanie na gastroskopię/kolonoskopię.
- Niezamierzona utrata masy ciała, gorączka (szczególnie wahania ciepłoty ciała), częste infekcje, podkrwawianie z błon śluzowych, powstawanie wybroczyn – może wskazywać na chorobę hematoonkologiczną – wystawienie karty DiLO i pilna konsultacja hematologiczna.
- Fusowate wymioty w wywiadzie, niedociśnienie tętnicze, tachykardia, omdlenie, zawroty głowy, splątanie – sugerują masywne krwawienie z górnego odcinka przewodu pokarmowego (GOPP) i wstrząs – pilny transport pacjenta do szpitala przez ZRM w celu wykluczenia zagrażającego życiu krwawienia z GOPP.
- Utrata masy ciała, krwiomocz – podejrzenie choroby nowotworowej układu moczowego (rak pęcherza moczowego, rak nerki) – należy skierować pacjenta na USG jamy brzusznej ze szczególnym uwzględnieniem układu moczowego, w przypadku wykrycia zmian podejrzanych wystawić kartę DiLO.
- Krwioplucie, utrata masy ciała, zmiana głosu, chrypka, palenie w wywiadzie, zmiana charakteru kaszlu – w przypadku podejrzenia nowotworu płuc należy wystawić kartę DiLO i skierowanie do poradni pulmonologicznej.
- Objawy wstrząsu związane z masywnym ostrym krwawieniem, takie jak tachykardia, spadek ciśnienia tętniczego (początkowo ciśnienie może być w normie lub może wystąpić hipotensja ortostatyczna), skąpomocz/bezmocz, zaburzenia świadomości, zaburzenia toru oddychania – pacjent powinien być jak najszybciej przetransportowany do szpitala przez ZRM; w oczekiwaniu na ambulans należy wdrożyć postępowanie przeciwwstrząsowe: monitorować podstawowe parametry (BP, SpO2, HR), w miarę możliwości zapewnić natlenienie krwi (tlenoterapię bierną), ułożyć pacjenta w pozycji leżącej z uniesionymi nogami (z wyjątkiem pacjentów z niewydolnością krążenia), założyć obwodowe wkłucie dożylne i przetoczyć płyny (zacznij od 500 ml 0,9% NaCl).
- W badaniach laboratoryjnych wykonywanych w ramach POZ alarmujące są poniższe odchylenia:
- ciężka niedokrwistość z Hb <6 g/dl → transport do szpitala w celu przetoczenia KKCz;
- zmiany dotyczące innych linii krwinkowych (leukocytów, płytek krwi) – choć mogą występować też w przypadkach niedokrwistości z niedoboru żelaza i wit. B12, powinny budzić niepokój (szczególnie w połączeniu ze splenomegalią i skazą płytkową w badaniu przedmiotowym czy też nawracającymi zakażeniami w wywiadzie) i ukierunkować diagnostykę w stronę chorób hematoonkologicznych – więcej informacji przedstawiono w poradniku dotyczącym białaczek → należy pilnie skierować do hematologa (zapewne niezbędna będzie biopsja szpiku).
Ocena kliniczna
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Ocena stanu ogólnego:
- stan świadomości, kontakt z pacjentem;
- jeżeli pacjent zgłasza utratę masy ciała, należy obliczyć BMI.
- Ocena parametrów życiowych:
- ciśnienie krwi – ciśnienie skurczowe krwi (SBP) <90 mmHg może oznaczać wstrząs, w tym przypadku związany z ostrym krwawieniem;
- HR – tachykardia może być objawem wynikającym z kompensacji wstrząsu lub ciężkiej niedokrwistości;
- liczba oddechów na minutę;
- saturacja;
- temperatura – gorączka może świadczyć o zapaleniu płuc, gruźlicy, zakażeniu układu moczowego, nieswoistych chorobach zapalnych jelit, chłoniaku.
- Oglądanie skóry i błon śluzowych:
- bladość – objaw niedokrwistości;
- blada, zimna, spocona skóra, powrót włośniczkowy >2 s – objawy hipoperfuzji obwodowej związanej z centralizacją krążenia w przebiegu wstrząsu hipowolemicznego;
- zażółcenie – sugeruje niedokrwistość hemolityczną, może także wystąpić w niedoborze wit. B12;
- drobne wybroczyny na skórze, krwawienia z błon śluzowych jamy ustnej, nosa, dróg moczowych i dróg rodnych, rzadziej zagrażające życiu krwawienie z przewodu pokarmowego lub krwawienie śródczaszkowe – wskazują na współistniejącą skazę krwotoczną małopłytkową; samoistne objawy pojawiają się przy wartości płytek krwi <30 000/µl;
- sucha skóra, bolesne pęknięcia kącików ust, blade, kruche paznokcie z podłużnymi rowkami, cienkie, łamliwe, łatwo wypadające włosy o rozdwojonych końcach – cechy długotrwałej niedokrwistości z niedoboru żelaza;
- objawy odwodnienia, czyli sucha skóra i błony śluzowe, zmniejszona elastyczność skóry, wolno prostujący się fałd skórny – mogą wystąpić m.in. w ciężkim rzucie wrzodziejącego zapalenia jelita grubego lub w przebiegu biegunki towarzyszącej krwawieniu z przewodu pokarmowego;
- limfadenopatia – może sugerować chorobę rozrostową jako przyczynę niedokrwistości.
- Badanie klatki piersiowej:
- płuca należy opukać i osłuchać – poszukiwanie możliwej przyczyny krwioplucia: zapalenia płuc, oskrzeli, gruźlicy, nowotworu płuca – koniecznie oceń wydzielinę;
- serce należy osłuchać – tachykardia związana z poważną niedokrwistością, ew. wady zastawkowe będące przyczyną duszności i zwiększonej męczliwości.
- Badanie brzucha:
- oglądanie – wysklepienie brzucha, wzdęcie, blizny pooperacyjne;
- osłuchiwanie – ocena perystaltyki (w niedrożności porażennej – osłabiona bądź brak, w niedrożności mechanicznej – metaliczne tony, szczególnie słyszalne przy nasileniu się bólu, z czasem coraz dłuższe przerwy);
- opukiwanie – wyklucz wodobrzusze, hepato- i splenomegalię;
- palpacja – przed przystąpieniem do badania należy zapytać pacjenta o określenie lokalizacji ew. bólu brzucha i zbadać bolesną okolicę jako ostatnią; podczas badania oceń obronę mięśniową, objaw Blumberga (miejscowe? rozlane?), objaw Chełmońskiego, objaw Rovsinga i objaw Goldflama; sprawdź, czy nie ma wyczuwalnych oporów; zbadaj wątrobę i śledzionę – splenomegalia może sugerować przewlekłą hemolizę, infekcję wirusową, chorobę rozrostową układu krwiotwórczego.
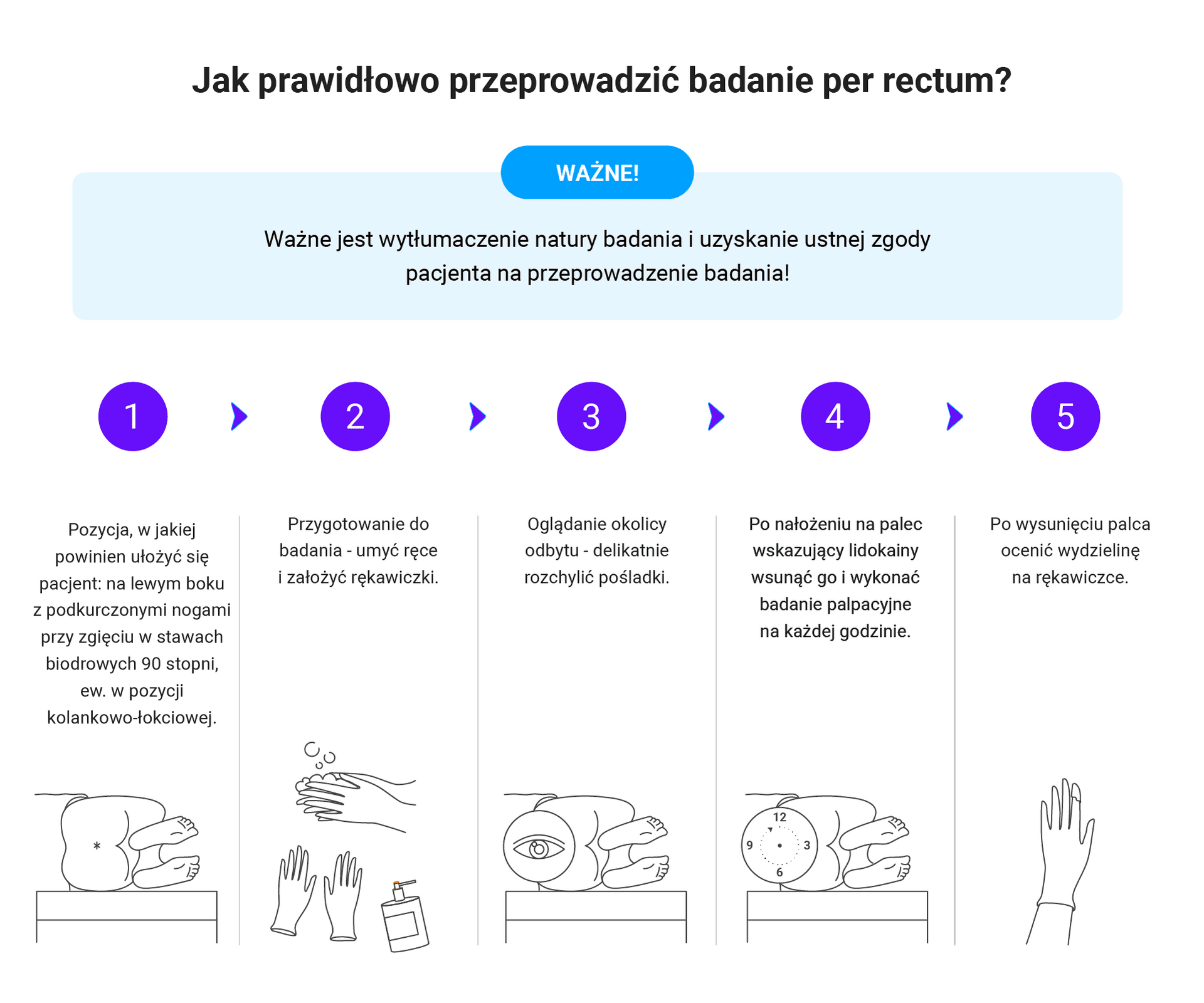
- Badanie per rectum:
- koniecznie u każdego pacjenta z podejrzeniem krwawienia z przewodu pokarmowego! – przy oglądaniu należy zwrócić uwagę na obecność guzków krwawniczych i ich odprowadzalność oraz obecność szczeliny odbytu.
- Badanie neurologiczne
- Wykonuj w szczególności przy podejrzeniu niedokrwistości z niedoboru wit. B12. Zbadaj obowiązkowo, jeśli pacjent zgłasza objawy neurologiczne. Uwzględnij:
- ocenę chodu,
- ocenę równowagi (próba Romberga),
- ocenę czucia głębokiego i wibracji,
- ocenę odruchów ścięgnistych i pozapiramidowych,
- ocenę napięcia mięśniowego – zmniejszone w ciężkim niedoborze,
- ocenę słuchu i wzroku – zaburzenia w ciężkim niedoborze,
- obecność i stopień otępienia (MMSE – Mini-Mental State Examination).
- Wykonuj w szczególności przy podejrzeniu niedokrwistości z niedoboru wit. B12. Zbadaj obowiązkowo, jeśli pacjent zgłasza objawy neurologiczne. Uwzględnij:
Postępowanie diagnostyczne
Badania laboratoryjne
Morfologia krwi z rozmazem
- Diagnoza niedokrwistości:
- hemoglobina (<13 mg/dl u mężczyzn, <12 mg/dl u kobiet),
- hematokryt (<40% u mężczyzn; <37% u kobiet),
- erytrocyty (<4,2 mln//μl u mężczyzn; <3,5 mln/μl u kobiet).
Przy interpretacji wyniku należy wziąć pod uwagę wiek i choroby towarzyszące pacjenta, a także dynamikę rozwoju niedokrwistości.
- Ocena średniej objętości erytrocytu – MCV (norma: 82–92 fl):
- zmniejszone – niedokrwistość mikrocytarna (niedobór żelaza, rzadziej: talasemia, niektóre przypadki niedokrwistości chorób przewlekłych, niedokrwistości syderoblastycznych);
- w normie – niedokrwistość normocytowa (ostra niedokrwistość pokrwotoczna, niedokrwistości hemolityczne, niedokrwistość chorób przewlekłych, niedokrwistość w przewlekłej chorobie nerek, niedokrwistość aplastyczna, wczesna faza niedokrwistości z niedoboru żelaza, niedokrwistość niedoborowa mieszana);
- zwiększone – niedokrwistość makrocytowa (niedobór B12 i/lub kwasu foliowego, przewlekłe choroby wątroby, alkoholizm, polekowa, związana z chemioterapią, zespół mielodysplastyczny – MDS).
- Ocena współczynnika zmienności rozkładu objętości erytrocytów – RDW-CV, czyli zróżnicowania wielkości erytrocytów (norma: 11,5–14,4%):
- zwiększony – niedobór żelaza (pierwszy parametr morfologii, który ulega zmianie!), niedobór B12 i/lub kwasu foliowego, niedokrwistość mieszana, ostra niedokrwistość pokrwotoczna, większość niedokrwistości hemolitycznych, zespół mielodysplastyczny (MDS), przewlekłe choroby wątroby.
- Ocena liczby leukocytów:
- obniżone – niedobór B12, niedobór żelaza (10% chorych z ciężkim niedoborem), niedokrwistość chorób przewlekłych, aplazja szpiku, MDS, ostra białaczka szpikowa;
- podwyższone – niedokrwistość chorób przewlekłych, przewlekła białaczka szpikowa, ostra białaczka szpikowa, ostra niedokrwistość pokrwotoczna.
- Ocena liczby płytek krwi:
- obniżone – aplazja szpiku, MDS, ostra białaczka limfoblastyczna, ostra białaczka szpikowa, przewlekła białaczka szpikowa, niedobór B12 (umiarkowana małopłytkowość, zazwyczaj >50 tys./μl);
- podwyższone – przewlekła białaczka szpikowa, niedobór żelaza (najczęściej w zakresie górnej granicy normy), niedokrwistość chorób przewlekłych.
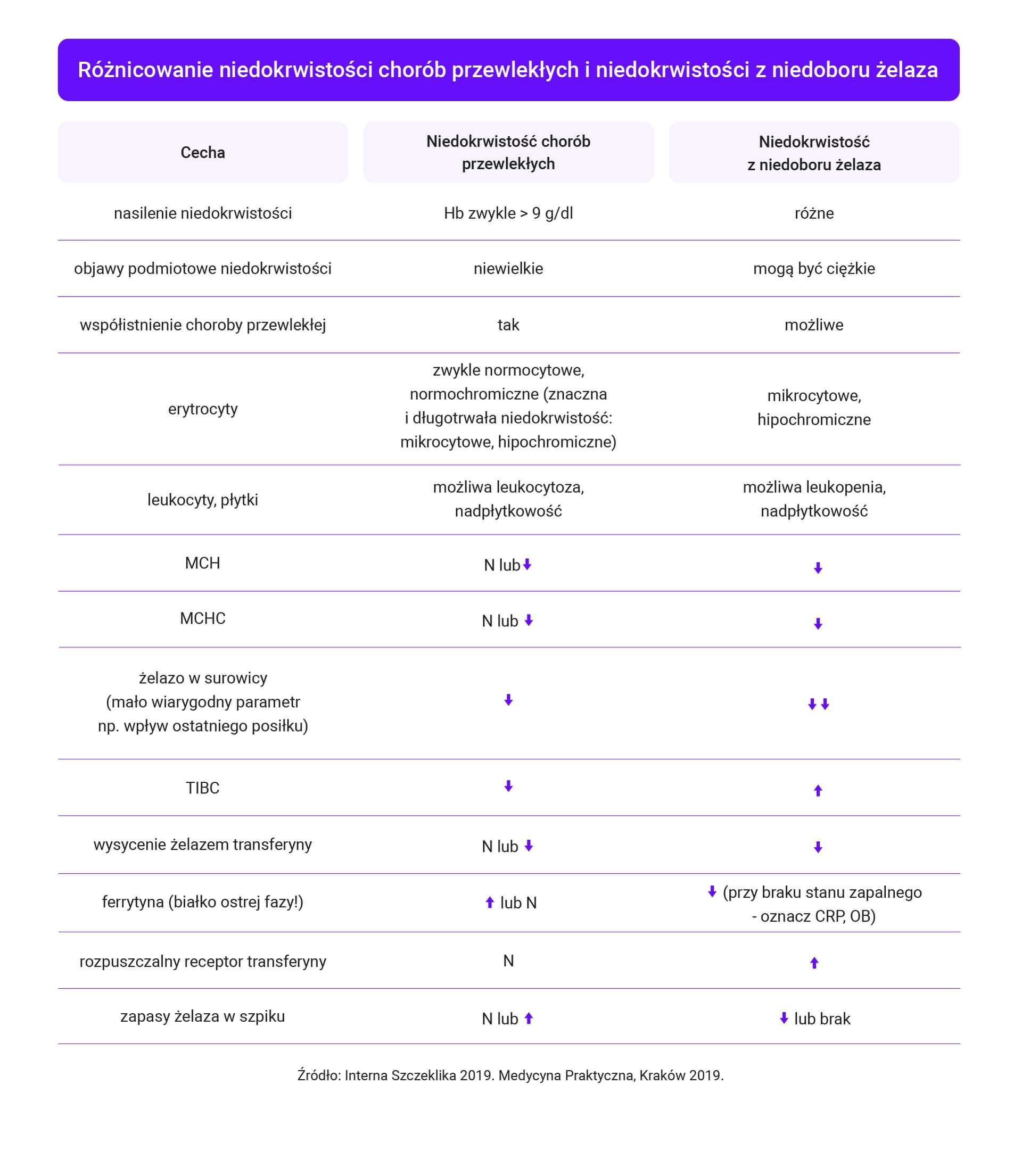
Ocena parametrów gospodarki żelaza
Jest istotna w diagnostyce różnicowej niedokrwistości mikrocytowych, pozwala na odróżnienie niedoboru żelaza i niedokrwistości chorób przewlekłych. Składa się z oceny:
- stężenia żelaza w surowicy;
- TIBC (całkowita zdolność wiązania żelaza – miara stężenia transferyny);
- stężenia ferrytyny (najlepszy wyznacznik niedoboru żelaza przy braku stanu zapalnego);
- wysycenia transferyny żelazem – TSAT (badanie niedostępne w koszyku świadczeń POZ);
- stężenia wolnego receptora dla transferyny (niedostępne w POZ);
- zaawansowanych wskaźników czerwonokrwinkowych – zawartość hemoglobiny w retikulocytach oraz odsetek erytrocytów hipochromicznych (niedostępne w warunkach POZ).
- Ocena liczby retikulocytów (norma: 0,5,–1,5%; 20–100 tys./μl przy braku niedokrwistości; w przypadku niedokrwistości taki wynik w liczbach bezwzględnych należy uznać za zbyt niski – produkcja retikulocytów powinna wzrosnąć; rozważ, czy nie występuje zaburzenie erytropoezy):
- zmniejszone: niedokrwistość aplastyczna, przełom aplastyczny w anemii hemolitycznej, nieleczone niedokrwistości niedoborowe, niedokrwistość chorób przewlekłych, związana z PChN;
- zwiększone: niedokrwistość hemolityczna, ostra pokrwotoczna (ale nie bezpośrednio po krwotoku), niedokrwistości niedoborowe po leczeniu.
- Witamina B12, kwas foliowy: oznaczane przy obrazie niedokrwistości makrocytowej w morfologii krwi lub czynnikach ryzyka niedoboru B12 i folianów.
- Białko C-reaktywne (CRP), odczyn opadania krwinek czerwonych (OB – coraz rzadziej): podejrzenie niedokrwistości chorób przewlekłych. Oceniaj zawsze wraz z panelem badań żelaza.
- Bilirubina całkowita, bilirubina bezpośrednia, LDH: podejrzenie hemolizy. Pacjenta należy skierować do poradni hematologicznej w celu dalszej diagnostyki.
- Kreatynina, mocznik, badanie ogólne moczu, oznaczenie białka w moczu: podejrzenie niedokrwistości w przebiegu przewlekłej choroby nerek. Skieruj pacjenta do poradni nefrologicznej.
Inne badania diagnostyczne istotne w niedokrwistości (szczególnie z niedoboru żelaza)
- Gastroskopia i kolonoskopia: badanie szczególnie ważne w ukierunkowaniu diagnostyki na procesy nowotworowe żołądka i prawej połowy okrężnicy, krwotoczne zapalenie żołądka, zanikowe zapalenie żołądka związane z H. pylori, chorobę wrzodową żołądka i dwunastnicy, nieswoiste choroby zapalne jelit. U pacjentów z niedokrwistością z niedoboru żelaza sugestywny wywiad, wskazujący na przyczynę niedoboru, nie zwalnia z wykonania badań endoskopowych przewodu pokarmowego, szczególnie u osób w starszym wieku. Obecność guzków krwawniczych w badaniu per rectum nie oznacza, że można zrezygnować z badań endoskopowych!
- Badanie ogólne moczu: wykluczenie krwinkomoczu.
- Badanie ginekologiczne u kobiet: wystaw skierowanie do ginekologa w celu pogłębienia diagnostyki krwawienia z dróg rodnych (polipy endometrium i szyjki macicy, mięśniaki, PCOS, endometrioza, działania niepożądane antykoncepcji hormonalnej, rak szyjki macicy, rak trzonu macicy, przerost endometrium).
- Badania obrazowe (TK jamy brzusznej z kontrastem, kolonografia TK): u osób, u których kolonoskopia jest przeciwwskazana.
- Badanie kału na krew utajoną: aktualnie niezalecane. Wszyscy pacjenci diagnozowani z powodu niedokrwistości z niedoboru żelaza powinni mieć wykonane endoskopowe badanie przewodu pokarmowego. Niedopuszczalne jest zaniechanie wykonania kolonoskopii przy ujemnym wyniku testu na krew utajoną!
- W przypadku podejrzenia zaburzeń wchłaniania rozważ:
- badania w kierunku celiakii
- przeciwciała IgA – TG2, całkowite IgA (niedostępne w POZ) lub diagnostyka histopatologiczna wycinków pobranych z dwunastnicy w trakcie gastroskopii;
- badanie w kierunku zakażenia H. pylori
- test ureazowy w ramach gastroskopii, antygen H. pylori w kale (badanie odpłatne), leczenie eradykacyjne i ewentualne skierowanie do poradni gastroenterologicznej;
- skierowanie do gastrologa
- pogłębienie diagnostyki autoimmunologicznego zapalenia żołądka – przeciwciała przeciwko komórkom okładzinowym i/lub czynnikowi wewnętrznemu, diagnostyka w kierunku choroby Leśniowskiego–Crohna.
- badania w kierunku celiakii
- Badanie szpiku (trepanobiopsja): wystaw skierowanie do hematologa u pacjentów >60. r.ż. (ryzyko MDS), w razie wątpliwości diagnostycznych lub braku odpowiedzi na leczenie.
Zalecenia
Niedokrwistość z niedoboru żelaza
- Koniecznie ustal przyczynę niedoboru i podejmij jej leczenie.
- U chorych bez zaburzeń wchłaniania, połykania i dobrym compliance zalecana dawka żelaza elementarnego wynosi zwykle 40–60 mg/d, maksymalnie 100 mg/d, w postaci takich preparatów, jak wodorotlenek żelaza III + poliizomaltozy, siarczan żelaza II, glukonian żelaza II, proteinianobursztynian żelaza III (także preparaty złożone z kwasem askorbinowym).
- Można stosować podawanie codziennie lub co drugi dzień – schemat co 48h poprawia wchłanianie (niższe stężenia hepcydyny) i zmniejsza ryzyko działań niepożądanych z przewodu pokarmowego.
- Nie wykazano przewagi jakiejkolwiek doustnej soli żelaza; z praktycznych względów zwykle wybiera się siarczan żelaza jako najtańszy preparat.
Podczas leczenia należy pamiętać o następujących zasadach:
- preparaty żelaza najlepiej przyjmować na pusty żołądek (produkty bogate w wapń – produkty mleczne, związki taniny – kawa, herbata, kakao lub fityniany – orzechy, groch, kasza zmniejszają wchłanianie żelaza) lub między posiłkami;
- w miarę możliwości unikać stosowania podczas leczenia IPP;
- przyjmowanie żelaza można łączyć z podażą witaminy C, która poprawia wchłanianie pierwiastka;
- podczas leczenia doustnego często obserwuje się działania niepożądane ze strony układu pokarmowego: nudności, wymioty, zaparcia lub biegunki, ciemne zabarwienie stolca, uczucie przepełnienia żołądka, bóle brzucha;
- Monitoruj leczenie żelazem:
- po 2–4 tygodniach zleć kontrolną morfologię krwi obwodowej – liczba retikulocytów powinna wzrosnąć po 7 dniach, a stężenie hemoglobiny o 1–2 g/dl w ciągu 1–2 tygodni);
- kontynuuj leczenie i monitoruj morfologię krwi obwodowej (np. co 4 tygodnie) do czasu normalizacji stężenia hemoglobiny;
- po uzyskaniu normalizacji parametrów morfologii krwi obwodowej kontynuuj leczenie przez min. kolejne 3 miesiące;
- monitoruj morfologię krwi obwodowej co 3 miesiące przez pierwszy rok, następnie co 6 miesięcy przez 2–3 lata lub po 3, 6, 12 i 24 miesiącach; leczenie można przedłużyć u pacjentów z chorobą przewlekłą, ciągłą utratą krwi (w tym przez obfite miesiączki), chorobą zapalną jelit;
- przewlekła suplementacja żelaza jest wskazana u pacjentów z nieodwracalną lub nieznaną przyczyną niedoboru i utrzymującą się niedokrwistością.
Jeśli leczenie żelazem w formie doustnej nie przynosi oczekiwanych efektów lub jest źle tolerowane, należy rozważyć zmianę preparatu lub formy podania (np. zalecenie roztworu doustnego zamiast tabletek). Przy dalszym braku skuteczności niezbędne jest skierowanie do poradni hematologicznej/gastroenterologicznej i wykonanie m.in. krzywej wchłaniania żelaza.
- Wskazania do zastosowania żelaza i.v. to:
- nietolerancja lub nieskuteczność doustnych preparatów żelaza (brak odpowiedzi na leczenie po 2-4 tyg.);
- duża utrata żelaza (np. przez krwawienia z przewodu pokarmowego);
- konieczność szybkiej korekty niedokrwistości (np. przy jednoczesnym stosowaniu leków stymulujących erytropoezę);
- zespół upośledzonego wchłaniania, nieswoiste zapalenie jelit;
- przewlekła choroba zapalna lub przewlekła choroba nerek (w stadium dializ lub przy nieskuteczności żelaza p.o.), przewlekła niewydolność serca, brak współpracy ze strony pacjenta.
Należy mieć na uwadze, że oporność na leczenie żelazem p.o. może być związana z jednoczesnym niedoborem wit. B12, folianów, utrzymującym się aktywnym krwawieniem, zaburzeniami szpiku kostnego, hemolizą czy chorobą układową. Jeśli do tej pory nie zdiagnozowano przyczyny niedokrwistości, należy pogłębić diagnostykę.
Żelazo i.v. musi być podawane przez wykwalifikowany personel, z dostępnym sprzętem do resuscytacji (w warunkach szpitalnych).
- Preferowane są preparaty karboksymaltozy żelazowej lub derizomaltozy żelazowej. Dawkę żelaza należy obliczyć zgodnie z ChPL danego produktu leczniczego.
- Pacjenta po dożylnej podaży żelaza należy obserwować przez min. 30 minut. Należy być wyczulonym na reakcję nadwrażliwości podczas wlewu. U pacjentów z astmą lub alergią na >1 lek w wywiadzie można zastosować premedykację – 125 mg metyloprednizolonu i.v. i H2-bloker.
- Kontrola morfologii krwi obwodowej powinna być wykonana po 4–8 tygodniach od podania żelaza i.v.
Reakcje niepożądane związane z dożylną podażą żelaza:
- nadwrażliwość – zdarza się rzadko, ale może stanowić zagrożenie życia; częstsza przy podawaniu sacharozy lub dekstranu żelaza niż w przypadku nowych preparatów; w razie wystąpienia należy przerwać wlew; rozważenie kontynuacji podaży jedynie gdy reakcja ustąpiła sama i była łagodna;
- hipofosfatemia – u osób z czynnikami ryzyka hipofosfatemii lub po wielokrotnej podaży karboksymaltozy żelaza należy monitorować stężenie fosforanów;
- ból i obrzęk w miejscu wkłucia, ból stawów, ból głowy, gorączka, nudności, metaliczny smak w ustach.
- W razie nawrotu niedokrwistości z niedoboru żelaza postępuj według przyjętego schematu leczenia. Rozważ powtórne wykonanie badań endoskopowych GOPP I DOPP, jeśli poprzednie były niewystarczającej jakości lub wykonano je ponad 2 lata temu. Rozważ badanie obrazowe układu moczowego. Nawrót niedokrwistości z niedoboru żelaza może dotyczyć ¼ pacjentów.
- U pacjentów po operacji żołądka lub jelita cienkiego zalecana jest rutynowa, profilaktyczna suplementacja żelaza w dawce 18–60 mg/d.
- W okresie ciąży i laktacji zaleca się profilaktyczną dawkę żelaza 30 mg/d. W razie leczenia niedoboru żelaza wiążącego się z niedokrwistością lub jedynie ze spadkiem ferrytyny <30 ng/ml zaleca się 40–80 mg/d żelaza p.o. W I trymestrze nie należy stosować żelaza i.v. W razie konieczności u ciężarnych można wykonać gastroskopię i enterografię MR. Kolonoskopię wykonuje się jedynie w razie pilnej konieczności.
Niedokrwistość chorób przewlekłych
- Skuteczne leczenie choroby podstawowej.
- U pacjentów z ciężką i objawową niedokrwistością konieczna może być hospitalizacja i kwalifikacja do przetoczenia KKCz.
- Bezwzględny niedobór żelaza (ferrytyna <100 ng/ml) należy leczyć zgodnie z algorytmem dla niedokrwistości z niedoboru żelaza. W przypadku pacjentów chorujących przewlekle większą skuteczność mają preparaty dożylne.
- Skieruj pacjenta do poradni hematologicznej (szczególnie pacjentów z Hb <10 g/dl, w trakcie chemioterapii lub z rozpoznanym procesem rozrostowym) w celu kwalifikacji do stosowania erytropoetyny.
Niedokrwistość z niedoboru wit. B12
- Konieczne jest ustalenie przyczyny niedoboru i leczenie przyczynowe.
- W leczeniu stosuje się wit. B12. W zależności od indywidualnego przypadku istnieją różne schematy leczenia:
- ciężki niedobór z objawami neurologicznymi i psychiatrycznymi lub konieczność szybkiej normalizacji morfologii krwi obwodowej – 1000 μg raz dziennie, domięśniowo lub podskórnie przez 7 dni, następnie raz na tydzień do ustąpienia niedokrwistości (ok. 4–8 tygodni);
- łagodne objawy niedoboru – 1000–2000 μg/d doustnie;
- 1000 μg 1x/mc. domięśniowo w leczeniu podtrzymującym (w przypadku niedokrwistości Addisona–Biermera bezterminowo). Alternatywnie można stosować doustne leczenie podtrzymujące, podając 1000–2000 μg/d.
- Należy dodatkowo stosować suplementację kwasu foliowego. U osób z ciężką niedokrwistością na początku leczenia może wystąpić hipokaliemia.
- Monitorowanie leczenia – wzrost liczby retikulocytów po 4–5 dniach, wzrost stężenia hemoglobiny po 7 dniach. Normalizacja parametrów następuje po ok. 2 miesiącach leczenia.
- Przy braku odpowiedzi na leczenie wystaw skierowanie do poradni hematologicznej.
- Należy pamiętać, że pacjenci z niedokrwistością Addisona–Biermera mają zwiększone ryzyko raka żołądka – rozważ wykonanie kontrolnej gastroskopii.
Niedokrwistość z niedoboru kwasu foliowego
- Najważniejsze jest wykrycie przyczyny niedoboru i jej optymalne leczenie.
- Uzupełnienie niedoboru:
- 0,8–1,2 mg/dobę, doustnie, przez 1–4 miesięcy, do czasu normalizacji wskaźników hematologicznych,
- 5 mg/d, doustnie, w razie nieprawidłowego wchłaniania.
- O odpowiedzi na leczenie świadczy wzrost liczby retikulocytów po 4–7 dniach terapii.
UWAGA! Rozpoczęcie leczenia tylko kwasem foliowym przy współistnieniu niedoboru witaminy B12 może prowadzić do ujawnienia się objawów neurologicznych. Należy pamiętać o obowiązkowej suplementacji kwasu foliowego u kobiet planujących ciążę – profilaktyka wad cewy nerwowej płodu.
Niedokrwistości hemolityczne
- W warunkach POZ konieczne jest skierowanie pacjenta do poradni hematologicznej w celu diagnostyki różnicowej i leczenia.
Przykładowa wizyta
Wywiad
Pacjentka 47 l., zgłosiła się celem kontroli leczenia niedokrwistości z niedoboru Fe. W bad. lab. – Hgb 9,8 g/dl, HCT 32,1%, MCV 71,2 fL, MCH 21,7 pg, MCHC 30,5 g/dl, RDW 19%. Podaje, że czuje lekką poprawę samopoczucia. Neguje występowanie chorób przewlekłych, przyjmowanie na stałe leków, alergie i uczulenia na leki.
Odbyła zaleconą kontrolę ginekologiczną – podczas USG narządów rodnych uwidoczniono mięśniaki macicy. Pacjentka pod dalszą kontrolą poradni ginekologicznej.
Badanie przedmiotowe
Stan ogólny dobry. Pacjentka z kontaktem słowno-logiczny zachowanym. Temp 36,6 oC. Skóra czysta, bez wykwitów, prawidłowo ucieplona. Gardło blade, migdałki bez nalotów, śluzówki różowe. Węzły podżuchwowe niewyczuwalne palpacyjnie. Osłuchowo nad obu polami płucnymi szmer pęcherzykowy prawidłowy. Opukowo bz. Tony serca czyste, miarowe, HR 84/min. Brzuch miękki, niebolesny w czasie badania palpacyjnego, bez oporów patologicznych, perystaltyka słyszalna prawidłowo. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny. Bez obrzęków obwodowych. Neurologicznie bez zmian. Zakres ruchów biernych i czynnych kończyn stosowny do wieku.
Zalecenia i leczenie
Zlecono wykonanie za miesiąc badań laboratoryjnych: morfologia krwi obwodowej z rozmazem. Kontakt z wynikami badań.
W przypadku pogorszenia stanu zdrowia lub nieustępowania objawów konieczna jest pilna konsultacja lekarska.
Rp. Proteinianobursztynian żelaza III w płynie, 1 fiol. 1 x dz.
Poinformowano o szacowanym czasie terapii – po normalizacji parametrów morfotycznych min. 6 miesięcy terapii.
Zalecono regularne przyjmowanie leków, poinformowano, że samodzielna modyfikacja leczenia może prowadzić do groźnych następstw, w tym śmierci włącznie. Poinformowano o możliwych działaniach niepożądanych i skutkach ubocznych stosowanego leczenia, które mogą prowadzić do śmierci włącznie.
Kody ICD-10
Nowotwory
Nowotwory in situ
Referencje
- Gajewski, P. (2025). Interna Szczeklika – mały podręcznik 2025/2026. Medycyna Praktyczna.
- Basak, G. W., Dwilewicz-Trojaczek, J., & Jędrzejczak, W. W. (2016). Hematologia: kompendium. Wydawnictwo Lekarskie PZWL.
- Brittenham, G. M., Moir-Meyer, G., Abuga, K. M., Datta-Mitra, A., Cerami, C., Green, R., Pasricha, S. R., & Atkinson, S. H. (2023). Biology of Anemia: A Public Health Perspective. The Journal of nutrition, 153 Suppl 1(Suppl 1), S7–S28. https://doi.org/10.1016/j.tjnut.2023.07.018
- De Franceschi, L., Iolascon, A., Taher, A., & Cappellini, M. D. (2017). Clinical management of iron deficiency anemia in adults: Systemic review on advances in diagnosis and treatment. European journal of internal medicine, 42, 16–23. https://doi.org/10.1016/j.ejim.2017.04.018
- Williams, A. M., Brown, K. H., Allen, L. H., Dary, O., Moorthy, D., & Suchdev, P. S. (2023). Improving Anemia Assessment in Clinical and Public Health Settings. The Journal of nutrition, 153 Suppl 1(Suppl 1), S29–S41. https://doi.org/10.1016/j.tjnut.2023.05.032
- Luo, W., Sun, H., Cao, H., Zhou, G., & Luo, Y. (2025). Global, regional, and national burden of anemia, 1990 to 2021: An observational study analysis for the global burden of disease. Medicine, 104(38), e44380. https://doi.org/10.1097/MD.0000000000044380