Wyszukaj w poradnikach
Zawroty głowy
Krótka teoria
Zawroty głowy to subiektywne odczucie opisywane przez pacjenta jako wrażenie wirowania otaczających przedmiotów lub uczucie obracania się ciała wokół otoczenia, które jest nieruchome. Szacuje się, że nawet 10% populacji doznaje w swoim życiu uczucia „zawrotów głowy”.
Ze względu na brak precyzyjnego mianownictwa w języku polskim określa się je z języka angielskiego.
- vertigo - najlepszym pytaniem obrazującym ten stan jest pytanie: „Czy czuje się Pan/Pani tak jakby świat kręcił się wokół jednej osi, tak jak po zejściu z karuzeli?”.
- dizziness - odnosi się̨ do trudnych do sprecyzowania przez chorego doznań́ o charakterze oszołomienia, odurzenia, uczucia lekkości czy pustki w głowie.
Pacjenci czasem określają mianem “zawrotów głowy” stan przedomdleniowy czy zaburzenia równowagi. Rzeczywiste odczuwanie zawrotów głowy wynika z uszkodzenia układu przedsionkowego: jego części obwodowej lub ośrodkowej.

Wśród zawrotów typu obwodowego dominują zawroty o typie łagodnych napadowych zawrotów położeniowych występujące u ok. 40% chorych oraz zawroty w przebiegu zapalenia nerwu przedsionkowego (u ok. 20%). Choroba Meniere’a i migrena przedsionkowa występują u 10–15% pacjentów.
Zdecydowanie rzadsze są zawroty wynikające z uszkodzenia ośrodkowego układu nerwowego (OUN), zwykle pochodzenia naczyniowego (udar pnia mózgu lub móżdżku).
Wywiad
Zbierając wywiad należy koniecznie ustalić, co pacjent rozumie przez pojęcie „zawroty głowy” oraz wykluczyć przyczyny jatrogenne.
- Wyklucz infekcje, uraz, sytuacje stresujące oraz utratę przytomności:
- Czy pacjent gorączkuje? Wymiotuje, ma biegunkę? - podejrzenie odwodnienia
- Czy wystąpił uraz głowy/złamanie kości skroniowej? - podejrzenie wstrząśnienia błędnika
- Czy dolegliwości są spowodowane czynnikami wyzwalającymi np. silnym stresem, hiperwentylacją, emocjami, pozycją stojącą, pobieraniem krwi. Czy dodatkowo występują prodromalne objawy w postaci nudności, pocenia się, zawężenia pola widzenia? - podejrzenie omdlenia odruchowego/wazowagalnego
- Czy wystąpiła utrata przytomności? Czy wystąpił napad padaczkowy? - utrata przytomności wymaga szczególnego podejścia
- Czy wystąpiły zawroty typu vertigo, ból ucha i okolicy, uszkodzenie nerwu twarzowego, pęcherzykowate wykwity w przewodzie słuchowym zewnętrznym, niekiedy surowiczo-krwisty wyciek z ucha? - podejrzenie zespółu Ramsaya-Hunta tzw. półpasiec zwoju kolanka
- Przyjmowane przez pacjenta leki:
- Czy pacjent choruje na cukrzycę? Czy stosuje w leczeniu insulinę lub pochodne sulfonylomocznika? - podejrzenie napadów hipoglikemii
- Czy pacjent w ostatnim czasie stosował leki ototoksyczne - gentamycyna, furosemid, chinina, kwas acetylosalicylowy, cisplatyna? Nadużywał alkoholu, używek? Stosował leki uspokajające (np. benzodiazepiny) lub leki przeciwdrgawkowe (np. karbamazepina)?
- Czy pacjent stosuje leki hipotensyjne? Spadek BP (≥20 mmHg skurczowe, ≥10 mmHg rozkurczowe w czasie 3 min od zmiany pozycji ciała z leżącej na stojącą), zwłaszcza starsi pacjenci - hipotonia ortostatyczna
- Choroby przewlekłe:
- Czy pacjent jest obciążony chorobami kardiologicznymi? Czy występuje: Arytmia? Kołatania serca? Stan przedomdleniowy lub omdlenia przy wysiłku? Nagłe niewyjaśnione zgony w rodzinie? - podejrzenie objawów niewydolności serca/kardiomiopatii przerostowej/zwężenia zastawki aortalnej (uczucie lekkości w głowie spowodowane jest ograniczonym rzutem serca)Dodatkowo -czy występują zmiany w EKG? - np. odwrócenie załamków T w odprowadzeniach przedsercowych (podejrzenie przerostu lewej komory)
- Czy pacjent jest obciążony wywiadem w kierunku miażdżycy? Czy jest otyły? Czy występują zaburzenia ruchowe lub czuciowe? Czy występują zaburzenia mowy lub widzenia? Czy występuje szum uszny? - podejrzenie objawowego zwężenia tętnic szyjnych
- Czy u pacjenta występują choroby narządu wzroku? Porażenie mięśni gałek ocznych, zaburzenia widzenia obuocznego, jaskra?
- Objawy neurologiczne:
- Czy występują silne zawroty typu vertigo z towarzyszącym oczopląsem obustronnym? Nudności i wymioty? Czy dotyczy to osoby z czynnikami ryzyka sercowo-naczyniowego, zwłaszcza starszej? - udar móżdżku, udar tylnej jamy czaszki
- Czy wystąpiły przejściowe neurologiczne objawy ogniskowe, takie jak połowicze zaburzenia czucia, porażenie połowicze, opadanie kącika ust, trudności w mowie, zaburzenia widzenia (podwójne widzenie, ślepota jednooczna), szczególnie w przeciągu ostatnich 3h? – podejrzenie przemijającego ataku niedokrwiennego (TIA) - objawy od 1h do 24h
- Czy występują u pacjenta towarzyszący ból szyi, promieniujący do kończyny górnej z zaburzeniem czucia, ból głowy, zawroty głowy? - zmiany zwyrodnieniowe zwłaszcza w odcinku szyjnym kręgosłupa
- Czy występuje zespół Hornera, ataksja, zaburzenia czucia na twarzy i po stronie przeciwnej, zaburzenia czucia na tułowiu i kończynach, niedowład połowiczy, wymioty, dyzartria lub chrypka? - uszkodzenie opuszki
- Szczegółowy wywiad dotyczący zawrotów głowy:
- Czy wystąpiły nagłe, silne zawroty typu vertigo („Czy czuje się Pan/Pani tak jakby świat kręcił się wokół jednej osi, tak jak po zejściu z karuzeli?”), trwające od kilku minut do kilku godzin oraz nudności/wymioty, szum/uczucie wypełnienia w uchu, ubytek słuchu typu odbiorczego w zakresie niższych częstotliwości? Dodatkowo sprzyjające w wywiadzie czynniki takie jak: przewlekłe infekcje, choroby naczyniowe, alergiczne, zaburzenia metaboliczne? - podejrzenie choroby Meniere’a
- Czy wystąpiły krótkotrwałe zawroty głowy, ok 10-60 sekund, po nagłej zmianie pozycji głowy np. w łóżku, przy skręceniu głowy lub pochyleniu głowy ku tyłowi? Czy występuje oczopląs obwodowy (patrz niżej badanie przedmiotowe - oczopląs)? Czy są to powtarzające się epizody? Czy towarzyszą nudności? Czy dolegliwości mają charakter nawracający z seriami trwającymi nawet kilka tygodni z okresowymi remisjami? - jeśli nie występuje ból ucha, zaburzenia słuchu czy szum uszny - podejrzenie tzw. łagodnych napadowych położeniowych zawrotów głowy (z ang. benign paroxysmal positional vertigo - BPPV)
- Czy wystąpiły utrzymujące się (przeciwnie do BPPV) zawroty typu vertigo, nudności, wymioty, zaburzenia równowagi, bez zaburzenia słuchu ani szumów uszne (czasami przy równoczesnym zajęciu kanałów półkolistych również szum w uszach i/lub upośledzenie słuchu), nasilone zawroty głowy utrzymują się kilka dni, całkowite wyzdrowienia w czasie 3-4 tygodni? - podejrzenie zapalenia nerwu przedsionkowego (UWAGA! Udar niedokrwienny lub krwotoczny móżdżku, u osób starszych, obciążonych wywiadem naczyniowym)
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Ocena stanu ogólnego:
- pomiar temperatury, oglądanie gardła, ocena odwodnienia - cechy infekcji
- pomiar BP w pozycji leżącej i stojącej, pomiar glikemii, EKG
- osłuchowo - szmer nad tętnicą szyjną w okolicach kąta żuchwy sugeruje zwężenie
- Badanie neurologiczne
- objawy oponowe: sztywności karku, objaw Kerninga, objaw Brudzińskiego;
- objawy móżdżkowe (chód – niezaburzony?, mowa – prawidłowa? dyzartria?), próba Romberga;
- badanie nerwów czaszkowych
I. Nerwy węchowe | węch niezaburzony, anosmia, hyposmia, parosmia (spaczone), hyperosmia (przeczulone) |
II. Nerw wzrokowy | ostrość wzroku, pole widzenia |
III., IV. i VI. nerw okoruchowy, bloczkowy i odwodzący | osadzenie gałek ocznych (prawidłowe, egzo/endophtalmus),ustawienie gałek ocznych (prawidłowe, opis zeza), ruchy gałek ocznych, szpary powiekowe (szerokie, i czy równe),źrenice: kształt - okrągłe, szerokość - jak szerokie i czy równe, reakcja na światło, zbieżność, nastawność, oczopląs - najistotniejszy objaw obiektywizujący uszkodzenie układu przedsionkowego |
V. nerw trójdzielny | czucie na twarzy, napinanie żwaczy, odruch żuchwowy, punkty wyjścia nerwu V na twarz - niebolesne |
VII. Nerw twarzowy | fałdy czołowe - zmarszczyć czoło, szpary powiekowe - zacisnąć oczy, fałdy nosowo-wargowe, kąciki ust - wyszczerzyć zęby |
VIII. Nerw przedsionkowo-ślimakowy | badanie słuchu „szeptem” - pogorszony słuch występuje wtedy, kiedy szept słyszalny jest z odległości 1m. |
IX., X. Nerw językowo-gardłowy i błędny | podniebienie miękkie - symetryczne, języczek - w linii środkowej; odruchy podniebienne - żywe, równe, odruch gardłowy - żywy; czy występują zaburzenia smaku? |
XI. Nerw dodatkowy | skręt głowy - obustronnie z dobrą, równą siłą unoszenie ramion - obustronnie z dobrą, równą siłą |
XII. Nerw podjęzykowy | język - czy stwierdza się drżenia, zaniki, przerosty, ruchomość języka - w pełnym zakresie, przy wysuwaniu nie zbacza |
- badanie oczopląsu
Badanie to należy przeprowadzić zawsze, gdy chory skarży się na zawroty głowy.
Poleca się badanemu, aby wodził oczami za wolno przesuwanym palcem badającego w prawo i w lewo oraz z góry w dół i odwrotnie. Podczas badania tego objawu należy zwracać uwagę, aby ruch palcem nie przekraczał 45o na zewnątrz (skrajne ustawienie gałek ocznych wywołuje drgania, jednak nie są one charakterystyczne dla oczopląsu).
Oczopląs obwodowy - pochodzenia błędnikowego lub spowodowany uszkodzeniem nerwu przedsionkowego jest stałokierunkowy, poziomo-obrotowy, nasila się po zamknięciu oczu.
Uszkodzenie ośrodkowej części układu przedsionkowego w OUN wyzwala oczopląs mniej dynamiczny, różnokierunkowy, w tym obrotowy, skośny, wahadłowy. Oczopląs patologiczny trwa dłużej, jest zwykle asymetryczny i wyraźniejszy.
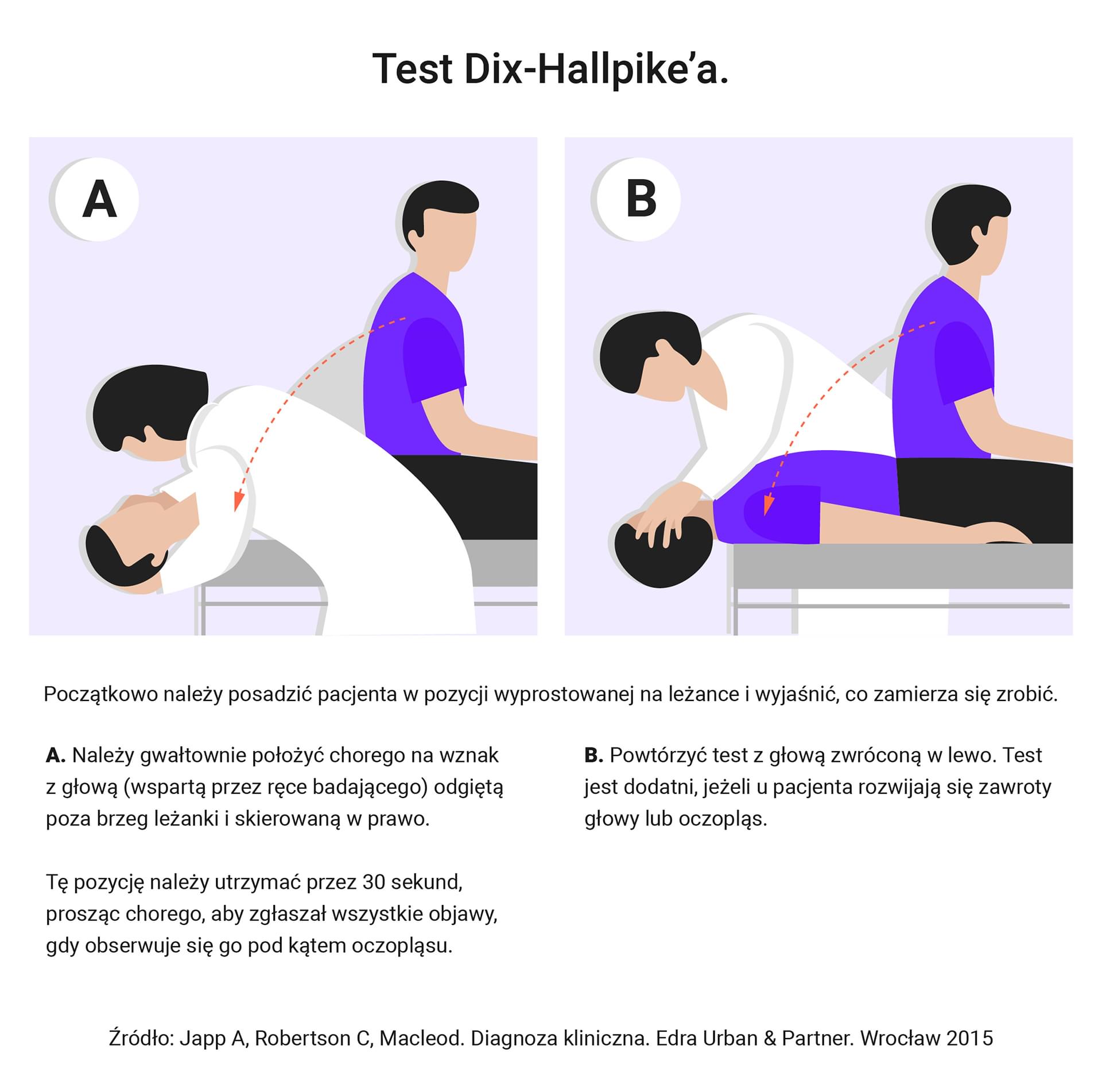
- manewr/test Dix-Hallpike’a - uszkodzenie w kanale półkolistym tylnym i przednim – rozpoznanie BPP;
- test obrotowy Paganiniego-McClure’a - uszkodzenie w kanale półkolistym bocznym.
Z pozycji na wznak z głową przygiętą o 30 stopni przekręcić głowę pacjenta o 30 stopni w prawo i poczekać 30 sekund. Następnie powrócić do pozycji wyjściowej i poczekać, aż oczopląs wygaśnie. Następnie obrócić głowę w lewą stronę, poczekać 30 sekund i powrócić do pozycji centralnej. Należy obserwować oczopląs aby ustalić jego kierunek (do lub od ziemi).
UWAGA! CZERWONA FLAGA!
- objawy uszkodzenia ośrodkowego - objawy neurologiczne: dyzartria, podwójne widzenie, osłabienie odruchów ścięgnistych, osłabienie siły mięśniowej, asymetria twarzy, trudności w połykaniu, atypowy oczopląs (skierowany w dół, dwukierunkowy, spowodowany wpatrywaniem, obrotowy, nieprzerywany fiksowaniem na obiekcie) - udar krwotoczny/niedokrwienny - należy pilnie skierować na oddział neurologii oraz wezwać transport medyczny/pogotowie
- postępująca jednostronna utrata słuchu - podejrzenie np. nerwiaka słuchowego konieczna weryfikacja w MRI głowy - należy pilnie skierować do specjalisty otolaryngologa
- nagły początek z bólem głowy, wymiotami, nasilający się w godzinach porannych lub w pozycji leżącej - podejrzenie guza mózgu, wywołującego efekt masy - należy pilnie skierować do specjalisty neurologa lub wystawić kartę DILO
Postępowanie diagnostyczne


Kompleksowa diagnostyka, a tym samym ustalenie sposobu leczenia zawrotów głowy i niesprawności układu równowagi, często wykracza poza możliwości techniczne oraz doświadczenie otolaryngologiczne i neurologiczne lekarza w POZ. Do badań zalecanych zalicza się:
- Badania laboratoryjne: morfologia krwi z rozmazem, OB, CRP, stężenie glukozy, profil lipidowy, mocznik, kreatynina, elektrolity, TSH i aminotransferazy
- Zdjęcie rentgenowskie funkcjonalne odcinka szyjnego kręgosłupa w projekcji bocznej i AP
Zalecenia
Najważniejsze w terapii zawrotów głowy jest ustalenie jak najbardziej precyzyjnego rozpoznania ze względu na różny mechanizm wyzwalający objawy oraz rokowanie. Są one odmienne w uszkodzeniach obwodowej i ośrodkowej części układu przedsionkowego. Potwierdzone odchylenia od stanu prawidłowego w układzie równowagi w wywiadzie i badaniu przedmiotowym mogą być doraźnie łagodzone lekami o różnym mechanizmie działania.
Farmakoterapia ma zastosowanie, jeśli zawroty utrzymują̨ się̨ od kilku godzin do kilku dni. Przewlekła terapia upośledza ośrodkowe mechanizmy kompensacyjne funkcji przedsionkowych.
- Artigo (cynaryzyna + dimenhydrynat) 20 mg + 40 mg 3x1 przez max. 4 tygodnie - leczenie objawowe zawrotów głowy różnego pochodzenia np. zapalenie neuronu przedsionkowego, niewydolność kręgowo – podstawna. Leku nie należy stosować u pacjentów z klirensem kreatyniny wynoszącym < 25 ml/min
- leki przeciwhistaminowe I generacji:
- prometazyna 25 mg 1x1
- dimenhydrynat 50 mg 2x1
- hydroksyzyna 25 mg 1x1
- betahistyna 24 mg 2x1 lub 16mg 3x1
- piracetam 800 mg 2,4 g/d w 3 daw. podz. przez 8 tyg.
- cytykolina SD (np.Proaxon) - otępienie naczyniopochodne, ostry udar mózgu, łagodne zaburzenia poznawcze, zalecane dawkowanie 1-2g na dobę.
- winpocetyna (np.Vicebrol) - przewlekłe choroby naczyniowe mózgu 10 mg 1 tabl 3 razy dziennie.
Rehabilitacja przedsionkowa: głównie wykonuje się ćwiczenia habituacyjne (ćwiczenia Epley’a) i ćwiczenia koordynujące postawę. Ćwiczenia stosowane w rehabilitacji narządu przedsionkowego:
- W łóżku, przeprowadzane powoli, a następnie szybciej:
- Ruchy gałek ocznych – w górę i w dół, na boki, skupianie wzroku na palcu wskazującym poruszającym się w odległości od 1m do 30 cm od oczu
- Ruchy głowy – skłon głowy do przodu, a następnie w tył i obracanie na boki
- W pozycji siedzącej: obracanie głowy, skłon w przód i wstanie z oczami otwartymi i zamkniętymi
- W pozycji stojącej: przerzucanie małej piłeczki z ręki do ręki przy jednoczesnym obracaniu się o 360o.
- W ruchu: chodzenie po pokoju, wchodzenie i schodzenie z pochyłości, wchodzenie i schodzenie ze schodów z oczami otwartymi, a następnie z zamkniętymi.
- Instrukcje dotyczące wykonywania zmodyfikowanego manewru Epley’a: (instrukcje odnoszą się do pacjenta z uszkodzeniem lewego ucha. Jeśli uszkodzenie dotyczy prawego ucha, „lewo” należy czytać jak „prawo” i odwrotnie.) Należy:
- Usiąść na łóżku z głową obróconą o 45 stopni w lewo, położyć poduszkę, na której oprze się barki
- Szybko położyć się na plecach, cały czas trzymając głowę obróconą jak wyżej i poczekać 30 s.
- Obrócić głowę w drugą stronę i odczekać kolejne 30s.
- Obrócić się na prawy bok, odczekać następne 30s.
- Usiąść bez obracania się z powrotem na plecy, nadal patrząc się w prawo
- Powtarzać te czynności 3 razy dziennie do ustąpienia objawów.
Przykładowa wizyta
Wywiad
Pacjentka (lat 55) zgłosiła się z powodu występujących od kilku dni zawrotów głowy. Podaje, że BP w domu okresowo do 180/90 mmHg („ale rzadko mierzę, bo przeważnie dobrze się czuję”). Neguje ból w klatce piersiowej, kołatanie serca. W wywiadzie wieloletnie NT, DM t 2, zmiany zwyrodnieniowe kręgosłupa L/S i hiperlipidemia. Przyjmuje na stałe metoprolol 25mg, walsartan 80 mg, metforminę 500 mg, rozuwastatynę 5 mg, kwas acetylosalicylowy i cholekalcyferol. Nie zgłasza innych dolegliwości. Neguje przyjmowanie na stałe innych leków, alergie i uczulenia na leki.
Badanie przedmiotowe
Stan ogólny dobry. Pacjentka z kontaktem słowno-logicznym zachowanym. Temp 36,6 oC. Skóra czysta, bez wykwitów, prawidłowo ucieplona. Gardło blade, migdałki bez nalotów, śluzówki różowe. W badaniu otoskopowym: obustronnie błona bębenkowa prawidłowej budowy, perłowoszara (bez zaczerwienienia), refleks świetlny obustronnie obecny, bez cech uszkodzeń, bez perforacji po obu stronach. Węzły podżuchwowe niewyczuwalne palpacyjnie. Osłuchowo nad obu polami płucnymi szmer pęcherzykowy prawidłowy. Opukowo bz. Tony serca czyste, HR 80/min. BP 140/80 mmHg. Brzuch miękki, niebolesny w czasie badania palpacyjnego, bez oporów patologicznych, perystaltyka słyszalna prawidłowo. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny. Bez obrzęków obwodowych. Neurologicznie bez zmian. Zakres ruchów biernych i czynnych kończyn stosowny do wieku.
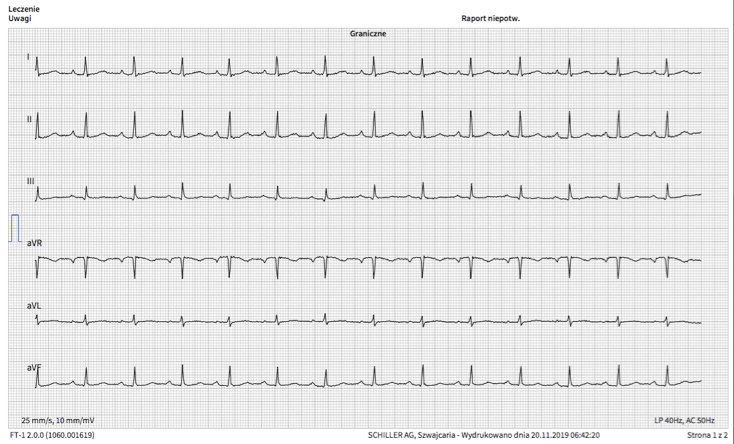
W EKG – normogram, RZM o cz. 83/min, bez cech świeżego niedokrwienia
Zalecenia i leczenie
Artigo 1 tabletka 3x dziennie
RTG kręgosłupa C oraz badania laboratoryjne: morfologia z rozmazem, OB, CRP, profil lipidowy, kreatynina, mocznik, sód, potas, AST, ALT, HB1AC, TSH, fT4.
Zalecono regularny pomiar BP, dieta cukrzycowa, umiarkowany wysiłek fizyczny.
Kontrola z wynikami badań i zapisanymi pomiarami BP za 3 tygodnie.
W przypadku pogorszenia stanu zdrowia lub nieustępowania objawów konieczna jest pilna konsultacja lekarska.
Wizyta kontrolna (1)
Kontrola po 3 tygodniach.
Pacjentka konsultowana prywatnie przez kardiologa. Wykonała Holter EKG – “Rytm zatokowy o HR 60/min – 117/min, bez zaburzeń komorowych rytmu, ekstrasystolia nadkomorowa pojedyncza bez pauz” i ECHO serca - “morfologia zastawek prawidłowa. Mała fala zwrotna mitralna i trójdzielna. Prawidłowa wielkość jam serca. Grubość ścian lewej komory w normie. Bez odcinkowych zaburzeń kurczliwości lewej komory EF 65%. Prawidłowa funkcja skurczowa lewej komory. Szerokość aorty i pnia płucnego w normie. Osierdzie bez zmian.”.
Zalecono zmianę leczenia NT - odstawiono walsartan i włączono amlodypinę 5 mg.
W badaniach laboratoryjnych TG 200 mg/dl, Alat 44,515 U/l, poza tym bez istotnych nieprawidłowości (HbA1c 5,76%, TSH 0,73, fT4 1,08 ng/dl).
Pacjentka podaje nieznaczną poprawę po zastosowanym leczeniu. W RTG kręgosłupa szyjnego – zniesiona lordoza, zmiany zwyrodnieniowe dyski/trzony i stawach m-kręg, zaawansowane cechy zwyrodnieniowe”. Podaje, że BP w domu ok. 130/80 mmHg. Nie zgłasza innych dolegliwości. Neguje przyjmowanie na stałe innych leków, alergie i uczulenia na leki.Skierowanie do poradni neurologicznej.
Wizyta kontrolna (2)
Opis łączonych wizyt neurologicznych i zalecanych badań.
Pacjentka od kilku miesięcy zgłasza uporczywe szumy uszne L>P, sporadyczne zawroty głowy twierdzi, że czuje się “jakby została podłączona do prądu”.
W badaniu neurologicznym bez deficytu ruchowego i czuciowego, bez zaburzeń równowagi i objawów patologicznych. Ograniczenie wyprostu w odc. C, wzmożone napięcie mięśni przykręgosłupowych, wyrostki kolczyste niebolesne uciskowo. Siła mięśniowa kończyn górnych zachowana, bez zaburzeń czucia powierzchownego.
MRI kręgosłupa w odc szyjnym - przepuklina C4/C5 centralno prawoboczna modeluje rdzeń kręgowy po stronie prawej zmniejsza rezerwę płynową, zwęża prawy i lewy otwór międzykręgowy, bez cech mielopatii.
USG Doppler tt domózgowych - pogrubienie kompleksu IM w lewej CCA do 0,9 mm po prawej stronie prawidłowa grubość ok. 0,6mm. Obie CCA, ICA, ECA drożne o prawidłowych spektrach i prędkościach przepływu bez cech zwężeń. Wniosek: tętnice domózgowe bez istotnych hemodynamicznie zaburzeń przepływów.
Zalecenia:
Skierowanie na zabiegi rehabilitacyjne: ćw usprawniające, TENS, laser, FANGO
Kody ICD-10
Niektóre choroby zakaźne i pasożytnicze
Choroby układu nerwowego
Choroby oka i przydatków oka, ucha i wyrostka sutkowatego
Choroby układu krążenia
Choroby układu mięśniowo-szkieletowego i tkanki łącznej
Objawy, cechy chorobowe oraz nieprawidłowe wyniki badań klinicznych i laboratoryjnych niesklasyfikowane gdzie indziej
Referencje
- Japp A, Robertson C, Macleod. Diagnoza kliniczna. Edra Urban & Partner. Wrocław 2015
- Janczewski G., i wsp. Algorytmy diagnostyki i postępowania w otolaryngologii. Podręcznik dla lekarzy rodzinnych i pozostałych lekarzy podstawowej opieki zdrowotnej. Termedia Wydawnictwa Medyczne, Poznań 2010
- Khot A., Polmear A., Standardy medyczne w praktyce lekarza rodzinnego. Edra Urban & Partner 2013.
- PTAF, Rehabilitacja zawrotów głowy i zaburzeń równowagi. Przewodnik leczenia osób z łagodnymi położeniowymi zawrotami głowy.
- Latkowski JB, Kosiek K, Zawroty głowy - problemy diagnostyczne; Zawroty głowy - problemy diagnostyczne - Laryngologia w POZ - Otolaryngologia - Medycyna Praktyczna dla lekarzy (ostatni dostęp: 15.03.2022)
- https://neurologia-praktyczna.pl/a1894/Rekomendacje-postepowania-w-zawrotach-glowy-w-praktyce-ambulatoryjnej (ostatni dostęp 15.03.2022)
- Charakterystyka produktu leczniczego Artigo