Wyszukaj w poradnikach
Ból gardła
Krótka teoria
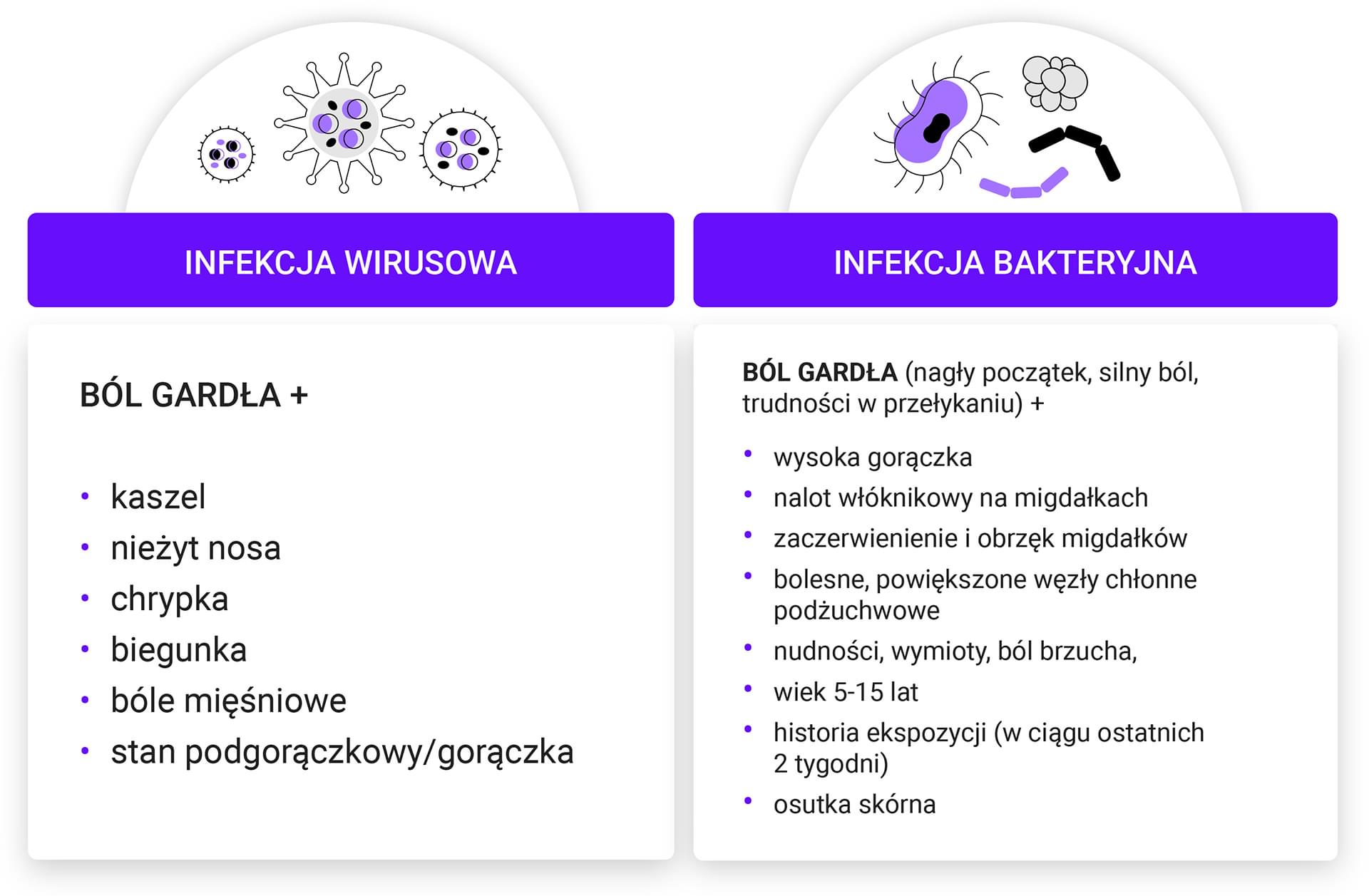
Ból gardła może mieć etiologię infekcyjną lub nieinfekcyjną. Częstą przyczyną jest zapalenie gardła. Ze względu na czas trwania zapalenie gardła dzielimy na ostre (<3 tygodni) i przewlekłe (>3 tygodni). Najczęstsza etiologia infekcyjna:
- wirusowa (najczęściej adeno-, rino-, koronawirusy, wirus paragrypy, RSV) - choroba samoograniczająca się w ciągu 3-7 dni,
- bakteryjna (Streptococcus pyogenes - paciorkowce beta-hemolizujące grupy A) - najczęściej u dzieci w wieku 5-15 lat; w tym przypadku najniebezpieczniejsze są powikłania (m.in. ropień migdałkowy, ropne zapalenie węzłów chłonnych szyi, gorączka reumatyczna, poinfekcyjne zapalenie kłębuszków nerkowych, sepsa, ZOMR, zapalenie ucha środkowego),
- należy pamiętać o: EBV - mononukleoza zakaźna, chorobach przenoszonych drogą płciową - do najczęstszych należy zapalenie gardła w wyniku zakażenia wirusem HIV oraz dwoinkami rzeżączki.
Wywiad
Ze względu na obecną sytuację epidemiologiczną związaną z COVID-19, w szczególności zwróć uwagę na objawy takie jak gorączka, duszność i kaszel (patrz: “COVID-19”)
- Czy pacjent zgłasza ból, który wystąpił nagle czy narastał od dłuższego czasu? Jak silny jest ból? - silny ból o nagłym początku sugeruje infekcję bakteryjną, ból trwający 1-2 tygodnie może sugerować mononukleozę zakaźną
- Czy pacjent ma gorączkę? Jeśli tak, jak wysoką i od kiedy? - wysoka gorączka sugeruje etiologię bakteryjną
- Czy występują inne niepokojące objawy, takie jak kaszel, katar czy chrypka? Ból głowy, zmęczenie? Czy ból gardła pogarsza się przy połykaniu? - kaszel, katar i chrypka sugerują bardziej etiologię wirusową
- Jak często w przeszłości pacjent miewał infekcje obejmujące gardło? Jakie leczenie było stosowane? - nieleczona angina paciorkowcowa, niepełny kurs antybiotykoterapii - możliwy nawrót zakażenia
- Czy w ostatnim czasie nastąpiła ekspozycja na infekcję gardła? Czy pacjent miał kontakt z dziećmi w wieku przedszkolnym/szkolnym? - dzieci są rezerwuarem różnych patogenów
- Jaką pracę pacjent wykonuje? - narażenie w pracy/miejscu zamieszkania na szkodliwe bądź toksyczne substancje drażniące
- Czy pacjent pali? - palenie papierosów może powodować ból gardła; należy zachować czujność onkologiczną!
- Czy pacjent ma stałego partnera seksualnego? Czy używa prezerwatyw? Czy pacjent stosuje używki/narkotyki? - pytania ukierunkowane na możliwą ekspozycję na choroby przenoszone drogą płciową/krwionośną - m.in. ryzykowne zachowania seksualne, używki zażywane dożylnie
- Czy pacjent ma problemy z przełykaniem, uczucie przeszkody w gardle podczas przełykania lub odczuwa ból podczas przełykania? - może sugerować proces nowotworowy w obrębie gardła (należy zachować czujność onkologiczną!)
- Czy pacjent nieintencjonalnie schudł w ostatnim czasie? - może sugerować proces nowotworowy
- Czy występują inne objawy towarzyszące bólowi gardła?
- Nieżyt nosa - może powodować spływanie wydzieliny po tylnej ścianie gardła i podrażniać ją,
- kichanie, świąd nosa i spojówek - sugerują: alergiczny nieżyt nosa
- ból głowy, często gorączka - sugerują: zapalenie zatok
- Uczucie pieczenia za mostkiem, nasilające się w pozycji leżącej - podejrzenie choroby refluksowej przełyku
- Nieżyt nosa - może powodować spływanie wydzieliny po tylnej ścianie gardła i podrażniać ją,
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Ocena parametrów życiowych:
- pomiar temperatury ciała - na co zwrócić uwagę przy pomiarze temperatury?
- W dole pachowym - silne ściśnięcie pod pachą, odpowiedni okres pomiaru; prawidłowa temperatura: 36,4 ℃ (zakres 34,7-37,3 ℃).
- W okolicy czołowej (nad tętnicą skroniową, bezdotykowy) niezalecany, w praktyce najczęściej wykonywany pomiar
- Opcjonalnie: w przewodzie słuchowym zewnętrznym - 36,6 ℃ (35,7-37,5 ℃) (mogą wystąpić trudności w pomiarze z powodu zalegającej woskowiny, nieprecyzyjnego nacelowania na błonę bębenkową, czy stan zapalny ucha), w jamie ustnej - 36,6 ℃ (35,5 – 37,5 ℃).
- pomiar temperatury ciała - na co zwrócić uwagę przy pomiarze temperatury?
- Ocena węzłów chłonnych dostępnych w badaniu palpacyjnym, zwłaszcza pakietów szyjnych. Powiększony węzeł chłonny: >1 cm. Bolesność i powiększenie >2-3 cm sugeruje zapalenie węzłów chłonnych. Niebolesne powiększenie może świadczyć o toczącym się stanie zapalnym w innej lokalizacji.
- Oglądanie gardła - obrzęk i zaczerwienienie błony śluzowej gardła, obrzęk migdałków, nalot na migdałkach (angina paciorkowcowa, mononukleoza zakaźna), (a)symetria (zawsze powinna wzbudzić czujność!), “malinowy” język (płonica), pęcherzyki i owrzodzenia sugerują etiologię wirusową; migdałki bez nalotów - raczej etiologia wirusowa (poza mononukleozą i infekcją adenowirusową).
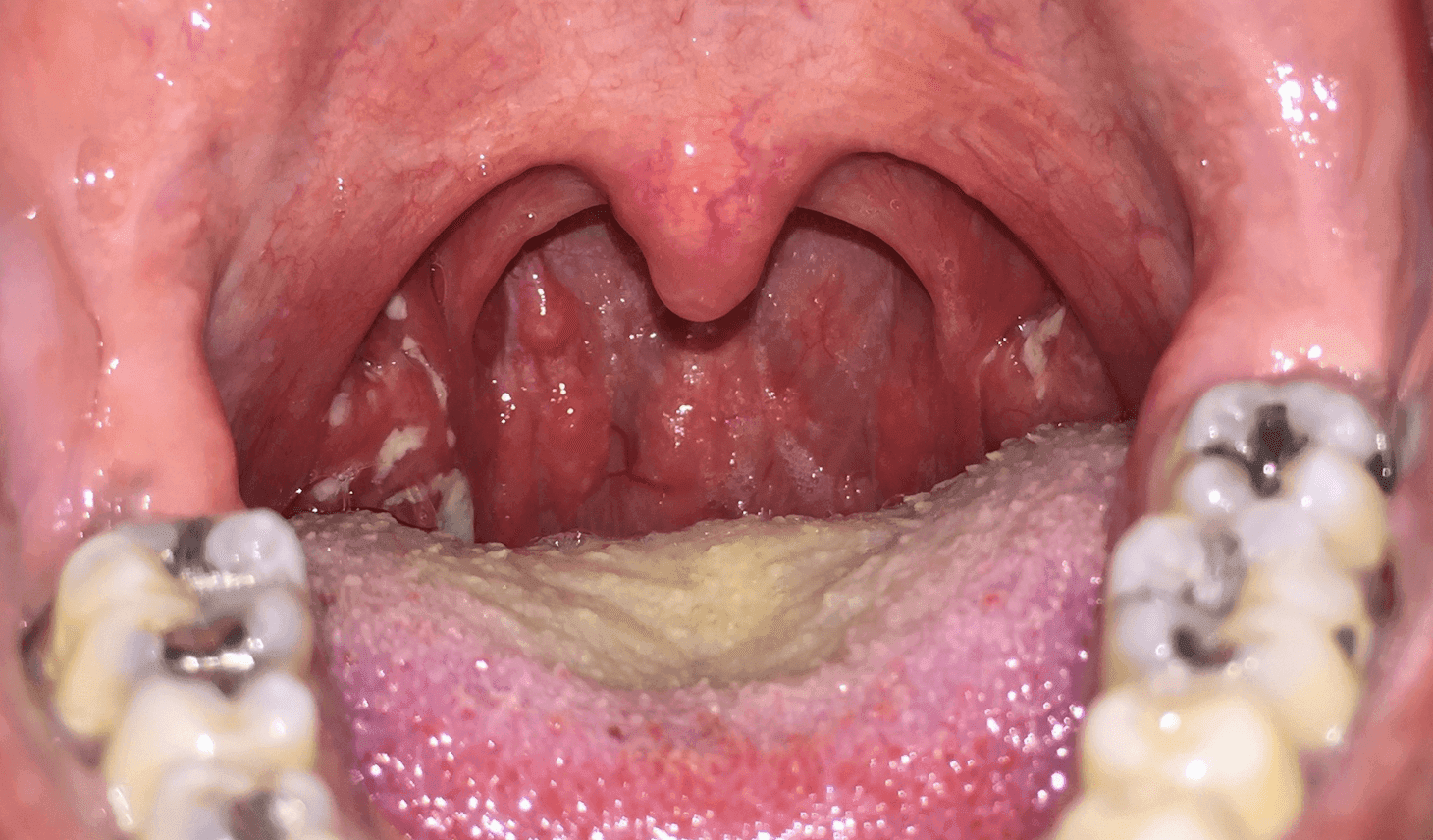

- Rynoskopia przednia - wydzielina śluzowa w przewodach nosowych wskazuje na etiologię wirusową (patrz: “Katar, nieżyt nosa i zatok”, sekcja: Ocena kliniczna pacjenta)
- Oglądanie błony bębenkowej przy pomocy otoskopu - poszukiwanie cech ostrego zapalenia ucha środkowego: zatarcie lub brak refleksu świetlnego, prześwitywanie białego, mętnego ropnego płynu, silne zaczerwienienie, uwypuklenie lub perforacja błony bębenkowej. (patrz: “Ból ucha. Wyciek z ucha”, sekcja: Ocena kliniczna pacjenta)
- Ocena układu oddechowego: ocena liczby i miarowości oddechów, ocena obecności zmian osłuchowych nad polami płucnymi
- Ocena układu sercowo-naczyniowego: ocena ciśnienia tętniczego, tętna, osłuchiwanie serca (w przypadku gorączki mogą być słyszalne szmery, jednak o głośności nie większej niż 3/6 w skali Levine’a)
- Badanie jamy brzusznej: wykluczyć hepato- i splenomegalię (objawy mononukleozy zakaźnej)
- Ocena skóry: wykluczyć wysypkę typową dla infekcji bakteryjnej: osutka skórna (uwaga! wysypka może się również pojawić po podaniu antybiotyku (zwłaszcza amoksycyliny) w mononukleozie zakaźnej)
UWAGA! CZERWONA FLAGA!
- Świst krtaniowy (stridor), duszność, ślinienie się, silny ból gardła, dysfagia - podejrzenie obturacji górnych dróg oddechowych, w tym zapalenia nagłośni, postępowanie: wezwać karetkę, zabezpieczyć drogi oddechowe, podać tlen - pilny transport do szpitala ze skierowaniem do oddziału chorób wewnętrznych
- Ból gardła trwający >3 tygodni/wykwity jednostronne na migdałku lub inne patologiczne stany na migdałku >3 tygodni lub dysfagia trwająca >3 tygodniu - podejrzenie nowotworu w obrębie gardła lub migdałków, postępowanie: wystawienie karty DiLO lub pilne skierowanie do poradni otolaryngologicznej z podejrzeniem nowotworu
- Silny ból jednostronny, obrzęk zapalny w okolicach podniebienia/gardła/szyi, ból szyi, sztywność szyi, wysoka gorączka - podejrzenia ropnia poinfekcyjnego, postępowanie: pilne skierowanie do szpitala w celu konsultacji otolaryngologicznej
- W przypadku podejrzenia choroby przenoszonej drogą płciową lub zakażenia HIV - konieczna diagnostyka specjalistyczna - postępowanie: zalecić konsultację specjalistyczną w poradni wenerologicznej lub skierować do szpitala zakaźnego celem postępowania poekspozycyjnego
Postępowanie diagnostyczne
- Przyczyny bólu gardła
- ostre:
- angina paciorkowcowa - silny ból gardła, złe samopoczucie, wysoka temperatura (38-39 ℃), bóle mięśni, brak kaszlu, bolesne przy dotyku i powiększone węzły chłonne - postępowanie: wymaz z gardła i antybiogram lub wykonanie szybkiego STREPtest, następnie leki przeciwbólowe i przeciwzapalne do płukania gardła oraz antybiotykoterapia,
- angina Plauta-Vincenta - jednostronne powiększenie migdałka, nalot na górnym biegunie, pod którym występuje owrzodzenie, duża bolesność - postępowanie: wymaz z gardła i antybiogram, następnie leki przeciwbólowe i przeciwzapalne do płukania gardła, antybiotykoterapia, dieta półpłynna,
- zapalenie migdałków o etiologii wirusowej - silne przekrwienie, pokrycie wydzieliną śluzową, powiększenie węzłów chłonnych, ból przy połykaniu, temperatura (37,5-38 ℃) - postępowanie: leki przeciwbólowe i przeciwzapalne do płukania gardła, NLPZ doustne np. ibuprofen, ketoprofen; wymaz i antybiogram wykonuje się przy nieustępujących objawach.
- Niezwykle ważne jest rozróżnienie infekcji wirusowej od bakteryjnej - postępowanie znacząco się różni.
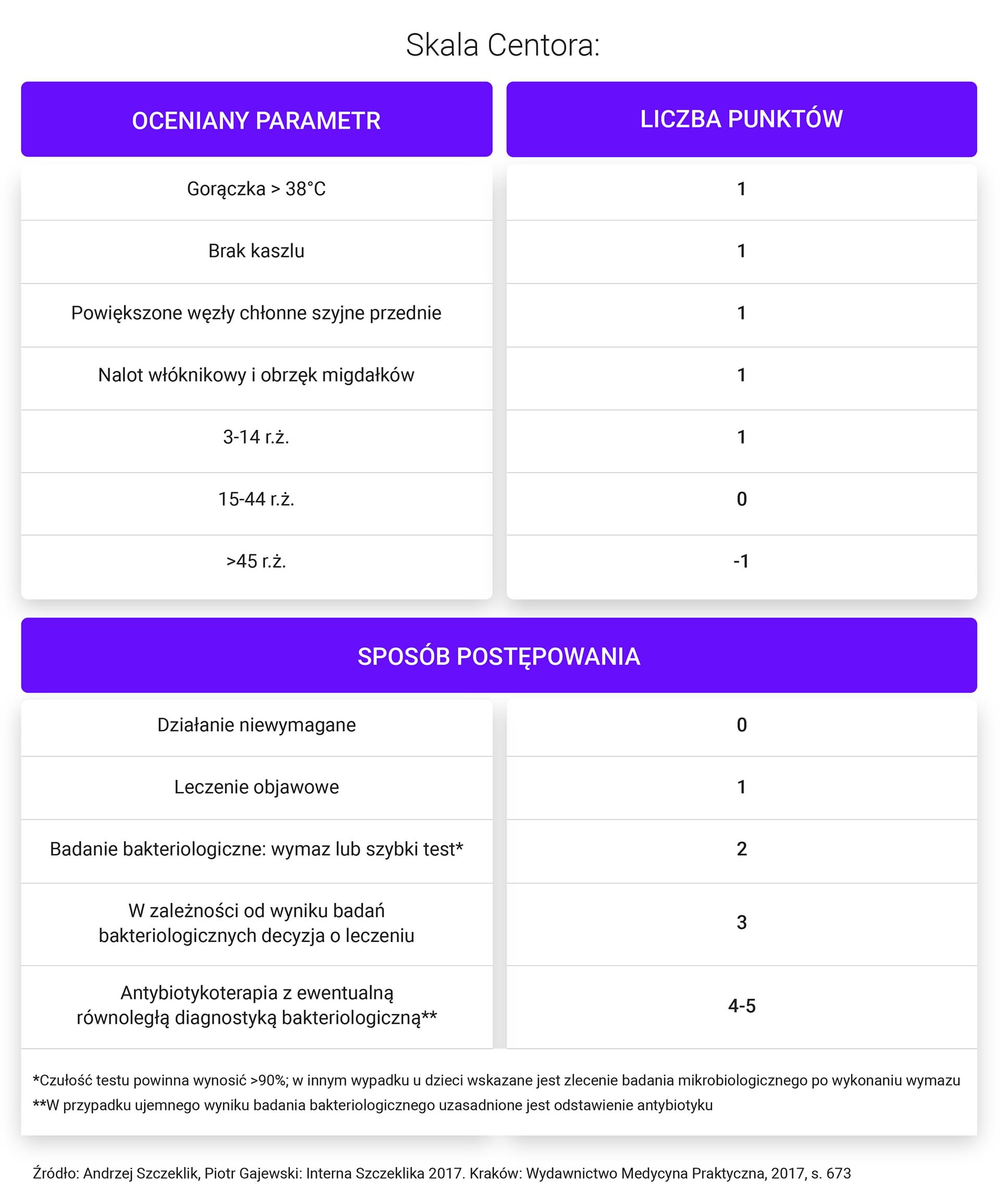
- W celu oceny prawdopodobieństwa czy patogenami wywołującymi ostre zapalenie gardła są paciorkowce zaleca się stosowanie skali Centora.
- Rozpoznanie infekcji wirusowej: możliwe jedynie na podstawie oceny klinicznej.
- Rozpoznanie infekcji bakteryjnej (o etiologii S. pyogenes): ocena kliniczna nie zawsze jest wystarczająca, wówczas konieczna dodatkowa diagnostyka mikrobiologiczna - wymaz z gardła (długi czas oczekiwania ok. 7-10 dni) lub szybki STREPtest na antygenu S. pyogenes z gr. A. Negatywny wynik testu na antygen u dorosłych nie musi być potwierdzony wynikiem posiewu wymazu z gardła.
- Jak w przypadku infekcji wirusowej wytłumaczyć pacjentowi, który domaga się antybiotyku, że nie jest to właściwe postępowanie? Pacjent, który domaga się antybiotyku, często tak naprawdę oczekuje poważnego potraktowania i rzeczowego wyjaśnienia. Należy wówczas spokojnie wytłumaczyć różnice między zakażeniem wirusowym i bakteryjnym.
- ostre:
- przewlekłe:
- neuralgia nerwu językowo-gardłowego - postępowanie: RTG czaszki (ucisk przez struktury kostne), badanie palpacyjne - leki przeciwbólowe, leczenie specjalistyczne w poradni chirurgii szczękowo-twarzowej,
- zapalenie dziąseł, zmiany okołozębowe - postępowanie: konsultacja stomatologiczna,
- zespół przedłużonego wyrostka rylcowatego - postępowanie: RTG czaszki, badanie palpacyjne - leki przeciwbólowe, leczenie specjalistyczne w poradni chirurgii szczękowo-twarzowej,
- zanikowe zapalenie błony śluzowej gardła (błona polakierowana) - postępowanie: pędzlowanie płynem Lugola, witaminy.
Diagnostyka różnicowa bólu gardła
- Stan podgorączkowy (ale może być też wysoka gorączka!), splenomegalia, zmęczenie, symetryczna limfadenopatia tylnych pakietów szyjnych, szary nalot na migdałkach, objawy trwające 2-3 tygodnie - podejrzenie mononukleozy zakaźnej. Koniecznie morfologia z rozmazem, próby wątrobowe (w wynikach: limfocytoza, podwyższony AspAT i AlAT), ew. USG jamy brzusznej oraz badanie serologiczne wykonywane odpłatnie (przeciwciała przeciwko antygenowi kapsydowemu: anty-VCA IgM, przeciwciała przeciwko wczesnemu antygenowi = anty-EA IgG). Leczenie:
- przeciwwirusowe - niezalecane,
- leczenie objawowe (przeciwgorączkowe i przeciwbólowe - patrz poniżej, GKS w przypadku narastającej obturacji górnych dróg oddechowych oraz konsultacja specjalistyczna w poradni chorób zakaźnych).
- Uczucie pieczenia za mostkiem, chrypka (zwłaszcza poranna), suchy kaszel - podejrzenie refluksu żołądkowo-przełykowego. (patrz: “Zgaga i dyspepsja”)
- Bolesny obrzęk szyi (tarczycy), gorączka, powiększone i bolesne węzły chłonne - podejrzenie ostrego zapalenia tarczycy. Objawy mogą występować zarówno w podostrym zapaleniu tarczycy (choroba de Quervaina), jak i w ostrym bakteryjnym (ropnym) zapaleniu tarczycy. W pierwszym przypadku występuje zwykle po wcześniejszym (2-8 tyg) przebyciu infekcji wirusowej górnych dróg oddechowych. Z kolei do zakażenia w ostrym bakteryjnym zapaleniu tarczycy dochodzi zwykle drogą krwiopochodną lub przez przejście z okolicznych tkanek. Konieczne wykonanie badania USG tarczycy oraz hormonów - TSH, fT3, fT4 oraz CRP i OB. Choroba de Quervaina może przebiegać z hipertyreozą, a w zapaleniu bakteryjnym rzadko dochodzi do zaburzenia czynności gruczołu i w USG widoczna jest zmniejszona i niejednorodna echogeniczność ropnia. Leczenie:
- podostre zapalenie tarczycy - leczenie przeciwbólowe i przeciwzapalne - kwas acetylosalicylowy 2-4 g/dobę lub ibuprofen max. 1,2 g/dobę, przy niedostatecznej kontroli bólu zastosuj prednizon 40 mg/dobę przez 2 tyg, zmniejszaj dawkę stopniowo, średnio o 5–10 mg/tydz. Faza nadczynności tarczycy nie wymaga leczenia, w przypadku nasilonych objawów można zastosować propranolol 10-40 mg 3 razy/dobę,
- ostre bakteryjne zapalenie tarczycy - konieczna hospitalizacja! - antybiotykoterapia dożylna, chirurgiczny drenaż ropnia lub usunięcie zajętego kawałka gruczołu.
- Przewlekle trwający ból podczas połykania, zaburzenia połykania (uczucie przeszkody), jednostronne powiększenie lub inne patologiczne stany migdałków podniebiennych, naciek potem owrzodzenie/krwawienie okolicy migdałka podniebiennego, brak podwyższonej temperatury, chrypka, powiększenie regionalnych węzłów chłonnych , utrata masy ciała - podejrzenie nowotworu gardła, postępowanie: wystawienie karty DiLO lub pilne skierowanie do poradni otolaryngologicznej z podejrzeniem nowotworu w obrębie gardła.
- Katar, kaszel, chrypka - może sugerować nieżyt nosa ze spływaniem wydzieliny po tylnej ścianie gardła. Leczenie:
- płukanie jamy nosowej izotonicznym lub hipertonicznym roztworem NaCl,
- glikokortykosteroidy donosowo (1–2 dawki do każdego nozdrza 1–2 razy na dobę): beklometazon, budezonid, propionian flutykazonu,
- leki obkurczające naczynia błony śluzowej nosa (nie stosuj dłużej niż 5-7 dni): ksylometazolina donosowo lub pseudoefedryna p.o. zwykle preparat złożony z NLPZ,
- leki antyhistaminowe (w przypadku podłoża alergicznego) p.o. 1 raz na dobę: lewocetyryzyna, desloratadyna lub donosowo: azelastyna
- antybiotykoterapię stosujemy tylko w przypadku nieustępujących objawów lub ich nasilaniu się i podejrzeniu nadkażenia bakteryjnego.
Zalecenia
- Podejrzenie etiologii wirusowej: leczenie objawowe. Choroba samoograniczająca się w ciągu 3-7 dni. Postępowanie:
- leczenie przeciwgorączkowe i przeciwbólowe: np. w schemacie „na zakładkę” przy wysokiej temperaturze ciała – naprzemiennie stosowanie paracetamolu 500 mg 2 tabl co 6 h (max 4g/d) i ibuprofenu 200-400 mg co 6 h (max 2g/d). np.:
- 8:00 paracetamol
- 11:00 ibuprofen
- 14:00 paracetamol
- 17:00 ibuprofen etc.
- Przeciwwskazania: ibuprofen - biegunka, ZUM (potencjalne działanie nefrotoksyczne w przednerkowej niewydolności nerek), przewlekła niewydolność nerek, choroba wrzodowa, zaburzenia krzepnięcia. Gdy brak pewności co do wskazań zawsze lepiej zalecić paracetamol.
- leczenie miejscowe - leki OTC: diklofenak - płyn do płukania gardła, benzydamina - tabletki do ssania/aerozol do stosowania w jamie ustnej i gardle. Przy silnych dolegliwościach bólowych leki na receptę: np. nimesulid, ketoprofen (granulki do przygotowania roztworu doustnego),
- odpoczynek,
- nawadnianie: zapotrzebowanie na płyny - (należy pamiętać, że na każdy wzrost temperatury o 1 st. C to wzrost zapotrzebowania płynów o 15%) - średnie dzienne zapotrzebowanie min. 2,5-3 l/dobę,
- unikanie klimatyzacji i suchych, ciepłych pomieszczeń - podrażnienie i wysychanie błon śluzowych.
- leczenie przeciwgorączkowe i przeciwbólowe: np. w schemacie „na zakładkę” przy wysokiej temperaturze ciała – naprzemiennie stosowanie paracetamolu 500 mg 2 tabl co 6 h (max 4g/d) i ibuprofenu 200-400 mg co 6 h (max 2g/d). np.:
- Podejrzenie etiologii bakteryjnej: rozpoczęcie antybiotykoterapii. W większości przypadków, znaczna poprawa w ciągu 48-72 h od rozpoczęcia leczenia. Objawy trwają 8-10 dni. Okres zakaźności kończy się 24h po rozpoczęciu skutecznej antybiotykoterapii - przez ten czas chory nie powinien kontaktować się z osobami w szkole/pracy.
- Antybiotykiem z wyboru w anginie paciorkowcowej jest penicylina (fenoksymetylopenicylina):
- dorośli i dzieci (masa ciała >40 kg): 2-3 mln j.m./dobę w 2-3 dawkach podzielonych przez 10 dni,
- dzieci (masa ciała 40 kg): 100-200 tys j.m./dobę w 2-3 dawkach podzielonych przez 10 dni.
- Sytuacje szczególne:
- zła współpraca chorego/trudności w przyjęciu leku doustnie: penicylina benzatynowa i.m. jednorazowo (>40 kg m.c.: 1,2 mln j.m. jednorazowo, 40 kg m.c.: 600 000 j.m. jednorazowo),
- chorzy z nadwrażliwością na penicyliny w wywiadzie (poza reakcją typu natychmiastowego), nosiciele S. pyogenes: leczenie skorygowane cefadroksylem w jednorazowej dawce dobowej per os przez 10 dni (>40 kg m.c.: 1 g, 40 kg m.c.: 30 mg/kg),
- chorzy z nadwrażliwością natychmiastową na beta-laktamy: leczenie skorygowane makrolidami. Włączeniu makrolidów powinno towarzyszyć określenie lekooporności na erytromycynę:
- erytromycyna w 3-4 dawkach przez 10 dni (>40 kg m.c. 0,2-0,4 g co 6-8 godz., 40 kg m.c. 30-50 mg/kg/dobę),
- azytromycyna w jednorazowej dawce dobowej przez 3 lub 5 dni (40 kg m.c. w jednorazowej dawce dobowej 12 mg/kg/dobę przez 5 dni lub 20 mg/kg/dobę przez 3 dni; >40 kg m.c. pierwszego dnia 500 mg, a od drugiego do piątego po 250 mg lub 500 mg przez 3 dni),
- alternatywnie do makrolidów może zostać również zastosowana klindamycyna w 3 dawkach podzielonych przez 10 dni (>40 kg m.c.: 300 mg co 8 godz., max. 1,8 g/dobę; 40 kg m.c.: 20-30 mg/kg m.c./dobę podzielone co 8 h).
- naciek okołomigdałkowy i/lub podejrzenie udziału bakterii beztlenowych:
- amoksycylina z kwasem klawulanowym w 2-3 dawkach/dobę (>40 kg m.c.: 500 mg + 125 mg co 8 h lub 875 mg + 125 mg co 12 h; 40 kg m.c. 80-90 mg + 6,4 mg/kg m.c./dobę co 12 h),
- klindamycyna w 3 dawkach podzielonych przez 10 dni (>40 kg m.c.: 300 mg co 8 godz., max. 1,8 g/dobę; 40kg m.c.: 20-30 mg/kg m.c./dobę podzielone co 8 h).
- angina nawrotowa może wynikać z nieskutecznego leczenia poprzedniego epizodu, niewłaściwej terapii, niestosowania się do zaleceń lub ponownej ekspozycji. Postępowanie:
- nawrót spowodowany nieprzestrzeganiem zaleceń lekarskich przez pacjenta: penicylina benzatynowa w jednym wstrzyknięciu domięśniowym (> 40 kg m.c.: 1,2 mln j.m.; 40 kg m.c.: 600 000 j.m.),
- nawrót spowodowany nieskutecznym leczeniem penicyliną u nosiciela Streptococcus pyogenes: cefadroksyl przez 10 dni w jednorazowej dawce dobowej (>40 kg m.c.: 1 g; 40 kg m.c.: 30 mg/kg m.c.),
- nawrót bez zidentyfikowanej przyczyny: klindamycyna w 3 dawkach podzielonych przez 10 dni (>40 kg m.c.: 300 mg co 8 godz., max. 1,8 g/dobę; 40 kg m.c.: 20-30 mg/kg m.c./dobę podzielone co 8 h).
- W przypadku często nawracających stanów zapalnych gardła i migdałków podniebiennych warto rozważyć, czy pacjent ma wskazania do tonsillektomii. Jest to zwykle zabieg wykonywany u dzieci, ale może dotyczyć również osób dorosłych. Wskazania:
- u dzieci: 7 lub więcej epizodów ostrych stanów zapalnych w ciągu ostatniego roku, 5 lub więcej epizodów rocznie w ciągu ostatnich 2 lat, 3 lub więcej epizodów rocznie w ciągu ostatnich 3 lat oraz co najmniej jedno z: wzrost ciepłoty ciała >38℃, powiększone lub tkliwe węzły chłonne szyjne, nalot włóknikowy w kryptach migdałków podniebiennych, potwierdzenie zakażenia S. pyogenes w badaniu mikrobiologicznym, zastosowana antybiotykoterapia w przypadku potwierdzonego lub podejrzewanego zakażenia paciorkowcowego,
- w przypadku osób dorosłych nie ma dokładnych wytycznych, jednak przyjmuje się, że wskazaniem są powtarzające się kilka razy w ciągu roku epizody zapalenia migdałków powodujące absencję w pracy oraz przebyte powikłania poanginowe,
- w każdym przypadku wystąpienia ropnia okołomigdałkowego należy wykonać tonsillektomię,
- warto również wspomnieć, że podejrzenie nowotworu migdałka podniebiennego jest także bezwzględnym wskazaniem do jego usunięcia.
- powikłania nieleczonej anginy:
- ropień okołogardłowy - postępowanie: drenaż ropnia, antybiotykoterapia (amoksycylina/kwas klawulanowy 875 mg + 125 mg co 12 h, fenoksymetylopenicylina 2-3 mln j.m./dobę w 4 dawkach podzielonych i metronidazol 500 mg co 6 h, klindamycyna 300 mg co 6 h),
- ropne zapalenie węzłów chłonnych szyjnych - postępowanie: antybiotykoterapia (amoksycylina 750-1000 mg co 12 h, cefuroksym 250 mg co 12 h, klindamycyna 300 mg co 6 h),
- ropne zapalenie ucha środkowego i/lub wyrostka sutkowatego - postępowanie: antybiotykoterapia (amoksycylina 750-1000 mg co 12 h, cefuroksym 250 mg co 12 h, klarytromycyna 250-500 mg co 12 h),
- ropne zapalenie zatok przynosowych - postępowanie: antybiotykoterapia (amoksycylina 750-1000 mg co 12 h, cefuroksym 250 mg co 12 h, klarytromycyna 250-500 mg co 12 h, amoksycylina/kwas klawulanowy 875 mg + 125 mg co 12 h),
- gorączka reumatyczna, ostre kłębuszkowe zapalenie nerek (bardzo rzadko u dorosłych) - postępowanie: w przypadku podejrzenia należy skierować pacjenta do szpitala.
- W przypadku ostrych, podostrych nawracających lub przewlekłych zakażeniach górnych i dolnych dróg oddechowych możliwe jest zastosowanie terapii immunomodulującej - szczepionki zawierającej lizat bakterii powodujących zakażenia dróg oddechowych. Można stosować ją zarówno u dorosłych, jak i u dzieci.
- Antybiotykiem z wyboru w anginie paciorkowcowej jest penicylina (fenoksymetylopenicylina):
Przykładowa wizyta
Wywiad
Pacjentka (lat 38) podaje, że od 3 dni nasilający się ból gardła (nasilony po stronie lewej > prawej), bez poprawy po objawowych lekach NLPZ. Podaje temperaturę max. do 38 ℃. Neguje kaszel, katar. Nie zgłasza innych dolegliwości. Neguje przyjmowanie na stałe innych leków, alergie i uczulenia na leki.
Badanie przedmiotowe
Stan ogólny dobry. Pacjentka z kontaktem słowno-logicznym zachowanym. Temp 37,2 ℃. Skóra czysta, bez wykwitów, prawidłowo ucieplona. Ograniczenie rozwarcia szczęki. Gardło zaczerwienione, po lewej stronie obrzęknięty fałd podniebienny oraz podniebienie miękkie, migdałka nie uwidoczniono, śluzówki różowe. Węzły podżuchwowe powiększone palpacyjnie po stronie lewej. Osłuchowo nad obu polami płucnymi szmer pęcherzykowy prawidłowy. Opukowo bz. Tony serca czyste, miarowe HR 72/min.
Zalecenia i leczenie
W przypadku pogorszenia stanu zdrowia lub nieustępowania objawów konieczna jest pilna konsultacja lekarska. Wydano skierowanie do Poradni laryngologicznej w trybie pilnym z podejrzeniem ropnia okołomigdałkowego. Przepisano: amoksycylina/klawulanian 875 + 125 mg 2xd przez 10 dni w osłonie probiotyków. Zalecono przyjmowanie leku, poinformowano, że samodzielna modyfikacja leczenia może prowadzić do groźnych następstw, w tym śmierci włącznie. Poinformowano o możliwych działaniach niepożądanych i skutkach ubocznych stosowanego leczenia, które mogą prowadzić do śmierci włącznie. Nawadnianie, odpoczynek, NLPZ w razie potrzeby. Wystawiono ZUS ZLA
Wizyta kontrolna (1)
Wywiad
Teleporada. Zweryfikowano pacjentkę po nr PESEL. Pacjentka konsultowana 2 dni temu - podaje że rano w dniu dzisiejszym poczuła w gardle “jakby coś pękło i wylała się taka gęsta wydzielina ropna”. Zapytanie czy konieczna jest konsultacja laryngologiczna (termin planowego przyjęcia w trybie pilnym ma za 6 tyg.). Neguje kaszel, katar, podwyższoną temperaturę. Nie zgłasza innych dolegliwości. Neguje przyjmowanie na stałe innych leków, alergie i uczulenia na leki.
Badanie przedmiotowe
Nie badano
Zalecenia i leczenie
W przypadku pogorszenia stanu zdrowia lub nieustępowania objawów konieczna jest pilna konsultacja lekarska. Zlecono pilny kontakt laryngologiczny w dniu dzisiejszym! Zalecono kontynuację przyjmowania antybiotyku, poinformowano, że samodzielna modyfikacja leczenia może prowadzić do groźnych następstw, w tym śmierci włącznie. Poinformowano o możliwych działaniach niepożądanych i skutkach ubocznych stosowanego leczenia, które mogą prowadzić do śmierci włącznie. Nawadnianie, odpoczynek, NLPZ w razie potrzeby.
Kody ICD-10
Niektóre choroby zakaźne i pasożytnicze
Nowotwory
Choroby układu oddechowego
Choroby układu pokarmowego
Objawy, cechy chorobowe oraz nieprawidłowe wyniki badań klinicznych i laboratoryjnych niesklasyfikowane gdzie indziej
Referencje
- Andrzej Szczeklik, Piotr Gajewski: Interna Szczeklika 2017. Kraków: Wydawnictwo Medycyna Praktyczna, 2017, s. 673
- http://www.otolaryngologia.org.pl/orl2/pdf/zalecenia/zalecenia_orl_dziecieca.pdf (ostatni dostęp: 7.04.2020)
- Katarzyna Mrówka-Kata, Grzegorz Namysłowski, Wskazania do usunięcia migdałków podniebiennych, Forum Medycyny Rodzinnej 2009, tom 3, nr 2, 124–128
- Grzegorz Janczewski, J. Bożydar Latkowski: Algorytmy diagnostyki i postępowania w otolaryngologii. Podręcznik dla lekarzy rodzinnych i pozostałych lekarzy podstawowej opieki zdrowotnej, Termedia, Poznań, 2010, wyd. 1
- Danuta Dzierżanowska, Aneta Nitsch-Osuch: Przewodnik antybiotykoterapii 2020, Alfa Medica Press Wydawnictwo, Bielsko-Biała 2020, wyd.25
- Rekomendacje postępowania w pozaszpitalnych zakażeniach układu oddechowego 2016, pod red.: Walerii Hryniewicz, Piotra Albrechta, Andrzeja Radzikowskiego, Warszawa 2016, wersja z dnia 31 marca 2017 r.
- https://www.mp.pl/otolaryngologia/gardloikrtan/gardlo/129689,ropien-okolomigdalkowy,1 (ostatni dostęp: 20.04.2020)