Wyszukaj w poradnikach
Zakażenie układu moczowego
Krótka teoria
- Zakażenie układu moczowego (ZUM) stanowi około 10-20% zakażeń stwierdzanych w warunkach pozaszpitalnych i jest jedną z najczęściej rozpoznawanych infekcji w POZ.
- W warunkach prawidłowych mocz i drogi moczowe są jałowe. Zakażenie wynika z obecności drobnoustrojów powyżej zwieracza pęcherza moczowego. W przeważającej części przypadków wywołane jest przez patogeny flory bakteryjnej jelita grubego, które kolonizują układ moczowy drogą wstępującą.
- Bakterią odpowiedzialną za większość zakażeń jest Escherichia coli izolowana w 75-90% niepowikłanych ZUM, podczas gdy w zakażeniach powikłanych rośnie udział innych pałeczek Gram(–) z rodziny Enterobacteriaceae. U kobiet aktywnych seksualnie zapalenie pęcherza moczowego w 5-10% przypadków spowodowane jest zakażeniem Staphylococcus saprophyticus. Do pozostałych czynników etiologicznych należą patogeny przenoszone drogą płciową, a także grzyby, które są rzadką przyczyną ZUM u pacjentów z niesprawnymi mechanizmami obronnymi.
- Ryzyko zakażenia u kobiet jest wielokrotnie większe z uwagi na odmienności anatomiczne. Bliskie sąsiedztwo przedsionka pochwy i odbytnicy ułatwia translokację patogenów w okolicę cewki moczowej, a następnie drogą wstępującą do wyższych części układu moczowego. U aktywnych seksualnie kobiet przemieszczanie się bakterii z cewki do pęcherza moczowego następuje najczęściej podczas stosunku płciowego.
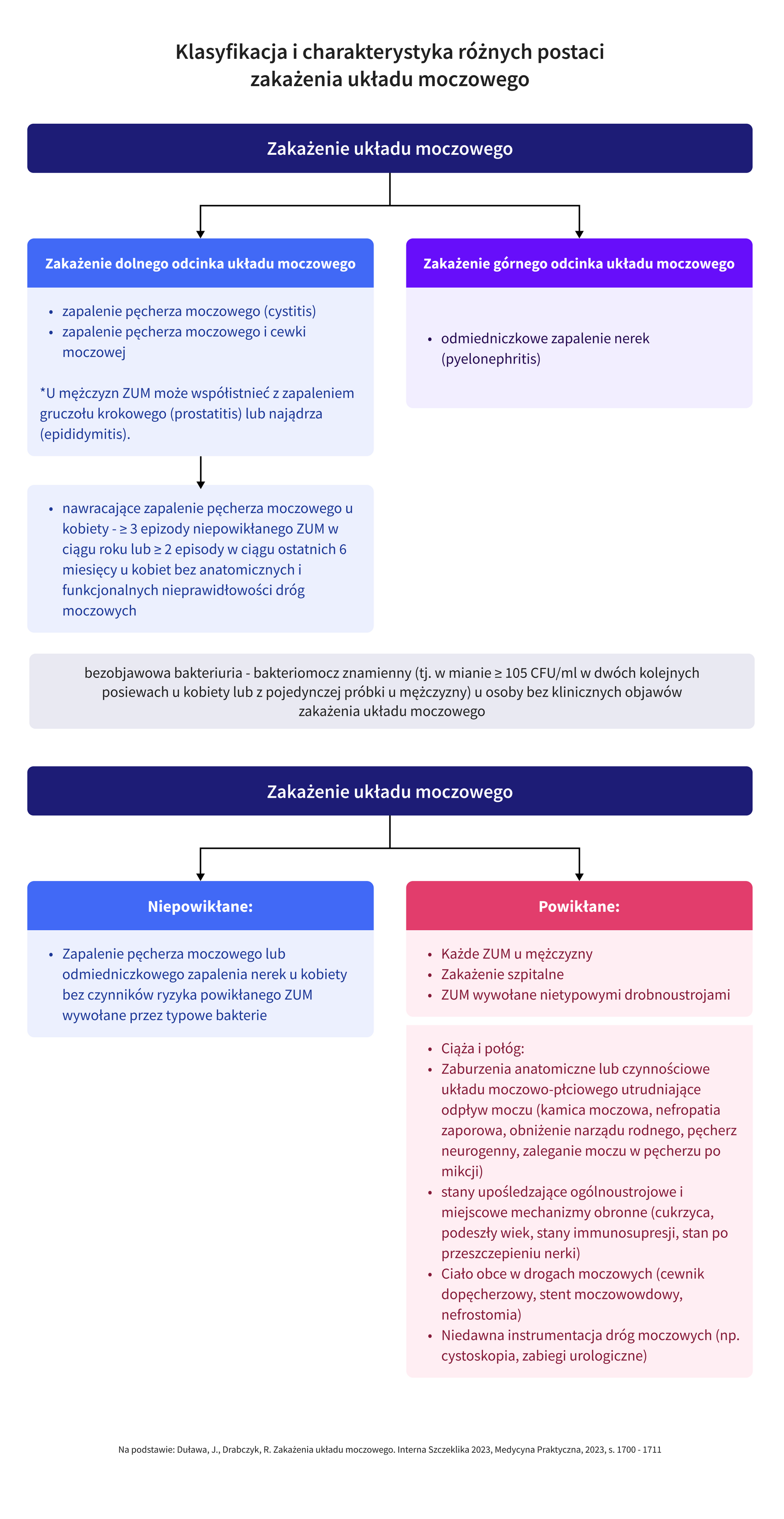
- Ze względu na lokalizację ZUM klasyfikowane są jako:
- zakażenia dolnego odcinka układu moczowego (zapalenie pęcherza moczowego – cystitis; zapalenie pęcherza moczowego i cewki moczowej);
- zakażenia górnego odcinka układu moczowego (odmiedniczkowe zapalenie nerek – pyelonephritis).
- U mężczyzn w każdym przypadku ZUM należy brać pod uwagę możliwość szerzenia się zakażenia na gruczoł krokowy i najądrze.
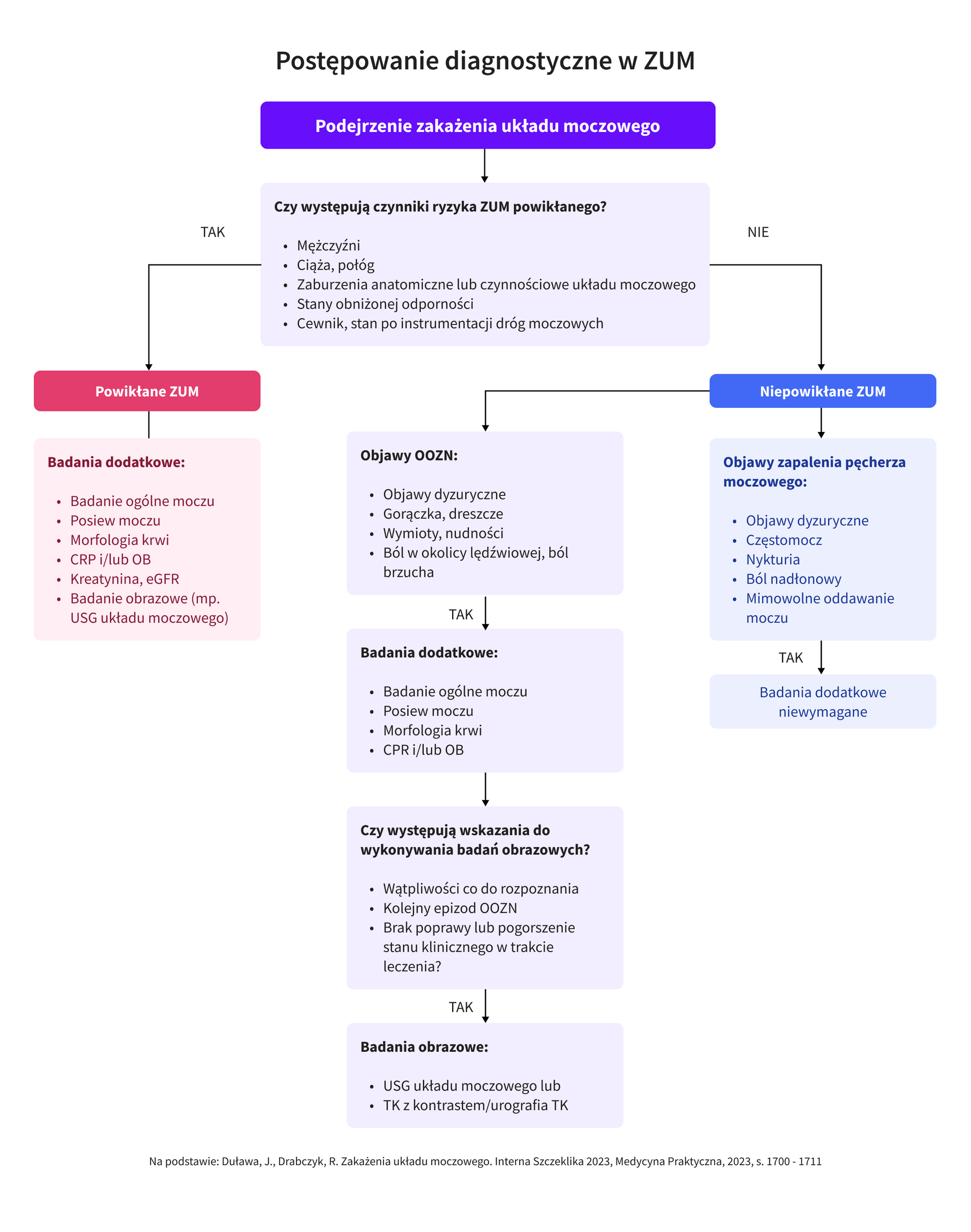
- W postępowaniu diagnostycznym należy przede wszystkim wyodrębnić grupy ryzyka powikłanego ZUM:
- powikłane ZUM stanowi każde ZUM u mężczyzny, ZUM wywołane nietypowymi drobnoustrojami, a także ZUM u kobiet z anatomicznymi lub czynnościowymi nieprawidłowościami w układzie moczowym bądź zaburzeniem mechanizmów odpornościowych (patrz: Ryc. 1);
- niepowikłane ZUM dotyczy kobiet bez czynników ryzyka powikłanego ZUM.
- Stwierdzenie bakteriomoczu nie jest równoznaczne z koniecznością leczenia. Bezobjawowa bakteriuria, poza określonymi wyjątkami, nie wymaga leczenia przeciwdrobnoustrojowego.
Wywiad
- Czy pacjent zgłasza objawy takie jak: dyzuria, częstomocz, nykturia, mimowolne oddawanie moczu, ból w podbrzuszu? – objawy dyzuryczne, obejmujące bolesne lub utrudnione oddawanie moczu (np. trudności z rozpoczęciem mikcji, przerywany lub słaby strumień moczu), często z towarzyszącym pieczeniem w cewce moczowej i uczuciem parcia na mocz, a także pozostałe z wymienionych objawów są typowe dla zakażenia dolnego odcinka dróg moczowych.
- Czy współistnieją objawy ogólne lub inne niepokojące dolegliwości? – objawy takie jak gorączka, dreszcze, ból głowy, nudności, wymioty sugerują zajęcie górnych dróg moczowych; mogą być poprzedzone objawami zapalenia pęcherza moczowego występującymi <24 godzin wcześniej.
Objawy zakażenia górnego i dolnego odcinka układu moczowego
| Objawy zapalenia pęcherza moczowego | Objawy ostrego odmiedniczkowego zapalenia nerek (OOZN) |
|---|---|
objawy dyzuryczne: bolesne oddawanie moczu, pieczenie w cewce moczowej, uczucie parcia na pęcherz, utrudnione oddawanie moczu (np. przerywany lub słaby strumień moczu) | gorączka i/lub dreszcze |
ból w okolicy nadłonowej | bóle w okolicy lędźwiowej i/lub ból brzucha |
częstomocz | ból głowy |
nykturia | nudności, wymioty |
nietrzymanie moczu (głównie u starszych kobiet z wypadaniem narządu rodnego) | |
krwiomocz | |
wyciek z cewki moczowej (objaw zapalenia cewki) |
Na podstawie: Duława, J., Drabczyk, R. Zakażenia układu moczowego. Interna Szczeklika 2023, Medycyna Praktyczna, 2023, s. 1700 - 1711
- Czy u pacjenta można stwierdzić w wywiadzie nieprawidłowości budowy i/lub czynności układu moczowego? Czy występuje obstrukcja dróg moczowych? – zaburzenia czynnościowe pod postacią pęcherza neurogennego, refluksu pęcherzowo-moczowodowego, bądź wady anatomiczne układu moczowego, takie jak uchyłki pęcherza, zdwojenie nerki, nerka podkowiasta należą do czynników ryzyka powikłanego ZUM. Do zakażeń powikłanych predysponują także stany utrudniające odpływ moczu, m.in.: zwężenie moczowodu, guzy pęcherza moczowego, powiększony gruczoł krokowy.
- Czy w układzie moczowym obecne są ciała obce bądź pacjent był poddawany zabiegom w obrębie układu moczowo-płciowego? – obecność cewnika wewnętrznego lub zewnętrznego (np. cewnik Foleya, stent moczowodowy) oraz niedawna instrumentacja dróg moczowych (np. cystoskopia, zabiegi urologiczne) wskazują na powikłany charakter ZUM.
- Czy pacjentka jest w ciąży? – ZUM w okresie ciąży i połogu traktowane jest jako zakażenie powikłane.
- Czy pacjent ma dodatkowe obciążenia zdrowotne? Czy występują stany zaburzające odporność? – stwierdzenie w wywiadzie stanów zaburzających miejscowe (np. cukrzyca) lub ogólnoustrojowe (np. leczenie immunosupresyjne) procesy odporności wymaga wdrożenia postępowania jak w ZUM powikłanym.
- Czy pacjent przebył w przeszłości zakażenie układu moczowego? – o nawracającym charakterze ZUM u kobiet bez dodatkowych czynników ryzyka świadczy wystąpienie co najmniej 3 nawrotów ZUM w ciągu roku (bądź 2 nawrotów w ciągu ostatnich 6 miesięcy).
- Czy objawy zakażenia występują po stosunku płciowym? – nawracające zapalenie pęcherza u kobiet często ma związek z aktywnością seksualną.
- Czy w ostatnim czasie pacjent miał ryzykowne kontakty seksualne? Czy występuje wyciek z cewki moczowej? – patogeny przenoszone drogą płciową, takie jak Chlamydia trachomatis, Neisseria gonorrhoeae i wirusy, głównie Herpes simplex 1/2) mogą być przyczyną do ok. 30% zapaleń pęcherza u kobiet aktywnych seksualnie. U mężczyzn wymienione patogeny wywołują zapalenie cewki moczowej, typowo objawiające się śluzowym lub śluzowo-ropnym wyciekiem z cewki.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Ocena stanu ogólnego pacjenta – ocena parametrów życiowych (HR, BP, saturacja), pomiar temperatury ciała, ocena stanu przytomności i świadomości;
- Ocena objawów odwodnienia – obejmuje poszukiwanie objawów takich jak: suche lub podsychające śluzówki, skóra o zmniejszonej elastyczności, stojący fałd skórny, powrót włośniczkowy wydłużony >2 s, tachykardia, obniżone ciśnienie tętnicze – patrz Uwaga! Czerwona flaga!;
- Badanie brzucha – należy w pierwszej kolejności wykluczyć objawy ostrego brzucha, które mogą wskazywać na inną przyczynę dolegliwości;
- Ocena układu moczowo-płciowego
- obustronne badanie bolesności okolicy lędźwiowej na wstrząsanie (objaw Goldflama) – badanie przeprowadzamy delikatnie, uderzając lekko w położoną płasko nad nerką dłoń;
- ocena podbrzusza – może wykazać przepełniony, napięty i bolesny przy palpacji pęcherz moczowy świadczący o ostrym zatrzymaniu moczu (szczególnie u mężczyzn z rozrostem gruczołu krokowego);
- ocena okolicy narządów płciowych – wyciek z cewki moczowej przemawia za infekcją przenoszoną drogą płciową.
UWAGA! CZERWONA FLAGA!
- ból i tkliwość okolicy lędźwiowej, gorączka, nudności, wymioty, dodatni objaw Goldflama – sugerują ostre odmiedniczkowe zapalenie nerek – konieczna antybiotykoterapia (patrz poniżej); przy nieustępujących objawach – wzmożone ryzyko urosepsy, konieczne pilne skierowanie do szpitala na oddział chorób wewnętrznych;
- gorączka, tachykardia, hipotensja (SBP <90 mmHg lub znaczny spadek o >40 mmHg), zaburzenia świadomości (np. splątania, majaczenia), opóźnienie powrotu włośniczkowego >2 s, chłodna, blada skóra, skąpomocz lub bezmocz – ryzyko urosepsy i wstrząsu septycznego – konieczne pilne skierowanie do szpitala na oddział chorób wewnętrznych;
- sucha błona śluzowa jamy ustnej, wolno rozprostowujący się fałd skórny, opóźnienie powrotu włośniczkowego >2 s, tachykardia, obniżone ciśnienie tętnicze – świadczą o ciężkim odwodnieniu i rozwijającym się wstrząsie hipowolemicznym – konieczne pilne skierowanie do szpitala na oddział chorób wewnętrznych;
- wywiad występowania nieprawidłowości anatomicznych nerek i dróg moczowych, podejrzenie istnienia przeszkody w odpływie moczu, ciało obce w drogach moczowych (np. cewnik moczowodowy), ostre zatrzymanie moczu – wymagana konsultacja urologiczna – konieczne skierowanie do szpitala z zapleczem urologicznym.
Postępowanie diagnostyczne
Rozpoznanie ZUM ustala się w oparciu o obraz kliniczny i wyniki badań dodatkowych.
Z punktu widzenia postępowania najważniejsze jest ustalenie na podstawie wywiadu i badania przedmiotowego, czy zakażenie ma charakter niepowikłany czy powikłany oraz określenie prawdopodobnej lokalizacji (górny lub dolny odcinek układu moczowego).
Badania laboratoryjne obejmują:
- Badanie ogólne moczu (z oceną osadu) – za ZUM przemawia bakteriomocz, leukocyturia, obecność wałeczków leukocytarnych (charakterystyczne dla OOZN), krwinkomocz (objaw mniej swoisty; stwierdzany w ok. 40% przypadków zapalenia pęcherza moczowego). Dodatni wynik oznaczenia azotynów przemawia za obecnością w moczu pałeczek jelitowych (Enterobacteriales) w mianie >105 CFU/ml; badanie nie pozwala natomiast na wykrycie bakterii niewytwarzających azotynów.
- Posiew moczu (z antybiogramem) – umożliwia ustalenie czynnika etiologicznego oraz określenie jego lekowrażliwości.
- Morfologia krwi z rozmazem, ocena CRP i/lub OB – leukocytoza i wzrost parametrów stanu zapalnego przemawiają za ZUM.
- Stężenie kreatyniny, eGFR – ocena czynności nerek jest wymagana w przypadku podejrzenia powikłanego ZUM oraz u pacjentów z przewlekłą chorobą nerek.
Wykonanie badań obrazowych (USG układu moczowego, TK z kontrastem i urografia TK) jest wskazane w następujących sytuacjach:
- podejrzenie powikłanego ZUM,
- wątpliwości diagnostyczne,
- kolejny epizod OOZN,
- pogorszenie stanu klinicznego w trakcie leczenia ZUM lub gorączka nieustępująca >48 h od włączenia antybiotykoterapii.
Jeśli wymagana jest natychmiastowa weryfikacja rozpoznania w badaniach obrazowych, należy rozważyć skierowanie pacjenta do szpitala.
Wykonywanie badań dodatkowych nie jest koniecznie u kobiet z pierwszym, niepowikłanym epizodem zapaleniem pęcherza moczowego, u których rozpoznanie można ustalić na podstawie typowego obrazu klinicznego. U kobiet niereagujących na leczenie empiryczne zapalenia pęcherza, z nawrotowym ZUM oraz w pozostałych przypadkach podejrzenia ZUM należy dążyć do potwierdzenia zakażenia wykonując posiew moczu.
Podstawowym materiałem diagnostycznym w przypadku podejrzenia ZUM jest mocz pobrany ze środkowego strumienia, po dokładnej toalecie okolic krocza i cewki moczowej. Ze względu na znaczne ryzyko zanieczyszczenia próbki, pacjenta należy poinstruować o zasadach pobierania moczu do badania.
Kryteria rozpoznawania znamiennego bakteriomoczu (liczba żywych bakterii jednego szczepu wskazująca na zakażenie) różnią się w zależności od postaci ZUM:
| postać ZUM/metoda pobrania próbki moczu | liczba CFU/ml moczu |
|---|---|
kobiety z objawami zapalenia pęcherza moczowego – mocz pobrany ze środkowego strumienia | ≥103 |
kobiety z objawami OOZN – mocz pobrany ze środkowego strumienia | ≥104 |
ZUM powikłany – mocz pobrany ze środkowego strumienia | ≥105 |
jednorazowe cewnikowanie pęcherza moczowego | ≥102 |
nakłucie nadłonowe pęcherza moczowego | każda ilość CFU |
Dodatni wynik badania bakteriologicznego nie jest równoznaczny z rozpoznaniem ZUM. Bezobjawowy bakteriomocz rozpoznaje się u osoby bez objawów klinicznych zakażenia dróg moczowych na podstawie wyniku posiewu prawidłowo pobranej próbki moczu, stwierdzając:
- ten sam drobnoustrój w mianie ≥105 CFU/ml w 2 kolejnych próbkach moczu u kobiety,
- jeden drobnoustrój w mianie ≥105 CFU/ml w jednej próbce moczu u mężczyzny,
- jeden drobnoustrój w mianie ≥102 CFU/ml w próbce moczu uzyskanej za pomocą jednorazowego cewnikowania pęcherza moczowego.
W przeważającej części przypadków stwierdzenie bakteriomoczu bezobjawowego nie wymaga wdrożenia antybiotykoterapii (patrz niżej).
Zalecenia
Podstawą leczenia ZUM jest antybiotykoterapia prowadzona w początkowym okresie empirycznie, a następnie w oparciu o wynik posiewu moczu z oceną lekowrażliwości bakterii. Istotnym elementem postępowania jest leczenie objawowe oraz profilaktyka nawrotów ZUM.
Leczenie empiryczne zapalenia pęcherza moczowego u kobiet można rozpocząć bez wykonywania posiewu moczu i badań dodatkowych, ponieważ przeważająca większość tych zakażeń spowodowana jest przez E.coli. Badanie bakteriologiczne i leczenie celowane jest natomiast konieczne u kobiet niereagujących na standardowe leczenie oraz w przypadku nawracających objawów.
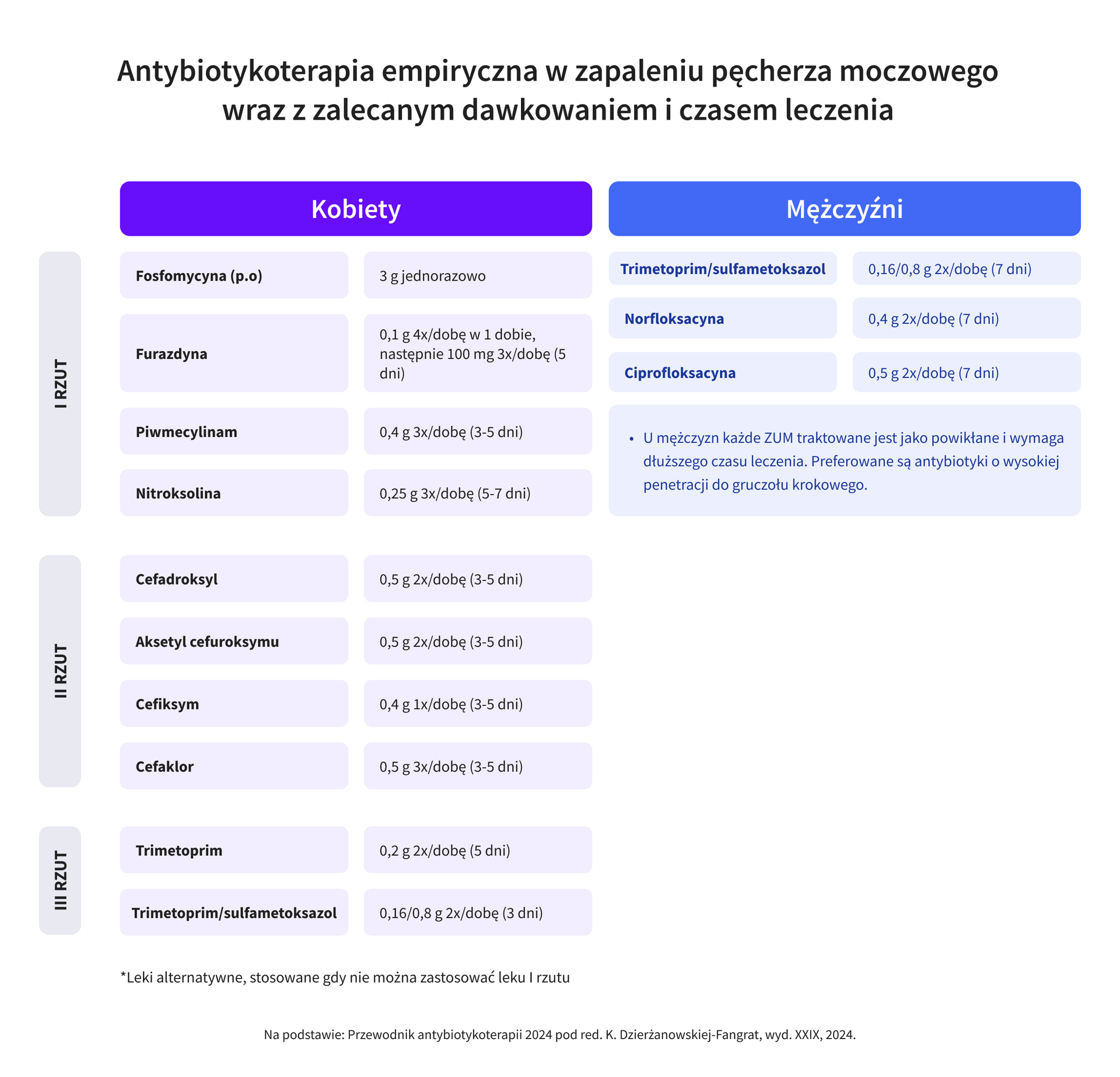
Do leków pierwszego wyboru w leczeniu zapalenia pęcherza moczowego należą:
- fosfomycyna w dawce 3 g jednorazowo,
- furazydyna w dawce 100 mg 4x/dobę w 1. dobie, następnie 3x/dobę (przez 5 dni),
- piwmecylinam 400 mg 3x/dobę (przez 3-5 dni),
- nitroksolina 250 mg 3x/dobę (przez 5-7 dni).
Leki alternatywne zalecane w leczeniu zapalenia pęcherza moczowego wymieniono w tabeli poniżej.
Nawracające zapalenie pęcherza moczowego u kobiet powinno być leczone zgodnie z wynikiem posiewu. Leczenie empiryczne prowadzone jest zgodnie z zasadami obowiązującymi w przypadku pierwszego epizodu. U kobiet z nawracającymi zakażeniami należy ponadto wdrożyć profilaktykę niefarmakologiczną i farmakologiczną.
Postępowanie niefarmakologiczne, zalecane u wszystkich pacjentek, obejmuje:
- wypijanie min. 1,5-2 litrów płynów dziennie,
- częste, regularne mikcje (w tym przed snem i po stosunku płciowym),
- unikanie środków plemnikobójczych, dezodorantów intymnych, kapturków naszyjkowych,
- unikanie długich kąpieli oraz dodawania do kąpieli środków chemicznych.
W profilaktyce farmakologicznej nieantybiotykowej należy rozważyć:
- immunostymulację liofilizowanym wyciągiem E.coli,
- dopochwowe stosowanie kremu z estrogenem (u kobiet po menopauzie),
- dopochwowe stosowanie probiotyków zawierających szczepy Lactobacillus.
Profilaktykę antybiotykową w formie ciągłej prowadzonej przez okres 3-12 miesięcy lub stosowaną doraźnie po stosunku płciowym należy rozważyć przy nieskuteczności innych metod. Wybór metody powinien uwzględniać sytuację kliniczną i preferencje pacjentki:
- Profilaktyka ciągła preferowana jest w przypadku częstych nawrotów (>3 w ciągu roku) bez uchwytnej przyczyny.
- Profilaktyka doraźna po stosunku płciowym jest metodą zalecaną u kobiet, u których występuje wyraźny związek między kolejnymi epizodami ZUM a stosunkiem.
- Leczenie wdrażane samodzielnie (wybór antybiotyków jak w niepowikłanym zapaleniu pęcherza) przez pacjentkę po wystąpieniu objawów ZUM jest alternatywną metodą dla kobiet z rzadszymi nawrotami ZUM (≤3 w ciągu roku). Strategia ta może być skuteczna u pacjentek współpracujących, po odpowiednim przeszkoleniu w zakresie rozpoznawania objawów, stosowania leków oraz postępowania w przypadku braku poprawy po leczeniu.
Wybór antybiotyków stosowanych w chemioprofilaktyce zawarto w tabeli.

Przy podejrzeniu OOZN w pierwszej kolejności należy ustalić, czy istnieją wskazania do hospitalizacji pacjenta. Skierowanie do szpitala jest wymagane w następujących sytuacjach:
- stany podwyższające ryzyko rozwoju powikłań, m.in.: ciąża i połóg, anatomiczne lub czynnościowe nieprawidłowości układu moczowego, stany immunosupresji, przewlekła choroba nerek, inne ciężkie choroby współistniejące,
- objawy sepsy,
- ciężki stan ogólny,
- cechy znacznego odwodnienia,
- stany uniemożliwiające nawadnianie doustne (np. uporczywe wymioty),
- obawa przed niewłaściwym przestrzeganiem zaleceń lekarskich,
- wątpliwości dotyczące rozpoznania.
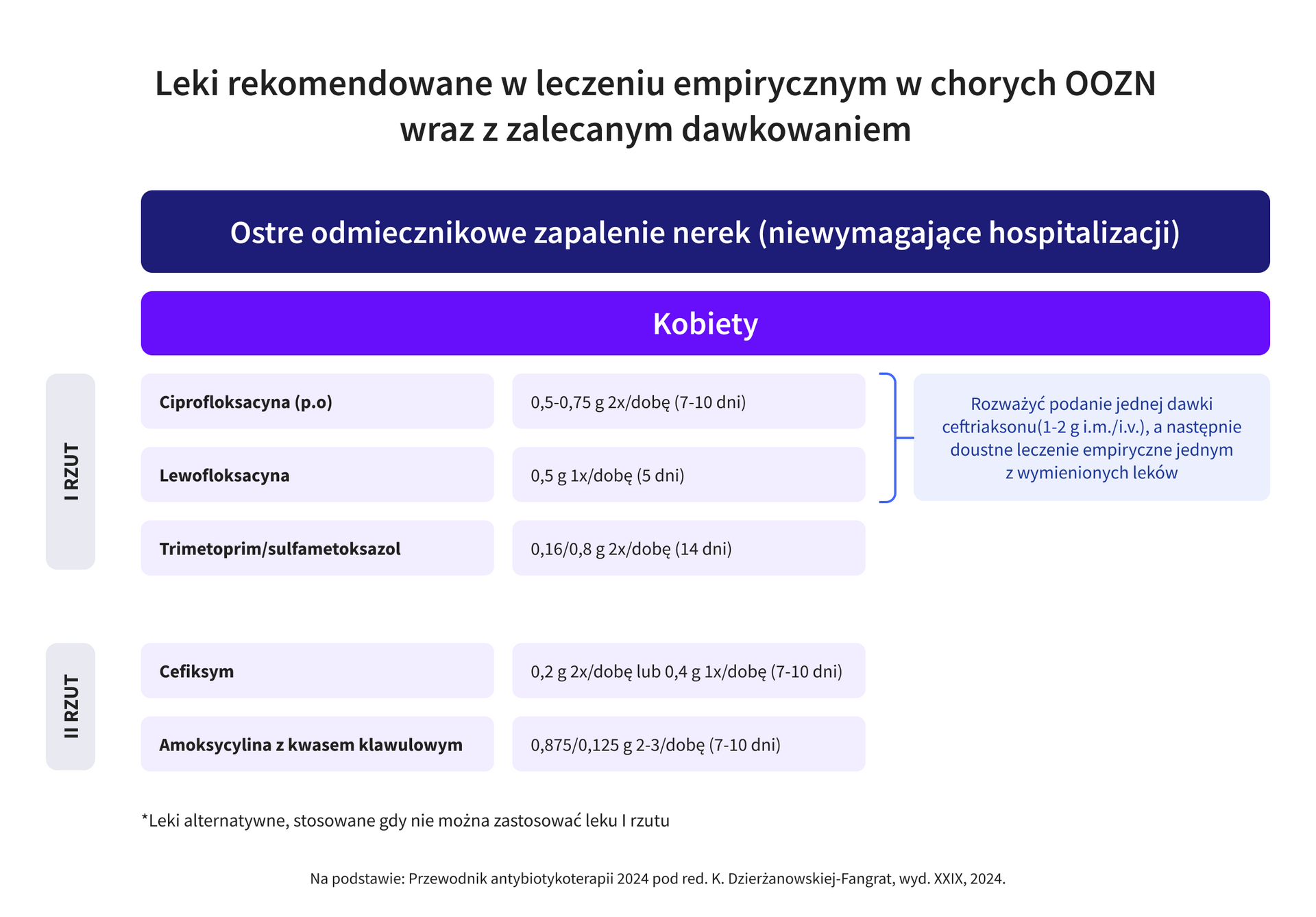
Leczenie OOZN powinno w każdym przypadku opierać się na wyniku posiewu moczu. Próbka moczu powinna zostać zabezpieczona przed podaniem antybiotyku, ponieważ nawet jedna dawka leku może wpłynąć na wiarygodność wyniku! Do czasu uzyskania wyniku badania mikrobiologicznego należy włączyć leczenie empiryczne wybierając jeden z antybiotyków pierwszego wyboru:
- ciprofloksacyna* 500-750 mg 2x/dobę (przez 7-10 dni),
- lewofloksacyna* 500 mg 1x/dobę (przez 5 dni),
- trimetoprim/sulfametoksazol (ko-trimoksazol) 960 mg (160/800 mg) 2x/dobę (przez 14 dni).
*Jeśli lekowrażliwość bakterii nie jest znana (brak poprzednich wyników posiewów pacjenta, brak lokalnych danych o lekowrażliwości), a ryzyko oporności pozaszpitalnych szczepów E.coli na fluorochinolony wynosi ≥10% (tak jest w Polsce) – wówczas należy rozważyć rozpoczęcie leczenia od podania jednorazowej dawki długodziałającego antybiotyku pozajelitowo (np. ceftriakson 1 g i.v./i.m.).Po uzyskaniu wyniku antybiogramu leczenie empiryczne należy odpowiednio zmodyfikować.
Jeśli leczenie prowadzi do ustąpienia objawów klinicznych, wykonywanie posiewów kontrolnych po zakończeniu antybiotykoterapii ZUM nie jest rutynowo zalecane.
Postępowanie nieswoiste w ZUM uzależnione jest od stanu klinicznego i może obejmować:
- leczenie przeciwbólowe i przeciwgorączkowe – np. paracetamol,
- doraźnie leki przeciwwymiotne – np. metoklopramid,
- zwiększenie objętości przyjmowanych płynów,
- oszczędzający tryb życia – odpoczynek w łóżku jest zalecany w OOZN o cięższym przebiegu.
Stwierdzenie bakteriomoczu nie jest równoznaczne z koniecznością leczenia. Z wyjątkiem określonych sytuacji (patrz: tabela poniżej), stosowanie antybiotykoterapii u osób bez objawów klinicznych zakażenia nie przynosi korzyści i naraża pacjenta na ryzyko rozwoju jatrogennych powikłań.
| Wskazania do włączenia antybiotykoterapii w bezobjawowym bakteriomoczu: | |
|---|---|
ciąża | W przypadku stwierdzenia znamiennego bakteriomoczu w ciąży obowiązuje 5-7-dniowe leczenie celowane zgodne z wynikiem posiewu. |
planowane zabiegi urologiczne, w trakcie których może dojść do naruszenia błony śluzowej | Leczenie antybiotykiem zgodnym z posiewem moczu należy rozpocząć wieczorem w przeddzień zabiegu i kontynuować tylko w razie planowanego pozostawienia cewnika w drogach moczowych. |
Przykładowa wizyta
Wywiad
Na wizytę do lekarza POZ zgłosiła się 43-letnia kobieta, u której od 2 dni występują parcia naglące, częstomocz, ból i pieczenie podczas oddawania moczu. Pacjentka neguje gorączkę, dreszcze, bóle w okolicy lędźwiowej. Nie zgłasza świądu pochwy i sromu, niepokojących upławów. W wywiadzie stwierdzono epizod zapalenia pęcherza moczowego 2 miesiące wcześniej (skutecznie leczony fosfomycyną w dawce 3 g jednorazowo), ponadto nadciśnienie tętnicze, stan po cholecystektomii przed 2 laty. Na stałe przyjmuje preparat łączony perindopril+amlodypina 10 mg+5 mg 1x1 tabl. Alergie na leki neguje.
Badanie przedmiotowe
Stan ogólny dobry. Kontakt słowno-logiczny w pełni zachowany. Temperatura ciała 36,7°C. Skóra czysta, bez wykwitów, prawidłowo ucieplona. Gardło blade, migdałki bez nalotów, śluzówki różowe, wilgotne. Osłuchowo nad obu polami płucnymi szmer pęcherzykowy prawidłowy. Tony serca czyste, rytm serca miarowy, HR 86/min. BP 117/85 mmHg. Brzuch miękki, tkliwy przy palpacji w okolicy podbrzusza, bez oporów patologicznych. Perystaltyka słyszalna prawidłowo. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny. Obrzęków obwodowych nie stwierdzono.
Zalecenia i leczenie
Rozpoznano nawracające zapalenie pęcherza moczowego (2 epizody w ciągu 2 miesięcy). Włączono antybiotykoterapię empiryczną fosfomycyną 3 g w pojedynczej dawce, utrzymano stałe leki chorej. W związku z nawrotem ZUM zlecono wykonanie badania ogólnego moczu i posiewu moczu (pobranie materiału konieczne przed przyjęciem antybiotyku). Poinformowano pacjentkę o ogólnych zasadach profilaktyki ZUM, takich jak zwiększenie podaży płynów, regularne oddawanie moczu, opróżnianie pęcherza tuż po stosunku płciowym, unikanie preparatów plemnikobójczych i innych środków chemicznych stosowanych dopochwowo, właściwa higiena okolic krocza. W przypadku nieustępowania objawów, wystąpienia nowych dolegliwości lub pogorszenia stanu zdrowia, zalecono pilną konsultację lekarską.
Kolejna wizyta (1)
6 dni później pacjentka zgłosiła się na ponowną wizytę z powodu dreszczy, gorączki do 38,6°C w pomiarach domowych, uczucia osłabienia i pojedynczego epizodu wymiotów treścią pokarmową. Objawy nasilały się od godzin wieczornych dnia poprzedniego. Od czasu ostatniej wizyty pacjentka stosowała się do zaleceń, według relacji po leczeniu fosfomycyną objawy zapalenia pęcherza ustąpiły całkowicie w ciągu 2 dni. W badaniu ogólnym moczu wykonanym 5 dni wcześniej stwierdzono leukocyturię (20 leukocytów wpw), krwinkomocz (9 erytrocytów wpw) oraz liczne bakterie. W posiewie moczu uzyskano wzrost E.coli w ilości 107 CFU/ml. Obecnie w badaniu przedmiotowym uwagę zwracały tachykardia 102/min, dodatni objaw Goldflama po stronie lewej, tkliwość palpacyjna we wszystkich kwadrantach jamy brzusznej. Wysunięto podejrzenie nawrotu ZUM pod postacią ostrego odmiedniczkowego zapalenia nerek. Włączono leczenie cyprofloksacyną w dawce 500 mg 2x/dobę przez 10 dni. Zalecono paracetamol doraźnie w razie gorączki lub bólu, nawodnienie doustne i oszczędzający tryb życia. Zlecono wykonanie USG układu moczowego, powtórzenie badania ogólnego moczu, posiewu moczu, wykonanie badań z krwi (morfologia, CRP) i kontrolę z wynikami za 2-3 dni.
Kolejna wizyta (2)
Pacjentka zgłosiła się na wizytę po 2 dniach z uczuciem osłabienia, dolegliwościami bólowymi lewej okolicy lędźwiowej, nasilonymi wymiotami do 4 epizodów/dobę. Podawała stany podgorączkowe do 38°C pomimo stosowania paracetamolu. W badaniach dodatkowych stwierdzono leukocytozę 14,6 tys./mm3 z przewagą neutrofilów, CRP podwyższone do 142 mg/l, w badaniu ogólnym zwracały uwagę leukocyturia, krwinkomocz oraz liczne bakterie w polu widzenia. Posiew moczu pozostawał w opracowaniu. W wykonanym prywatnie USG układu moczowego opisano prawidłowy obraz nerki prawej, nerkę lewą z obrzękiem warstwy miąższowej i utratą zróżnicowania korowo-rdzeniowego; ponadto zwracała uwagę obecność uwapnionego złogu w miejscu połączenia miedniczkowo-moczowodowego i zastój moczu w układzie kielichowo-miedniczkowym nerki lewej. Rozpoznano powikłane ostre odmiedniczkowe zapalenie nerek ze współistniejącą kamicą moczową. Wystawiono pilne skierowanie do szpitala do oddziału urologii celem kontynuacji leczenia.
Kody ICD-10
Choroby układu moczowo-płciowego
Referencje
- Duława, J., Drabczyk, R. Zakażenia układu moczowego. Interna Szczeklika 2023, Medycyna Praktyczna, 2023, s. 1700 - 1711
- Przewodnik antybiotykoterapii 2024 pod redakcją K. Dzierżanowskiej-Fangrat, wyd. XXIX, 2024.
- Rekomendacje diagnostyki, terapii i profilaktyki zakażeń układu moczowego u dorosłych 2015 pod redakcją W. Hryniewicz, M. Holeckiego, dostępne pod adresem: http://antybiotyki.edu.pl/wp-content/uploads/Rekomendacje/uklmoczowyinternet.pdf (ostatni dostęp: 24.04.2024)
- Skrzypulec-Plinta V. Postępowanie u pacjentki w okresie okołomenopauzalnym cierpiącej na nawracające zakażenia układu moczowego – opis przypadku. Lekarz POZ. 2022;8(4):291-296.