Wyszukaj w poradnikach
Ostre uszkodzenie nerek
Krótka teoria
AKI jest zespołem klinicznym spowodowanym gwałtownym pogorszeniem funkcji nerek. W zależności od przyczyny prowadzącej do uszkodzenia narządu wyróżniamy AKI przednerkowe, nerkowe i zanerkowe. Od źródła uszkodzenia zależy również jego manifestacja kliniczna, jednak charakterystycznymi objawami, których spodziewać się można w każdym rodzaju AKI, jest skąpomocz/bezmocz oraz rosnący poziom kreatyniny w surowicy.
Wywiad
- Czy pacjent zauważył zmianę w objętości oddawanego moczu lub częstości oddawania moczu? - jednym z najbardziej charakterystycznych objawów AKI jest skąpomocz (<500 ml/d) lub bezmocz (<100 ml/d), pacjent może zaobserwować ten objaw opisując rzadszą potrzebę mikcji oraz krótszy czas oddawania moczu. Należy jednak zaznaczyć, że nie wszystkie AKI przebiegają z obniżoną objętością wydalanego moczu;
- Czy u pacjenta występują wymioty lub biegunka? - w zaawansowanej ostrej niewydolności nerek obserwuje się wymioty oraz biegunkę będące wynikiem gromadzenia toksyn mocznicowych;
- Czy pacjent jest osłabiony i odczuwa utratę łaknienia? - w zaawansowanej ostrej niewydolności nerek często obserwuje się wymienione objawy;
- Czy u pacjenta występuje duszność w spoczynku, która jest niezależna od przyjętej pozycji ciała? - w AKI można obserwować duszność spoczynkową u pacjentów, wynikającą z rozwijającego się zespołu nerkowo-płucnego;
- Od kiedy występują wyżej wyżej wymienione dolegliwości? - charakterystyczny jest gwałtowny przebieg zgłaszanych objawów, narastanie parametrów laboratoryjnych w kontekście rozpoznania AKI ocenia się w okresie pierwszych dni do tygodnia, natomiast jeśli AKI przebiega z bezmoczem/skąpomoczem obserwuje się je najczęściej już w ciągu pierwszych 24h;
- Jakie były okoliczności wystąpienia objawów? - w rozpoznaniu i leczeniu AKI kluczową rolę stanowi ustalenie jego przyczyny, wywiad powinno się poszerzyć o czas przed wystąpieniem objawów skupiając się na możliwych przyczynach AKI;
Istotne dla rozpoznania i leczenia AKI są zarówno charakterystyczne zmiany w badaniach laboratoryjnych, jak również ustalenie pierwotnej przyczyny. Na uszkodzenie nerek mogą wskazywać występujące przed zgłoszeniem pacjenta do POZ/NPL:
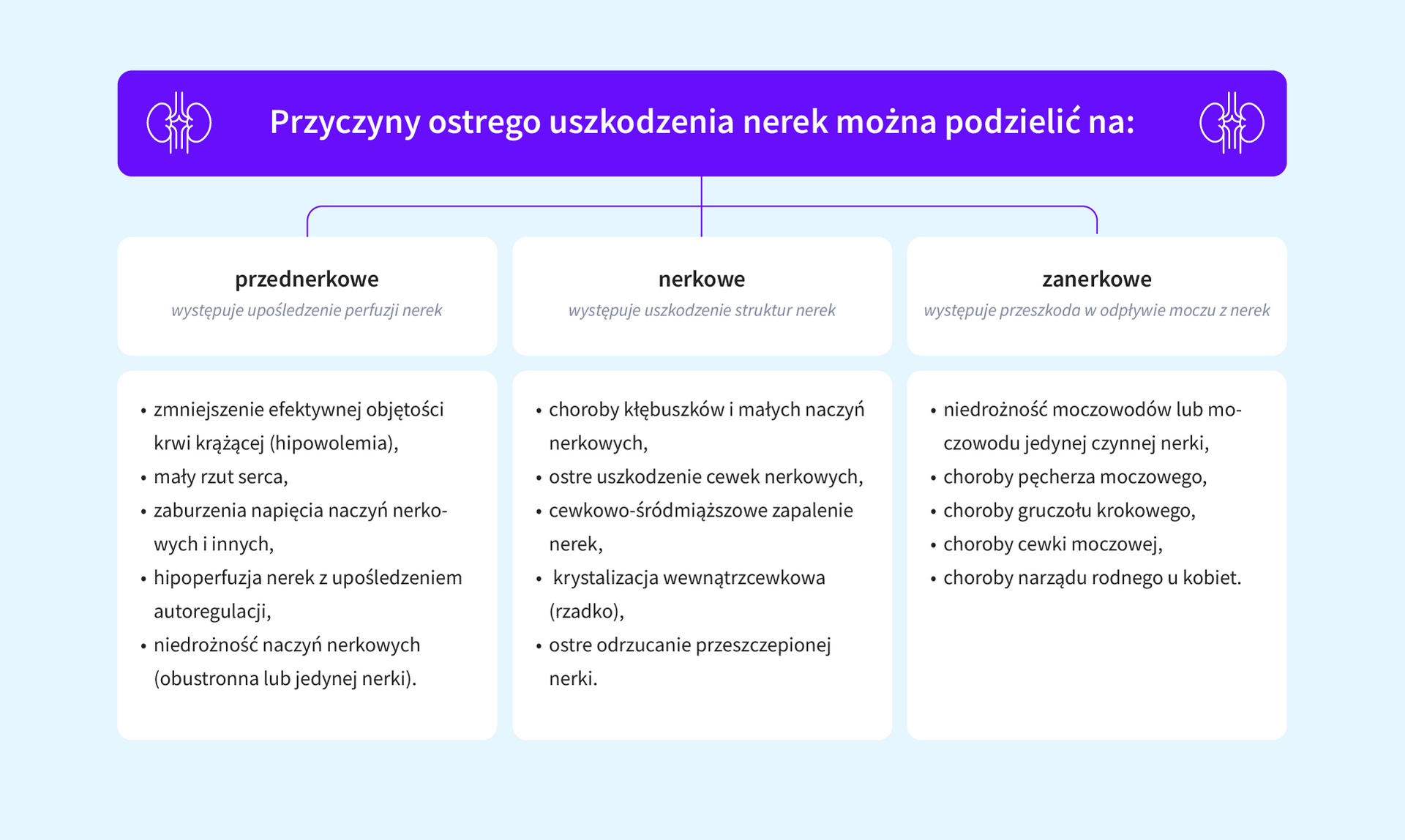
Źródło: Interna Szczeklika 2021.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Ocena stanu ogólnego pacjenta
- pomiar wzrostu i wagi pacjenta, obliczenie BMI oraz obwodu brzucha, zmierzenie ciśnienia tętniczego krwi - pacjenci z anurią mogą w sposób gwałtowny zmienić masę ciała, ponadto na AKI wskazywać może podwyższone ciśnienie krwi tętniczej;
- Ocena pacjenta w poszukiwaniu obrzęków
- należy pamiętać, że w przypadku AKI można zaobserwować u pacjentów uogólnione obrzęki, narastające gwałtownie na przestrzeni kilku dni;
- Poszukiwanie objawów, które mogą wskazywać na przyczynę rozwoju AKI
- objaw Goldflama - bolesność w rzucie nerek przy ich wstrząsaniu może wskazywać na kamicę nerek lub inną dolegliwość tego narządu, które mogą wskazywać na przyczynę pierwotną prowadzącą do AKI (zastój lub organiczną chorobę nerki),
- zmiany skórne, które wystąpiły w ostatnim czasie - współwystępowanie wysypki przy wprowadzeniu w ostatnim czasie nowych leków może wskazywać na ich toksyczność, która może dotyczyć również nerek i prowadzić do AKI;
- Ocena układu oddechowego
- ocena węzłów chłonnych szyi, pachowych oraz podobojczykowych, ocena gardła - AKI może rozwijać się w przebiegu kłębuszkowego zapalenia nerek, jedną z jej przyczyn jest infekcja paciorkowcowa,
- osłuchiwanie płuc - w przypadku przewodnienia może dojść do obrzęku płuc i słyszalnych licznych trzeszczeń;
- Ocena układu moczowego za pomocą USG - jeśli masz możliwość i umiejętności, oceń nerki (zwykle w AKI są powiększone) i pęcherz w poszukiwaniu możliwej przyczyny ostrej niewydolności nerek;
- Ocena EKG - podczas oceny elektrokardiogramu można zaobserwować zmiany odpowiadające zaburzeniom elektrolitowym (m.in. hiperkaliemii).
UWAGA! CZERWONA FLAGA!
- anuria występująca przy odpowiedniej podaży płynów wskazuje na gwałtownie postępującą niewydolność nerek - jeśli nie udało się ustalić przyczyny zanerkowej, pacjent powinien zostać niezwłocznie skierowany do leczenia szpitalnego na oddziale nefrologii, a jeśli uwidoczniono przyczynę zanerkową - do leczenia na oddziale urologii;
- w przypadku zastoju moczu w pęcherzu moczowym ze względu na przeszkodę w odpływie - należy zacewnikować pacjenta i pamiętać o tym, aby mocz odprowadzać odpowiednio wolno (200 ml co 15 minut);
- jeśli uwidoczniono w obrazie elektrokardiograficznym cechy hiperkaliemii lub zaburzeń rytmu serca - należy podać i.v. 30 ml 10% roztworu glukonolaktobionianu wapnia i/lub 10 ml 10% roztworu chlorku wapnia; wezwij zespół ratownictwa medycznego, chory wymaga leczenia w oddziale szpitalnym;
- jeśli stwierdzono przeszkodę w odpływie moczu - niezwłocznie należy skierować pacjenta do leczenia szpitalnego.
Postępowanie diagnostyczne
U chorych z podejrzeniem AKI należy zlecić:
- badanie ogólne moczu,
- oznaczenie poziomu kreatyniny w surowicy,
- morfologię i elektrolity,
- USG jamy brzusznej i układu moczowego.
Ostre uszkodzenie nerek jest stanem wymagającym hospitalizacji chorego. Diagnostyka AKI obejmuje stwierdzenie zmian w poziomie kreatyniny oraz oddawanego moczu. Aby rozpoznać AKI należy stwierdzić wzrost stężenia kreatyniny we krwi ≥0,3 mg/dl (26,5 µmol/l) w ciągu 48 h lub ≥1,5-krotny wzrost w ciągu ostatnich 7 dni, lub diureza <0,5 ml/kg/h przez 6 h. Ostre uszkodzenie nerek wymaga zwykle jednak pilnego ustalenia jego pierwotnej przyczyny, której leczenie wymaga najczęściej leczenia szpitalnego.
Ostre uszkodzenie nerek należy różnicować z przewlekłą chorobą nerek!
| AKI | PChN | |
|---|---|---|
wywiad wskazujący na przewlekłą chorobę nerek | nie | tak |
wielkość nerek | normalne/powiększone | małe |
dynamika wzrostu kreatyniny | duża | małą |
morfologia krwi | prawidłowa | niedokrwistość |
gospodarka wapniowo-fosforanowa | zaburzenia o małym lub średnim nasileniu (zależne od etiologii AKI) | duże stężenie fosforanów i zwiększona aktywność fosfatazy zasadowej, radiologiczne cechy osteodystrofii nerkowej i/lub zwapnienia tkanek miękkich |
dno oka | najczęściej bez zmian | często zmiany typowe dla cukrzycy lub długotrwałego nadciśnienia tętniczego |
Zalecenia
W przypadku gabinetów POZ zalecenia w przypadku ostrego uszkodzenia nerek dotyczą głównie prewencji pierwotnej i wtórnej AKI:
- zmiana leków o działaniu nefrotoksycznym na grupy pozbawione tego typu działań niepożądanych lub wykazujących mniejsze powinowactwo do układu moczowego;
- kontrola bilansu płynów – monitorowanie diurezy i podaży płynów oraz zalecenie codziennego pomiaru masy ciała;
- stosowanie odpowiednich wytycznych żywieniowych:
- zawartość białka lub aminokwasów w diecie: 0,6–1,0 g/kg mc./d u chorych bez istotnego stanu hiperkatabolicznego, 1,2 g/kg mc./d (maks. 1,7 g/kg mc./d) u chorych ze wzmożonym katabolizmem lub leczonych dializami;
- główne źródło energii – węglowodany (do 5 g glukozy/kg mc./d);
- tłuszcze 0,8–1,2 g/kg mc./d;
- podaż energii maks. 35 kcal/kg mc./d.
Przykładowa wizyta
Wywiad
Pacjent lat 56 zgłosił się do lekarza POZ z powodu znacznego osłabienia. Mężczyzna podaje również znaczne zmniejszenie ilości oddawanego moczu, zgłasza brak oddawania moczu przy normalnej podaży płynów, stan taki trwa od 2 dni, od rana występującą duszność. W wywiadzie nikotynizm (10 paczkolat). Od 5 dni objawy rwy kulszowej, leczone przeciwbólowo diklofenakiem, meloksykamem oraz ibuprofenem. W wywiadzie cukrzyca typu 2 leczona metforminą 2x1g, nadciśnienie tętnicze leczone ramiprylem 10mgx1/d, bisoprololem 5 mg x1/d, Pacjent neguje alergie i uczulenia na leki.
Badanie przedmiotowe
Stan ogólny średni. Pacjent z kontaktem słowno-logicznym zachowanym. Temp 37 st. C. Skóra czysta, bez wykwitów, prawidłowo ucieplona. Gardło zaczerwienione, z cechami nieżytu, migdałki bez nalotów, śluzówki różowe. Węzły podżuchwowe niewyczuwalne palpacyjnie. Osłuchowo nad obu polami płucnymi pojedyncze furczenia. Opukowo bz. HR 100/min. BP 160/80 mmHg. RR 19/min. SpO2 91%. EKG bez odchyleń. Brzuch miękki, niebolesny w czasie badania palpacyjnego, bez oporów patologicznych, perystaltyka słyszalna prawidłowo. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny. Neurologicznie bez zmian. Zakres ruchów biernych i czynnych kończyn stosowny do wieku. Nieznaczne obrzęki podudzi. W szybkim przyłóżkowym USG nerki o wymiarach 13x6 cm (N:12x5cm), bez zmian patologicznych, nie uwidoczniono złogów w obrębie nerki, pęcherz moczowy niewypełniony, niemożliwa ocena.
Zalecenia i leczenie
Pacjenta skierowano w trybie pilnym na oddział nefrologii pobliskiego szpitala. W skierowaniu podejrzenie ostrego uszkodzenia nerek o charakterze polekowym.
Kody ICD-10
Zaburzenia wydzielania wewnętrznego, stanu odżywienia i przemiany metabolicznej
Choroby układu moczowo-płciowego
Referencje
- Interna Szczeklika 2021. Medycyna Praktyczna, Kraków 2021.
- https://kdigo.org/guidelines/acute-kidney-injury/ (ostatni dostęp: 25.11.2022 r.).