Wyszukaj w poradnikach
Leukocytoza
Krótka teoria
Leukocytoza to zwiększenie liczby białych krwinek powyżej 10 tys./μl. Zawsze należy uwzględnić normy danego laboratorium, wiek, płeć, rasę, ciążę. Należy zwrócić uwagę na poszczególne populacje leukocytów i zidentyfikować, które z nich powodują zwiększenie całkowitej liczby białych krwinek. Należy pamiętać, że oceniając liczbę subpopulacji leukocytów, patrzy się przede wszystkim na liczby bezwzględne, nie na odsetek procentowy.
Zakres norm laboratoryjnych
| Parametr | Norma |
|---|---|
Leukocyty | 4000–10000/μl |
Neutrofile | 1800–8000/μl |
Limfocyty | 1000–5000/μl |
Monocyty | 200–800/μl |
Eozynofile | 50–500/μl |
Neutrofilia
Przyczyny:
- neutrofilia reaktywna (o niewielkim nasileniu, związana z przesunięciem krwinek białych z puli marginalnej i uwolnieniem z puli szpikowej):
- stres,
- uraz,
- zabieg operacyjny,
- udar,
- zawał serca,
- palenie tytoniu,
- podawanie glikokortykosteroidów (szczególnie przez krótki czas, stosowane przewlekle powodują limfopenię) lub ich nadmiar, np. w chorobie Cushinga,
- leki takie jak G-CSF czy lit;
- ostre stany infekcyjne:
- najczęściej <30 tys./μl,
- nawet do 100 tys./μl w przypadku bakteryjnego zapalenia płuc, zapalenia opon mózgowych, błonicy, gruźlicy;
- przewlekła białaczka szpikowa (i inne nowotwory mieloproliferacyjne: czerwienica prawdziwa, nadpłytkowość samoistna, pierwotna mielofibroza);
- przewlekłe stany zapalne, np. nieswoiste zapalenia jelit, choroby ziarniniakowe, reumatoidalne zapalenie stawów (RZS);
- zespół Downa (ale należy pamiętać o zwiększonym ryzyku wystąpienia białaczki u chorych z trisomią 21 chromosomu);
- asplenia, hiposplenizm;
- pobudzenie czynności szpiku kostnego, np. niedokrwistość hemolityczna.
Limfocytoza
Przyczyny:
- infekcja wirusowa (m.in. EBV, CMV, WZW, świnka, odra),
- przewlekła białaczka limfocytowa (u dorosłych przyczyna nowotworowa jest bardziej prawdopodobna niż u dzieci),
- białaczka włochatokomórkowa (rzadka odmiana przewlekłej białaczki limfocytowej),
- chłoniaki, np. strefy płaszcza (faza białaczkowa, czyli pojawienie się klonów nowotworowych we krwi),
- krztusiec (limfocytoza rzędu nawet 50 tys./μl),
- kiła,
- błędne opisanie blastów przez analizator automatyczny przy diagnostyce ostrych białaczek.
Monocytoza
Przyczyny:
- błędne opisanie blastów przez analizator automatyczny – diagnostyka ostrych białaczek,
- błędne opisanie pobudzonych limfocytów u osób młodych – mononukleoza zakaźna,
- przewlekła białaczka monomielocytowa (gdy monocyty > 1 tys./μl, rzadka choroba mielodysplastyczna/mieloproliferacyjna),
- zakażenia:
- bakteryjne: kiła, gruźlica, infekcyjne zapalenie wsierdzia,
- wirusowe: EBV, HSV, VZV, CMV,
- grzybicze,
- pierwotniakowe.
- układowe choroby tkanki łącznej: reumatoidalne zapalenie stawów (RZS), układowe zapalenia naczyń, zapalenie wielomięśniowe,
- choroby ziarniniakowe – sarkoidoza,
- marskość wątroby,
- nieswoiste zapalenia jelit,
- stan po splenektomii,
- sterydoterapia,
- ciąża,
- choroby nowotworowe.
Eozynofilia
Przyczyny:
- zakażenia wirusowe i pasożytnicze (najczęstsza przyczyna, szczególnie u dzieci; raczej pasożyty bytujące w tkankach niż w przewodzie pokarmowym),
- choroby alergiczne (astma, pokrzywka, atopowe zapalenie skóry, eozynofilowe zapalenie przełyku),
- eozynofilowe choroby płucne: zespół Loefflera, sarkoidoza,
- eozynofilowa ziarniniakowatość z zapaleniem naczyń (EGPA, dawniej zespół Churga–Straussa),
- reaktywne eozynofilie towarzyszące nowotworom hematologicznym, np. chłoniakowi Hodgkina, mastocytozie,
- przewlekła białaczka szpikowa, czerwienica prawdziwa, ostra białaczka szpikowa typu M4Eo (eozynofile mogą być częścią klonu nowotworowego),
- przewlekła białaczka eozynofilowa (rzadka choroba; do rozważenia przy eozynofilii >1,5 tys./μl.),
- reumatoidalne zapalenie stawów (RZS), toczeń rumieniowaty układowy.
Wywiad
- Od kiedy stwierdzane są zmiany w morfologii krwi? Czy pacjent miał wcześniej wykonywaną morfologię? – należy poprosić pacjenta o udostępnienie poprzednich wyników; leukocytoza trwająca godziny lub dni (zakażenia, ostre białaczki, reakcje stresowe) wymaga innej diagnostyki różnicowej niż leukocytoza utrzymująca się tygodniami lub miesiącami (przewlekłe zapalenie, niektóre nowotwory złośliwe); należy pamiętać, że część osób ma stale stwierdzaną nieznaczną neutrofilię, która przebiega bezobjawowo, jest to cecha osobniczo zmienna;
- Pytanie do kobiet w wieku rozrodczym: czy pacjentka jest w ciąży? – dla kobiet w III trymestrze ciąży norma leukocytów wynosi 5,8–13,2 tys./μl;
- Czy pacjent zgłasza wysiłek fizyczny, stres fizyczny (uraz, udar, zawał, zabieg chirurgiczny) lub stres emocjonalny w ostatnim czasie? Czy pali tytoń? – są to czynniki mogące wywołać neutrofilię reaktywną (o niewielkim nasileniu, leukocytoza do 30 tys./μl);
- Czy pacjent zauważył gorączkę i towarzyszące objawy infekcyjne charakterystyczne dla lokalizacji ostrego zakażenia bakteryjnego (częsta przyczyna neutrofilii):
- dreszcze, poty, kaszel, duszność i ból w klatce piersiowej o charakterze opłucnowym – zapalenie płuc,
- przewlekły kaszel (początkowo suchy, potem wilgotny), niekiedy krwioplucie lub duszność – gruźlica płuc,
- ból głowy (silny, pulsujący lub rozpierający), nudności, wymioty, światłowstręt, pobudzenie psychoruchowe i zaburzenia przytomności, napad drgawek, niedowłady lub porażenie nerwów czaszkowych – zapalenie opon mózgowo–rdzeniowych,
- cuchnący oddech, ból gardła, trudności w połykaniu, ślinotok, bolesne powiększenie okolicznych węzłów chłonnych, chrypka, bezgłos, świst wdechowy, głośny „szczekający” kaszel, duszność – błonica gardła, krtani i tchawicy (szczególnie u pacjenta nieszczepionego),
- ból okolicy lędźwiowej, złe samopoczucie, czasem nudności i wymioty lub objawy dysuryczne (uczucie pieczenia przy oddawaniu moczu, nagłe parcie na pęcherz, częstomocz) – odmiedniczkowe zapalenie nerek;
- Czy pacjent zauważył objawy infekcji przebiegających z limfocytozą i/lub monocytozą:
- brak lub niezbyt nasilona gorączka, kaszel, katar, ból gardła, dyskomfort przy mówieniu lub połykaniu, biegunka, nudności, ból brzucha – objawy powszechnie występujących zakażeń wirusowych górnych dróg oddechowych lub przewodu pokarmowego, przebiegających z limfocytozą,
- wysoka gorączka, silny ból gardła, trudności w połykaniu, osutka skórna, ból głowy (typowo zaoczodołowy), ból brzucha, nudności i wymioty, powiększenie węzłów chłonnych, objawy związane ze splenomegalią, osłabienie, złe samopoczucie, męczliwość, uczucie wyczerpania, trudności w koncentracji – mononukleoza zakaźna (zakażenie EBV) powoduje monocytozę i limfocytozę,
- gorączka, bóle mięśniowo–stawowe, osłabienie, hepatomegalia, powiększenie węzłów chłonnych – zespół objawów mononukleozopodobnych związanych z zakażeniem CMV przebiegający z limfocytozą i monocytozą; u większości chorych zakażenie przebiega bezobjawowo,
- objawy grypopodobne przez 1-2 tygodnie (niewysoka gorączka lub jej brak), następnie napady duszącego kaszlu zakończonego głębokim wdechem z głośnym świstem krtaniowym lub przewlekły, niecharakterystyczny kaszel (częściej u osób dorosłych), narażenie na kontakt z krztuścem – podejrzenie krztuśca (często bardzo nasilona limfocytoza), należy zapytać o szczepienia ochronne,
- niebolesny wrzód twardy w okolicy narządów płciowych; osutka skórna w postaci bladoczerwonych lub różowych nieswędzących plam, zlokalizowanych na tułowiu oraz bliższych odcinkach kończyn, następnie czerwone zmiany grudkowe, najczęściej na dłoniach, stopach, twarzy i owłosionej skórze głowy; odatkowo objawy ogólne, bezbolesne uogólnione powiększenie węzłów chłonnych – kiła I- i II-rzędowa,
- pęcherzyki na migdałkach i tylnej ścianie gardła lub w okolicy narządów płciowych, gorączka, złe samopoczucie, ból głowy, gardła, mięśni – zakażenie HSV;
- Czy pacjent zauważył gorączkę, utratę masy ciała, łatwe siniaczenie się, krwawienia z błon śluzowych, zmęczenie, nocne poty, nawracające infekcje o ciężkim przebiegu? – są to objawy sugerujące obecność nowotworu układu krwiotwórczego;
- Czy występują objawy wynikające ze splenomegalii – uczucie pełności w brzuchu, kłucie w lewym podżebrzu? – splenomegalia jest typowa w przebiegu zespołów mieloproliferacyjnych, w tym przewlekłej białaczki szpikowej;
- Czy występują objawy leukostazy – zaburzenia świadomości, ból i zawroty głowy, zaburzenia widzenia, dzwonienie w uszach, duszność, niewydolność nerek (np. skąpomocz), priapizm (długotrwały bolesny wzwód)? – bardzo wysoka leukocytoza może wystąpić w przebiegu ostrych białaczek, przewlekłej białaczki szpikowej i spowodować zaburzenia w mikrokrążeniu;
- Czy pacjent w ostatnim czasie przyjmował glikokortykosteroidy, β-mimetyki, sole litu, adrenalinę, G–CSF (czynnik wzrostu kolonii)? – leki mogące wywołać leukocytozę; steroidoterapia może wywołać zarówno neutrofilię, jak i monocytozę (ale w przewlekłym stosowaniu – limfopenię).
- Czy pacjent choruje na:
- choroby reumatyczne – zmiany w obrębie stawów i kości powodujące dolegliwości bólowe, ograniczenie ruchomości,
- nieswoiste zapalenia jelit – biegunka, domieszka krwi w kale, przewlekły ból brzucha (szczególnie w prawym dolnym kwadrancie), utrata masy ciała,
- choroby ziarniniakowe (sarkoidoza) – często bezobjawowa, objawy w zależności od zajętych narządów: płuc, śledziony, wątroby, układu ruchu, węzłów chłonnych, skóry, serca, narządu wzroku, OUN, ślinianki oraz objawy ogólne u części chorych,
- układowe zapalenia naczyń – objawy ogólne: gorączka, nocne poty, pogorszenie samopoczucia, bóle stawowe, bóle mięśniowe i spadek masy ciała; pozostałe objawy zależne od rodzaju i lokalizacji zajętych naczyń,
- przewlekłe zapalenia wątroby – najczęściej bezobjawowe, uczucie zmęczenia, obniżony nastrój, przebyte ostre zapalenie wątroby – przewlekłe stany zapalne są przyczyną monocytozy, neutrofili (wirusowe zapalenia wątroby także limfocytozy);
- Czy pacjent jest po splenektomii? (Czy przebył uraz jamy brzusznej lub choruje na anemię sierpowatokrwinkową?) – splenektomia skutkuje podwyższoną liczbą monocytów i neutrofilów;
- Czy pacjent choruje na niedokrwistość hemolityczną, pierwotną małopłytkowość immunologiczną? – pobudzenie szpiku kostnego powoduje zwiększone wytwarzanie białych krwinek (monocytów, neutrofilów);
- Czy pacjent cierpi na astmę, pokrzywkę, atopowe zapalenie skóry? – choroby alergiczne mogą być związane z eozynofilią, bazofilią;
- Czy podróżował w ostatnim czasie za granicę? Czy był narażony na słabe warunki higieniczne? – zwiększone ryzyko zakażenia chorobą pasożytniczą;
- Czy pacjent zgłasza dysfagię oraz epizody uwięźnięcia kęsów pokarmu; (charakterystyczne jest unikanie produktów sprawiających problemy z połykaniem, długi czas żucia, popijanie pokarmów dużą ilością płynów) objawy choroby refluksowej przełyku? – podejrzenie eozynofilowego zapalenia przełyku.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Ocena stanu ogólnego
- stan świadomości, kontakt z pacjentem – zaburzenia świadomości mogą świadczyć o ciężkim zakażeniu, ostrym zapaleniu opon mózgowo-rdzeniowych, sepsie lub wstrząsie septycznym, leukostazie w wyniku wysokiej leukocytozy w białaczkach,
- opóźniony powrót włośniczkowy – objaw hipoperfuzji w przebiegu wstrząsu.
- Ocena parametrów życiowych
- ciśnienie krwi – utrzymujące się SBP <65 mmHg jest objawem wstrząsu, BP <90/60 mmHg świadczy o ciężkim zapaleniu płuc,
- HR – tachykardia może być objawem wynikającym z kompensacji wstrząsu, towarzyszącej niedokrwistości,
- liczba oddechów na minutę – tachypnoe w przebiegu wstrząsu, zapalenia płuc,
- saturacja – może być obniżona w sepsie, zapaleniu płuc, obturacji w wyniku chorób dróg oddechowych,
- temperatura – gorączka w przebiegu infekcji, chorób rozrostowych szpiku, chorób reumatycznych.
- Oglądanie skóry, błon śluzowych i stawów
- drobne wybroczyny na powierzchniach wyprostnych kończyn, tułowia (rzadko twarzy) i w błonie śluzowej jamy ustnej; wylewy podskórne – objawy skazy płytkowej,
- bladość – niedokrwistość, wstrząs,
- blada, zimna, spocona skóra, powrót włośniczkowy >2 s – hipoperfuzja obwodowa związana ze wstrząsem septycznym,
- zażółcenie – niedokrwistość hemolityczna, niewydolność wątroby,
- obrzęki – wraz z całym obrazem klinicznym mogą być objawem sepsy
- w przypadku nowotworów charakterystyczne są niebolesne węzły chłonne, z tendencją do tworzenia pakietów, nieprzesuwalne względem skóry,
- limfadenopatia towarzyszy:
- chłoniakowi strefy płaszcza (powiększenie węzłów chłonnych szyi, pach lub pachwin),
- przewlekłej białaczce limfoblastycznej (u 50–90%; często symetryczne; w okolicy szyjnej; powiększone węzły mogą okresowo samoistnie się zwiększać i zmniejszać),
- ostrej białaczce limfoblastycznej,
- ostrej białaczce szpikowej (rzadziej niż ALL).
- w przypadku infekcji najczęściej powiększone są regionalne węzły chłonne w okolicy toczącego się zakażenia,
- powiększenie węzłów chłonnych jest charakterystycznym objawem mononukleozy wywołanej przez EBV jak i zespołu mononukleozopodobnego związanego z zakażeniem CMV; węzły osiągają znaczne rozmiary (nawet >3 cm), są sprężyste, przesuwalne względem podłoża, tkliwe, nie tworzą pakietów, często z obrzękiem tkanki okołowęzłowej; limfadenopatia może utrzymywać się nawet 6 miesięcy po ostrej fazie choroby; u młodzieży i dorosłych najczęściej zajęte są węzły szyjne tylne, przednie i podżuchwowe, rzadziej uogólniona limfadenopatia,
- w ostrym zapaleniu gardła i migdałków o etiologii paciorkowcowej węzły chłonne szyjne przednie są powiększone i tkliwe; powiększenie węzłów chłonnych szyjnych tylnych jest bardziej charakterystyczne dla etiologii wirusowej.
- obrzęk i sinica twarzy, wybroczyny na twarzy i spojówkach – mogą towarzyszyć napadom kaszlu w przebiegu krztuśca,
- obrzęk i rumień lub zasinienie twarzy i szyi, przekrwienie spojówek, obrzęk kończyn górnych, stałe wypełnienie żył szyjnych – w wywiadzie zazwyczaj ból i zawroty głowy, zaburzenia widzenia, duszność – zespół żyły głównej górnej (ucisk na żyłę przez nowotwór, w tym chłoniaki ze strefy płaszcza lub w przebiegu ostrej białaczki limfoblastycznej z komórek T),
- wysypka drobnoplamista i/lub drobnogrudkowa (5% pacjentów), rumień wielopostaciowy, rumień guzowaty; osutka plamisto-grudkowa, odropodobna, swędząca – 7–10 dni po podaniu ampicyliny, amoksycyliny – mononukleoza zakaźna,
- bąble pokrzywkowe na rumieniowym podłożu z towarzyszącym świądem, rzadziej pieczeniem – pokrzywka,
- suche, łuszczące się grudki i blaszki na rumieniowym podłożu w fałdach zgięciowych, na twarzy i szyi, górnych częściach ramion i pleców, grzbietowych powierzchniach rąk i stóp oraz palców; lichenizacja zmian; świąd – atopowe zapalenie skóry.
- Badanie laryngologiczne
- pęcherzyki na migdałkach i tylnej ścianie gardła, które pękają, tworząc szare nadżerki i owrzodzenia – zakażenie HSV,
- zaczerwienienie i obrzęk błony śluzowej, wydzielina z nosa i na tylnej ścianie gardła, bolesność uciskowa w rzucie zatok – nieżyt nosa i zatok przynosowych,
- wyraźnie odgraniczone skupiska wysięku na migdałkach, krwistoczerwony i obrzęknięty języczek podniebienny, język początkowo obłożony, później malinowy, wybroczyny na błonie śluzowej podniebienia – angina paciorkowcowa,
- migdałki powiększone, pokryte charakterystycznym wysiękiem, gardło zaczerwienione, często wybroczyny na podniebieniu, przykry zapach z ust; u dzieci dodatkowo może wystąpić obrzęk powiek, nasady nosa i łuków brwiowych – mononukleoza zakaźna,
- błony rzekome, początkowo białe, następnie szarobrązowe; na migdałkach podniebiennych, tylnej ścianie gardła, podniebieniu miękkim; błona śluzowa gardła nieznacznie zaczerwieniona i obrzęknięta – błonica,
- nacieki przypominające przerost dziąseł – ostra białaczka szpikowa (częściej w białaczkach z linii monocytowych),
- przekrwienie i zaczerwienienie błony bębenkowej, niewidoczny refleks świetlny, wyciek z ucha lub uwypuklenie błony bębenkowej na zewnątrz – zapalenie ucha środkowego.
- Badanie płuc
- trzeszczenia nad zajętymi obszarami miąższu płucnego, czasem słyszalny szmer oskrzelowy; w przypadku obecności płynu w jamie opłucnej szmery oddechowe będą osłabione – podejrzenie zapalenia płuc, gruźlicy.
- Badanie brzucha
- splenomegalia – przewlekła białaczka szpikowa i inne zespoły mieloproliferacyjne (charakterystyczny objaw), inne typy białaczek, mononukleoza zakaźna, niedokrwistość hemolityczna, nadciśnienie wrotne w przebiegu przewlekłych zapaleń wątroby,
- hepatomegalia – przewlekła białaczka limfocytowa, ostra białaczka szpikowa (u 30% chorych, częściej w białaczkach z linii monocytowej); należy pamiętać, że w przebiegu marskości wątroba nie jest powiększona,
- objaw Goldflama (zwykle jednostronny) – ostre odmiedniczkowe zapalenie nerek.
7. Badanie objawów oponowych, badanie neurologiczne – przy podejrzeniu ZOMR.
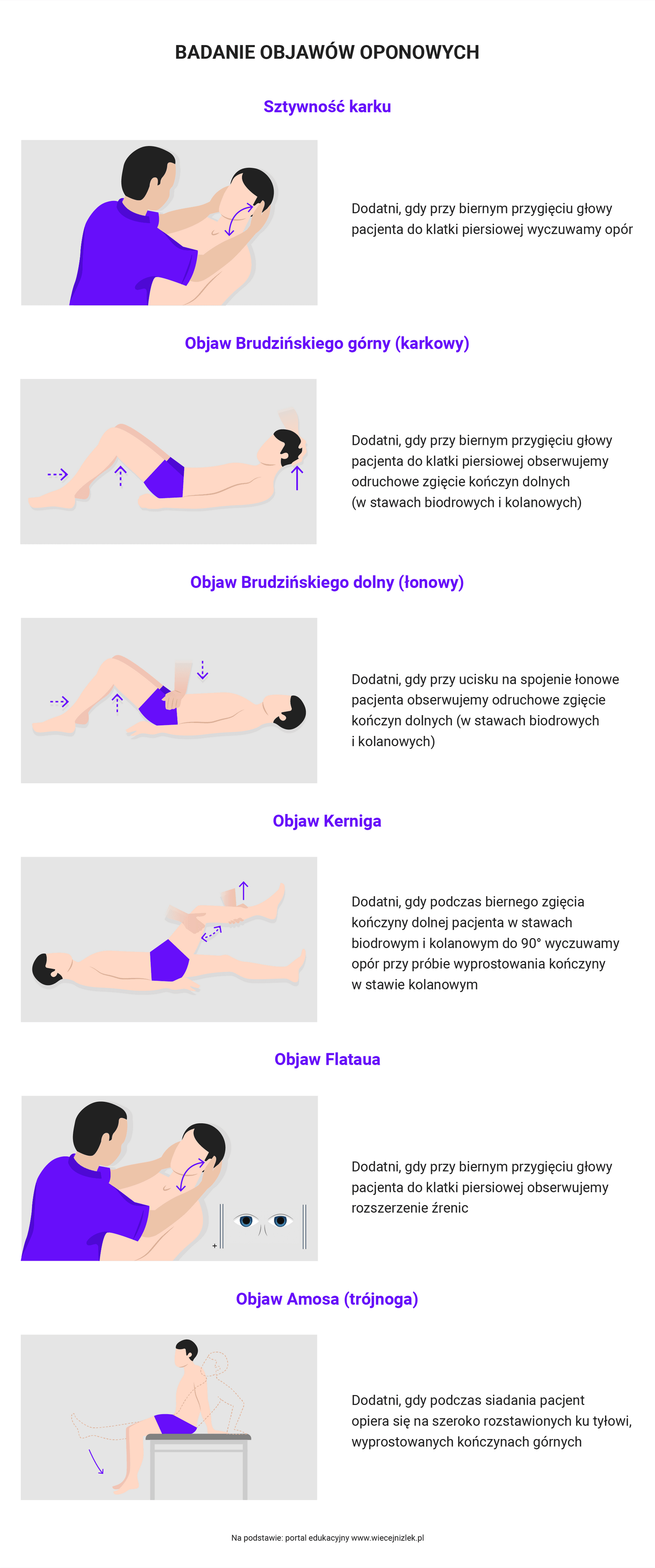
UWAGA! CZERWONA FLAGA!
- Gorączka, tachykardia >90/min, tachypnoe >30/min, nagłe zaburzenia świadomości, hiperglikemia >140 mg/dl; w badaniach laboratoryjnych leukocytoza >12 tys./μl, obecność >10% niedojrzałych form leukocytów, objawy wstrząsu: spadek ciśnienia skurczowego <90 mmHg, opóźniony powrót włośniczkowy, objawy niewydolności narządowej – obniżona saturacja, skąpomocz o ostrym przebiegu, obrzęki, zaburzenia hemostazy, podwyższona bilirubina, kreatynina, niedrożność porażenna jelit – podejrzenie wstrząsu septycznego ⟶ pilny transport do szpitala w celu wdrożenia antybiotykoterapii, w przypadku niskiego ciśnienia tętniczego należy wdrożyć postępowanie przeciwwstrząsowe – zabezpieczyć drogi oddechowe, monitorować podstawowe parametry, ułożyć pacjenta w pozycji leżącej z uniesionymi nogami (wyjątek: niewydolność krążenia), założyć obwodowe wkłucie dożylne i przetoczyć płyny, podać tlen, jeśli dostępny.
- Ból głowy (silny, pulsujący lub rozpierający), nudności, wymioty, światłowstręt, pobudzenie psychoruchowe i zaburzenia przytomności, napad drgawek, niedowłady lub porażenie nerwów czaszkowych, dodatnie objawy oponowe – podejrzenie ostrego zapalenia opon mózgowo-rdzeniowych (w praktyce stan pacjenta zazwyczaj jest na tyle ciężki, że wezwie ZRM lub zgłosi się bezpośrednio na SOR) ⟶
- pilny transport do szpitala do oddziału chorób zakaźnych w celu wykonania posiewów i wdrożenia antybiotykoterapii,
- w przypadku napadu drgawek należy zastosować doraźnie i.v. diazepam 10–20 mg, lorazepam 4–8 mg lub fenytoinę 18 mg/kg m.c. we wlewie i.v.,
- w przypadku podejrzenia obrzęku mózgu należy unieść wezgłowie łóżka pod kątem 20–30°, unikać narażania chorego na szkodliwe bodźce (m.in. ból), zapobiegać hipoksemii i utrzymać prawidłową temperaturę ciała.
- W badaniu laryngologicznym: błony rzekome, początkowo białe, następnie szarobrązowe; na migdałkach podniebiennych, tylnej ścianie gardła, podniebieniu miękkim; błona śluzowa gardła nieznacznie zaczerwieniona i obrzęknięta; cuchnący oddech, ból gardła, trudności w połykaniu, ślinotok, bolesne powiększenie okolicznych węzłów chłonnych, masywny obrzęk tkanek miękkich szyi – podejrzenie błonicy ⟶ należy pilnie skierować pacjenta do szpitala do oddziału chorób zakaźnych/otolaryngologii na leczenie w warunkach intensywnego nadzoru do momentu wykluczenia powikłań sercowych.
- Gorączka, utrata masy ciała, łatwe siniaczenie się, zmęczenie, osłabienie, nocne poty, nawracające infekcje o ciężkim przebiegu w wywiadzie; wybroczyny, limfadenopatia, splenomegalia lub hepatomegalia w badaniu przedmiotowym; w morfologii leukocytoza >30 tys./μl, towarzysząca niedokrwistość, zwiększona lub zmniejszona liczba płytek krwi, w rozmazie monomorficzna limfocytoza, obecność niedojrzałych form (blastów); objawy utrzymujące się przewlekle – podejrzenie choroby nowotworowej układu krwiotwórczego ⟶ należy pilnie skierować do hematologa lub onkologa (zapewne niezbędne będą badania cytogenetyczne i molekularne szpiku kostnego, cytometria przepływowa).
- Gorączka, zaburzenia ze strony układu oddechowego (duszność wysiłkowa, niewydolność oddechowa), zaburzenia świadomości, ból i zawroty głowy, zaburzenia widzenia, dzwonienie w uszach, ogniskowe ubytki neurologiczne; w morfologii leukocytoza >100 tys./μl, małopłytkowość – podejrzenie leukostazy w przebiegu ostrej białaczki szpikowej lub limfoblastycznej, przewlekłej białaczki szpikowej ⟶ pilne skierowanie do szpitala w celu przeprowadzenia chemioterapii indukcyjnej.
- Obrzęk i rumień lub zasinienie twarzy i szyi, przekrwienie spojówek, obrzęk kończyn górnych, stałe wypełnienie żył szyjnych, w wywiadzie ból i zawroty głowy, zaburzenia widzenia, duszność – podejrzenie zespołu żyły głównej górnej ⟶ pilna hospitalizacja w celu leczenia objawowego i diagnostyki przyczyny; w przypadku duszności należy zapewnić pacjentowi pozycję, która zmniejszy nasilenie duszności, w razie potrzeby zastosować tlenoterapię.
Postępowanie diagnostyczne
Przy braku objawów alarmujących (patrz: Uwaga! Czerwona flaga!) leukocytozę należy potwierdzić wykonaniem kolejnej morfologii i rozmazu krwi obwodowej.
| Składnik krwi | Obniżony | Podwyższony |
|---|---|---|
Erytrocyty | - białaczki (szczególnie ostre) - ostra niedokrwistość pokrwotoczna - anemia hemolityczna - niedokrwistość chorób przewlekłych (ale może też być leukopenia) | - nowotwory mieloproliferacyjne - względna w przypadku utraty objętości osocza (sepsa, ciężkie infekcje) |
Płytki krwi | - sepsa - białaczki (szczególnie ostre) | - infekcje- stany zapalne- nowotwory mieloproliferacyjne - pobudzenie szpiku kostnego |
- Rozmaz ręczny krwi
- obecność ziarnistości toksycznych – zapalenie,
- agregaty płytek krwi – mogą być błędnie uznane za leukocyty,
- komórki niedojrzałe (blasty) – duża liczba we krwi obwodowej komórek blastycznych zawsze świadczy o nieprawidłowości (podejrzenie ostrych białaczek); młodsze formy z linii mieloidalnej występują także w przewlekłej białaczce szpikowej; w przypadku ostrych infekcji może dojść do przesunięcia w lewo, ale rzadko pojawiają się formy młodsze niż metamielocytów,
- jednorodność krwinek białych – leukocytoza z przewagą limfocytów o jednakowej morfologii budzi podejrzenie przewlekłej białaczki limfocytowej; różna morfologia sugeruje proces odczynowy.
- Retikulocyty – ocena funkcji szpiku kostnego.
- CRP, OB – podejrzenie infekcji, przewlekłych stanów zapalnych.
- Badania w kierunku EBV, CMV, HBV, HCV – podejrzenie infekcji wirusowych, przebiegających z monocytozą i/lub limfocytozą.
- AST, ALT, bilirubina, albuminy, INR – ocena funkcji wątroby, np. przy podejrzeniu wirusowego zapalenia wątroby.
- Badanie ogólne i posiew moczu – podejrzenie ostrego odmiedniczkowego zapalenia nerek.
- Rozpoznanie na podstawie obrazu klinicznego – w przypadku zakażenia HSV, krztuśca (kontakt z osobą chorą w wywiadzie), błonicy, infekcji górnych dróg oddechowych, zapalenia płuc (więcej na ten temat znajdziesz w: Pozaszpitalne zapalenie płuc, sekcja: Postępowanie diagnostyczne).
- RTG klatki piersiowej – w celu wykrycia zakażeń (w przypadku zapalenia płuc nie jest konieczne!), niektórych nowotworów złośliwych oraz chorób ziarniniakowych.
- RF, ACPA (przeciwciała przeciw cyklicznemu cytrulinowanemu peptydowi), RTG zajętych drobnych stawów (najczęściej kończyn górnych), CRP, OB, skierowanie do reumatologa – w przypadku podejrzenia reumatoidalnego zapalenia stawów.
- Kolonoskopia – podejrzenie nieswoistych chorób zapalnych jelit.
- Spirometria, skierowanie do pulmonologa – diagnostyka astmy.
- Badanie kału na pasożyty – eozynofilia, czynniki ryzyka zakażenia pasożytniczego (dzieci, podróże).
- Gastroskopia – podejrzenie eozynofilowego zapalenia przełyku.
Zalecenia
Neutrofilia związana z zakażeniem
- Należy wdrożyć leczenie odpowiednie dla danego zakażenia, np. antybiotykoterapię (więcej o leczeniu poszczególnych infekcji patrz: Pozaszpitalne zapalenie płuc, Krwiomocz. Białkomocz, sekcja Zalecenia).
- Jeżeli liczba neutrofili maleje wraz z leczeniem, nie ma powodu do większego niepokoju.
Neutrofilia reaktywna
- Zazwyczaj nie daje objawów, nie wymaga leczenia.
Leukocytoza związana z przewlekłymi stanami zapalnymi, chorobami alergicznymi
- Należy skierować pacjenta do odpowiedniego specjalisty w celu diagnostyki i leczenia choroby podstawowej (patrz: Postępowanie diagnostyczne).
Choroba nowotworowa układu krwiotwórczego
- Diagnostyka i leczenie należą do zadań hematologa, do którego należy skierować pacjenta przy podejrzeniu białaczki.
- Podstawowe zasady leczenia poszczególnych białaczek zostały opisane w poradniku Białaczki, sekcja: Zalecenia.
- Leki przeciwwirusowe nie są zalecane.
- Należy zalecić odpoczynek, unikanie urazów i nadmiernego wysiłku (ryzyko pęknięcia śledziony w przypadku splenomegalii).
- Leczenie farmakologiczne zwykle nie jest konieczne
- leki przeciwgorączkowe i przeciwbólowe w razie konieczności (paracetamol, NLPZ),
- GKS (prednizon 1 mg/kg mc., maks. 60 mg/dz. przez 4–7 dni, następnie stopniowe zmniejszanie dawki) – stosowane, jeśli występuje narastająca obturacja górnych dróg oddechowych (obrzęk tkanki limfatycznej migdałków), niedokrwistość lub małopłytkowość autoimmunizacyjna, wysypka po podaniu penicyliny.
Krztusiec
- Można postawić rozpoznanie na podstawie obrazu klinicznego i kontaktu z osobą chorą w wywiadzie, szczególnie u osób nieszczepionych.
- Należy wdrożyć antybiotykoterapię w ciągu 3 tygodni od pojawienia się objawów. Leki pierwszego wyboru to makrolidy p.o.:
- azytromycyna w 1. dniu 500 mg 1 × dz., od 2. do 5. dnia 250 mg 1 × dz.,
- klarytromycyna 500 mg 2 × dz. przez 7 dni.
- Chorych z ciężkim przebiegiem lub chorobami współistniejącymi (np. nerwowo–mięśniowymi) należy hospitalizować.
Przykładowa wizyta
Wywiad
30-letni pacjent zgłosił się z bólem gardła i gorączką do 40 °C, które pojawiły się 3 dni temu. Stosował paracetamol 500 mg co 4 h. Ponadto, zgłasza osłabienie, złe samopoczucie, zaooczodołowy ból głowy, trwające od ponad tygodnia. Neguje choroby przewlekłe, przyjmowanie leków na stałe, uczulenia.
Badanie przedmiotowe
Stan ogólny dobry. Pacjent z zachowanym kontaktem słowno–logicznym. Temp 39,0 °C. Skóra czysta, bez wykwitów, cech krwawienia, prawidłowo ucieplona. Gardło zaczerwienione, z cechami nieżytu, migdałki powiększone, pokryte wysiękiem, śluzówki przekrwione, widoczne wybroczyny na podniebieniu. Wyczuwalne palpacyjnie, powiększone węzły chłonne podżuchwowe, szyjne przednie i tylne. Węzły tkliwe, przesuwalne względem podłoża, nie tworzące pakietów. Osłuchowo nad polami płucnymi szmer pęcherzykowy prawidłowy. Tony serca czyste, tętno miarowe 80/min, BP 110/70 mmHg. Brzuch miękki, niebolesny, bez oporów patologicznych, perystaltyka słyszalna prawidłowo. Wyczuwalna palpacyjnie, powiększona śledziona. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny. Bez obrzęków obwodowych. Neurologicznie bez zmian. Zakres ruchów biernych i czynnych kończyn stosowny do wieku.
Zalecenia i leczenie
Postawiono podejrzenie mononukleozy zakaźnej. W celu różnicowania z anginą paciorkowcową zlecono pilne wykonanie badań laboratoryjnych: morfologię krwi obwodowej z rozmazem, ALT, AST.
Poinformowano pacjenta o możliwości wykonania odpłatnie szybkiego testu antygenowego w kierunku Streptococcus z grupy A oraz badania serologicznego w kierunku EBV.
Zalecono odpoczynek, unikanie urazów i nadmiernego wysiłku, nawadnianie doustne.
Przeciwgorączkowo – paracetamol 0,5–1 g co 6 h (maksymalna dzienna dawka 2,5 g).
W przypadku pogorszenia stanu zdrowia (np. wystąpienia obturacji) potrzebna jest pilna konsultacja lekarska.
Wizyta kontrolna
Otrzymano wyniki badań zleconych rano: leukocyty 16 tys./μl, limfocyty 8 tys./μl,, ALT 150 IU/l, AST 80 IU/l. Wyniki przekazano telefonicznie pacjentowi razem z zaleceniem kontynuacji postępowania jak wyżej. Pacjent nie zgłasza nowych dolegliwości.
Kody ICD-10
Wybrane choroby zakaźne i pasożytnicze
Niektóre choroby zakaźne i pasożytnicze
Nowotwory
Nowotwory in situ
Choroby układu nerwowego
Choroby układu oddechowego
Choroby układu pokarmowego
Choroby skóry i tkanki podskórnej
Choroby układu mięśniowo-szkieletowego i tkanki łącznej
Referencje
- Interna Szczeklika 2024. Medycyna Praktyczna, Kraków 2024.
- Basak, W., Dwilewicz-Trojaczek, J., & Jędrzejczak, W. (2016). Hematologia Kompendium. Wydawnictwo Lekarskie PZWL.
- Riley, L. Ocena pacjentów z leukocytozą. American Family Physician, 2015; 92 (11): 1004–1011.
- Lewis, M., Wahner Hendrickson, A., & Moynihan, T. Stany nagłe w onkologii: patofizjologia, objawy, rozpoznawanie i leczenie. CA Cancer J Clin 2011, 61: 287–314.



![PKwPOZ_Gastroenterologia_Eozynofilowe_zapalenie_przełyku[jesień2025]](https://cdn.remedium.md/image/video_thumbnail/2025/11/27/09/dr-hab-n-med-dorota-was-ko-czopnik-png-69280d0d439b0.png)