Wyszukaj w poradnikach
Atopowe zapalenie skóry
Krótka teoria
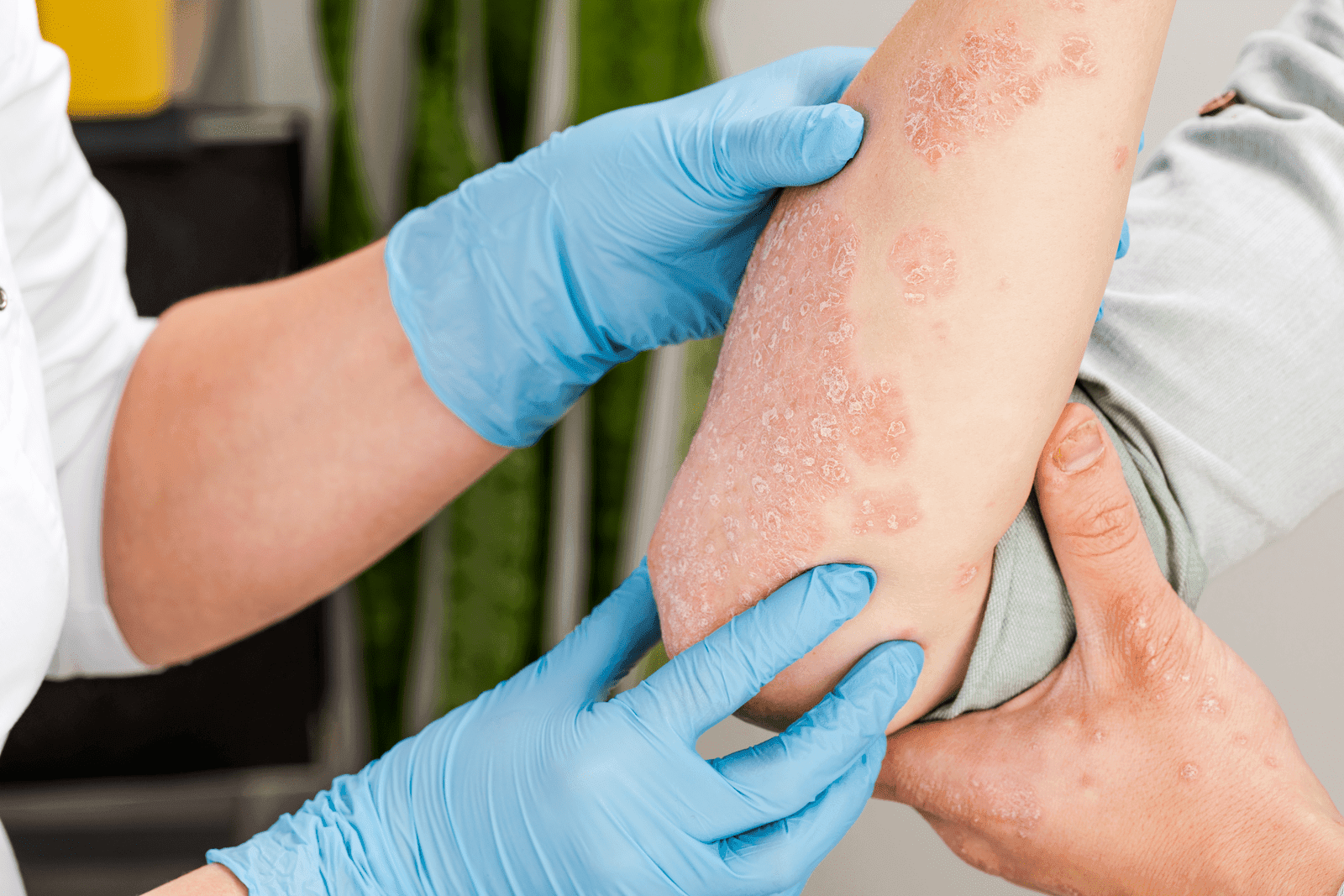
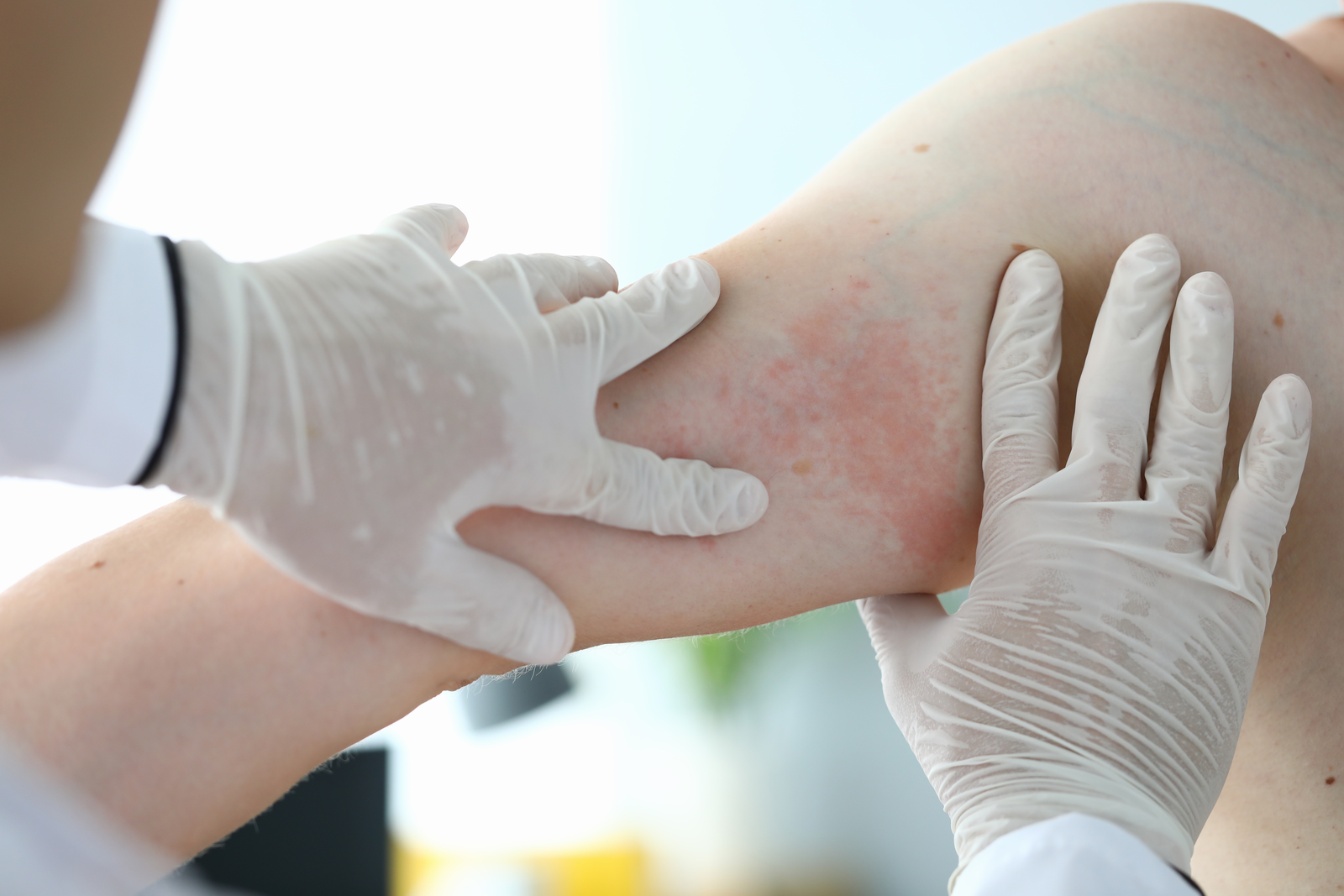
Atopowe zapalenie skóry (AZS) jest dermatozą zapalną, którą rozpoznaje się zarówno u dzieci, jak i u dorosłych. Charakteryzuje się przewlekłym, nawrotowym przebiegiem i objawia się m.in. intensywnym świądem, suchością skóry, występowaniem zmian skórnych o charakterze rumieniowo-zapalnym pod postacią wyprysku. W fazie przewlekłej choroby dochodzi do pogrubienia (zliszajowacenie lub lichenifikacja) i złuszczaniem naskórka. U pacjentów stwierdza się również zwiększoną podatność na zakażenia bakteryjne, wirusowe i grzybicze skóry oraz podwyższone ryzyko rozwoju alergii pokarmowej, alergicznego nieżytu nosa lub astmy oskrzelowej.
Obraz kliniczny różni się w zależności od wieku:
- u małych dzieci do najwcześniejszych objawów należą suchość i szorstkość skóry, a zmiany rumieniowo-złuszczające obserwuje się przede wszystkim na twarzy; następnie stopniowo rozszerzają się one na szyję i tułów;
- w 1–2. r.ż. zmiany skórne typowo lokalizują się w okolicy zgięć stawowych (podkolanowych, łokciowych, fałdu szyjnego, nadgarstkowych i skokowych);
- u starszych dzieci i nastolatków występują głównie zlichenifikowane ogniska w obrębie zgięć stawowych, może występować przebarwienie szyi (tzw. „objaw brudnej szyi”);
- w przypadku dorosłych zmiany mogą być rozsiane (głównie obejmują obszary zgięciowe stawów, rzadziej twarz, szyję, ręce), skóra jest pogrubiała, przeważa przewlekły wyprysk z nasiloną lichenizacją.
Właściwe rozpoznawanie i leczenie jest bardzo ważne ze względu na przewlekły przebieg choroby oraz stale występujący świąd – czynników znacznie obniżających jakość życia pacjentów chorujących na AZS.
Wywiad
- Jakie dolegliwości zgłasza pacjent? – w przypadku AZS pacjenci zgłaszać będą uporczywy świąd i suchość, zmiany zapalne skóry, przewlekły i nawrotowy przebieg; mogą również skarżyć się na występowanie zapalenia spojówek lub zespołu suchego oka.
- Od kiedy pacjent obserwuje zmiany skórne? – AZS u większości pacjentów pojawia się już we wczesnym dzieciństwie, w 40–80% ma tendencję do ustępowania przed 5. r.ż., ale u ok. 20% pacjentów utrzymuje się do wieku dorosłego; u części pacjentów choroba może mieć początek w okresie dorosłości.
- Czy pacjent choruje na coś przewlekle? Czy ma zdiagnozowane alergie? – na AZS może wskazywać współistnienie innych zależnych od IgE chorób atopowych: astmy oskrzelowej, alergicznego nieżytu górnych dróg oddechowych i spojówek, czasami alergii pokarmowej; w kryteriach mniejszych AZS wg Hanifina i Rajki figurują także zaćma, stożek rogówki, nietolerancja wełny lub pokarmów.
- Czy w rodzinie pacjenta ktoś choruje na choroby atopowe? – osoby z wywiadem rodzinnym chorób atopowych mają większe ryzyko wystąpienia AZS.
- Czy pacjent zauważył związek wystąpienia zmian skórnych z czynnikiem drażniącym np. zmianą proszku do prania/detergentów, stosowaniem nowego kremu/maści/perfum? – różnicowanie z kontaktowym zapaleniem skóry.
Czy świąd nasila się nocą lub po rozgrzaniu skóry (np. po kąpieli)? Czy zmiany skórne występują też u rodziny/bliskich? – różnicowanie ze świerzbem.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Oglądanie skóry – zmiany typowe dla AZS:
- zmiany typowe dla AZS:
- w ostrej fazie choroby wysypka charakteryzuje się intensywnie swędzącymi rumieniowymi grudkami i pęcherzykami z wysiękiem i strupami, natomiast podostre lub przewlekłe zmiany mają postać suchych, łuszczących się lub zaczerwienionych grudek rumieniowych;w ostrej fazie choroby wysypka charakteryzuje się intensywnie swędzącymi rumieniowymi grudkami i pęcherzykami z wysiękiem i strupami, natomiast podostre lub przewlekłe zmiany mają postać suchych, łuszczących się lub zaczerwienionych grudek rumieniowych;
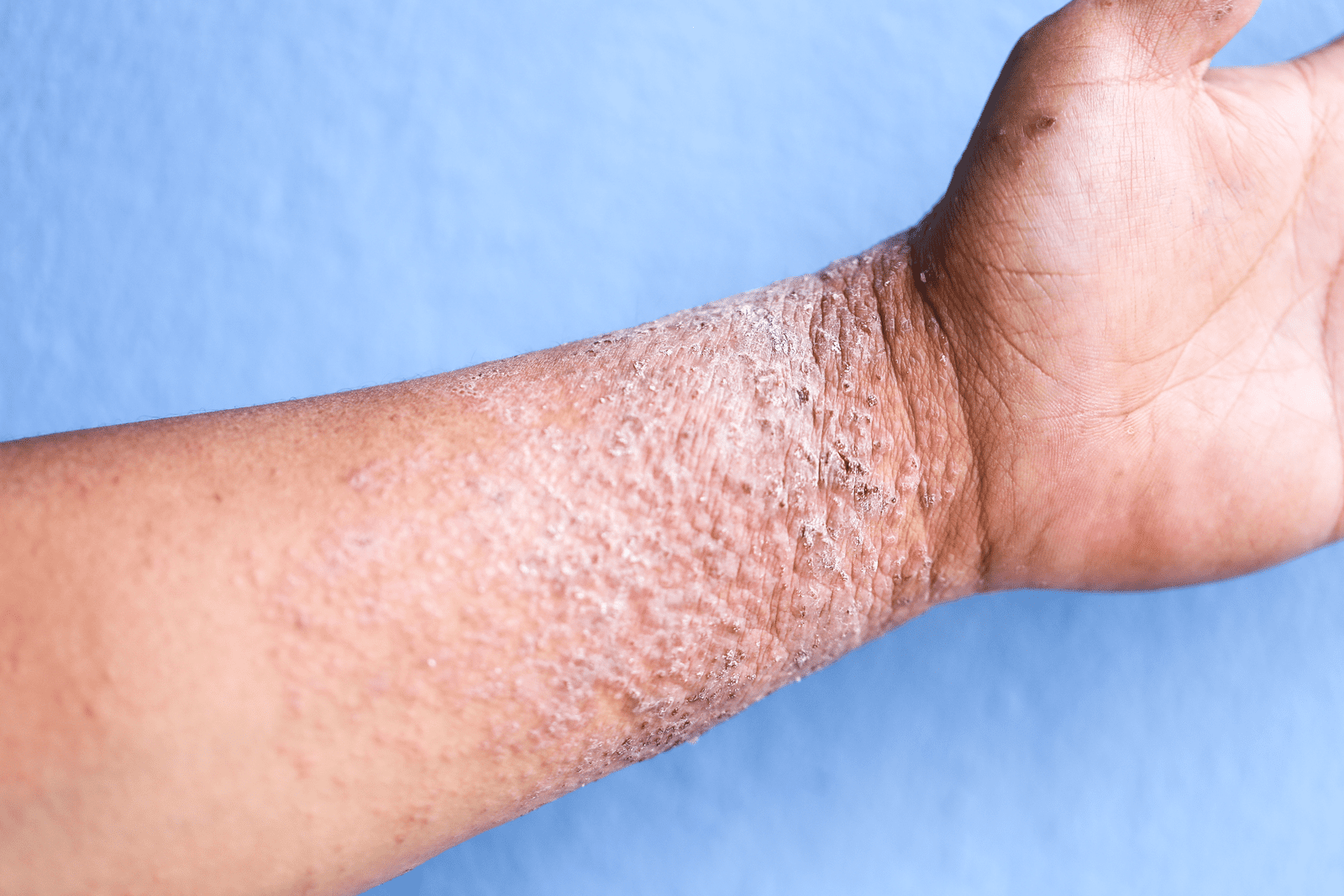
- z czasem może dojść do zgrubienia skóry w wyniku chronicznego drapania się (lichenizacja) i pękania;
- u wielu pacjentów jednocześnie mogą występować zmiany w różnych stadiach;
- może dojść do zajęcia całej powierzchni skóry (erytrodermia);
- z czasem może dojść do zgrubienia skóry w wyniku chronicznego drapania się (lichenizacja) i pękania;
- u wielu pacjentów jednocześnie mogą występować zmiany w różnych stadiach;
- może dojść do zajęcia całej powierzchni skóry (erytrodermia);
- zmiany typowe dla AZS:

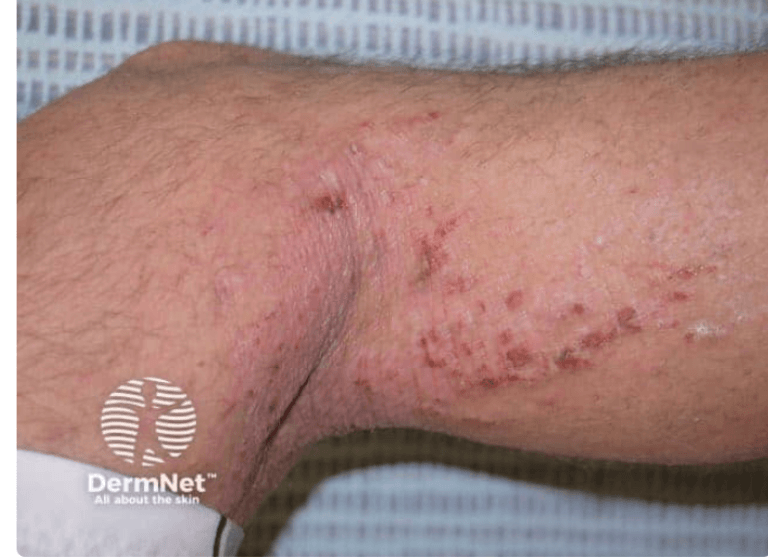
- mogą współwystępować: łupież biały, rumień twarzy, nieswoisty wyprysk dłoń i stóp, wyprysk sutków, akcentacja mieszków włosowych, fałd Dennie–Morgana; u 10–30% pacjentów z AZS może występować rybia łuska i rogowacenie mieszkowe;
- na bakteryjne zakażenie zmian skórnych mogą wskazywać: sączące się krosty, strupy o miodowym kolorze, zaostrzenie stanu zapalnego w obszarze obecnych zmian lub brak odpowiedzi na leczenie;
- w przypadku zakażenia wirusowego (m.in. HSV) badanie ujawnia skórę z uniesionymi nadżerkami, krwotocznymi strupami i/lub pęcherzykami, zajęta skóra może powodować świąd lub ból, zmiany mogą być rozległe.
Uwaga! Czerwona flaga!
- Nowe bolesne zmiany pęcherzykowe, uogólniona osutka pęcherzykowa, znaczne nasilenie zmian, brak odpowiedzi na antybiotyki – podejrzenie wyprysku opryszczkowego – pacjenta powinno się skierować do szpitala do oddziału chorób zakaźnych w celu niezwłocznego włączenia leczenie acyklowirem i.v.
- Przewlekły przebieg choroby z bardzo nasilonym świądem, rozległe zmiany skórne, objawy depresji (m.in. obniżenie nastroju, anhedonia, obniżenie napędu) utrzymujące się ponad 14 dni – podejrzenie depresji – epizody o łagodnym i umiarkowanym przebiegu mogą być leczone przez lekarza POZ.
Pierwsze objawy AZS po 40. roku życia/zmiany nieodpowiadające na standardowe leczenie, pacjent zazwyczaj nie zgłaszają świądu – możliwość rozrostu nowotworowego w skórze, szczególnie chłoniaków z limfocytów T (najczęściej ziarniniak grzybiasty) – należy pilnie skierować pacjenta do poradni dermatologicznej/hematologicznej i rozważyć wystawienie karty DiLO.
Postępowanie diagnostyczne
- Rozpoznania AZS dokonuje się na podstawie wywiadu i obrazu klinicznego.
- Kryteriami wykorzystywanymi w diagnostyce są kryteria Hanifina i Rajki, które obejmują 4 kryteria większe i 23 kryteria mniejsze. Do rozpoznania wystarczy spełnienie 3 większych i 3 mniejszych kryteriów.
- Do oceny stopnia ciężkości choroby wykorzystywana jest m.in. skala SCORAD oceniająca: rozległość zmian, nasilenie zmian skórnych, stopień nasilenia świądu i zaburzenia snu.
- Maksymalnie pacjent może uzyskać 103 punkty, przy czym 60% całkowitego wyniku stanowi nasilenie zmian, a po 20% rozległość i objawy subiektywne. Na podstawie uzyskanego wyniku AZS można sklasyfikować jako:
- łagodne (<25 pkt),
- umiarkowane (25–50 pkt),
- ciężkie (>50 pkt).
- W przypadku wątpliwości diagnostycznych, nietypowego obrazu klinicznego lub znacznego nasilenia zmian skórnych warto skierować pacjenta do poradni dermatologicznej.
- W przypadku podejrzenia alergii, pacjenta należy skierować do poradni alergologicznej w celu wykonania badań w kierunku czynników wywołujących zaostrzenia AZS, m.in.: swoiste testy skórne, doustne próby prowokacyjne i badania krwi (swoiste IgE).
Zalecenia
Leczenie AZS powinno poprawiać jakość życia pacjentów poprzez eliminację objawów klinicznych choroby oraz zapobieganie zaostrzeniom i powikłaniom. Niezależnie od typu choroby, za podstawę leczenia AZS uważa się połączenie codziennej terapii emolientowej z leczeniem przeciwzapalnym.
Terapia emolientowa
Emolienty mają właściwości okluzyjne, powodują zmiękczenie, wygładzenie i nawilżenie skóry. Zaleca się ich stosowanie 2–3 razy dziennie, najlepiej po kąpieli (na wilgotną skórę). Ich regularne stosowanie ogranicza ilość zużytych glikokortykosteroidów miejscowych, a także wydłuża czas do kolejnego nawrotu choroby.
Miejscowa terapia przeciwzapalna
Złotym standardem leczenia zmian zapalnych w AZS są glikokortykosteroidy miejscowe (mGKS). W okresie zaostrzeń zalecane jest stosowanie leków o wysokiej sile działania przez 14 dni, następnie zastąpienie ich preparatami o mniejszej sile działania (1× dziennie). W leczeniu podtrzymującym zalecane jest stosowanie mGKS 2× w tygodniu, np. w tzw. terapii weekendowej.
Dostępne mGKS:
- preparaty dopuszczone u pacjentów >1. r.ż. – propionian flutykazonu, alklometazon, walerianian betametazonu.
- preparaty, które można zastosować >2. r.ż. – maślan hydrokortyzonu, furoinian mometazonu, aceponian metyloprednizolonu.
- pozostałe mGKS można stosować powyżej 6. lub 12. r.ż. (według ChPL).
Miejscowe inhibitory kalcyneuryny (mIK) – takrolimus i pimekrolimus – mają właściwości skutecznie hamujące miejscowy stan zapalny. Pacjentom należy zalecić aplikację tych preparatów 2x/dz., zwłaszcza na obszary wrażliwe (zgięcia, szyja, twarz), następnie w terapii proaktywnej:
- takrolimus 2× dziennie 2× w tygodniu przez 12 miesięcy,
- pimekrolimus 1× dziennie przez 3 miesiące.
Podczas leczenia konieczna jest ochrona przeciwsłoneczna.
Leczenie przeciwdrobnoustrojowe
W przypadku AZS, każde zaostrzenie może wiązać się z zakażeniem, najczęściej gronkowcowym.
- W celu zapobiegania infekcji pacjentom można zalecić kąpiele antyseptyczne z zastosowaniem podchlorynu sodu.
- Jeżeli wystąpi miejscowe zakażenie skóry S. aureus, sugeruje się stosowanie miejscowej mupirocyny 2× dziennie przez 1–2 tyg.
- Do zmian sączących, intensywnie swędzących, z objawami zakażenia bakteryjnego właściwym rozwiązaniem może być preparat złożony, zawierający mGKS i antybiotyk.
- Inne sytuacje kliniczne zostały omówione w poradniku: Miejscowe zakażenia skóry.
Fototerapia
Jeżeli dotychczas prowadzone leczenie nie przynosi efektów, powinno się rozważyć zastosowanie fototerapii.
Dieta eliminacyjna
Wprowadzenie diety eliminacyjnej jest uzasadnione tylko w przypadku udowodnionej nadwrażliwości pokarmowej (mającej związek z występowaniem AZS) i skuteczności leczniczej diety (remisja/ustąpienie objawów skórnych). Pamiętaj o możliwości współistnienia alergii pyłkowo–pokarmowej, najczęściej na jabłko, seler, marchew i orzech laskowy u młodzieży i dorosłych!
AZS o ciężkim przebiegu
Jeżeli atopowe zapalenie skóry klasyfikuje się jako ciężkie, pacjenta należy skierować do poradni dermatologicznej. Leczenie stosowane w postaci ciężkiej, to m.in:
- cyklosporyna A (lek pierwszego wyoru),
- dupilumab,
- glikokortykosteroidy doustne,
- metotreksat,
- azatiopryna,
- mykofenolan mofetylu.
Przykładowa wizyta
Wywiad
34-letni pacjent z wieloletnim wywiadem atopowego zapalenia skóry zgłosił się z powodu nasilenia zmian skórnych, pojawienia nowych zmian w okolicy szyi oraz świądu skóry od kilku dni. Stosuje terapię emolientową 3× dziennie oraz propionian flutykazonu w postaci kremu 2× w tygodniu (1× dziennie). Podaje, że w ostatnim czasie ma dużo stresu w pracy i w związku z tym zaczął palić papierosy (ok. 5 papierosów dziennie). W wywiadzie: alergia na sierść psa i kota oraz pyłki drzew. Nie zgłasza innych dolegliwości. Neguje przyjmowanie innych leków. Neguje inne alergie.
Badanie przedmiotowe
Stan ogólny dobry. Pacjent z kontaktem słowno-logicznym zachowanym. Temp. 36,6 °C. Na skórze okolicy fałdów zgięciowych, szyi oraz dłoni widoczne grudki i pęcherzyki na rumieniowym podłożu z wysiękiem oraz strupy. Dodatkowo w miejscach zmienionych widoczne przeczosy. Gardło blade, migdałki bez nalotów, śluzówki różowe. Węzły podżuchwowe niewyczuwalne palpacyjnie. Osłuchowo nad oboma polami płucnymi szmer pęcherzykowy prawidłowy. Tony serca czyste, HR 70/min. BP 125/70 mmHg. Brzuch miękki, niebolesny, bez oporów patologicznych, perystaltyka zachowana. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny.
Zalecenia i leczenie
Przepisano furoinian mometazonu (maść 0,1%), aplikacja na zajęte obszary 1× dziennie przez 14 dni. Zalecono kontynuację terapii emolientowej 3x dziennie. Zalecono regularne przyjmowanie leków, poinformowano, że samodzielna modyfikacja leczenia może prowadzić do groźnych następstw w tym śmierci włącznie. Zalecono zaprzestanie palenia papierosów, poinformowano pacjenta o możliwym wpływie palenia oraz stresu na wystąpienie zaostrzenia AZS. Wizyta kontrolna za 14 dni w celu oceny skuteczności leczenia. W przypadku pogorszenia stanu zdrowia lub nieustępowania objawów konieczna jest pilna konsultacja lekarska.
Wizyta kontrolna (1)
Wywiad
Kontrola po 14-dniowym leczeniu mGKS. Pacjent zgłasza zmniejszenie nasilenia świądu oraz znacznie mniejszą rozległość zmian skórnych. Podaje, że utrzymujące się zmiany w okolicy lewego zgięcia łokciowego przybrały żółte zabarwienie, zgłasza ból w tej okolicy. Zaprzestał palenia papierosów. W wywiadzie: alergia na sierść psa i kota oraz pyłki drzew. Nie zgłasza innych dolegliwości. Neguje przyjmowanie innych leków. Neguje inne alergie.
Badanie przedmiotowe
Stan ogólny dobry. Pacjent z kontaktem słowno-logicznym zachowanym. Temp. 36,6 oC. Skóra okolicy fałdów zgięciowych (łokciowych, podkolanowych), szyi oraz dłoni sucha, widoczne nieliczne grudki i pęcherzyki. Dodatkowo w miejscach zmienionych widoczne przeczosy. W okolicy lewego zgięcia łokciowego strupy o miodowym zabarwieniu, zmiana o wym. 2×3 cm. Gardło blade, migdałki bez nalotów, śluzówki różowe. Węzły podżuchwowe niewyczuwalne palpacyjnie. Osłuchowo nad oboma polami płucnymi szmer pęcherzykowy prawidłowy. Opukowo bz. Tony serca czyste, HR 70/min. BP 122/71 mmHg. Brzuch miękki, niebolesny w czasie badania palpacyjnego, bez oporów patologicznych, perystaltyka słyszalna prawidłowo. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny. Zakres ruchów biernych i czynnych kończyn stosowny do wieku.
Zalecenia i leczenie
Przepisano mupirocynę w maści 2× dziennie przez 7 dni, aplikacja na miejsce zakażone. Zalecono powrót do poprzedniego schematu leczenia AZS (emolienty 3× dziennie + propionian flutykazonu w postaci kremu 2× w tygodniu (1× dziennie), unikanie czynników wywołujących zaostrzenia choroby (stres, palenie tytoniu, alergeny). W przypadku pogorszenia stanu zdrowia lub nieustępowania objawów konieczna jest pilna konsultacja lekarska.
Zalecono regularne przyjmowanie leków, poinformowano, że samodzielna modyfikacja leczenia może prowadzić do groźnych następstw, w tym śmierci włącznie.
Kody ICD-10
Niektóre choroby zakaźne i pasożytnicze
Choroby oka i przydatków oka, ucha i wyrostka sutkowatego
Choroby układu oddechowego
Choroby skóry i tkanki podskórnej
Referencje
- Bechtold, A., Gruchała-Cisłak, A., Tomaszewska, K., Zalewska-Janowska, A., & Błaszczyk, H. (2021b). Dermatologia w gabinecie lekarza Podstawowej Opieki Zdrowotnej. https://doi.org/10.53270/2021.018
- Nowicki, R. J., Trzeciak, M., Kaczmarski, M., Wilkowska, A., Czarnecka-Operacz, M., & Kowalewski, C. et al. (2019). Atopic dermatitis. Interdisciplinary diagnostic and therapeutic recommendations of the Polish Dermatological Society, Polish Society of Allergology, Polish Pediatric Society and Polish Society of Family Medicine. Part I. Prophylaxis, topical treatment and phototherapy. Dermatology Review/Przegląd Dermatologiczny, 106(4), 354-374. https://doi.org/10.5114/dr.2019.88253
- Nowicki, R. J., Trzeciak, M., Kaczmarski, M., Wilkowska, A., Czarnecka-Operacz, M., & Kowalewski, C. et al. (2019). Atopic dermatitis. Interdisciplinary diagnostic and therapeutic recommendations of the Polish Dermatological Society, Polish Society of Allergology, Polish Pediatric Society and Polish Society of Family Medicine. Part II. Systemic treatment and new therapeutic methods. Dermatology Review/Przegląd Dermatologiczny, 106(5), 475-485. https://doi.org/10.5114/dr.2019.89995
- Narbutt, J. (2019). Najczęstsze dermatozy w praktyce lekarza rodzinnego. Edra Urban & Partner.
- DermNet. (2023). Atopic dermatitis. DermNet®. https://dermnetnz.org/topics/atopic-dermatitis