Wyszukaj w publikacjach
Przełom w leczeniu AZS u dzieci? Nowe możliwości terapii od 6. miesiąca życia

dr hab. n. med. Hanna Myśliwiec
Klinika Dermatologii i Wenerologii Uniwersyteckiego Szpitala Klinicznego w Białymstoku

O nowych metodach terapii AZS u dzieci mówi dr hab. n. med. Hanna Myśliwiec z Kliniki Dermatologii i Wenerologii Uniwersyteckiego Szpitala Klinicznego w Białymstoku
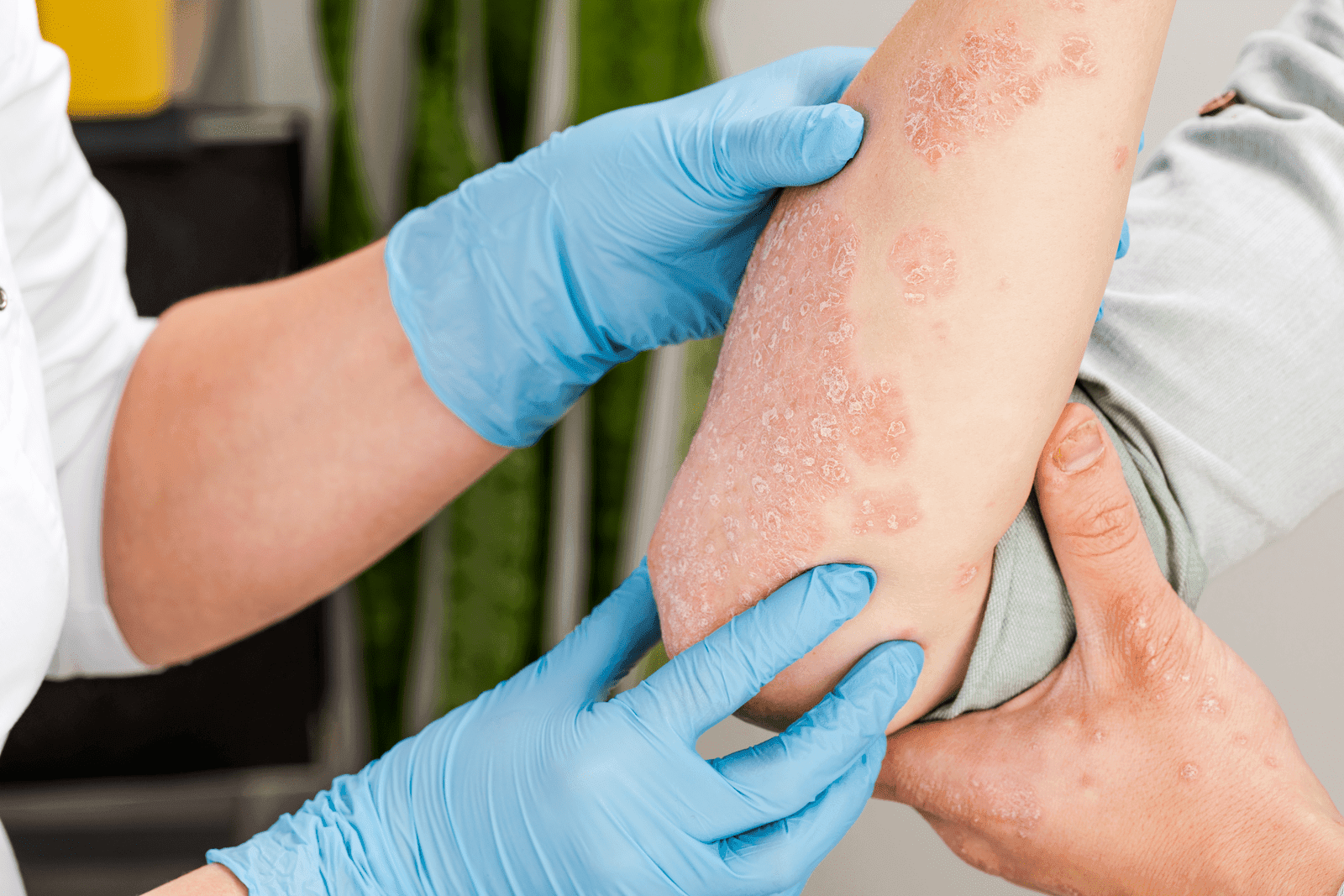
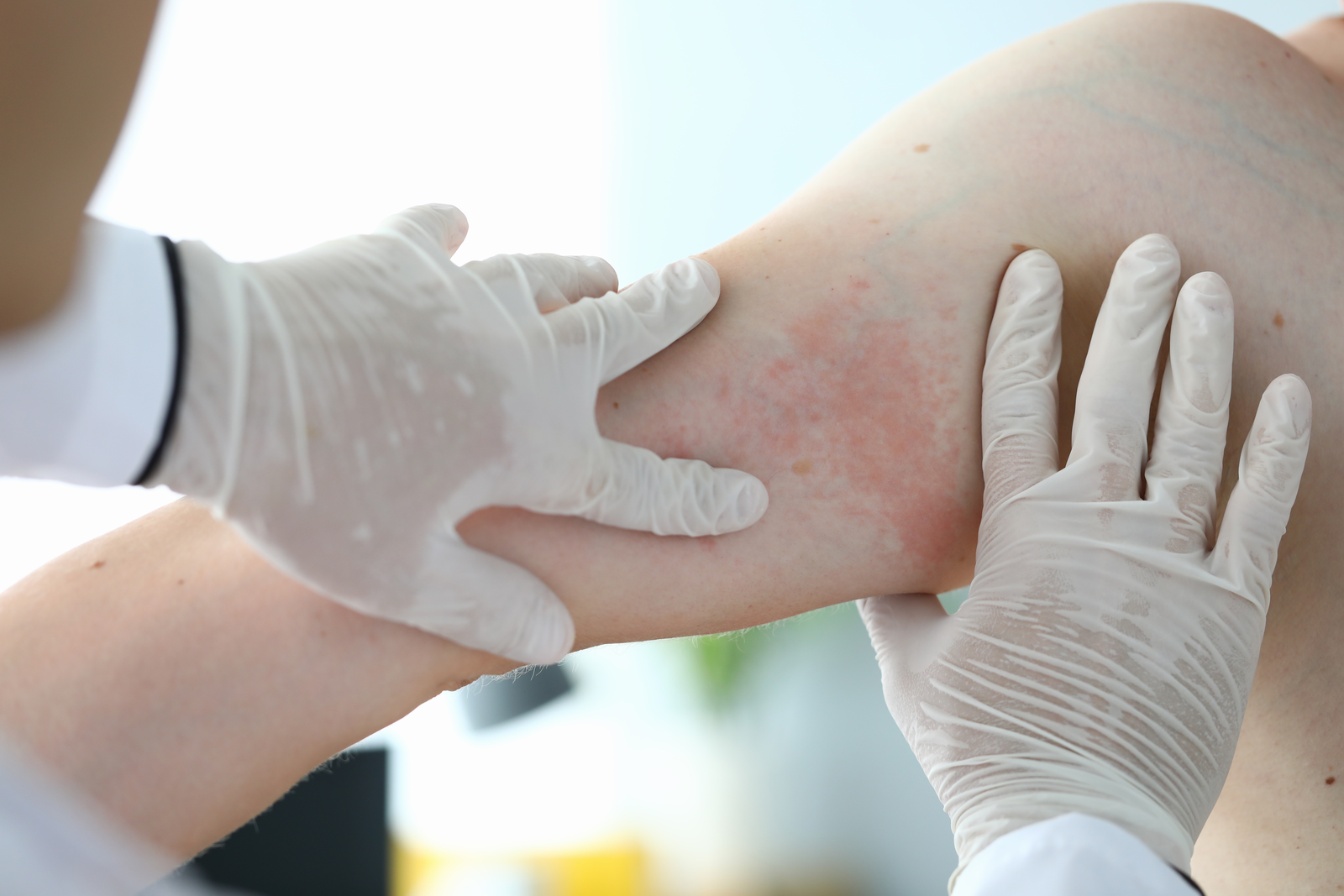
Atopowe zapalenie skóry (AZS) jest przewlekłą chorobą zapalną, która najczęściej występuje u dzieci, choć może także dotyczyć dorosłych. Diagnoza choroby, która opiera się na kryteriach Hanifina i Rajki, uwzględnia wywiad kliniczny oraz charakterystyczny obraz zmian skórnych.
W przypadku małych dzieci, do 2 r.ż., zmiany są zlokalizowane na tułowiu, kończynach i na twarzy. U młodszych dzieci zmiany skórne zazwyczaj są niecharakterystyczne, a rozpoznanie często wymaga obserwacji i monitorowania postępu choroby. Natomiast u starszych dzieci charakterystyczne jest zajęcie zgięć łokciowo-kolanowych. Kolejnym ważnym kryterium rozpoznania AZS jest dodatni wywiad rodzinny w kierunku chorób alergicznych. Choroba ma charakter cykliczny, z okresami zaostrzeń i remisji. Zmianom skórnym towarzyszy nasilony świąd.
Jak rozpoznać AZS u dzieci?
Nie ma żadnych badań, które mogłyby potwierdzić AZS. Nie wszyscy pacjenci, u których zdiagnozowano chorobę mają podwyższone stężenie IgE, dlatego wyniki tego badania nie są decydujące. Kluczową przyczyną rozwoju atopowego zapalenia skóry jest defekt bariery skórnej, a dokładniej niedobór białek, takich jak filagryna, które są odpowiedzialne za utrzymanie integralności naskórka.
Ten defekt powoduje, że skóra staje się bardziej przepuszczalna, a substancje drażniące i alergeny z otoczenia mogą łatwiej przenikać do wnętrza organizmu. Zwiększa to ryzyko rozwoju alergii i nadwrażliwości. Z czasem proces ten może doprowadzić do zaostrzenia objawów AZS. W rozwoju choroby duże znaczenie mają także czynniki immunologiczne, środowiskowe, a także predyspozycje genetyczne.
Metody leczenia miejscowego AZS – co wybrać?
Wskazaniem do rozpoczęcia leczenia są aktywne, zapalne zmiany skórne, które powodują nasilony świąd, utrudniający pacjentowi normalne funkcjonowanie. Choroba często ma również wpływ na życie całej rodziny.
Pierwszym krokiem terapeutycznym jest zastosowanie emolientów, które odgrywają kluczową rolę w leczeniu atopowego zapalenia skóry. Emolientoterapia powinna być wdrożona już przy pierwszych objawach, takich jak świąd, nawet jeśli zmiany skórne są niewielkie i nie występują w nocy. Pomaga ona w utrzymaniu prawidłowej bariery skórnej i wspiera jej regenerację. Należy ją kontynuować na wszystkich etapach leczenia, niezależnie od tego, czy stosowane są terapie ogólne, czy miejscowe.
Natomiast decyzję o zastosowaniu preparatów o działaniu aktywnym podejmuje lekarz. Wskazaniem do ich użycia są sytuacje, gdy zmiany skórne są rozległe, wyraźnie czerwone, a także wtedy, gdy pojawiają się większe ogniska zapalne, którym towarzyszy nasilony świąd. W takich przypadkach konieczne jest włączenie odpowiedniego leczenia, aby kontrolować objawy i poprawić stan skóry.
Wybór optymalnego emolientu
Zdania wśród dermatologów na ten temat są podzielone. Część specjalistów preferuje emolienty recepturowe – klasyczne, takie jak maści lub kremy. Mają one swoje zalety, ponieważ są ubogoskładnikowe, dzięki czemu są lepiej tolerowane.
Natomiast nowoczesne emolienty, a szczególnie emolienty wieloskładnikowe, mają dużą przewagę nad tradycyjnymi preparatami. Zawierają one składniki aktywne nie tylko nawilżające, ale również przeciwświądowe i przeciwzapalne, które jednocześnie uszczelniają barierę skórną.
Zawsze należy jednak zachować ostrożność w stosowaniu emolientów, gdyż skóra atopowa jest wrażliwa i może wystąpić podrażnienie. W sytuacji, gdy pacjent zgłasza, że emolienty nie przynoszą wystarczającej ulgi, warto zastosować klasyczne maści oparte na silniejszych składnikach. Czasem dopiero po uzyskaniu poprawy stanu skóry, można stopniowo wprowadzać emolienty, dostosowując je do indywidualnych potrzeb pacjenta w miarę postępu leczenia i stabilizacji stanu zapalnego.
Skuteczna terapia AZS – od leczenia doraźnego po terapię proaktywną
Jeśli zmiany skórne nawracają rzadko, można rozważyć terapię polegającą na leczeniu tylko w okresie zaostrzenia objawów. W takich przypadkach, gdy zmiany mają łagodny charakter, standardem leczenia jest zastosowanie inhibitorów kalcyneuryny, takich jak takrolimus lub pimekrolimus.
Bardziej nasilone zmiany skórne wymagają włączenia miejscowych glikokortykosteroidów o średniej sile działania. Po kilku dniach stosowania terapii przeciwzapalnej z użyciem mGKS zalecane jest przejście na inhibitory kalcyneuryny, które mają mniej działań niepożądanych. Terapię należy kontynuować do momentu ustąpienia zmian skórnych.
Jeśli po zakończeniu leczenia aktywnego dochodzi do nasilenia zmian w ciągu kilku tygodni, należy wdrożyć terapię proaktywną. Polega ona na przewlekłym stosowaniu inhibitorów kalcyneuryny, nawet przy braku obecności zmian skórnych. Wybór leku zależy od preferencji lekarza i pacjenta, ale częściej stosuje się takrolimus, ponieważ ma tłuste, maściowe podłoże, które jest korzystniejsze dla pacjentów z AZS.
Inhibitory kalcyneuryny stosujemy przewlekle aż do momentu kolejnego zaostrzenia. W razie potrzeby, można włączyć krótkotrwałą kurację miejscowym glikokortykosteroidem.
Jak poradzić sobie z nadkażeniami bakteryjnymi?
Warto też pamiętać, że pacjenci z atopowym zapaleniem skóry mają obniżoną odporność skóry i zwiększoną kolonizację Staphylococcus aureus, zarówno w skórze zmienionej chorobowo, jak i w skórze niezmienionej, w porównaniu do osób zdrowych. Mikrobiom skóry odgrywa kluczową rolę.
Mimo wspierania mikrobiomu za pomocą emolientów, okresowo może być konieczna miejscowa kuracja antybiotykowa. Natomiast jeśli występują objawy sączenia lub silne objawy zapalne czasem należy włączyć antybiotykoterapię ogólną. W przypadku nasilonych zmian skórnych, w niektórych przypadkach zaleca się noszenie odzieży jedwabnej, aby uniknąć kontaktu z substancjami chemicznymi, kremami, odzieżą syntetyczną lub barwioną.
Przełom w leczeniu AZS – terapia biologiczna od 6. miesiąca życia
Kolejnym etapem leczenia w przypadku większego nasilenia zmian jest, oprócz wspomnianych wcześniej metod, zastosowanie naświetlania promieniowaniem UVB.
Nowością od stycznia br. jest możliwość włączenia leczenia biologicznego systemowego (dupilumab) u dzieci już od 6 m.ż. Zgodnie z wytycznymi polskiego programu lekowego, dzieci te nie muszą wcześniej otrzymywać systemowego leczenia immunosupresyjnego. Dzieci starsze – od 12 r.ż. – nadal muszą być najpierw leczone lekami immunosupresyjnymi (takimi jak cyklosporyna A) lub glikokortykosteroidami. Dopiero wówczas możliwe było włączenie leków biologicznych.
Zrozumienie jako fundament działania
Edukacja rodziców i pacjentów jest bardzo ważna w procesie terapeutycznym. Ostatnio badałam trzyletnie dziecko z bardzo nasilonymi, rozległymi zmianami skórnymi, u którego nie stosowano emolientów. Rodzice tłumaczyli to niechęcią dziecka i protestami, które pojawiały się podczas aplikacji preparatów. To pokazuje, jak ważna jest edukacja rodziców oraz pacjentów. Nawet jeśli zdecydujemy się na leczenie biologiczne, pacjent powinien mieć odpowiednio dobraną terapię emolientową, aby wspomóc odbudowę skóry. Dzieci, u których leczenie miejscowe nie przynosi poprawy lub ta poprawa jest niewystarczająca albo krótkotrwała, mogą teraz zostać zakwalifikowane do leczenia biologicznego. Ale żeby osiągnąć sukces, musimy współpracować z rodzicami, którzy będą naszymi partnerami w procesie leczenia.
Inne opcje terapeutyczne
Poza dupilumabem, od 12 r.ż. można stosować upadacytynib i tralokinumab, a od 18 r.ż. dodatkowo można wprowadzić baricytynib i abrocytynib. Te wszystkie leki są dostępne w programie lekowym w Polsce. Mamy nadzieję na dalszy postęp w leczeniu dzięki możliwości wprowadzenia miejscowych leków biologicznych. Istnieją już badania, także w Polsce, dotyczące stosowania tych leków, których wyniki są obiecujące.
Czy można wyleczyć AZS? Realistyczne cele terapii biologicznej
Dzięki dostępowi do leków biologicznych spodziewamy się znacznej poprawy jakości życia pacjentów, ustąpienia zmian skórnych i ogólnej, ogromnej poprawy stanu zdrowia. Nie można jednak oczekiwać, że leki biologiczne wyleczą pacjenta, ponieważ choroba może nawracać. W związku z tym raczej spodziewamy się okresowych remisji.
Trzeba również pamiętać, że istnieje ryzyko, iż niektórzy pacjenci będą należeć do grupy tzw. non-responders, czyli nie odpowiedzą na leczenie. Nie bez powodu jest dostępnych tak wiele tych leków i możliwości terapeutycznych. Ciągle prowadzone są badania nad nowymi opcjami leczenia.
Generalnie program lekowy przewiduje możliwość modyfikacji leczenia, ale obecnie nadal trwają prace nad jego szczegółami. Ważnym elementem tego programu jest brak kryterium czasowego – leczenie może być długoterminowe, w zależności od potrzeb pacjenta. W przypadku nieskuteczności jednego leku staramy się zamienić go na lek o innym punkcie uchwytu.
Naturalne metody wspomagające leczenie AZS – co warto wiedzieć?
Takie metody nie są uwzględnione w standardowych rekomendacjach leczenia. Niemniej jednak, warto rozważyć suplementację witaminą D u pacjentów z atopowym zapaleniem skóry. W naszych warunkach klimatycznych, szczególnie w okresie jesienno-zimowym, synteza witaminy D w skórze jest ograniczona. Istnieje wiele dowodów naukowych, które wskazują, że utrzymanie prawidłowego stężenia witaminy D w organizmie może zmniejszać ryzyko infekcji, które są szczególnie częste u dzieci. Dodatkowo, odpowiednie stężenie witaminy D może przyczynić się do poprawy stanu skóry, ponieważ infekcje mogą prowadzić do zaostrzenia zmian skórnych w przebiegu AZS.
Wśród metod leczenia, które są popularne wśród rodziców dzieci z AZS wymieniane są także suplementacja witaminą E, kąpiele solankowe czy zioła chińskie. Nie ma jednoznacznych dowodów na skuteczność tych terapii. Oczywiście wiemy, że w wielu chińskich preparatach często występują glikokortykosteroidy.
Natomiast kąpiele na pewno mogą mieć działanie wspomagające w leczeniu. Wiemy, że podchloryn sodu u części pacjentów zmniejsza kolonizację skóry przez gronkowca złocistego, co w efekcie prowadzi do zmniejszenia nasilenia objawów. Również kąpiele z dodatkiem substancji odkażających mogą mieć działanie wspomagające w tym zakresie. Kiedyś polecane były też kąpiele w krochmalu i niektórzy pacjenci nadal z nich korzystają. To poprawia kondycję skóry oraz jej odporność, a także pozytywnie wpływa na kolonizację drobnoustrojami. Na pewno warto wspomagać się tymi metodami, ale wszystko powinno być robione pod kontrolą lekarza prowadzącego.
Między dermatologiem a lekarzem rodzinnym
Współpraca jest niezbędna, ponieważ kolejki do dermatologów są zazwyczaj dłuższe niż do lekarzy rodzinnych. Lekarz dermatolog powinien określić wskazania do leczenia i poprosić lekarza rodzinnego o kontynuowanie terapii miejscowej, jeśli zajdzie taka potrzeba. W przypadku wątpliwości zawsze można skorzystać z konsultacji dermatologicznej.
Uważam, że części przypadków wizyty u dermatologa mogłyby odbywać się raz na pół roku (wymuszają to teraz czasem długie kolejki do specjalisty), aby w międzyczasie pacjent stosował preparaty zalecone przez lekarza rodzinnego, a po tym okresie można byłoby zweryfikować, czy te preparaty nadal są optymalne, czy konieczna jest zmiana leczenia. W razie jakichkolwiek wątpliwości lekarz rodzinny powinien skonsultować się z dermatologiem, aby uzyskać opinię specjalisty.
Podsumowanie
Duże nadzieje pokładamy w badaniach dotyczących leczenia miejscowego AZS z wykorzystaniem nowych cząsteczek, takich jak delgocytynib, ruksolitynib (zatwierdzony przez FDA do leczenia AZS) czy deucrawacytynib. Wiemy, że rodzice często obawiają się stosowania biologicznych terapii ogólnoustrojowych, a leki w postaci maści są postrzegane jako bezpieczniejsze i mniej inwazyjne. W Stanach Zjednoczonych i Japonii dostępne są już miejscowe leki biologiczne. Mamy nadzieję, że te nowoczesne terapie wkrótce będą dostępne również w Polsce, oferując pacjentom dodatkowe, skuteczne opcje leczenia.