Wyszukaj w poradnikach
Miejscowe zakażenia skóry
Krótka teoria
Większość pozaszpitalnych zakażeń skóry wywoływanych jest przez bakterie z rodzajów Staphylococcus (zwłaszcza S. aureus) lub Streptococcus (szczególnie paciorkowce β-hemolizujące). Częste w praktyce POZ są również zakażenia grzybicze. W przypadku zakażeń niepowikłanych czynnikiem etiologicznym jest zazwyczaj jeden szczep drobnoustrojów. Kluczowe jest ustalenie, czy pacjent nie rozwija uogólnionego zakażenia oraz czy zmiana nie wymaga interwencji chirurgicznej lub systemowej antybiotykoterapii.
Wybrane zakażenia skóry i tkanek miękkich
| Zakażenie | Czynnik wywołujący | Zmiany skórne |
|---|---|---|
Zapalenie mieszków włosowych | S. aureus, Candida spp., dermatofity, P. aeruginosa | przymieszkowa grudka lub krostka otoczona zapalnym rumieniem; zwykle liczne zmiany; może im towarzyszyć świąd, ew. ból |
Czyrak (głębokie, rozlane zakażenie mieszków włosowych) | S. aureus | drobny, sinoczerwony bolesny guzek → krosta (po 4-6 dniach) → czop martwiczy → samoistne pęknięcie → kraterowate owrzodzenie → blizna;duże dolegliwości bólowe do czasu pęknięcia zmiany |
Czyrak gromadny/ karbunkuł (liczne zlewające się czyraki w postaci guza zapalnego z czopami martwiczymi) | S. aureus | guz zapalny z licznymi czopami martwiczymi; obejmuje skórę i tkankę podskórną |
Źródło: K. Ramakrishnan, RC. Salinas, NI. Agudelo Higuita. Zakażenia skóry i tkanek miękkich. American Family Physician, 2015; 92 (6): 474–483
Wywiad
- Kiedy pojawiły się zmiany skórne? – szybkie narastanie objawów jest charakterystyczne dla róży oraz martwiczych zapaleń skóry, takich jak martwicze zapalenie powięzi; nagły początek i szybki przebieg dotyczą też liszajca zakaźnego;
- Czy występują objawy ogólne infekcji: gorączka, dreszcze, złe samopoczucie, osłabienie? – towarzyszą one poważniejszym infekcjom np. róży, martwiczym zakażeniom skóry, mogą świadczyć o uogólnionym zakażeniu;
- Czy zmiany skórne są bolesne? – ból towarzyszy czyrakom, głębokiemu zapaleniu mieszków włosowych, róży, cellulitis, martwiczym zapaleniom skóry;
- Czy pacjent miał ostatnio kontakt z dziećmi w wieku 2-5 lat? – wiąże się to ze zwiększonym ryzykiem zakażenia liszajcem zakaźnym (infekcja ta występuje najczęściej w tej grupie wiekowej); do zachorowania predysponuje też przebywanie w wilgotnym, tropikalnym klimacie oraz miesiące letnie;
- Czy pacjent zauważył wystąpienie obrzęków (najczęściej subtelnych, w okolicy oczu), zmiany w moczu (spienienie, ew. krwiste zabarwienie), złe samopoczucie, utratę łaknienia, nudności i wymioty? – zakażenie paciorkowcami β-hemolizującymi może wywołać ostre kłębuszkowe zapalenie nerek (zdecydowanie częściej zdarza się to u dzieci po anginie paciorkowcowej niż w przebiegu zakażeń skóry i u osób dorosłych);
- Czy pacjent w ciągu 3 dni przed pojawieniem się zmian kąpał się w zbiornikach wodnych, korzystał z jacuzzi? – są to czynniki ryzyka wystąpienia tzw. “hot tub folliculitis” wywoływanego przez P. aeruginosa;
- Czy pacjent stosował depilację lub golił skórę przed wystąpieniem zmian? – zapaleniu mieszków włosowych mogą sprzyjać tego typu zabiegi higieniczne;
- Czy pacjent ma w wywiadzie zaburzenia krążenia limfatycznego (np. po operacjach lub przebytej w przeszłości róży)? Czy występują u niego choroby skóry: opryszczka zwykła, grzybica międzypalcowa stóp, owrzodzenia podudzi (obwodowa niewydolność tętniczo-żylna)? – są to czynniki ryzyka wystąpienia róży;
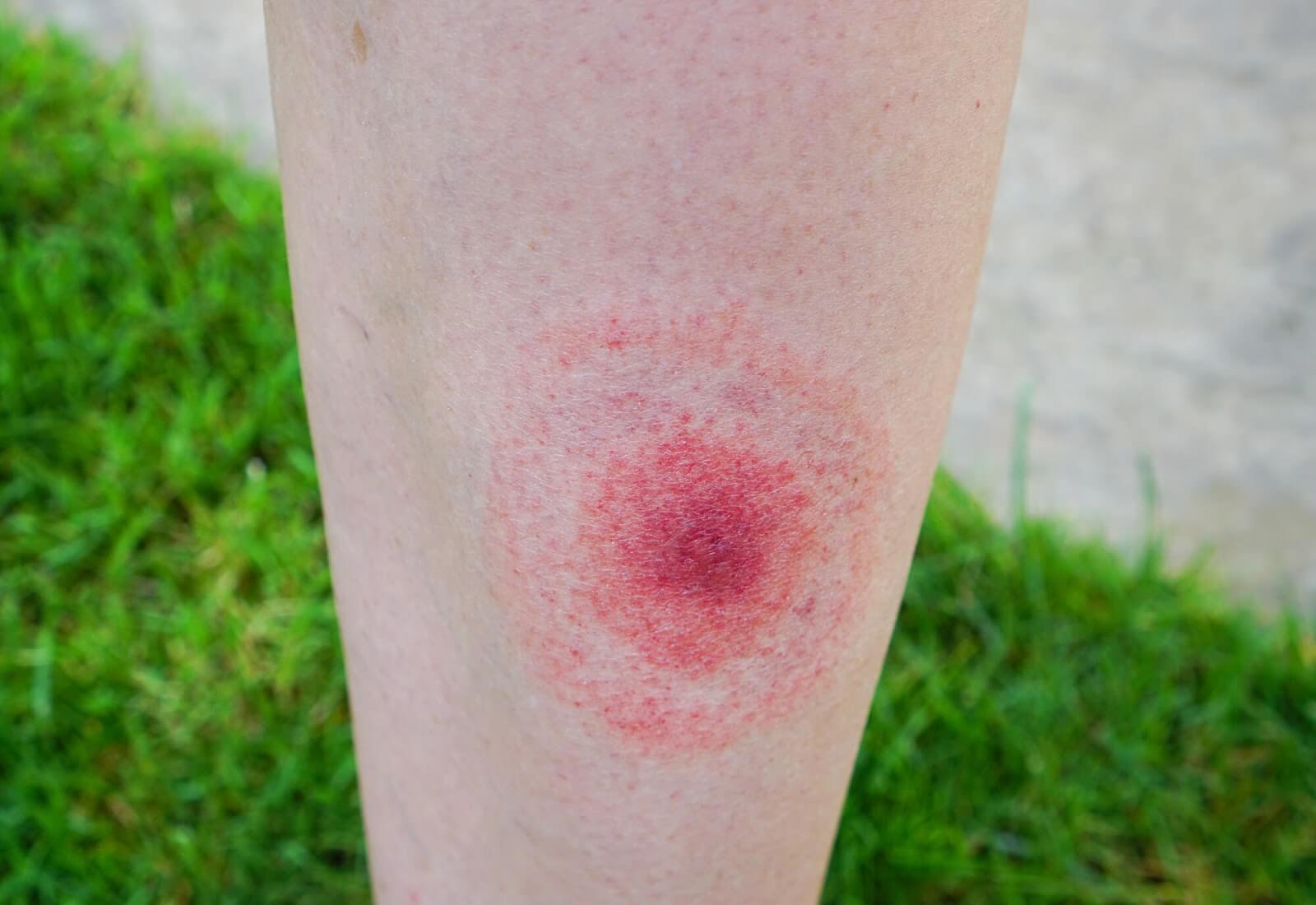
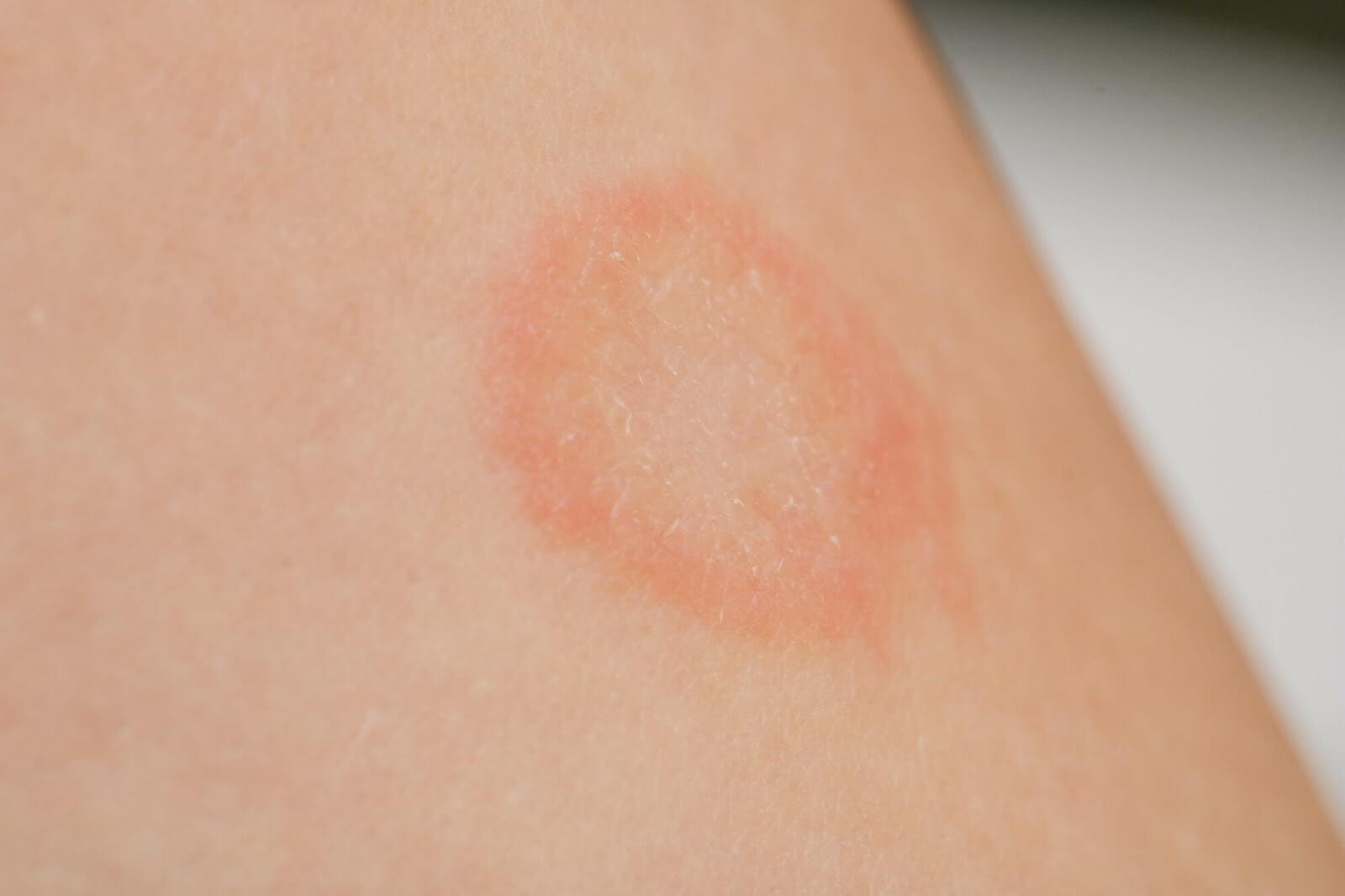
- Czy pacjent został ukąszony przez kleszcza lub przebywał na zalesionych terenach w ciągu ostatnich 3-180 dni (najczęściej rumień wędrujący pojawia się w ciągu 2 tygodni)? – Borrelia burgdorferi jest przenoszona przez kleszcze, natomiast brak ukąszenia przez kleszcza w wywiadzie nie wyklucza boreliozy! W przypadku podejrzenia boreliozy pogłęb wywiad i badanie przedmiotowe, patrz: “Rumień wędrujący”;
- Czy u pacjenta występują czynniki ryzyka wystąpienia zakażeń skóry i tkanek miękkich: cukrzyca, asplenia (np. przebyta splenektomia), dializoterapia, nadużywanie alkoholu, neuropatia obwodowa, niedożywienie, upośledzenie odporności (np. zakażenie HIV, chemioterapia, leczenie antyretrowirusowe, przyjmowanie leków immunosupresyjnych), uraz (w tym zabieg chirurgiczny)? – należy pamiętać, że pacjenci z niedoborami odporności są w grupie ryzyka ciężkiego, w tym uogólnionego, przebiegu infekcji;
- Czy pacjent miał kontakt ze zwierzętami w ciągu ostatnich 3-7 dni? –kontakt z zakażonym zwierzęciem (świnie, bydło, owce, ptactwo domowe, ryby) lub produktami pochodzenia zwierzęcego może być źródłem zakażenia Erysipelothrix rhusiopathiae i wystąpienia różycy.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Ocena stanu ogólnego:
- stan świadomości, kontakt z pacjentem – zaburzenia świadomości mogą świadczyć o ciężkim uogólnionym zakażeniu np. martwiczych zapaleniach skóry;
- opóźniony powrót włośniczkowy – objaw hipoperfuzji w przebiegu wstrząsu septycznego.
- Ocena parametrów życiowych:
- ciśnienie krwi – utrzymujące się SBP <65 mmHg jest objawem wstrząsu;
- HR – tachykardia może być objawem wynikającym z kompensacji wstrząsu;
- liczba oddechów na minutę – tachypnoe w przebiegu wstrząsu;
- saturacja – może być obniżona w sepsie;
- temperatura – gorączka występuje w przebiegu róży (nawet 40 °C), cellulitis, czyraczności i martwiczych zapaleń skóry.
- Oglądanie skóry:
- bladość – wstrząs;
- blada, zimna, spocona skóra, powrót włośniczkowy >2 s – hipoperfuzja obwodowa związana ze wstrząsem septycznym;
- krostki, grudki, rozmiękające guzy ropne z tendencją do zlewania się ze sobą na owłosionej skórze twarzy mężczyzn; mogą pozostawiać blizny – przewlekłe ropne zapalenie mieszków włosowych (figówka);
- krosta przebita włosem, obecny czop martwiczy, naciek zapalny; nasilona bolesność –czyrak (ewolucja zmiany została opisana w tabeli w sekcji “Krótka teoria”);
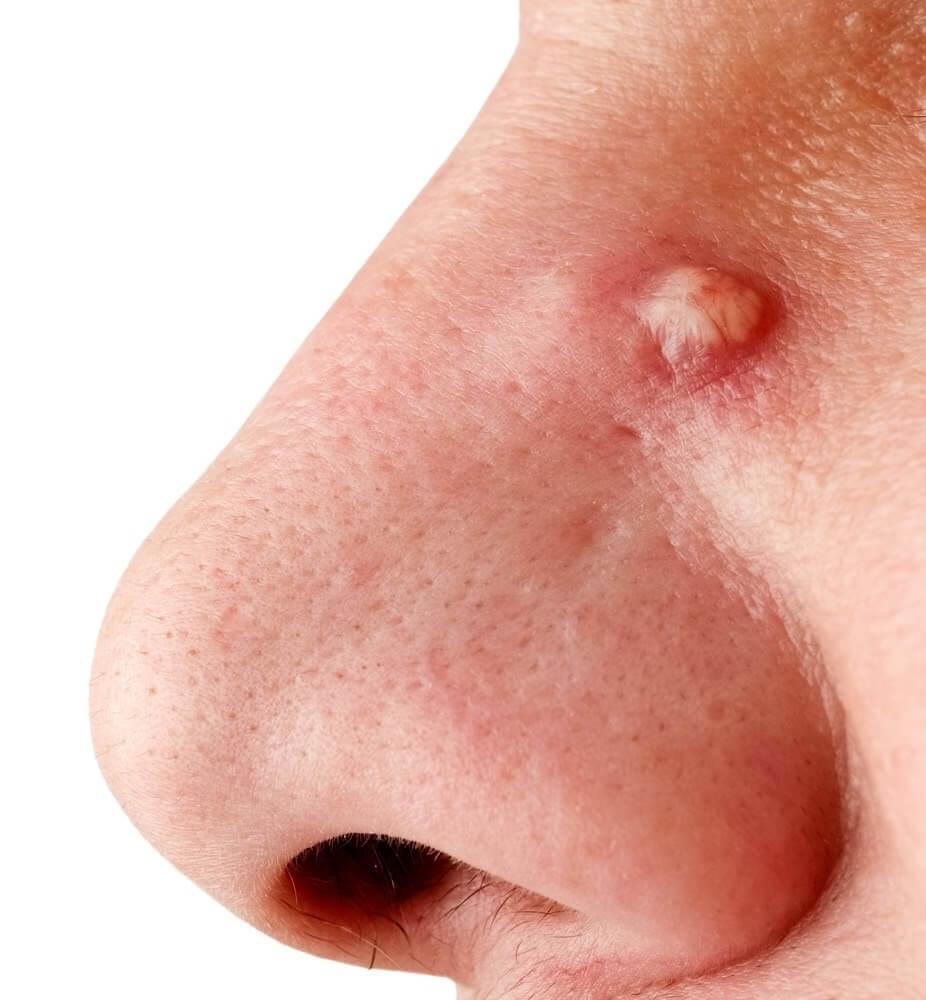
- guz zapalny z licznymi czopami martwiczymi; może z niego wypływać ropa; najczęściej zlokalizowany na karku lub plecach – czyrak gromadny;
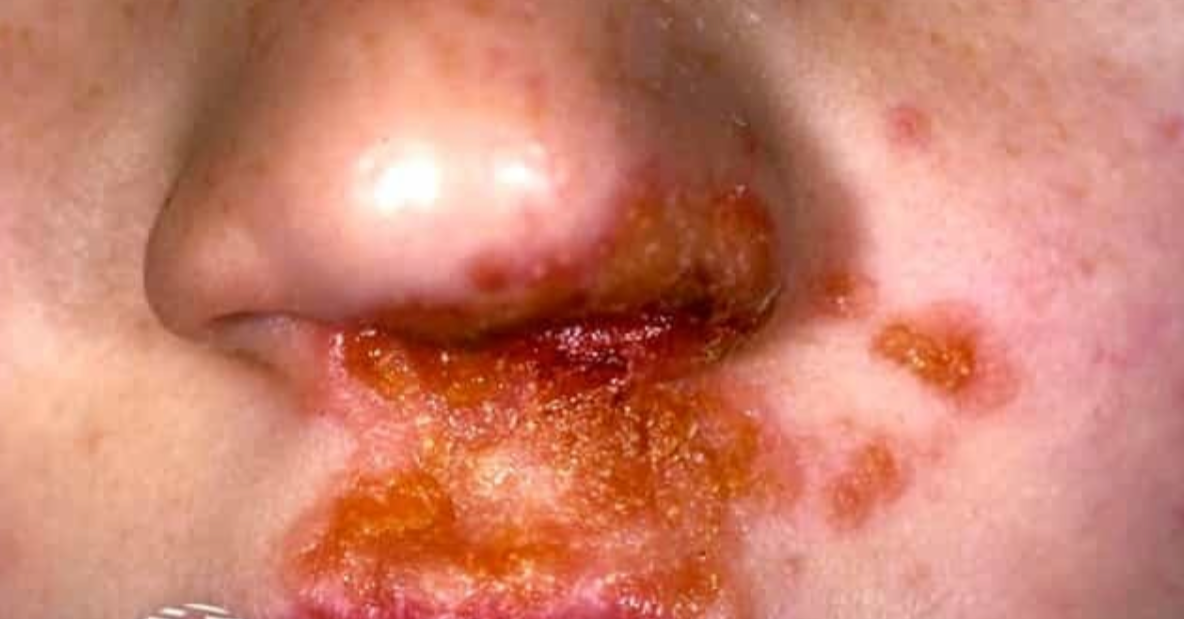
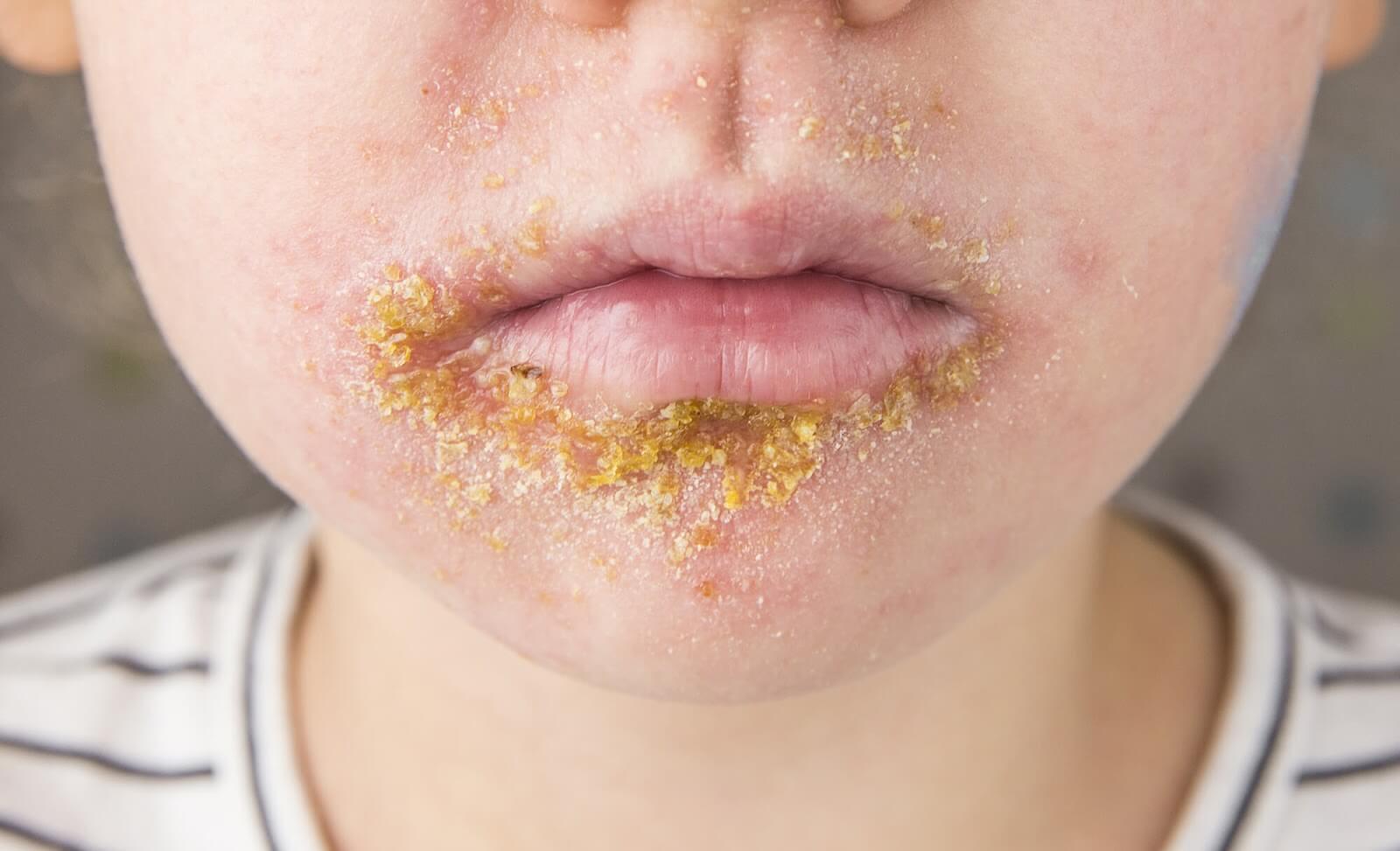
- powierzchowne ropne pęcherzyki na rumieniowym podłożu; zaschnięta wydzielina w postaci miodowo żółtych strupów; najczęściej w okolicy nosa i ust – liszajec zakaźny;
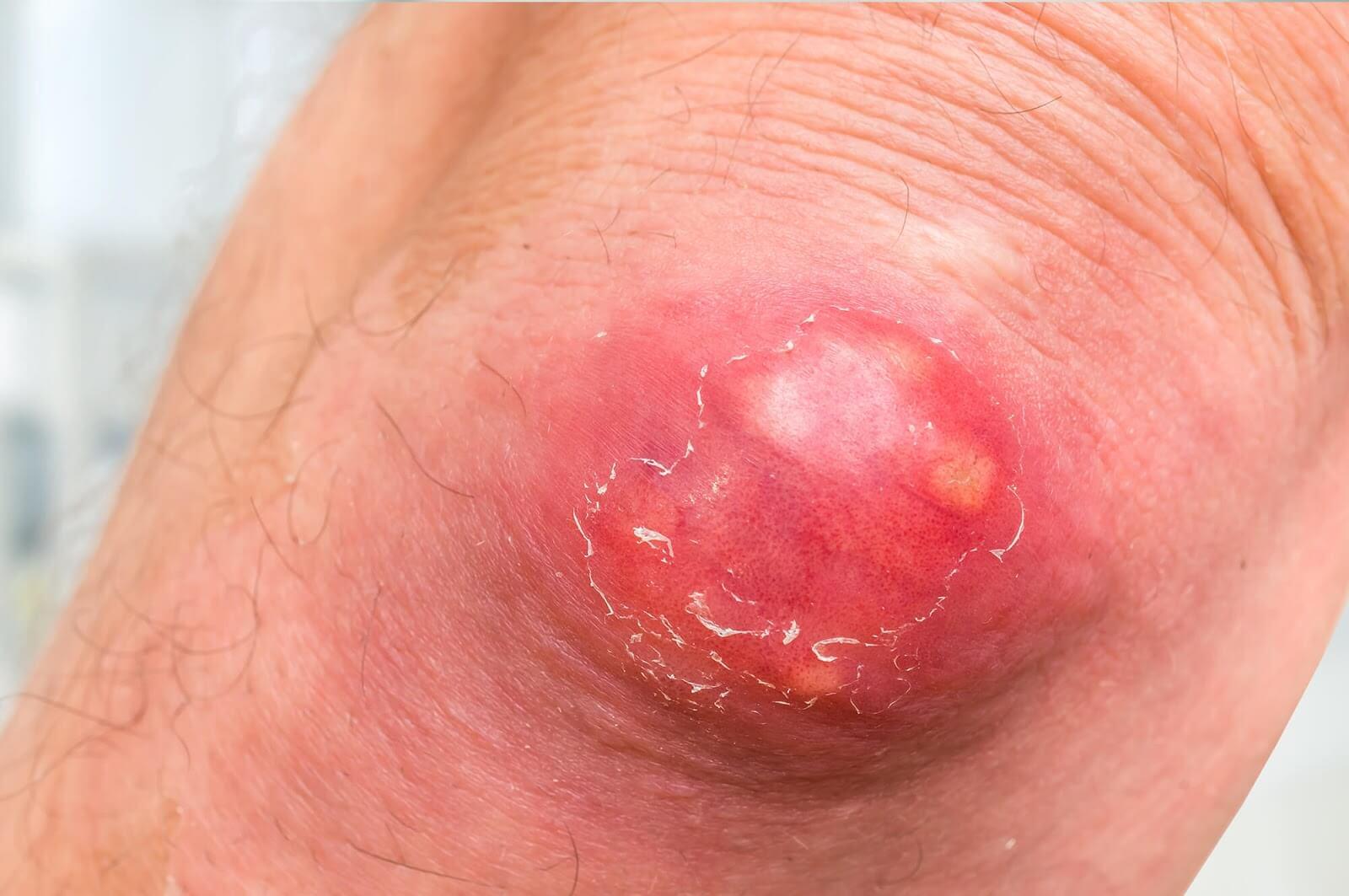
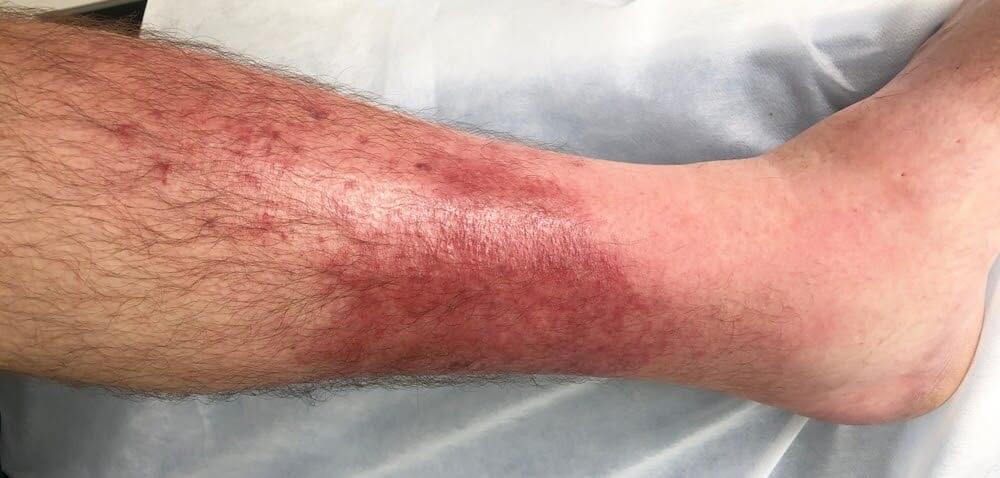
- obrzęk, rumień, ocieplenie skóry; brak wyraźnej granicy zmiany, zmiany przypominające “skórkę pomarańczową”; może towarzyszyć świąd – zapalenie skóry i tkanki podskórnej (cellulitis);
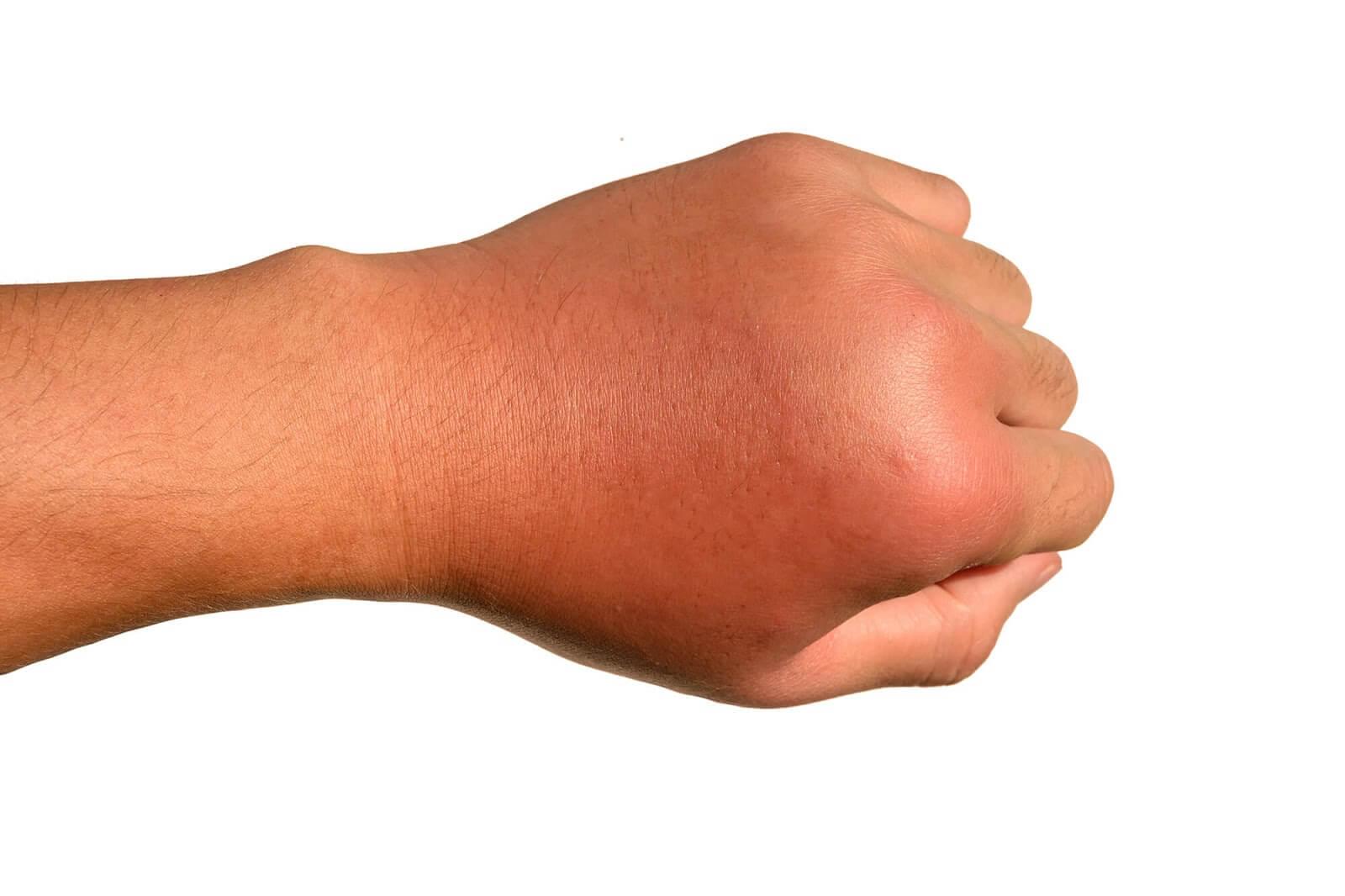
- obrzęk, rumień, ocieplenie skóry; wyraźnie uniesiona, odgraniczona zmieniona skóra; skóra wygładzona, napięta, lśniąca; może towarzyszyć zapalenie naczyń chłonnych, zmiany krwotoczne, pęcherzowe, martwicze; zmiany umiejscowione na twarzy lub kończynach dolnych – róża;
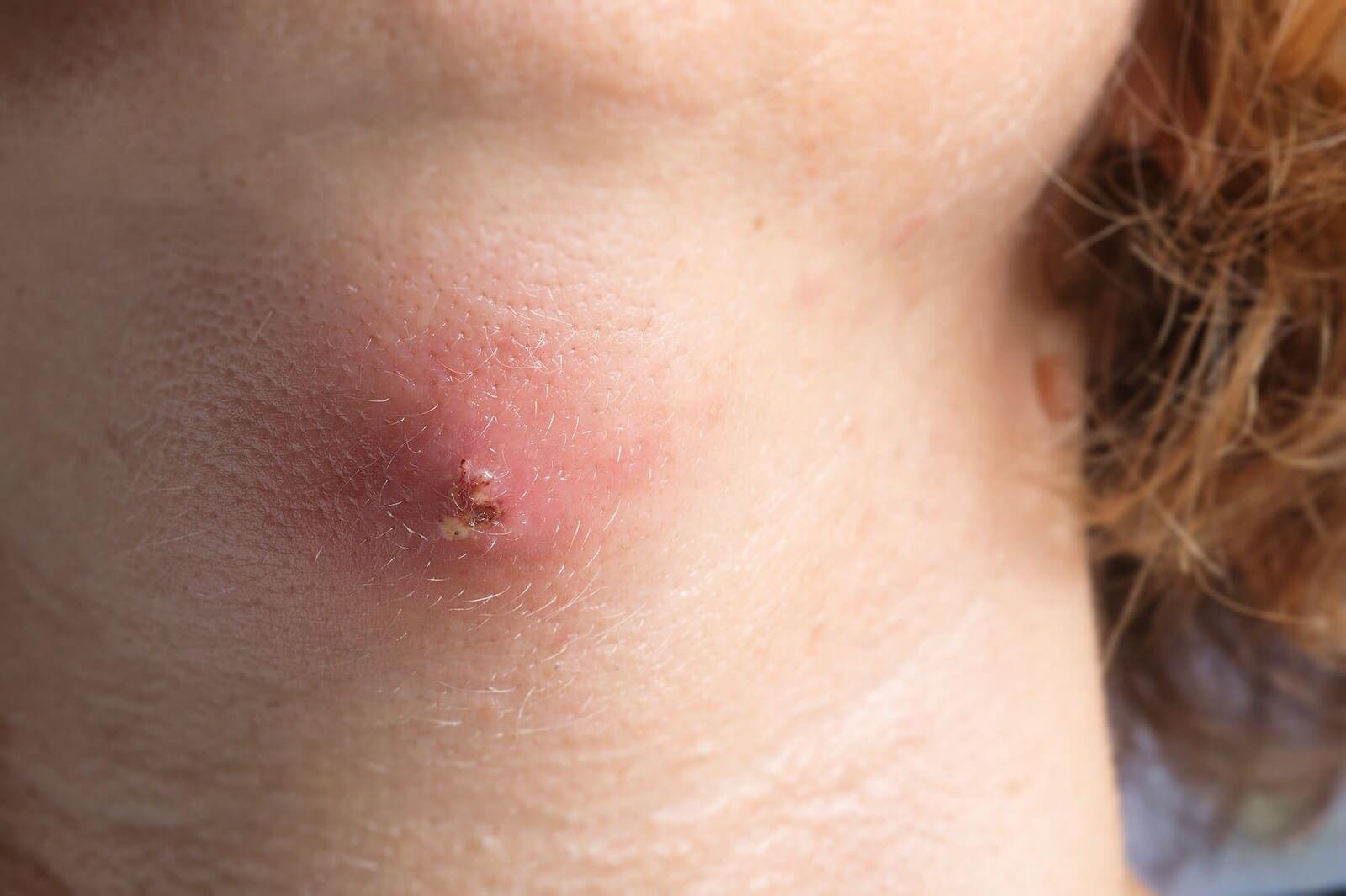
- bolesny guz z zewnętrznym stwardnieniem i centralnym chełbotaniem; ocieplenie i zaczerwienienie otaczającej skóry; towarzyszący ból – ropień;
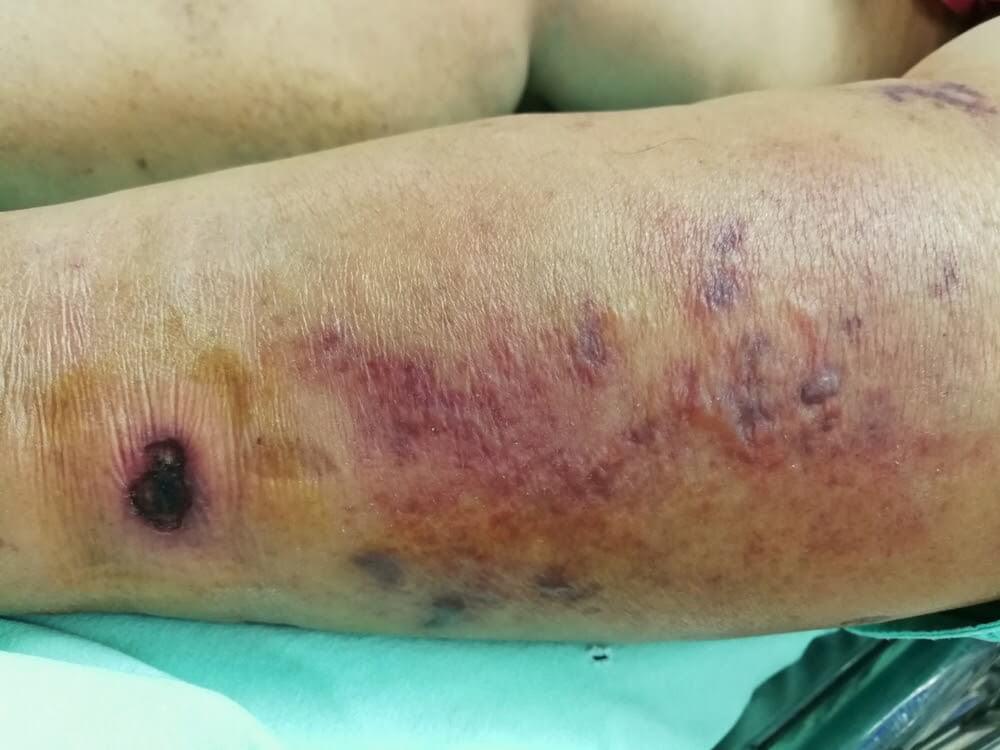
- rumień, obrzęk, trzeszczenie przy badaniu skóry, brak czucia; mogą być obecne pęcherze, martwica, zmiany krwotoczne; zmiany koloru skóry (np. blada, brązowa, purpurowoczerwona; silny ból – martwicze zapalenia; najczęściej związane są z urazem, objawy rozwijają się bardzo szybko, pacjent jest w złym stanie ogólnym;
- poszerzający się, owalny/okrągły, dobrze odgraniczony rumień z jaśniejszym środkiem – rumień wędrujący;
- ostro odgraniczone czerwonobrązowe plamy, czasem z towarzyszącym złuszczaniem, w okolicach wyprzeniowych (pachy, pachwiny, okolica narządów płciowych, szpara pośladkowa, okolica pępka, obszar zauszny, okolica międzypalcowa – łupież rumieniowy, wywoływany przez Corynebacterium minutissimum; występuje głównie u starszych mężczyzn;
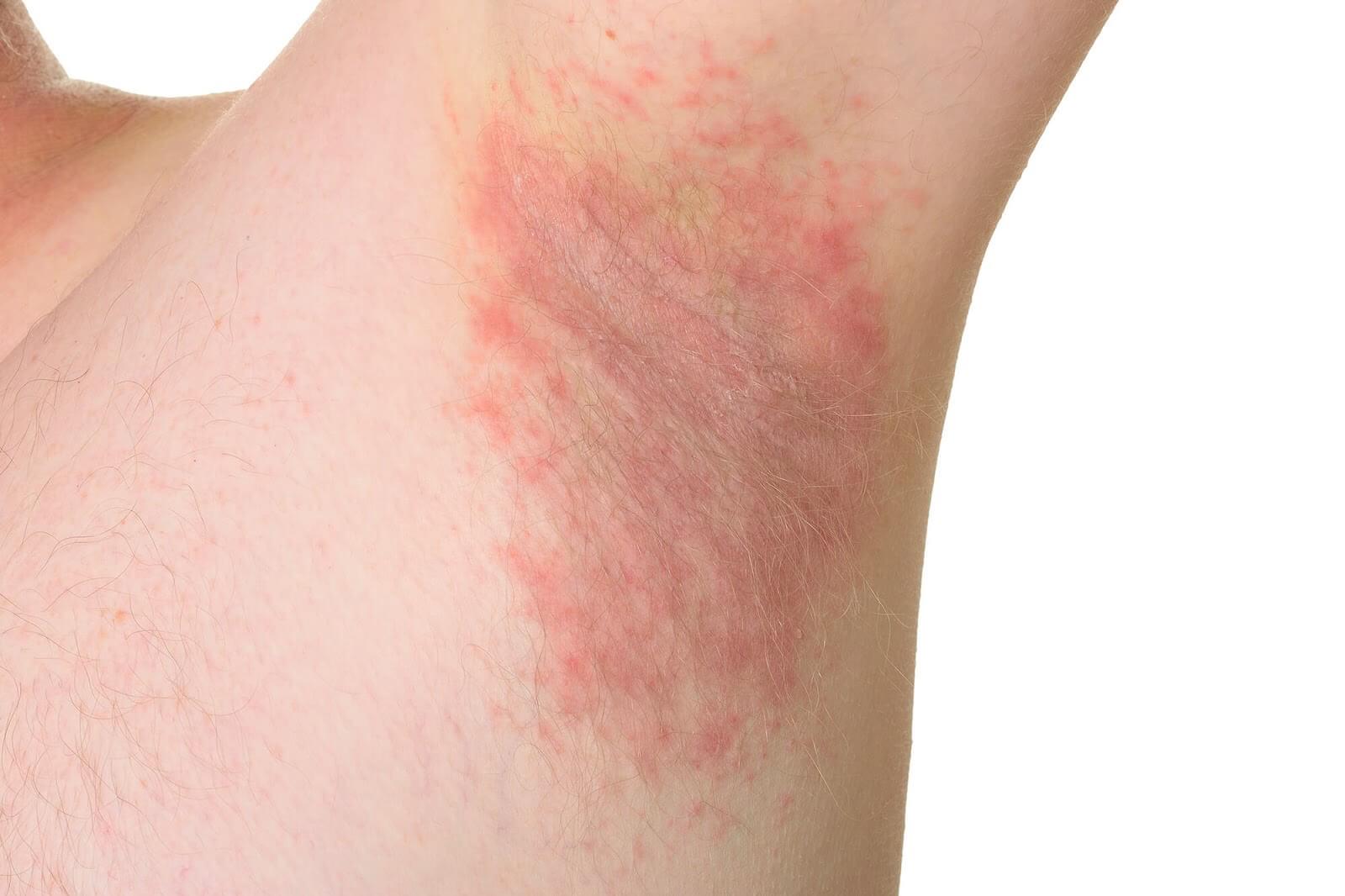
- ostro odgraniczone bolesne ognisko rumieniowo-obrzękowe na grzbietach rąk - różyca (przy dodatnim wywiadzie kontaktu ze zwierzętami)ostro odgraniczone bolesne ognisko rumieniowo-obrzękowe na grzbietach rąk – różyca (przy dodatnim wywiadzie kontaktu ze zwierzętami);
- zmiany rumieniowo-złuszczające szerzące się obwodowo z fałdów pachwinowych na wewnętrzną powierzchnię ud; bardziej nasilony stan zapalny na obwodzie (możliwe grudki, pęcherzyki) – grzybica pachwin, częściej występująca u mężczyzn, o przewlekłym przebiegu.
Zmiany na stopach:
- złuszczanie, namakanie i maceracja w III i IV przestrzeni międzypalcowej stopy – odmiana międzypalcowa grzybicy stóp;
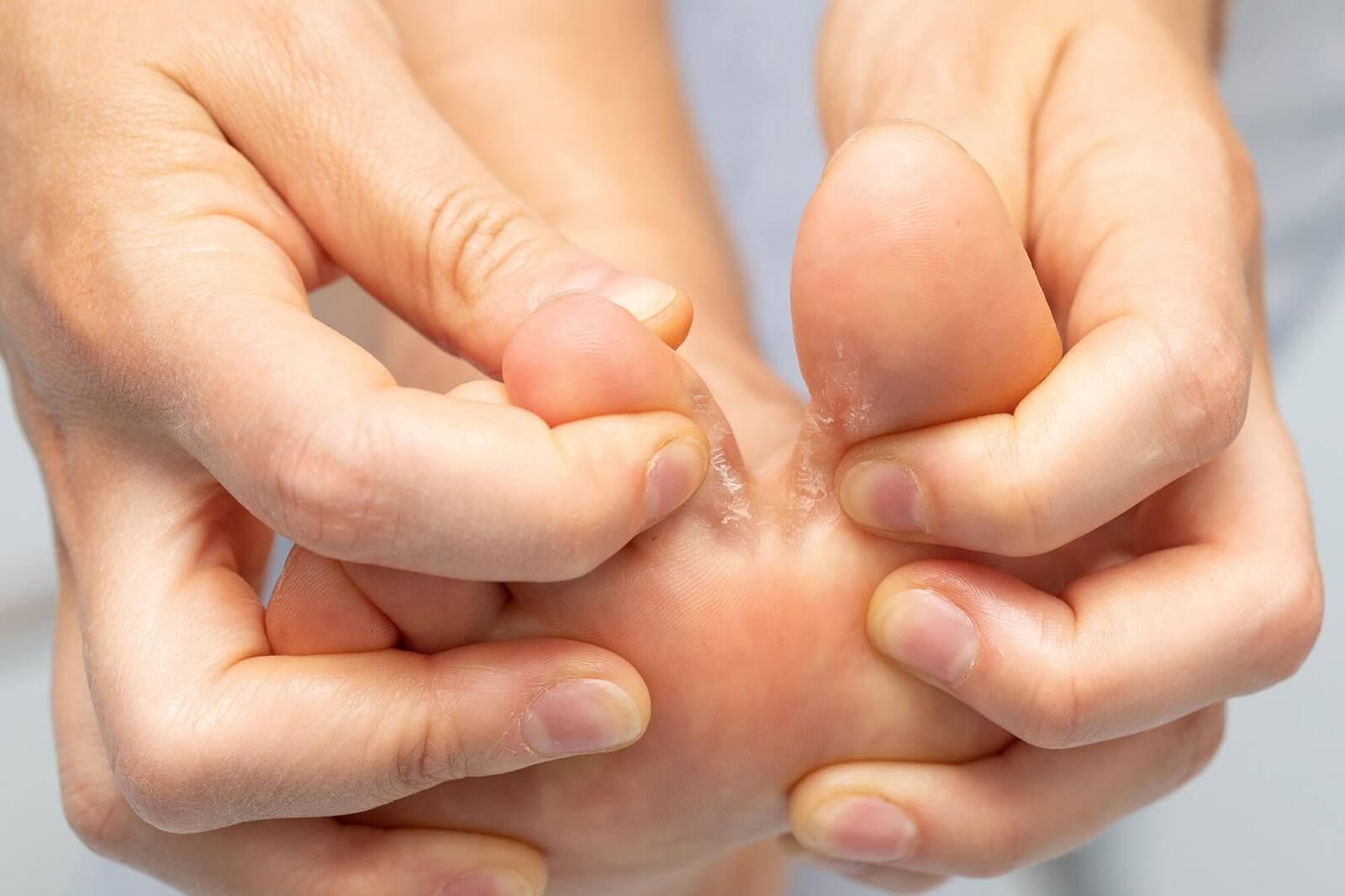
- pęcherzyki wypełnione treścią surowiczą, które następnie pękają i zasychają w strupy – odmiana potnicowa grzybicy stóp;
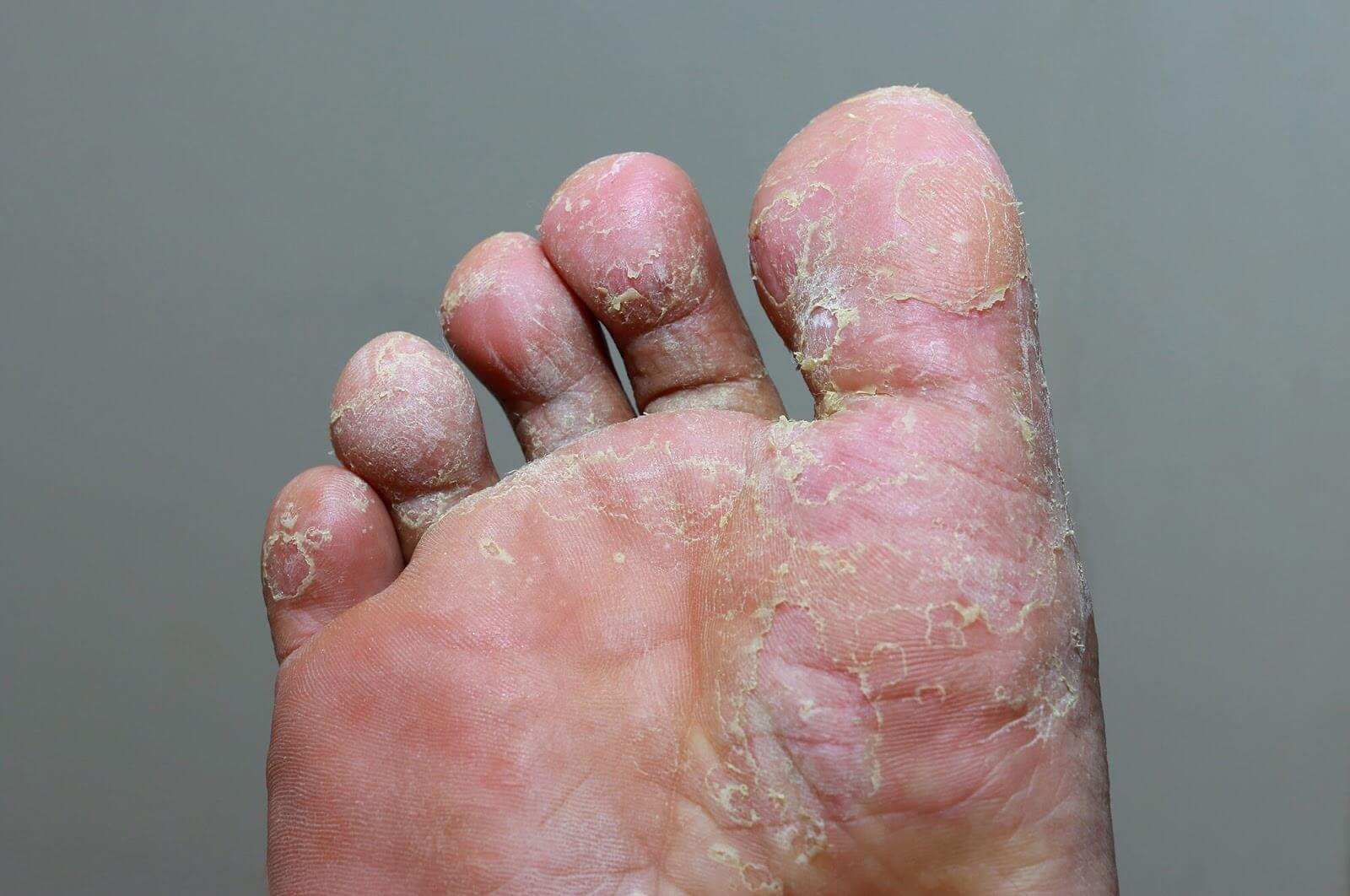
- ogniska rumieniowe z nadmiernym rogowaceniem, obejmujących całą podeszwę - odmiana złuszczająca grzybicy stópogniska rumieniowe z nadmiernym rogowaceniem, obejmujących całą podeszwę – odmiana złuszczająca grzybicy stóp;
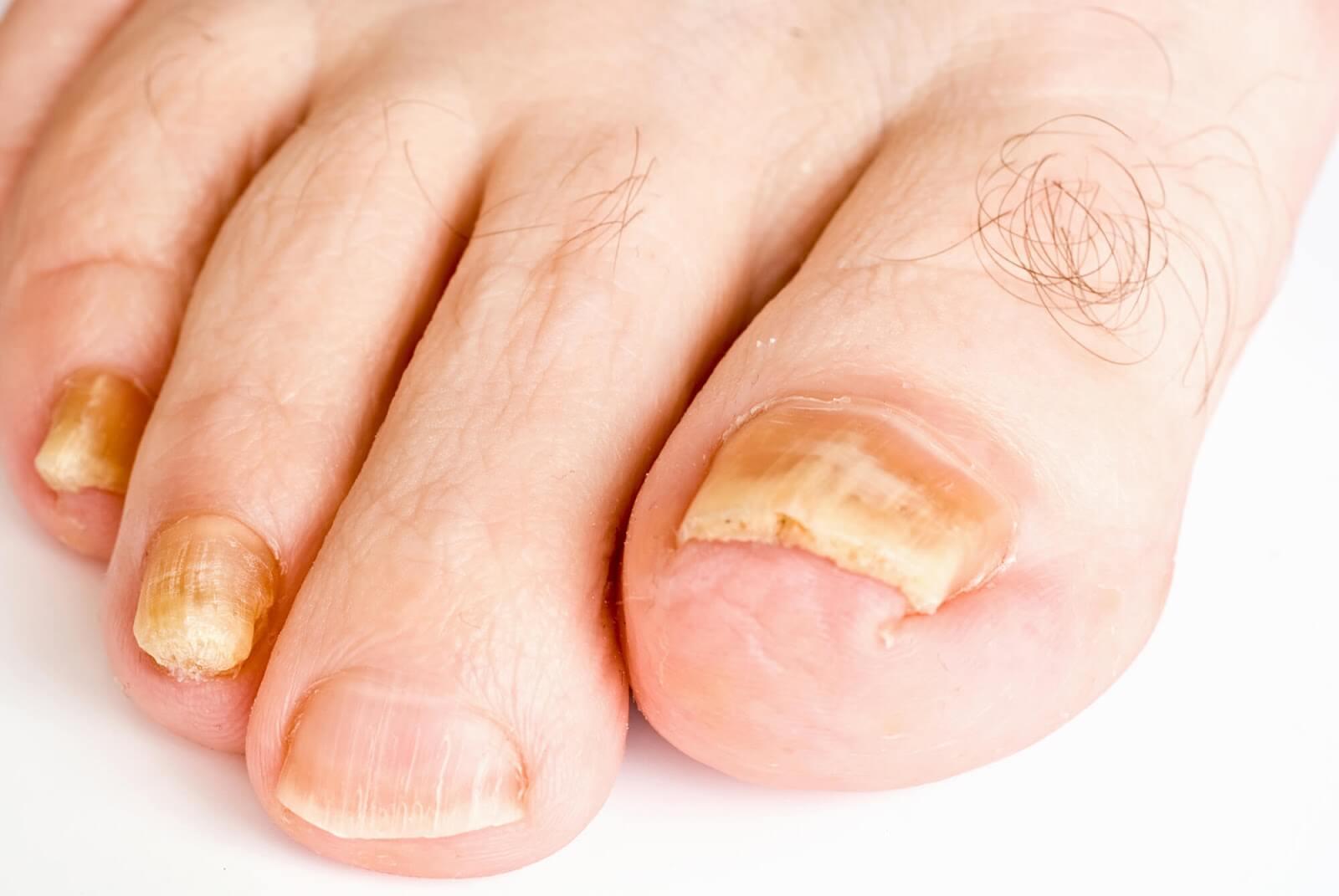
- zgrubienie, przebarwienie (kolor żółtobrunatny, zielonkawy), łamliwość, nadmierne rogowacenie i pobruzdowanie płytek paznokciowych; pierwsze zmiany dotyczą zazwyczaj wolnego brzegu płytki lub od strony bocznych wałów - grzybica paznokci. Często współwystępuje z grzybicą skóry rąk i stóp.
UWAGA! CZERWONA FLAGA!
- Bardzo silny ból (czasem nieproporcjonalny do zmian skórnych), trzeszczenie przy badaniu skóry, zmiany martwicze i krwotoczne, nasilone, szybko rozwijające się objawy ogólne, zły stan pacjenta, uraz w wywiadzie – podejrzenie martwiczych zapaleń skóry – pilny transport do szpitala w celu chirurgicznego odbarczenia, dożylnej antybiotykoterapii i hospitalizacji na oddziale intensywnej terapii.
- Czyraki w okolicy wargi górnej, skroni, oczodołu – ryzyko przejścia zakażenia na zatoki jamiste i opony mózgu – należy pilnie skierować pacjenta do oddziału dermatologicznego w celu zastosowania dożylnej antybiotykoterapii.
- Ropień na twarzy, rękach, narządach płciowych i nasilone objawy ogólne (gorączka) – pacjent powinien zostać skierowany do szpitala do oddziału chirurgicznego, aby tam dokonać nacięcia i drenażu ropnia i wdrożyć antybiotykoterapię (u pacjentów z mniej nasilonymi objawami może to być wykonane w ramach poradni chirurgicznej).
- Wyraźnie odgraniczone zmiany rumieniowe i obrzękowe na kończynach dolnych, twarzy, nasilone objawy ogólne, pacjent z upośledzeniem odporności – ciężki przebieg róży –należy pilnie skierować pacjenta do oddziału chorób wewnętrznych/dermatologicznego w celu wdrożenia antybiotykoterapii.
Postępowanie diagnostyczne
- Rozpoznanie stawia się na podstawie obrazu klinicznego. Posiewy materiału ze zmian skórnych nie powinny być wykonywane standardowo (w POZ nie ma też takiej możliwości). Posiew krwi jest niepotrzebny w większości przypadków.
- Podejrzenie kliniczne grzybicy musi być potwierdzone badaniem mykologicznym–ze względu na brak dostępu do diagnostyki mikrobiologicznej w warunkach POZ należy skierować pacjenta do dermatologa. W praktyce często jednak grzybice skórne są leczone przez lekarza POZ. Mimo braku możliwości przeprowadzenia diagnostyki w POZ, należy poinformować pacjenta, że wykonanie badania mykologicznego stanowi optymalne postępowanie. Pacjentów z grzybicą paznokci natomiast zdecydowanie należy skierować do dermatologa, gdyż wiążą się one z dłuższym leczeniem oraz należy wykluczyć łuszczycę paznokci, która może morfologią przypominać grzybicę.
Zalecenia
Zapalenie mieszków włosowych
- Podstawą leczenia zapalenia mieszków włosowych jest terapia miejscowa – stosowanie środków odkażających np. oktenidyny oraz kremów/maści z antybiotykiem (mupirocyna, kwas fusydowy).
Liszajec zakaźny
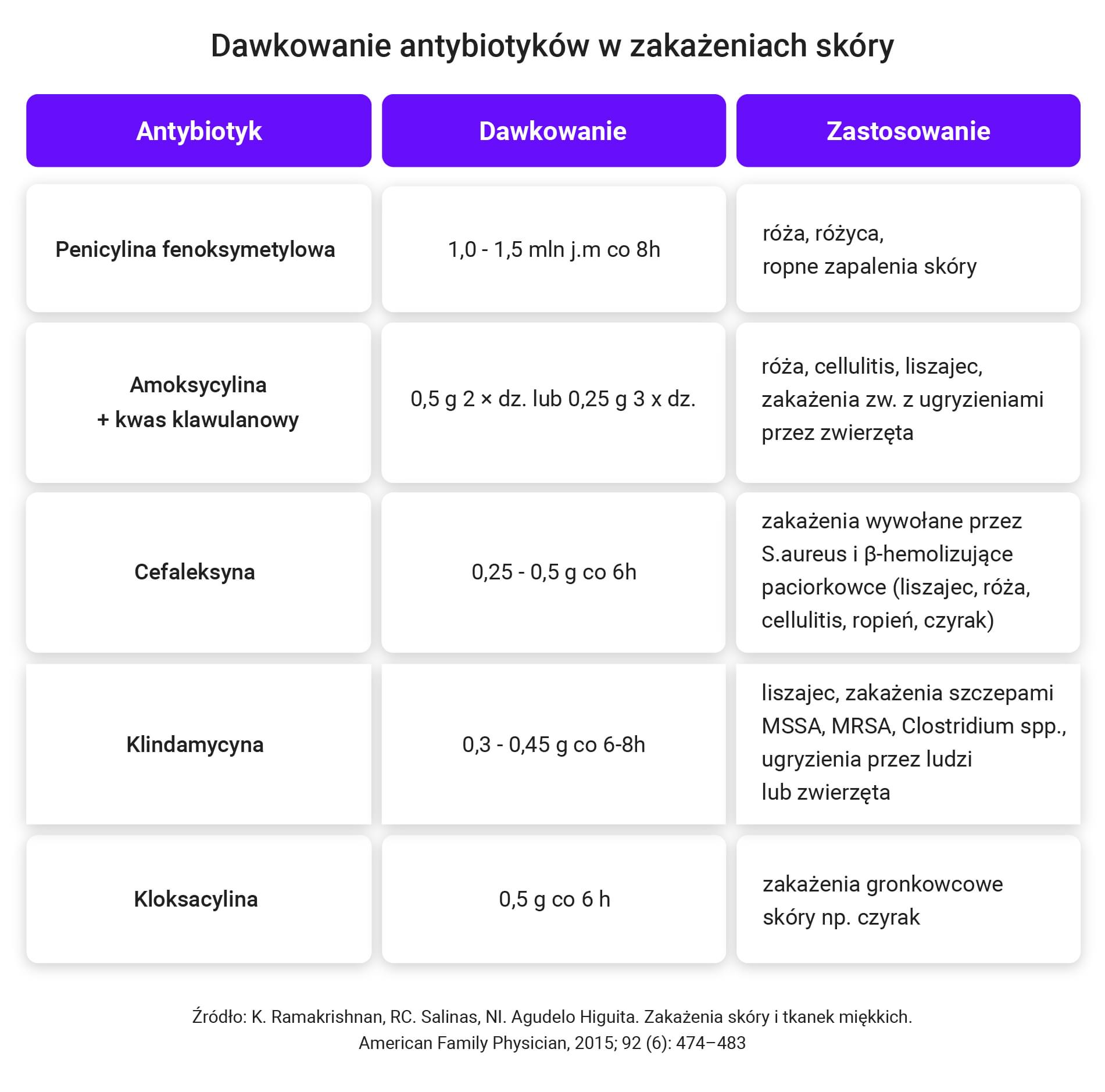
- W przypadku zmian ograniczonych stosuje się leczenie miejscowe antybiotykiem (mupirocyna, kwas fusydowy), najczęściej 3x dziennie do ustąpienia zmian. W przypadku zmian rozległych konieczna może być antybiotykoterapia systemowa (cefadroksyl, kloksacylina).
- Bezwzględnie należy przestrzegać zasad higieny:
- mycie skóry mydłem dezynfekującym 2-3 x dz.,
- własna bielizna i ręcznik,
- krótko obcięte paznokcie.
Ropień
- Podstawowym postępowaniem jest nacięcie i zdrenowanie zmiany (w zależności od warunków w danym POZ: na miejscu lub skierowanie do poradni chirurgicznej).
- Należy przepisać antybiotyki w następujących sytuacjach:
- towarzyszące rozległe zapalenie tkanki podskórnej;
- szybki postęp choroby lub słaba odpowiedź na wstępnie zastosowany drenaż ropni zlokalizowanych w szczególnych okolicach ciała: twarz, ręce, narządy płciowe;
- ropnie u dzieci, osób w podeszłym wieku;
- poważne choroby współistniejące;
- immunosupresja.
- Proponowane antybiotyki:
- cefalosporyny I generacji,
- amoksycylina (z lub bez kwasu klawulanowego),
- klindamycyna.
Czyrak
- Podstawowym postępowaniem jest wdrożenie antybiotyków p.o. (kloksacylina cefadroksyl, trimetoprim z sulfametoksazolem, doksycyklina).
- We wczesnej fazie w celu przyspieszenia formowania się czopa martwiczego można dołączyć leczenie miejscowe – okłady lub maść ichtiolową, ew. mupirocynę czy kwas fusydowy.
- Nacinanie czyraków pozostaje kwestią kontrowersyjną, stosuje się ją w przypadku czyraków gromadnych.
Róża
- Łagodna postać róży może być leczona ambulatoryjnie za pomocą doustnych antybiotyków. Czas antybiotykoterapii zależy m.in. od ustępowania objawów, średnio 10-14 dni.
- penicylina fenoksymetylowa 1,0-1,5 mln j. co 8 h,
- kloksacylina 0,25-0,5 g co 6 h,
- klindamycyna 0,3 - 0,45 g co 6-8 h,
- makrolid, np. klarytromycyna 500 mg co 12 h.
- Dodatkowo, stosuje się NLPZ, miejscowo maść z ichtiolem, okłady z soli fizjologicznej.
- Należy zastosować postępowanie wspomagające: uniesienie kończyny, odpowiednie nawilżenie i natłuszczenie skóry.
- U części pacjentów (z czynnikami ryzyka np. unieruchomieniem, przewlekłą niewydolnością żylną, niewydolnością krążenia, chorobą zakrzepowo-zatorową w wywiadzie) wskazana jest profilaktyka przeciwzakrzepowa heparynami drobnocząsteczkowymi: enoksaparyną, nadroparyną.
- W przypadku braku reakcji na zastosowaną antybiotykoterapię lub pogorszenia stanu pacjenta, powinien się on niezwłocznie zgłosić do lekarza.
Cellulitis (zapalenie skóry i tkanki podskórnej)
- Należy zalecić p.o. antybiotykoterapię przez 5 dni:
- cefadroksyl,
- penicylina fenoksymetylowa,
- kloksacylina,
- makrolidy jako II rzut.
- W przypadku braku reakcji na zastosowaną antybiotykoterapię lub pogorszenia stanu pacjenta, powinien on niezwłocznie zgłosić się do lekarza.
Łupież rumieniowy
- Należy zastosować erytromycynę 250 mg p.o. przez 7 dni.
- Dodatkowo miejscowo można stosować kremy z imidazolem.
- Należy wykluczyć czynniki ryzyka (nadmierna potliwość, cukrzyca czy otyłość) w celu zapobiegania nawrotom infekcji.
- Wskazana jest konsultacja dermatologiczna.
Zakażenia grzybicze
- Jak już wcześniej wspomniano, kluczowe jest uzyskanie wyniku badania mykologicznego. Zalecane jest więc skierowanie pacjenta do dermatologa. Przed wykonaniem badania mykologicznego nie należy stosować miejscowych leków przeciwgrzybiczych przez min. 2 tyg, a ogólnych przez 4 tygodnie.
- Mimo braku możliwości wykonania badania w POZ, należy poinformować pacjenta, że wykonanie badania mykologicznego stanowi optymalne postępowanie.
- W leczeniu ograniczonych powierzchownych grzybic skóry wywołanych przez dermatofity zwykle wystarczają miejscowe leki przeciwgrzybicze, preparaty miejscowe aplikowane powinny być 2x dziennie, zazwyczaj przez 2-4 tygodnie.
- Niezbędnym elementem postępowania jest odpowiednia higiena i profilaktyka:
- noszenie bawełnianych skarpet i bielizny, ich codzienna zmiana,
- noszenie przewiewnego obuwia,
- noszenie ochronnego obuwia podczas korzystania z basenu lub sauny,
- stosowanie pudrów przeciwgrzybiczych w przypadku zwiększonej potliwości stóp,
- wymiana lub dezynfekcja bielizny, skarpet i obuwia po zakończonym leczeniu.
- Leczenie ogólnoustrojowe lub terapię mieszaną należy włączyć w przypadku utrudnionej penetracji leku miejscowego (grzybica paznokci, owłosionej skóry głowy), rozległego lub wieloogniskowego zajęcia skóry gładkiej, obecności odczynowej limfadenopatii, braku odpowiedzi na leczenie miejscowe, zakażeń grzybiczych u osób z zaburzeniami odporności. Natomiast decyzja ta należy do dermatologa.
Grzybica stóp
- klotrimazol (krem, płyn) 2-3x dz. przez 4-6 tyg.,
- mikonazol (krem) 2x dz. przez 4-6 tyg.,
- terbinafina (krem, żel, aerozol, płyn) 2x dz. przez 2 tyg.,
- cyklopiroksolamina (krem, płyn, zawiesina, żel) 2x dz. przez 4 tyg. lub 10 dni po ustąpieniu objawów.
Grzybica paznokci
Leczenie miejscowe można rozważyć w przypadku zajęcia pojedynczych płytek, ograniczonego do dystalnej części paznokcia, ale zdecydowanie zalecana jest konsultacja dermatologiczna: lakier z cyklopiroksem lub amorolfiną aplikacja 1-2 razy w tygodniu przez 6 miesięcy w grzybicy paznokci rąk, do 12 miesięcy w przypadku paznokci stóp.
Grzybica skóry gładkiej i pachwin
Leczenie miejscowe przez 3-6 tyg. Zalecana jest kontynuacja leczenia przez ok. 2 tyg. po ustąpieniu objawów:
- mikonazol (krem),
- klotrimazol (krem, płyn),
- izokonazol (krem),
- terbinafina (krem, żel, aerozol, płyn),
- cyklopiroksolamina (krem, płyn, zawiesina, żel).
Przykładowa wizyta
Wywiad
Pacjentka (lat 50) podaje, że 3 dni temu na skórze okolicy ust wystąpiło zaczerwienienie i drobne pęcherzyki. Początkowo pacjentka uznała je za nawrót opryszczki, ale zaniepokoiła ją żółtawa wydzielina wydobywająca się z pękających pęcherzyków. Nie zgłasza bolesności lub świądu zmian. Pacjentka neguje wystąpienie gorączki, osłabienia, nadmiernego zmęczenia, bólu mięśni, nudności, wymiotów. Pacjentka ma kontakt z dziećmi, pracuje jako nauczycielka przedszkola, podobne zmiany wystąpiły u dzieci w grupie. W wywiadzie świeżo rozpoznana cukrzyca typu 2, pacjentka przyjmuje metforminę 1000 mg 2x dz., dapagliflozynę 10 mg 1-0-0. Przyjmuje 2000 j. witaminy D3 1x dz. Nie pali tytoniu, nie pije alkoholu. Nie zgłasza innych dolegliwości. Neguje alergie i uczulenia na leki.
Badanie przedmiotowe
Stan ogólny dobry. Pacjentka z kontaktem słowno-logicznym zachowanym. Temp 36,8 ℃. Na skórze brody pęcherzyki na rumieniowym podłożu, widoczna zaschnięta miodowo żółta wydzielina. Gardło blade, migdałki bez nalotów, śluzówki różowe. Węzły podżuchwowe niewyczuwalne palpacyjnie. Osłuchowo nad obu polami płucnymi szmer pęcherzykowy prawidłowy. Opukowo bz. Tony serca czyste, HR 70/min. BP 135/80 mmHg. Brzuch miękki, bez oporów patologicznych, perystaltyka słyszalna prawidłowo. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny. Bez obrzęków obwodowych. Neurologicznie bez zmian. Zakres ruchów biernych i czynnych kończyn stosowny do wieku.
Zalecenia i leczenie
Na podstawie obrazu klinicznego rozpoznano liszajec zakaźny.
Wypisano receptę na mupirocynę w maści, zalecono dokładne pokrywanie zmian skórnych
3x dz. i kontrolę po 5 dniach leczenia. Zalecono przestrzeganie zasad higieny przez pacjentkę i domowników: mycie skóry mydłem dezynfekującym 2-3x dz., używanie własnego ręcznika, unikanie dotykania zmian. Polecono brak bliskiego kontaktu z innymi osobami do momentu przyschnięcia zmian/do pierwszej doby antybiotykoterapii.
Utrzymano zalecenia dotyczące przyjmowania metforminy i diety cukrzycowej.
Zalecono regularne przyjmowanie leków, poinformowano, że samodzielna modyfikacja leczenia może prowadzić do groźnych następstw, w tym śmierci włącznie.
Poinformowano o możliwych działaniach niepożądanych i skutkach ubocznych stosowanego leczenia. W przypadku pogorszenia stanu zdrowia lub nieustępowania objawów konieczna jest pilna konsultacja lekarska.
Kody ICD-10
Wybrane choroby zakaźne i pasożytnicze
Niektóre choroby zakaźne i pasożytnicze
Choroby skóry i tkanki podskórnej
Choroby układu mięśniowo-szkieletowego i tkanki łącznej
Referencje
- Dzierżanowska-Fangrat, K., & Nitsch-Osuch, A. (2024). Przewodnik antybiotykoterapii (29th ed.). Alfa Medica Press.
- Bechtold, A., Gruchała-Cisłak, A., Tomaszewska, K., Zalewska-Janowska, A., & Błaszczyk, H. (2021b). Dermatologia w gabinecie lekarza Podstawowej Opieki Zdrowotnej. https://doi.org/10.53270/2021.018
- Jabłońska, S., & Majewski, S. (2005). Choroby skóry i choroby przenoszone drogą płciową (1st ed.). PZWL Wydawnictwo Lekarskie.
- Stasiak, M., Lasek, J., Witkowski, Z., Marks, W., & Gołąbek, K. (2013). Zakażenia skóry i tkanek miękkich — złożony i aktualny problem diagnostyczny i terapeutyczny lekarza każdej specjalności medycznej. Forum Medycyny Rodzinnej, 6(4), 191–200. https://journals.viamedica.pl/forum_medycyny_rodzinnej/article/view/19706/0
- Błaszczyk-Kostanecka, M., & Wolska, H. (2009). Dermatologia w praktyce (2nd ed.). PZWL Wydawnictwo Lekarskie.