Wyszukaj w poradnikach
Choroby paznokci
Krótka teoria
Zmiany w obrębie paznokci to częsty problem zgłaszany w praktyce dermatologicznej i POZ. Najczęstszą ich przyczyną są zakażenia, spośród których grzybica paznokci (onychomykoza) odpowiada za około 50% wszystkich chorób paznokci. Zmiany te narastają zazwyczaj powoli i dotyczą najczęściej paznokci stóp, szczególnie u osób starszych (u których paznokcie rosną wolniej), pacjentów z cukrzycą, nadpotliwością lub zaburzeniami krążenia.
Warto jednak pamiętać, że objawy w obrębie płytki paznokciowej mogą być również manifestacją innych schorzeń dermatologicznych, takich jak łuszczyca, liszaj płaski, a także chorób ogólnoustrojowych – cukrzycy, twardziny, chorób sercowo-naczyniowych, niedokrwistości, a nawet nowotworów. Częstą przyczyną zmian pozostają także urazy mechaniczne i powtarzające się mikrourazy, szczególnie u osób aktywnych fizycznie oraz noszących ciasne obuwie.
Postępowanie diagnostyczne i terapeutyczne zależy od ustalonej przyczyny. W przypadku grzybicy kluczowe jest badanie mykologiczne, które jest niedostępne w POZ, a leczenie obejmuje preparaty miejscowe i ogólnoustrojowe. W zakażeniach bakteryjnych wskazane są antybiotyki, natomiast w przypadku zmian pourazowych lub nowotworowych – niekiedy leczenie chirurgiczne. Regularna ocena paznokci, uwzględnienie chorób towarzyszących oraz dokładnie zebrany wywiad stanowią podstawę skutecznego rozpoznania i terapii.
Wywiad
- Kiedy pacjent po raz pierwszy zauważył zmiany? Czy pojawiły się nagle, czy narastały stopniowo? – nagłe zmiany wskazują na przebycie urazu mechanicznego lub rozwój ostrego zakażenia bakteryjnego (np. zanokcica, zastrzał); stopniowe narastanie zmian typowe jest dla grzybicy paznokci, łuszczycy, liszaja płaskiego oraz chorób ogólnoustrojowych (np. cukrzycy, twardziny).
- Czy występują objawy ogólnoustrojowe, takie jak gorączka? – obecność gorączki może wskazywać na ostre zakażenie o etiologii bakteryjnej.
- Czy zmiany dotyczą jednego paznokcia, kilku, czy wszystkich? (symetria, ręce/stopy) – pojedynczy paznokieć: uraz, nowotwór, infekcja bakteryjna; wiele paznokci: łuszczyca, grzybica, liszaj płaski, choroby układowe.
- Czy pacjent ma zwyczaj obgryzania paznokci lub wyrywania skórek? – zmiany w obrębie paznokci mogą wynikać z urazów mechanicznych spowodowanych obgryzaniem, a nie z choroby; nawyk ten predysponuje do uszkodzeń płytki oraz zwiększa ryzyko wtórnych zakażeń bakteryjnych i grzybiczych.
- Czy zmiany paznokci występują stale, czy pojawiają się okresowo (np. nawroty, sezonowość)? – stałe zmiany mogą wskazywać na przewlekłe zakażenie grzybicze lub trwałe uszkodzenie łożyska paznokcia; zmiany okresowe lub sezonowe częściej występują w łuszczycy oraz mogą być związane z narażeniem na czynniki egzogenne (np. detergenty, preparaty do stylizacji paznokci).
- Czy paznokcie są narażone na częste mikrourazy (np. praca fizyczna, gra na instrumentach)? – powtarzające się urazy macierzy paznokcia, typowe w pracy mechanicznej lub przy grze na instrumentach, mogą prowadzić do powstawania poprzecznych bruzd (bruzdy Beau) oraz deformacji płytki. Dodatkowo narażenie na czynniki chemiczne może powodować świąd, onycholizę oraz zmiany zapalne skóry wokół paznokci.
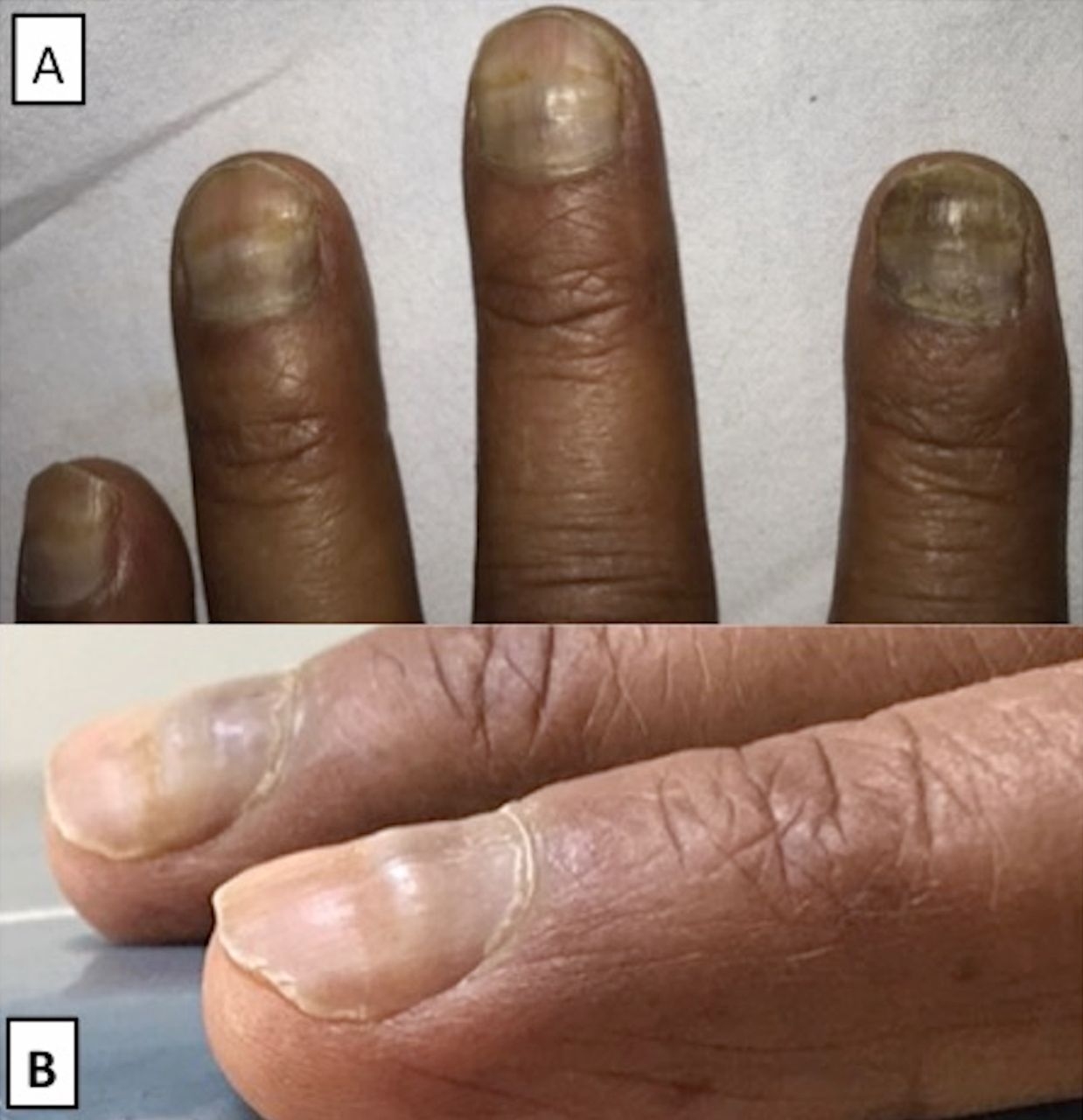
- Jaką pracę wykonuje pacjent? – drożdżyca paznokci częściej występuje u osób, których praca wiąże się z częstym moczeniem rąk (np. prace domowe, gastronomia).
- Czy pacjent ma jakieś alergie? – świąd, zaczerwienienie, obrzęk palców i obecność pęcherzyków mogą wskazywać na kontaktowe zapalenie skóry wywołane uczuleniem na preparaty do stylizacji paznokci (np. lakiery hybrydowe); objawy mogą nasilać się także przy braku ochrony dłoni (np. nieużywanie rękawic) oraz ekspozycji zawodowej na kleje, rozpuszczalniki czy detergenty.
- Jaki kolor przyjmuje płytka paznokcia?
- czerwone lub sinobrunatne zabarwienie może wskazywać na przebyty uraz i obecność krwiaka podpaznokciowego;
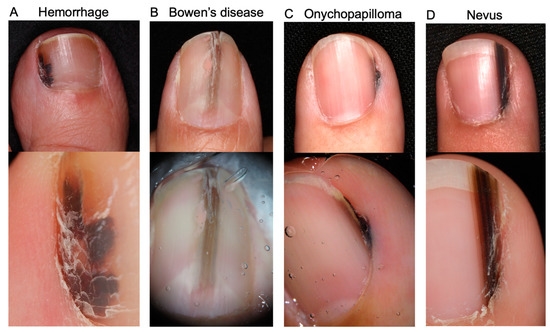
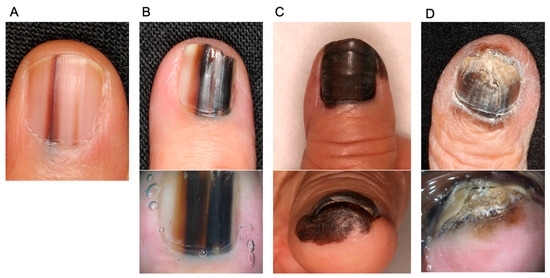
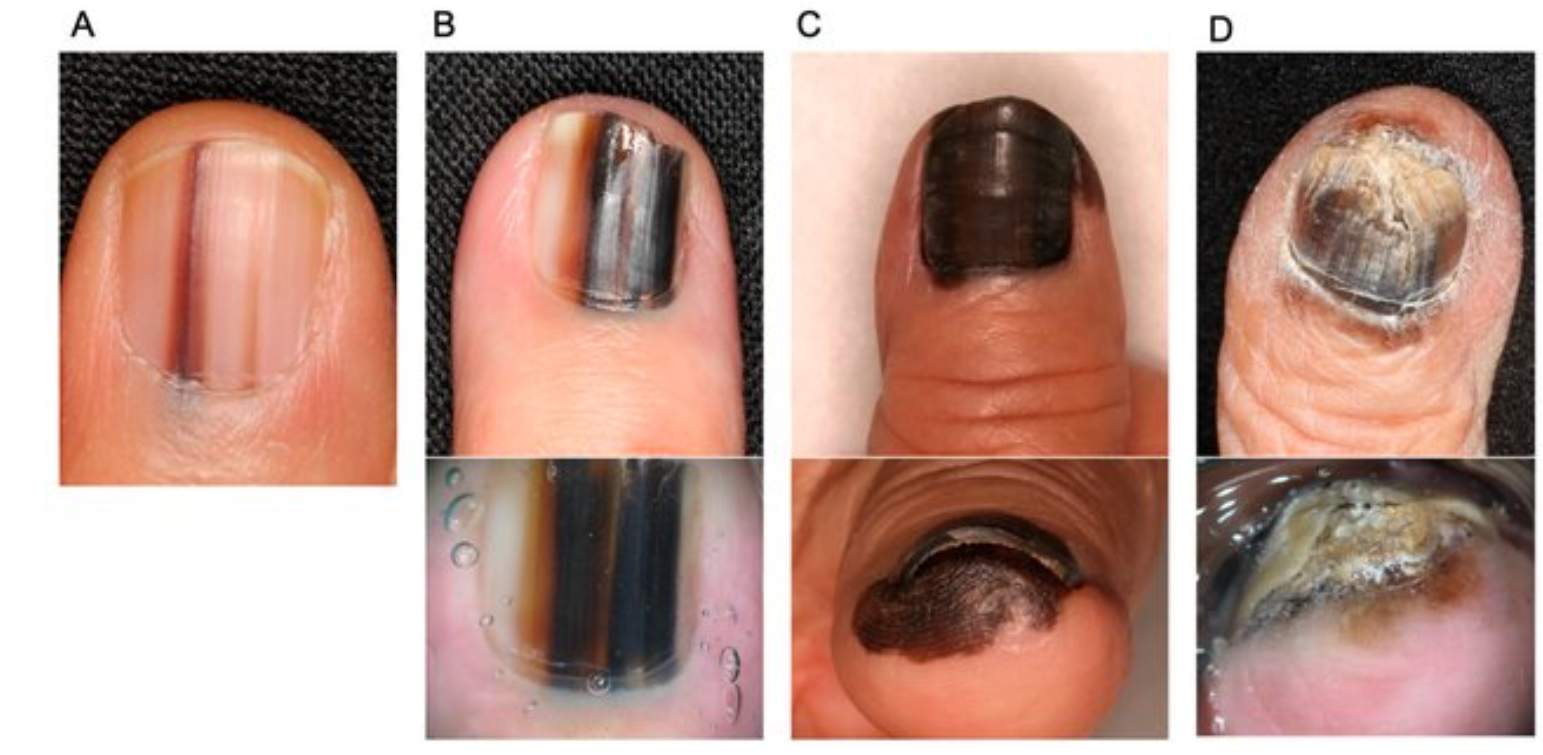
- układ czarno-brązowych prążków barwnikowych zajmujących również wał paznokciowy może sugerować czerniaka podpaznokciowego;
- zielono-żółte zabarwienie typowe jest dla zakażenia pałeczką ropy błękitnej (Pseudomonas aeruginosa);
- zażółcenie i utrata przejrzystości płytki mogą świadczyć o grzybicy paznokci.
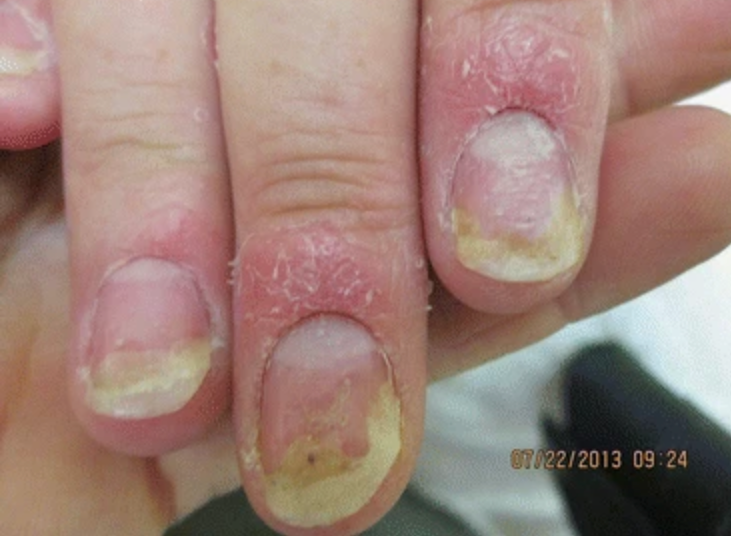
- Czy paznokieć jest matowy, kruszy się, oddziela się od łożyska? – łatwe kruszenie i obłamywanie płytki, matowy wygląd oraz żółtawy odcień są charakterystyczne dla grzybicy dermatofitowej; w przypadku drożdżycy paznokci wywołanej przez grzyby Candida, również może dochodzić do kruszenia płytki, jednak zwykle współwystępuje zaczerwienienie, obrzęk i bolesność wału paznokciowego.
- Czy w okolicy paznokcia występuje zaczerwienienie, obrzęk, ropa? – objawy te mogą wskazywać na zakażenie bakteryjne, najczęściej wywołane przez Staphylococcus aureus; zanokcica objawia się zaczerwienieniem i obrzękiem wałów paznokciowych, często z obecnością ropnej wydzieliny; zastrzał natomiast lokalizuje się na opuszce palca i przebiega z silnym bólem oraz napiętym pęcherzem ropnym.
- Czy wokół paznokci występują bolesne grudki lub brodawki? – hiperkeratotyczne, bolesne grudki zlokalizowane wzdłuż wałów paznokciowych mogą sugerować zakażenie wirusem brodawczaka ludzkiego (HPV); z kolei drobne, twarde grudki z charakterystycznym zagłębieniem w centrum mogą wskazywać na mięczaka zakaźnego (molluscum contagiosum).
- Na jakie układowe choroby choruje pacjent?
- w twardzinie układowej dochodzi do zaniku i zakrzywienia paznokci oraz występowania teleangiektazji wałów paznokciowych;
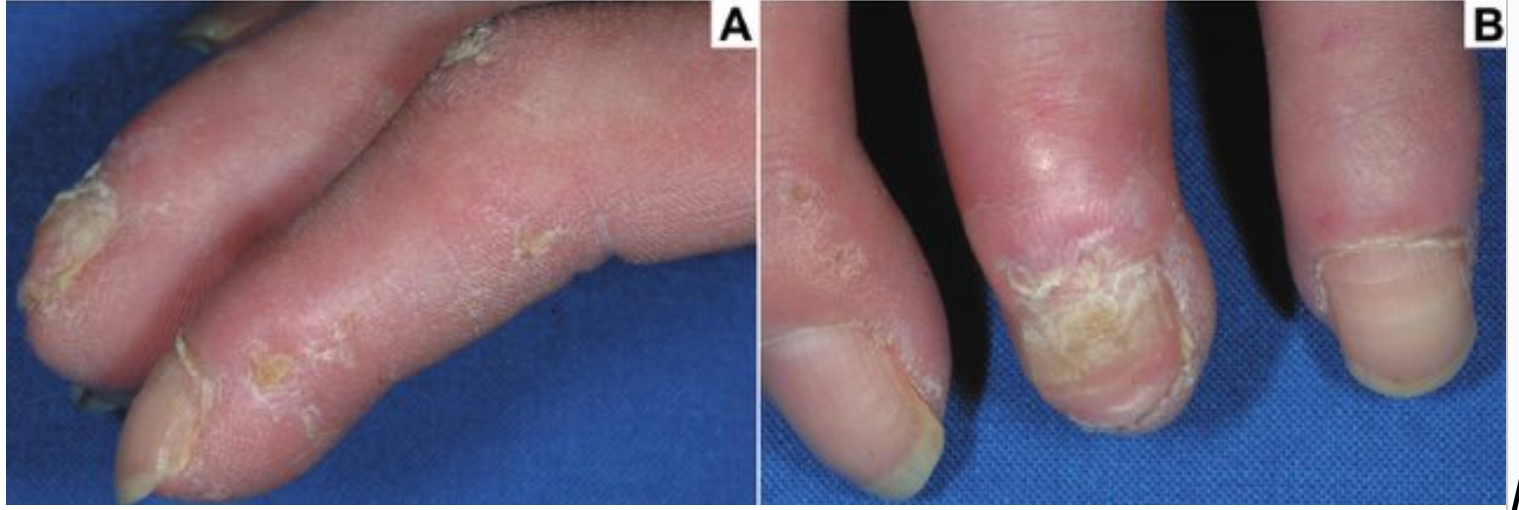
- liszaj płaski objawia się podłużnym pobruzdowaniem, szorstkością, zmianami zanikowymi oraz tworzeniem się skrzydlika (pterygium).
- Czy pacjent zauważył guzki, zgrubienia, zmiany pod paznokciem?
- szybko rosnący, silnie unaczyniony, ciemnoczerwony guzek może wskazywać na ziarniniaka naczyniowego;
- guzek o miękkiej konsystencji, często uszypułowany, może być włókniakiem miękkim;
- guzek twardy i przylegający – włókniakiem twardym, który może powodować oddzielanie się płytki;
- jeśli guzek sprawia silny ból, również przy ucisku, ma siną barwę i unosi płytkę paznokcia – należy podejrzewać guz splotowy.
- Czy paznokcie u stóp są narażone na ucisk? – ucisk mechaniczny (np. ciasne obuwie, długotrwałe chodzenie, bieganie) może prowadzić do urazów paznokci, krwiaków podpaznokciowych, onycholizy, zniekształceń i pogrubienia płytki, szczególnie u osób aktywnych fizycznie.
Ocena kliniczna
Obowiązuje pełne badanie internistyczne, jednak wywiad oraz objawy powinny ukierunkować uwagę na skórę, układ kostno-stawowy, a także na obecność chorób ogólnoustrojowych (np. choroby sercowo-naczyniowe, choroby płuc, łuszczyca, twardzina) oraz chorób metabolicznych i zakaźnych (np. cukrzyca, infekcje grzybicze lub bakteryjne).
1. Ocena parametrów życiowych:
- Temperatura ciała: pomiar jak w standardowej procedury; podwyższona temperatura może sugerować zakażenie bakteryjne (np. zanokcica, zastrzał) lub infekcję grzybiczą u pacjenta z immunosupresją.
- Ciśnienie tętnicze, tętno, oddechy, ogólna ocena stanu zdrowia pacjenta.
2. Badanie przedmiotowe – dłonie:
- Ocena paznokci – podczas badania należy dokładnie obejrzeć każdy paznokieć z osobna, oceniając jego kolor, kształt, połysk, grubość i ewentualne zniekształcenia. Ważne jest porównanie obu rąk, co pozwala odróżnić zmiany symetryczne, typowe dla chorób ogólnoustrojowych, od jednostronnych, sugerujących np. uraz lub zakażenie.
- Ocena kształtu płytki paznokciowej:
- należy uwzględnić obecność pałeczkowatości (powiększenie i wypukłość płytki, kąt paznokciowo-paliczkowy >190°) – może wskazywać na choroby płuc, serca, przewodu pokarmowego lub nadczynność tarczycy;
- szorstkie i płaskie – niedobór żelaza.
- Ocena zabarwienia paznokci:
- liczne linijne zmiany krwotoczne – IZW,
- białe – hipoalbuminemia,
- od ciemnoczerwonego do fioletowoniebieskiego, sinofioletowe – uraz,
- sinica – niedotlenienie,
- zielone – Pseudomonas,
- żółte – grzybica,
- brunatne lub czarne prążki, szczególnie z zajęciem wału paznokciowego – czerniak podpaznokciowy,
- żółte plamy tytoniowe (palacze).
- Ocena powierzchni płytki:
- bruzdy Beau – urazy macierzy,
- naparstkowanie – łuszczyca,
- pobruzdowanie podłużne – liszaj płaski, onycholizy (oddzielania płytki od łożyska),
- pęknięcia, łamliwość i kruchość – grzybica, niedoczynność tarczycy,
- poszerzone naczynia włosowate wału paznokciowego przy macierzy – toczeń układowy.
- Ocena ucieplenia – skóra dłoni powinna być oceniona pod kątem obecności teleangiektazji, blizn, złuszczania, przebarwień lub wygładzenia – szczególnie w kontekście chorób tkanki łącznej, jak twardzina czy toczeń. Ucieplenie dłoni może być obniżone w chorobach naczyniowych (np. zespół Raynauda, niewydolność serca), a zwiększone w przypadku nadczynności tarczycy lub infekcji bakteryjnej okołopaznokciowej.
3. Badanie przedmiotowe – stopy
- Ocena paznokci – badanie paznokci stóp powinno obejmować dokładną ocenę każdej płytki – pod kątem koloru, grubości, kształtu i ewentualnych deformacji. Zmiany w obrębie paznokci stóp są szczególnie częste u osób starszych, pacjentów z cukrzycą, zaburzeniami krążenia oraz u osób noszących niewłaściwe, ciasne obuwie.
- Ocena kształtu płytki paznokciowej – pogrubienie i deformacja płytki mogą sugerować przewlekłą grzybicę, dystrofię paznokci lub zmiany wtórne do przewlekłego ucisku. Kolor płytki również dostarcza istotnych informacji – żółte lub brunatne zabarwienie może wskazywać na grzybicę, zielonkawe na infekcję bakteryjną, a sinofioletowe na krwiak podpaznokciowy spowodowany urazem. Zażółcenie połączone ze zgrubieniem paznokci może także występować w zespole żółtych paznokci.
- Ocena zabarwienia paznokci:
- białe – hipoalbuminemia,
- od ciemnoczerwonego do fioletowoniebieskiego, sinofioletowe – uraz,
- sinica – niedotlenienie,
- zielone – Pseudomonas,
- żółte – grzybica,
- brunatne lub czarne prążki, szczególnie z zajęciem wału paznokciowego – czerniak podpaznokciowy.
- Ocena powierzchni płytki – w badaniu należy także ocenić powierzchnię paznokci – ich łamliwość, kruszenie się, rozwarstwienie lub onycholizę mogą być efektem infekcji grzybiczej, przewlekłego ucisku lub nieprawidłowej pielęgnacji.
- Ocena czucia – w przypadku pacjentów z cukrzycą szczególnie istotna jest ocena czucia obwodowego, co umożliwia wczesne wykrycie cech neuropatii i niedokrwienia – typowych dla zespołu stopy cukrzycowej. Zmiany w obrębie paznokci mogą mieć przebieg bezobjawowy, dlatego wymagają regularnej kontroli, nawet przy braku dolegliwości bólowych. Dodatkowo należy zwrócić uwagę na stwardnienia naskórka (modzele), które powstają w wyniku przewlekłego ucisku określonych miejsc, np. przez zbyt ciasne obuwie.
- Ocena ucieplenia – może być obniżone w przebiegu niedokrwienia obwodowego, a podwyższone w przypadku infekcji lub stanu zapalnego. Asymetria temperatury pomiędzy kończynami może sugerować zaburzenia przepływu krwi lub rozwijającą się infekcję (np. różę).
Uwaga! Czerwona flaga!
- Objaw Hutchinsona – ciemne zabarwienie wału paznokciowego lub naskórka otaczającego płytkę jest charakterystycznym sygnałem zaawansowanego czerniaka podpaznokciowego (dystalnego). Może być mylony z krwiakiem. Dlatego każda podejrzana pigmentacja wymagająca różnicowania powinna zostać pilnie oceniona dermatologicznie lub onkologicznie.
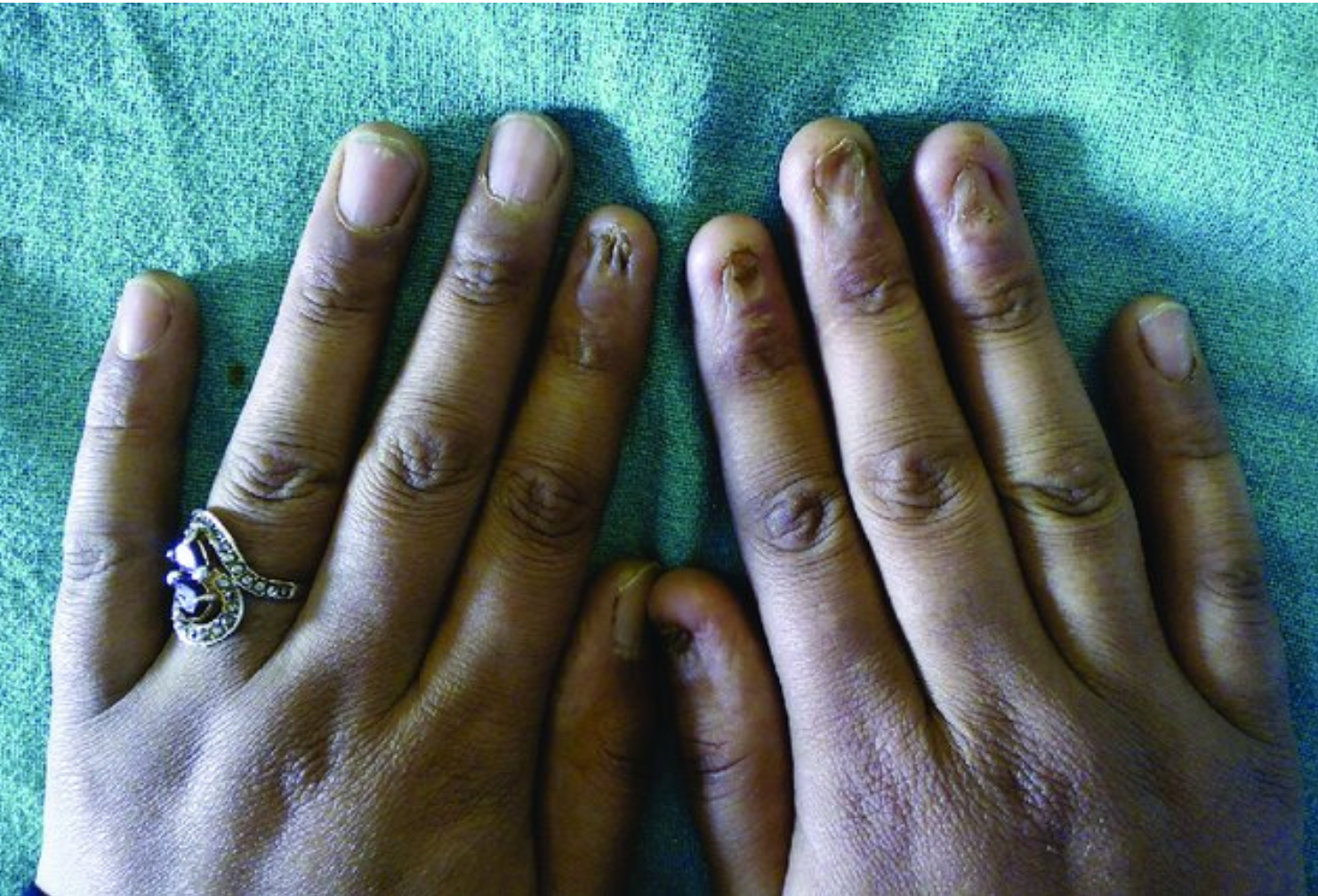
- Pacjenci z cukrzycą są szczególnie narażeni na infekcje paznokci oraz tkanek okołopaznokciowych, zarówno o etiologii bakteryjnej (w tym Gram-ujemnej), jak i grzybiczej. Ryzyko zakażeń zwiększają czynniki takie jak neuropatia obwodowa, zaburzenia kontroli glikemii oraz mikrourazy wywołane zdeformowanymi lub ostrymi paznokciami. Z tego względu kluczowe znaczenie ma codzienna higiena stóp oraz ich regularna kontrola. Wrastające paznokcie, choć często przebiegają bezobjawowo, mogą prowadzić do poważnych powikłań infekcyjnych.
- Liczne linijne wybroczyny podpaznokciowe (krwotoczne linie pod płytką paznokciową) mogą stanowić manifestację infekcyjnego zapalenia wsierdzia (IZW). Są efektem drobnych zatorów naczyniowych. Ich obecność, zwłaszcza u pacjentów z gorączką, objawami ogólnoustrojowymi lub czynnikami ryzyka sercowo-naczyniowego, powinna nasuwać podejrzenie IZW.
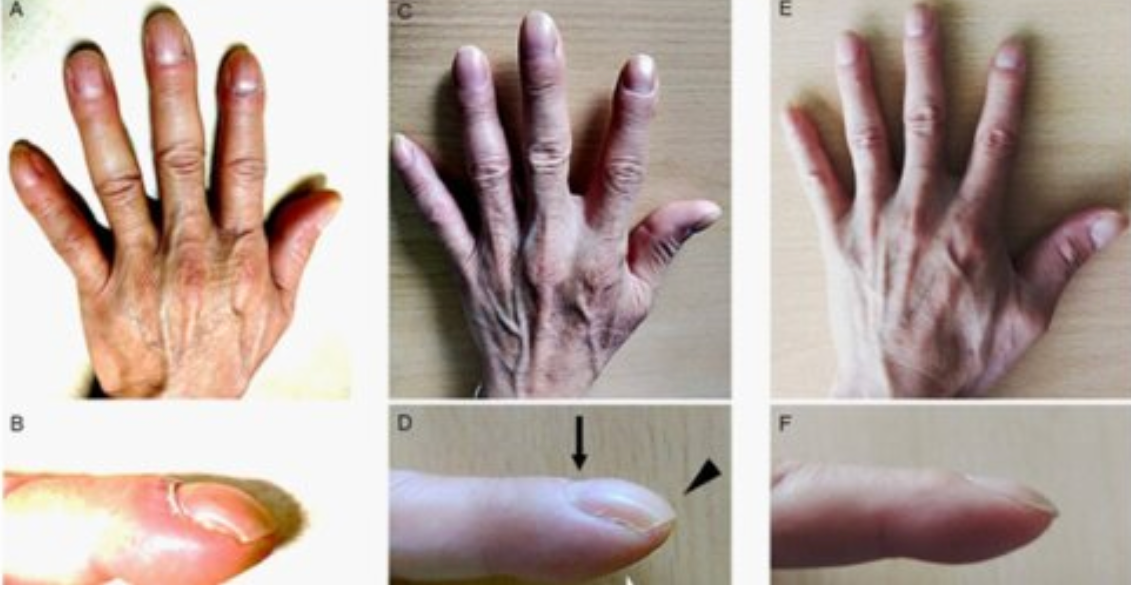
- Paznokcie typu „szkiełek zegarkowych” (clubbing) mogą być objawem poważnych schorzeń układowych, takich jak choroby śródmiąższowe płuc (np. idiopatyczne włóknienie płuc, sarkoidoza), rak płuca (szczególnie niedrobnokomórkowy), choroby serca przebiegające z przewlekłą hipoksją (np. wrodzone wady sinicze, infekcyjne zapalenie wsierdzia) oraz choroby przewodu pokarmowego (m.in. nieswoiste zapalenia jelit, marskość wątroby, celiakia). Obecność tego objawu wymaga pogłębionej diagnostyki w celu wykluczenia istotnych chorób układowych, często o charakterze przewlekłym lub nowotworowym.
Postępowanie diagnostyczne
Badanie mykologiczne – badanie niedostępne w POZ
Badanie mykologiczne to podstawowe i niezbędne narzędzie diagnostyczne w rozpoznawaniu grzybicy paznokci. Przed jego wykonaniem należy odstawić miejscowe leki przeciwgrzybicze na co najmniej 2 tygodnie, a leki doustne nawet na 3 miesiące, aby uzyskać wiarygodny wynik. Polega na pobraniu zeskrobin spod wolnego brzegu płytki paznokciowej, natomiast w zakażeniach pleśniowych materiał pobiera się z widocznie zmienionych fragmentów paznokcia. Preparaty poddaje się bezpośredniemu badaniu mikroskopowemu, hodowli lub mikrohodowli, co umożliwia ocenę obecności struktur grzybiczych.
W zakażeniach wału paznokciowego materiał można pobrać jałową ezą z przestrzeni pod wałem, lub zakłada się pod wał jałową nić nasączoną pożywką, po czym wał zabezpiecza się na 24 godziny. W przypadku podejrzenia zakażenia drożdżakami stosuje się testy biochemiczne różnicujące grzyby z rodzaju Candida, oparte na ich zdolności do przyswajania węgla, co pomaga w identyfikacji szczepu. Ostatecznym potwierdzeniem zakażenia jest hodowla, która trwa: ok. 4 tygodnie (dermatofity), 7–14 dni (pleśnie) i 24–48 h (drożdżaki).
Wskazania: podejrzenie grzybicy paznokci, przed włączeniem leczenia ogólnoustrojowego, zmiany oporne na leczenie.Przeciwwskazania: brak bezwzględnych – wymagane odpowiednie przygotowanie pacjenta i odstawienie leków przeciwgrzybiczych.
Dermoskopia paznokci (onychoskopia)
Dermatoskopia to nieinwazyjna metoda diagnostyczna umożliwiająca ocenę struktur niewidocznych gołym okiem, znajdujących się w obrębie płytki paznokciowej, macierzy oraz łożyska. Szczególne zastosowanie znajduje w diagnostyce barwnikowych zmian paznokcia, takich jak melanonychia striata, a także w różnicowaniu łagodnych zmian od czerniaka podpaznokciowego. Badanie można wykonać w trybie kontaktowym (z użyciem żelu) lub bezkontaktowym, z wykorzystaniem światła spolaryzowanego. Ułatwia ono również dokumentację i obserwację progresji zmian.
Mimo wielu zalet, wymaga odpowiedniego doświadczenia w interpretacji obrazu, ponieważ pewne cechy mogą być trudne do jednoznacznego zidentyfikowania. Warto podkreślić, że dermoskopia bywa pomocna również w ocenie łuszczycy paznokci i innych dermatoz.
Wskazania: podejrzenie czerniaka, guzów podpaznokciowych, różnicowanie barwnikowych zmian.
Ograniczenia: wymaga doświadczenia, nie każda zmiana ma jednoznaczne cechy.
Fotografia
Fotografia, chociaż nie jest metodą diagnostyczną, umożliwia śledzenie postępów choroby i efektów leczenia, a także konsultacje zdalne (teledermatologia). Fotografia to podstawowa i nieinwazyjna metoda dokumentacji zmian paznokciowych.
Jej zalety obejmują łatwość wykonania, brak inwazyjności i niskie koszty, szczególnie przy użyciu smartfonów lub aparatów z odpowiednim oświetleniem. Rekomenduje się wykonywanie zdjęć 10 złączonych palców, a także każdego palca osobno. Należy również pamiętać o kwestiach związanych z ochroną danych osobowych – do wykonania zdjęć niezbędna jest zgoda pacjenta.
Wskazania: monitorowanie leczenia, edukacja, konsultacje zdalne.Przeciwwskazania: brak formalnych – wymagana jest jedynie świadoma zgoda pacjenta.
Zalecenia
Zalecenia lecznicze
Grzybica dermatofitowa paznokci
- Leczenie ogólne: itrakonazol metodą pulsową (2 × 200 mg/d przez 1 tydz. w miesiącu): 2 pule w przypadku paznokci rąk, 3 pule przy paznokciach stóp. Alternatywnie:
- terbinafina 250 mg/d przez 6 tyg. (ręce) lub 12 tyg. (stopy),
- flukonazol w dawce 150–450 mg/tydz. przez 3 mies.,
- pentoksyfilina 2 × 400 mg/d przez 3 mies. (szczególnie u osób starszych).
UWAGA! Itrakonazol i flukonazol mogą wchodzić w istotne interakcje z innymi lekami poprzez hamowanie enzymów cytochromu P450, co prowadzi do zwiększenia stężenia m.in. statyn, leków przeciwarytmicznych, doustnych antykoagulantów czy immunosupresantów. Itrakonazol wymaga kwaśnego środowiska do wchłaniania, więc inhibitory pompy protonowej mogą zmniejszać jego skuteczność. Przed leczeniem zaleca się ocenę przyjmowanych leków i monitorowanie objawów toksyczności.
- Leczenie miejscowe: cyklopiroks lub amorolfina w lakierze na płytki 1–2x/tydz. przez 6–12 mies., jako monoterapia lub wspomaganie leczenia doustnego w nawrotowej grzybicy.
- Instrukcja stosowania lakieru:
- Przed pierwszym nałożeniem lakieru należy spiłować powierzchnię paznokcia za pomocą jednorazowego pilniczka (nie wolno go używać do zdrowych paznokci).
- Powierzchnię paznokcia należy dokładnie oczyścić i odtłuścić.
- Nałożyć preparat na całą powierzchnię paznokcia, a następnie pozostawić do wyschnięcia na 3–5 minut.
- Należy unikać kontaktu z rozpuszczalnikami organicznymi, które mogą uszkodzić lub rozpuścić warstwę lakieru.
Drożdżyca paznokci i wałów paznokciowych
- Leczenie ogólne: flukonazol 100 mg/d lub itrakonazol 100–200 mg/d – leczenie wałów przez 2–4 tyg., paznokci przez 3–6 mies.
- Leczenie miejscowe: Aplikacja pochodnych imidazolowych lub naftyminy z glikokortykosteroidami w kremie 2x/d, a także przemywanie wałów paznokciowych 2% spirytusem salicylowym.
Zanokcica bakteryjna i zastrzał gronkowcowy
- Leczenie ogólne: W łagodnych, niepowikłanych przypadkach (małe ropnie, pojedyncze zmiany, bez objawów ogólnych) nie wymagają podania antybiotyku.
- W przypadku występowania objawów ogólnych: temperatura >38 °C, przyśpieszony oddech, tachykardia, leukocytoza – wymagane jest podanie antybiotyku:
- I rzut: cefadroksyl 2 × 500 mg doustnie przez 5–7 dni,
- II rzut: klindamycyna 3 × 300 mg doustnie przez 5–7 dni.
- Leczenie miejscowe: Drenaż oraz miejscowe środki odkażające.
Zakażenia paznokci pałeczką ropy błękitnej
- Leczenie ogólne: gentamycyna 3 × 80 mg/d dożylnie lub domięśniowo przez 7–10 dni, ewentualnie ofloksacyna 2 × 200 mg/d doustnie.
- Leczenie miejscowe: przecieranie paznokcia 2x/d, w przypadku onycholizy dodatkowo stosowanie 3% roztworu kwasu octowego i spirytusu oraz preparatów odkażających.
Skrzydlik
Terapia pterygium unguis bywa wymagająca i często konieczna jest interwencja chirurgiczna. Płytkę paznokcia oddziela się od łożyska przy użyciu cienkiego materiału, co sprzyja procesowi gojenia. Jeśli metoda ta okazuje się nieskuteczna, stosuje się przeszczepienie skóry pod wał paznokciowy. Z doniesień naukowych wynika, że podawanie kortykosteroidów wzdłuż całej zmiany może zahamować jej progresję, a nawet ją spłaszczyć.
Krwiak paznokcia
Interwencję zaleca się przeprowadzić w ciągu 48 godzin, celem złagodzenia dolegliwości bólowych oraz zapobieżenia wtórnej dystrofii łożyska paznokcia lub uszkodzeniu macierzy.
W przypadku gdy krwiak podpaznokciowy obejmuje <25% powierzchni płytki, drenaż nie jest konieczny – objawy bólowe są zazwyczaj ograniczone. Przy krwiakach >25% powierzchni, wskazane jest ich opróżnienie w celu zmniejszenia bólu oraz redukcji ryzyka zakażenia, w tym infekcji grzybiczych. Drenaż może zostać wykonany z użyciem rozgrzanego narzędzia (np. igły) o średnicy 2 mm – jego kaliber zapewnia wystarczający odpływ krwi i ogranicza ryzyko zamknięcia otworu skrzepem. Perforację należy wykonać centralnie w obrębie krwiaka, przez płytkę paznokciową, z zachowaniem ostrożności w celu uniknięcia uszkodzenia macierzy.
Po ewakuacji krwi wskazane jest przyłożenie uciskowego opatrunku (np. plaster, paski typu steri-strips), który stabilizuje płytkę względem łożyska. Rekomendowany czas utrzymywania opatrunku to minimum 2 tygodnie.
Zalecenia prewencyjne
Profilaktyka zakażeń
Zapobieganie grzybicy paznokci stanowi istotny element troski o zdrowie stóp. Pacjenci powinni być informowani o potrzebie regularnego kontrolowania wyglądu paznokci oraz o przestrzeganiu zasad prawidłowej higieny. Obejmuje to:
- codzienne mycie stóp,
- dokładne osuszanie, zwłaszcza przestrzeni międzypalcowych,
- krótkie i równe przycinanie paznokci,noszenie dobrze dopasowanego, przewiewnego obuwia oraz skarpet z naturalnych materiałów (np. bawełny).
W ramach profilaktyki należy także unikać chodzenia boso w miejscach o podwyższonym ryzyku zakażeń, takich jak szatnie, prysznice i pływalnie. W tych przestrzeniach należy koniecznie stosować ochronne obuwie, np. klapki.
Pacjenci z cukrzycą i neuropatią
Pacjenci z cukrzycą oraz osoby z neuropatią obwodową wymagają szczególnej uwagi. Ze względu na zaburzenia czucia, zmiany skórne czy grzybicze mogą nie powodować bólu ani dyskomfortu, przez co często pozostają niezauważone. Tymczasem nawet niewielkie zaniedbania w tej grupie pacjentów mogą prowadzić do poważnych powikłań, takich jak owrzodzenia, rozległe infekcje a w skrajnych przypadkach — amputacje. Dlatego też codzienne oglądanie stóp, kontrolowanie paznokci i skóry oraz szybka reakcja na niepokojące zmiany powinny być stałym elementem profilaktyki u tych osób. Edukacja pacjentów wysokiego ryzyka musi być traktowana jako priorytet w praktyce klinicznej.
Profilaktyka urazów
Również w środowisku pracy należy zwracać uwagę na odpowiednią profilaktykę – pracownicy powinni stosować bezpieczne obuwie ochronne (BHP), które chroni przed urazami mechanicznymi i jednocześnie jest wygodne oraz odpowiednio dopasowane – nie za ciasne, nieobcierające. W miarę możliwości należy wybierać obuwie przewiewne, umożliwiające skórze oddychanie i zapobiegające nadmiernemu poceniu się stóp. W miejscu pracy należy również unikać długotrwałego moczenia stóp, a w razie kontaktu z wodą lub wilgocią – dokładnie je osuszać i zmieniać skarpety.
Przykładowa wizyta
Wywiad
Pacjentka (lat 47) zgłasza się z powodu nasilających się od trzech dni dolegliwości w obrębie wału paznokciowego palca wskazującego prawej ręki. Objawy rozpoczęły się po przypadkowym skaleczeniu podczas prac domowych. Zgłasza ból, zaczerwienienie i pulsowanie, utrudniające wykonywanie codziennych czynności. W wywiadzie okresowe pękanie skóry dłoni zwłaszcza w okresie zimowym. Poza tym nie zgłasza innych dolegliwości.
Badanie przedmiotowe
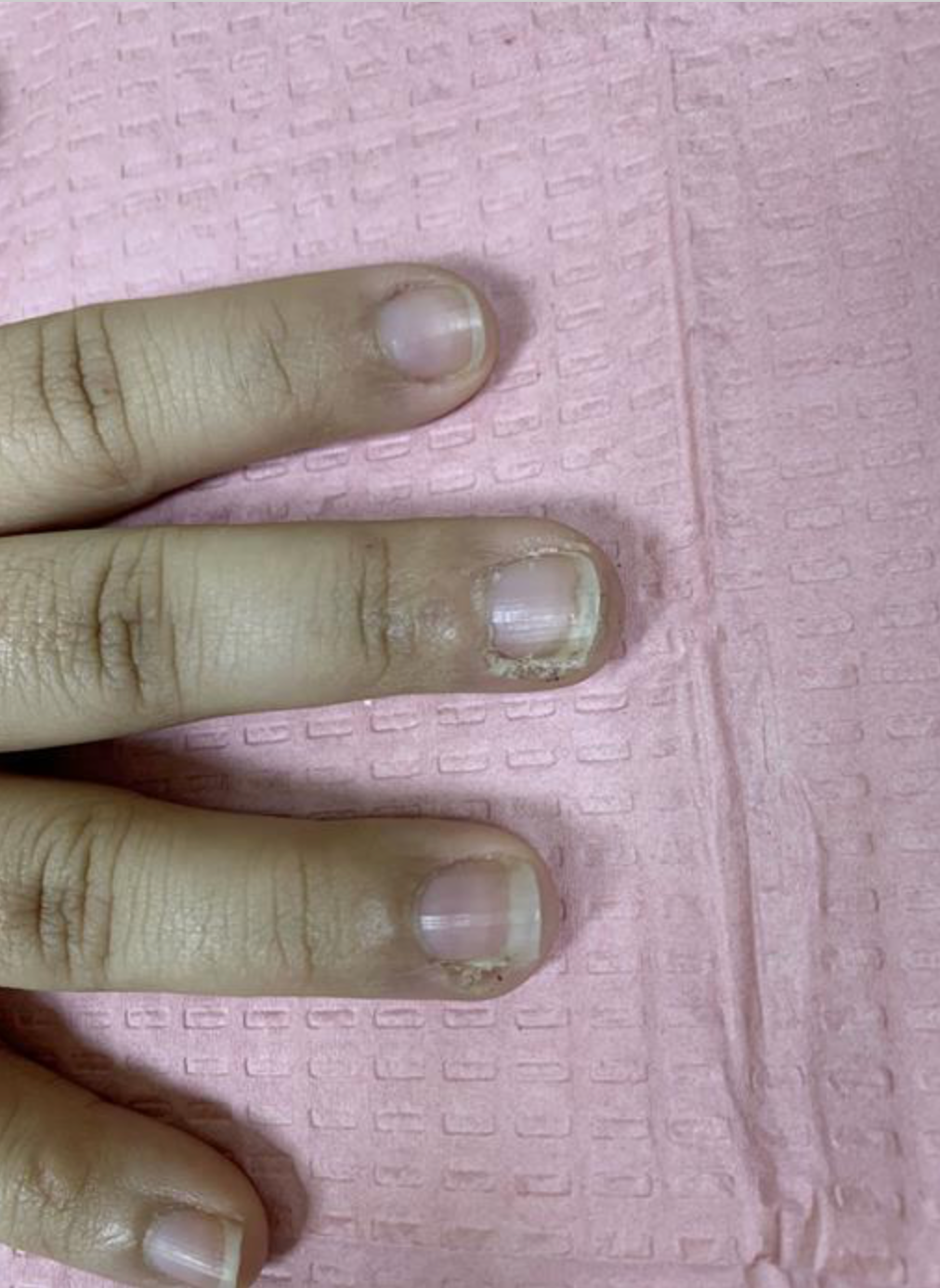
Stan ogólny dobry. Temp. 36,7 oC. W okolicy wału paznokciowego palca wskazującego prawej ręki widoczne zaczerwienienie, obrzęk oraz bolesność palpacyjna. Przy ucisku wydobywa się niewielka ilość treści ropnej. Brak objawów ogólnych infekcji. Skóra dłoni sucha, paznokcie z nierównym brzegiem – widoczne ślady obgryzania, bez cech łamliwości, pobruzdowania ani spłaszczenia. Brak obrzęków. Węzły chłonne niepowiększone. Tętno i ciśnienie prawidłowe.
Zalecenia i leczenie
Wdrożono leczenie skojarzone:
- Leczenie ogólne: cefadroksyl 2 × 500 mg doustnie przez 5 dni,
- Leczenie miejscowe: drenaż wału paznokciowego z nałożeniem delikatnego opatrunku ochronnego.
Dodatkowe zalecenia:
- Codzienna zmiana opatrunku z zachowaniem zasad aseptyki.
- Stosowanie ochronnych rękawiczek podczas prac domowych i zawodowych, zwłaszcza w kontakcie z wodą, detergentami lub materiałem biologicznym.
- Wizyta kontrolna za 5 dni – ocena gojenia i ewentualna modyfikacja leczenia.
Wywiad
Pacjentka zgłasza wyraźną poprawę – ustąpienie bólu, zmniejszenie obrzęku i zaczerwienienia. Ropna wydzielina nieobecna. Brak objawów ogólnych. Zmiana dobrze się goi. Pacjentka twierdzi, że stara się nie obgryzać już paznokci i zakupiła rękawice ochronne.
Badanie przedmiotowe
Stan ogólny dobry. Temp. 36,6 oC. Paznokcie o prawidłowym wyglądzie – bez łamliwości ani spłaszczenia; nie widać śladów obgryzania. Brak objawów zapalenia tkanek okołopaznokciowych.
Zalecenia i leczenie
- Praca w ogrodzie, kuchni lub z chemikaliami wyłącznie w rękawiczkach ochronnych.
- Unikanie nawyków uszkadzających płytkę paznokcia, np. obgryzania, wycinania skórek.
- Unikanie urazów wałów paznokciowych i skóry wokół paznokci.
Kody ICD-10
Niektóre choroby zakaźne i pasożytnicze
Choroby skóry i tkanki podskórnej
Urazy, zatrucia i inne określone skutki działania czynników zewnętrznych
Referencje:
- Rudnicka, L., Olszewska, M., Sar-Pomian, M., & Rakowska, A. (2022). Współczesna dermatologia (T. 1). PZWL Wydawnictwo Lekarskie. ISBN 978-83-01-22603-9
- Baran, R., de Berker, D. A. R., & Holzberg, M. (2019). Baran and Dawber's diseases of the nails and their management (5th ed.). Wiley-Blackwell.
- Hillson, R. (2017). Nails in diabetes. Practical Diabetes, 34(7), 230-231.
- Kłosińska, K., Jaworska, E., & Pawelczyk-Klimaszewska, A. (2018). Wpływ wybranych deformacji na stan skóry i paznokci stóp. Kosmetologia Estetyczna, 7(2), 212-216.
- Douglas, G., Nicol, F., & Robertson, C. (2017). MacLeod. Badanie kliniczne (wyd. II). MedPharm Polska.