Wyszukaj w poradnikach
Sarkoidoza
Krótka teoria
Sarkoidoza to przewlekła, układowa choroba zapalna o nieznanej etiologii, charakteryzująca się tworzeniem nieserowaciejących ziarniniaków w zajętych narządach. Może dotyczyć praktycznie każdego układu, jednak w większości przypadków obejmuje płuca i węzły chłonne śródpiersia.
U większości chorych (⅔) obserwuje się objawy ogólnoustrojowe, takie jak zmęczenie, osłabienie, zmniejszenie apetytu, utratę masy ciała i podwyższoną temperaturę. Inne objawy zależą od zajętego układu narządów.
| Objawy sarkoidozy |
|---|
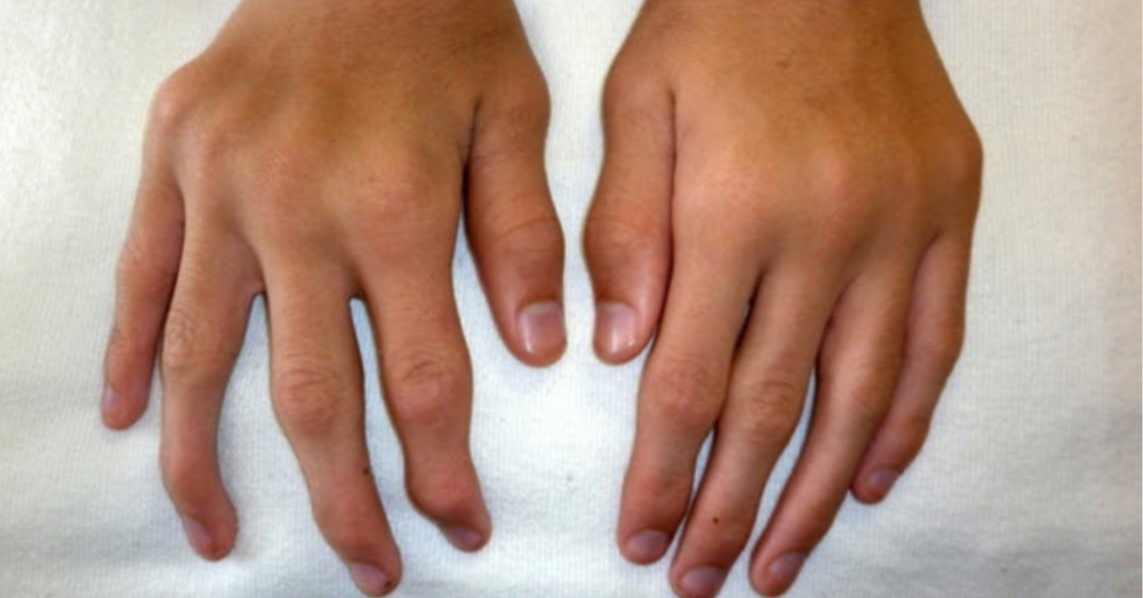
ból stawów – najczęściej kolanowych, skokowych, łokciowych, małych stawów rąk i stóp |
powiększone węzły chłonne – najczęściej szyjne, pachowe, pachwinowe |
powiększenie wątroby |
zmiany skórne: rumień guzowaty, toczeń odmrozinowy, wykwity grudkowe i plamisto-grudkowe |
zajęcie układu sercowo-naczyniowego: zaburzenia rytmu serca, płyn w worku osierdziowym |
objawy oczne – najczęściej zapalenie przedniego odcinka błony naczyniowej oka |
zajęcie OUN – często zajęcie nerwów czaszkowych, neuropatia małych włókien |
Rokowanie zależy w dużej mierze od charakteru objawów początkowych. Przykładowo, w zespole Löfgrena naturalny przebieg jest najczęściej łagodny. U ponad 80% chorych obserwuje się całkowitą remisję bez konieczności leczenia farmakologicznego. Objawy skórne i gorączka zwykle ustępują w ciągu kilku tygodni, a zmiany w węzłach chłonnych mogą cofać się nawet przez kilkanaście miesięcy.
| Zespół | Typowe objawy kliniczne |
|---|---|
zespół Löfgrena | ostry początek objawów – rumień guzowaty, obustronne powiększenie wnękowych węzłów chłonnych, gorączka, zapalenie stawów (najczęściej skokowych) |
zespół Heerfordta | gorączka, powiększenie ślinianek przyusznych, zapalenie błony naczyniowej oka, porażenie n. VII |
Przeważnie dochodzi do samoistnego ustąpienia objawów w ciągu pierwszych dwóch lat od momentu rozpoznania. Proces zapalny może jednak wykazywać tendencję do progresji, często prowadząc do trwałych zmian strukturalnych, takich jak włóknienie płuc, szczególnie w przypadkach o długotrwałym przebiegu.
| Stadium | Opis radiologiczny | Rokowanie |
|---|---|---|
0 | obraz prawidłowy | zmienny, trudniejsza diagnostyka |
I | obustronne powiększenie węzłów chłonnych wnęk i śródpiersia, bez zmian miąższowych | dobre – regresja u ~80% pacjentów |
II | powiększenie ww. chłonnych + zmiany miąższowe (guzki, siateczkowate zacienienia) | regresja u ~60% pacjentów |
III | tylko zmiany w miąższu płuc bez powiększenia ww. chłonnych | regresja u 10–20% pacjentów |
IV | włóknienie płuc (obraz plastra miodu, retrakcja wnęk, rozstrzenie oskrzeli) | postać nieodwracalna |
Wywiad
- Jakie objawy zgłasza pacjent i od kiedy się utrzymują? – objawy zależą od lokalizacji zmian (płuca, skóra, oczy, OUN); początek ostry rokuje lepiej niż przewlekły – czas trwania objawów ma znaczenie prognostyczne.
- Czy pacjent skarży się na przewlekłe zmęczenie lub problemy z koncentracją? – zmęczenie to częsty objaw sarkoidozy, niezależny od aktywności zmian narządowych.
- Czy pacjent miał kontakt z osobą chorą na gruźlicę lub przebywał w kraju wysokiego ryzyka? – gruźlica to najważniejsze rozpoznanie różnicowe – może dawać podobny obraz kliniczny i radiologiczny.
- Czy choruje przewlekle? – choroby współistniejące, takie jak niedoczynność tarczycy, choroby autoimmunologiczne, nerek czy serca, mogą wpływać na przebieg sarkoidozy i decyzje terapeutyczne.
- Czy w pracy występuje kontakt z pyłami (np. krzemionką), pestycydami lub innymi substancjami drażniącymi? – ekspozycja środowiskowa, szczególnie na krzemionkę, zwiększa ryzyko wystąpienia sarkoidozy lub jej zaostrzeń.
- Czy w przeszłości rozpoznano nowotwór? – nowotwory, szczególnie chłoniaki, mogą dawać podobne objawy i obraz radiologiczny; należy brać pod uwagę także reakcje sarkoidalne w węzłach chłonnych.
- Czy występowały zmiany skórne, takie jak rumień guzowaty, guzki, przebarwienia, zmiany w bliznach lub tatuażach? – skóra to jedno z najczęstszych miejsc manifestacji sarkoidozy – zmiany mogą być charakterystyczne i przydatne diagnostycznie.
- Czy w rodzinie występują choroby zapalne, autoimmunologiczne lub ziarniniakowe? – obecność takich schorzeń może świadczyć o predyspozycji genetycznej i zwiększa prawdopodobieństwo sarkoidozy.
Uwaga! Czerwona flaga!
- Objawy ostrej niewydolności oddechowej – narastająca duszność, sinica, tachypnoë, znaczne osłabienie tolerancji wysiłku, saturacja <90% w spoczynku – to objawy mogące świadczyć o zaawansowanym włóknieniu płuc, zakażeniu lub wystąpieniu zatorowości płucnej. Konieczne jest szybkie wdrożenie tlenoterapii i transport do szpitala.
- Zaburzenia rytmu serca lub objawy niewydolności serca – nagłe omdlenia, uczucie kołatania serca, bóle zamostkowe niezależne od wysiłku, tachykardia lub bradykardia, a także obrzęki obwodowe i duszność spoczynkowa – mogą świadczyć o zajęciu mięśnia sercowego w przebiegu sarkoidozy i wiążą się z ryzykiem nagłego zgonu sercowego. Wymagają pilnej diagnostyki kardiologicznej.
- Objawy neurologiczne – nagłe porażenie nerwu twarzowego, podwójne widzenie, utrata ostrości wzroku, bóle głowy, objawy ogniskowe lub zaburzenia świadomości – mogą wskazywać na zajęcie ośrodkowego układu nerwowego (neurosarkoidoza), w tym zapalenie opon mózgowo-rdzeniowych, zmiany w mózgu lub rdzeniu kręgowym. Wymagana jest pilna diagnostyka obrazowa i konsultacja neurologiczna.
- Nagle pogarszająca się ostrość widzenia, ból i zaczerwienienie oka – objawy te mogą być wynikiem zapalenia przedniego odcinka błony naczyniowej lub jaskry wtórnej, która może prowadzić do utraty wzroku. Wymagana jest pilna konsultacja okulistyczna.
Ocena kliniczna
- Ocena stanu ogólnego:
- temperatura ciała,
- ciśnienie tętnicze,
- saturacja.
- Ocena skóry:
- rumień guzowaty – bolesne guzki na podudziach,
- zmiany guzkowe, grudkowe i plamisto-grudkowe – świadczą o przewlekłym przebiegu choroby,
- toczeń odmrozinowy (lupus pernio) – przewlekłe nacieki i przebarwienia na twarzy (nos, uszy, policzki), typowe dla zaawansowanej sarkoidozy,
- nacieki w obrębie blizn i tatuaży – mogą być pierwszym sygnałem zajęcia skóry przez ziarniniaki.
- Ocena węzłów chłonnych:
- węzły chłonne szyjne, nadobojczykowe, pachowe i pachwinowe – mogą być powiększone, ruchome i niebolesne; obecność uogólnionej limfadenopatii może wspierać rozpoznanie sarkoidozy układowej, choć najczęstsze zmiany dotyczą węzłów wnękowych i śródpiersia (wykrywanych w badaniach obrazowych).
- Osłuchiwanie klatki piersiowej – początkowo osłuchowo często bez odchyleń, w późniejszych stadiach możliwe są:
- rzężenia drobnobańkowe – dominujące w polach górnych i środkowych,
- ściszenie szmeru pęcherzykowego – w przypadku rozległego włóknienia płuc.
- Układ ruchu:
- bolesność i obrzęk stawów skokowych – typowe w ostrym początku (zespół Löfgrena), zwykle obustronne,
- ograniczenie ruchomości i bolesność palpacyjna innych stawów.
- Objawy wskazujące na zajęcie innych narządów (rzadziej):
- układ sercowo-naczyniowy – niemiarowa akcja serca.
- układ nerwowy – porażenie nerwu twarzowego (n. VII) widoczne jako asymetria twarzy w spoczynku lub podczas mimiki; możliwe zaburzenia czucia powierzchownego w zakresie unerwienia nerwów czaszkowych;
- narząd wzroku – zaczerwienienie spojówek, ból przy ruchach gałek ocznych, łzawienie, światłowstręt; widoczna suchość spojówek przy oględzinach przedniego odcinka oka;
- gruczoły ślinowe – powiększenie, tkliwość lub bolesność ślinianek przyusznych, zwykle obustronne;
- wątroba i śledziona – powiększenie wątroby lub śledziony wyczuwalne w badaniu palpacyjnym jamy brzusznej; zazwyczaj bezbolesne.
Postępowanie diagnostyczne
Kryteria rozpoznania
Rozpoznanie sarkoidozy opiera się na trzech filarach:
- typowy obraz kliniczny i radiologiczny, najczęściej obejmujący zajęcie ≥2 narządów;
- potwierdzenie histopatologiczne nieserowaciejących ziarniniaków w wycinkach błony śluzowej oskrzeli, płuca lub węzłów chłonnych;
- wykluczenie innych przyczyn zapalenia, takich jak gruźlica, nowotwory czy grzybice.
W warunkach podstawowej opieki zdrowotnej możliwe jest wykonanie wielu badań wstępnych, które pozwalają na wysunięcie podejrzenie sarkoidozy i skierowanie pacjenta do dalszej diagnostyki specjalistycznej:
- RTG klatki piersiowej – podstawowe badanie obrazowe, umożliwiające ocenę typowych zmian węzłowych i miąższowych w płucach;
- EKG – wskazane u każdego pacjenta z podejrzeniem sarkoidozy, w celu wykluczenia zajęcia serca;
- Badania laboratoryjne:
- morfologia krwi obwodowej z rozmazem, CRP,
- jonogram (sód, potas, wapń),
- próby wątrobowe, kreatynina, TSH,
Diagnostyka różnicowa
W diagnostyce różnicowej należy uwzględnić:
- powiększenie węzłów chłonnych wnęk i śródpiersia: chłoniaki, przerzuty, gruźlica;
- rozsiane zmiany w płucach: inne śródmiąższowe choroby płuc;
- zmiany skórne: toczeń rumieniowaty, choroby alergiczne skóry, infekcje.
Zalecenia
Pacjenta należy skierować do poradni chorób płuc celem potwierdzenia rozpoznania oraz oceny zajęcia narządowego i potrzeby leczenia.
Leczenie farmakologiczne nie jest wymagane u wszystkich chorych. W przypadku postaci aktywnej lub zagrażającej funkcji narządów stosuje się prednizon. W razie nieskuteczności lub konieczności redukcji dawki – metotreksat, azatiopryna, leflunomid lub mykofenolan mofetylu. W ciężkich przypadkach rozważa się terapię biologiczną (anty-TNF-α).
W postaciach o łagodnym przebiegu (np. zespół Löfgrena) możliwa jest obserwacja lub leczenie objawowe (np. NLPZ).
Przykładowa wizyta
Wywiad
Pacjent (lat 38) zgłosił się do gabinetu POZ z powodu postępującego uczucia zmęczenia, które utrzymuje się od kilku miesięcy. Dodatkowo od około 2 tygodni występują u niego bóle stawów skokowych oraz bolesne, czerwone guzki na podudziach. Pracuje w biurze, aktywność fizyczna umiarkowana, nie zgłasza znacznych stresorów psychospołecznych. Nie choruje przewlekle, nie przyjmuje leków na stałe. Nie pali papierosów, nie spożywa alkoholu. Alergie neguje. W rodzinie nie występują choroby autoimmunologiczne.
Z wywiadu wynika, że w ostatnim czasie pacjent schudł ok. 4 kg bez zmiany diety czy aktywności. Zgłasza sporadyczne stany podgorączkowe, ale nie towarzyszy im kaszel, duszność ani dolegliwości ze strony układu pokarmowego.
Badanie przedmiotowe
Stan ogólny dobry. Pacjent w pełnym kontakcie, logicznie odpowiadający. Skóra czysta, na przedniej powierzchni obu podudzi obecne twarde, bolesne guzki o średnicy do 2 cm – zmiany sugerujące rumień guzowaty. Bez cech owrzodzenia.
Gardło bez nalotu, migdałki niepowiększone. Węzły chłonne szyi i nadobojczykowe niewyczuwalne palpacyjnie. Osłuchowo nad polami płucnymi szmer pęcherzykowy prawidłowy, opukowo bez stłumień. Rytm serca miarowy, tony czyste, 82/min. Ciśnienie tętnicze 118/72 mmHg.
Stawy skokowe miernie bolesne przy ruchu, bez zaczerwienienia, z niewielkim obrzękiem. Brzuch miękki, niebolesny. Neurologicznie bez odchyleń. Brak objawów oponowych. Nie stwierdzono obrzęków obwodowych.
Zalecenia i leczenie
Ze względu na obecność rumienia guzowatego, bóle stawowe oraz przewlekłe zmęczenie, które współwystępują u młodego pacjenta – wstępne podejrzenie zespołu Löfgrena w przebiegu sarkoidozy.
- Zlecono badania laboratoryjne: morfologia krwi obwodowej z rozmazem, CRP, OB, elektrolity, próby wątrobowe, kreatynina, wapń całkowity, TSH.
- Zlecono RTG klatki piersiowej (w celu oceny ewentualnego obustronnego powiększenia węzłów chłonnych wnęk).
- Zastosowano leczenie objawowe: NLPZ (ibuprofen 600 mg 2× dziennie) przez 5 dni.
- Ze względu na podejrzenie sarkoidozy, pacjenta skierowano do poradni pulmonologicznej celem dalszej diagnostyki i ewentualnego potwierdzenia rozpoznania.
Zalecono wizytę kontrolną za 2 tygodnie lub wcześniej w razie pogorszenia stanu ogólnego, wystąpienia duszności lub nowych objawów neurologicznych bądź okulistycznych.
Kody ICD-10
Nowotwory in situ
Referencje
- Drent, M., & Jans, N. (2024). Navigating sarcoidosis: Recognizing, managing, and supporting patients in primary care. The European journal of general practice, 30(1), 2418307. https://doi.org/10.1080/13814788.2024.2418307
- Gajewski, P. (2024). Interna Szczeklika 2024/2025. Mały podręcznik.
- Sève, P., Pacheco, Y., Durupt, F., Jamilloux, Y., Gerfaud-Valentin, M., Isaac, S., Boussel, L., Calender, A., Androdias, G., Valeyre, D., & El Jammal, T. (2021). Sarcoidosis: A Clinical Overview from Symptoms to Diagnosis. Cells, 10(4), 766. https://doi.org/10.3390/cells10040766
- Jain, R., Yadav, D., Puranik, N., Guleria, R., & Jin, J. O. (2020). Sarcoidosis: Causes, Diagnosis, Clinical Features, and Treatments. Journal of clinical medicine, 9(4), 1081. https://doi.org/10.3390/jcm9041081