Wyszukaj w poradnikach
Zapalenie zatok przynosowych
Krótka teoria
Zapaleniem zatok przynosowych (rhinosinusitis) określa się proces zapalny błony śluzowej nosa i zatok. Diagnozę u dorosłych stawia się, jeżeli występują co najmniej niedrożność lub wydzielina z nosa oraz dodatkowo zaburzenia węchu, ból lub uczucie rozpierania twarzy.
Ze względu na czas trwania dolegliwości można wyróżnić:
- ostre zapalenie zatok przynosowych (OZZP), trwające poniżej 12 tygodni;
- przewlekłe zapalenie zatok przynosowych (PZZP), gdy objawy utrzymują się ponad 12 tygodni;
- nawracające ostre zapalenie zatok przynosowych (RARS), definiowane jako 4 lub więcej epizodów w ciągu roku przedzielonych okresami wolnymi od objawów.
Ostre zapalenie zatok przynosowych najczęściej wywoływane jest przez wirusy (jesienią: rhinowirusy; wiosną: wirusy RSV, grypy, koronawirusy), rzadziej przez bakterie (Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis). Zakażenie bakteryjne w większości przypadków jest wtórne do wirusowego i rozwija się w zaledwie 0,5-2% przypadków zapalenia zatok. Natomiast etiologia PZZP jest bardziej złożona i może być związana zarówno z czynnikami zakaźnymi (S. aureus, pałeczki Gram-ujemne, pałeczki beztlenowe), jak i nieinfekcyjnymi – alergicznymi, ogólnoustrojowymi lub wadami strukturalnymi.
Wywiad
- Jakie są główne objawy? – do objawów występujących w zapaleniu zatok zalicza się wymienione już wcześniej: niedrożność nosa, katar lub spływanie wydzieliny po tylnej ścianie gardła, zaburzenia lub utratę węchu, ból lub uczucie rozpierania twarzy oraz dodatkowo: kichanie, kaszel, tkliwość zatok, bolesne żucie, ból zębów, ból głowy, gardła lub ucha, gorączkę oraz złe samopoczucie;
- Od jak dawna występują objawy? – ostre zapalenie zatok rozpoznaje się, jeżeli objawy trwają poniżej 12 tygodni; ostrym wirusowym zapaleniem zatok (przeziębieniem) określa się infekcję trwającą poniżej 10 dni, natomiast o przewlekłym zapaleniu zatok mówimy, gdy objawy utrzymują się ponad 12 tygodni;
- Jaki jest dotychczasowy przebieg choroby? – ostre wirusowe zapalenie zatok zwykle ustępuję do 10. dnia choroby, a objawy są najbardziej nasilone między 3. a 6. dniem; objawy w niewirusowym zapaleniu zatok trwają zwykle powyżej 10 dni lub następuje wyraźne pogorszenie po wcześniejszej poprawie samopoczucia;
- Czy w przeszłości występowały już epizody zapalenia zatok? – stwierdzenie 4 epizodów OZZP w ciągu roku upoważnia do rozpoznania zakażeń nawracających; wystąpienie ≥3 epizodów bakteryjnego zapalenia zatok wymaga konsultacji specjalistycznej i pogłębienia diagnostyki w kierunku nieprawidłowości anatomicznych (m.in. znacznego skrzywienia przegrody nosa, polipów nosa, przerostu małżowin nosowych);
- Czy występują dodatkowe objawy? – obecność niektórych objawów może świadczyć o obecności groźnych dla życia powikłań – patrz: Uwaga! Czerwona flaga!;
- Czy pacjent ma dodatkowe obciążenia zdrowotne? – u pacjentów z wrodzonymi lub nabytymi niedoborami odporności należy wziąć pod uwagę możliwą etiologię grzybiczą.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien dać wskazówki, które układy należy zbadać ze szczególną uważnością.
- Stan ogólny pacjenta
- pomiar temperatury – temperatura powyżej 38 °C, zwłaszcza utrzymująca się powyżej 3-4 dni, sugeruje zakażenie bakteryjne;
- ocena stanu świadomości, zachowania kontaktu logicznego – zaburzenia świadomości, senność, apatia mogą sugerować wystąpienie powikłania w postaci np. ZOMR.
- Głowa i szyja
- bolesność uciskowa – tkliwość uciskowa w rzucie zatok jest dość swoistym objawem ich zapalenia;
| Zatoki | Miejsce największej tkliwości i nasilenia bólu |
|---|---|
czołowe | okolice czoła i nasady nosa |
szczękowe | okolice policzka, oczodołu, górnych zębów |
sitowe | okolice wewnętrznych kącików oczu |
klinowe | okolice potylicy, czoła, oczodołów, skroni lub szczytu czaszki |
- kolor wydzieliny – surowiczy sugeruje zakażenie wirusowe, ropny w połączeniu z innymi objawami może świadczyć o etiologii bakteryjnej, a czarną wydzielinę można zaobserwować w rynoskopii w zakażeniu grzybiczym; należy jednak wspomnieć, że żółte zabarwienie wydzieliny nie różnicuje zakażeń wirusowych i bakteryjnych i jako izolowany objaw nie powinno być podstawą do wdrożenia antybiotykoterapii;
- oglądanie gardła – gardło może być zaczerwienione i rozpulchnione w przebiegu infekcji wirusowej; obecność śluzowej wydzieliny na tylnej ścianie gardła jest jednym z kryteriów rozpoznania zapalenia zatok.
- Skrócone badanie neurologiczne – ma na celu wykluczenie groźnych dla życia powikłań – patrz: Uwaga! Czerwona flaga!
- ocena objawów oponowych:
- przygięcie głowy do mostka – sztywność karku;
- objaw Brudzińskiego górny i dolny – przygięcie nóg w stawach biodrowych i kolanowych w trakcie zbliżania głowy do mostka lub nacisku na spojenie łonowe;
- objaw Kerniga – w trakcie leżenia na wznak podnosi się nogę pacjenta ugiętą w kolanie do kąta 90o w stawie biodrowym, następnie próbuje się wyprostować nogę; objaw jest dodatni, jeśli wyczuwalny jest znaczny opór przy prostowaniu nogi;
- objaw Amosa – inaczej objaw trójnoga, specyficzna postawa pacjenta, gdy w trakcie wstawania podpiera się na dwóch wyprostowanych kończynach górnych odsuniętych w bok i do tyłu;
- objaw Flataua – w trakcie pochylania głowy w kierunku mostka następuje odruchowe rozszerzenie źrenic;
- ocena ruchomości gałek ocznych;
- ocena źrenic;
- ocena symetrii mimiki twarzy – należy poprosić pacjenta o zmarszczenie czoła, zaciśnięcie oczu, wyszczerzenie zębów, wystawienie języka na zewnątrz i poruszanie nim w obie strony;
- ocena symetrii czucia w okolicy twarzy;
- ocena ruchomości głowy na boki i unoszenia ramion;
- ocena postawy i równowagi.
- ocena objawów oponowych:
UWAGA! CZERWONA FLAGA!
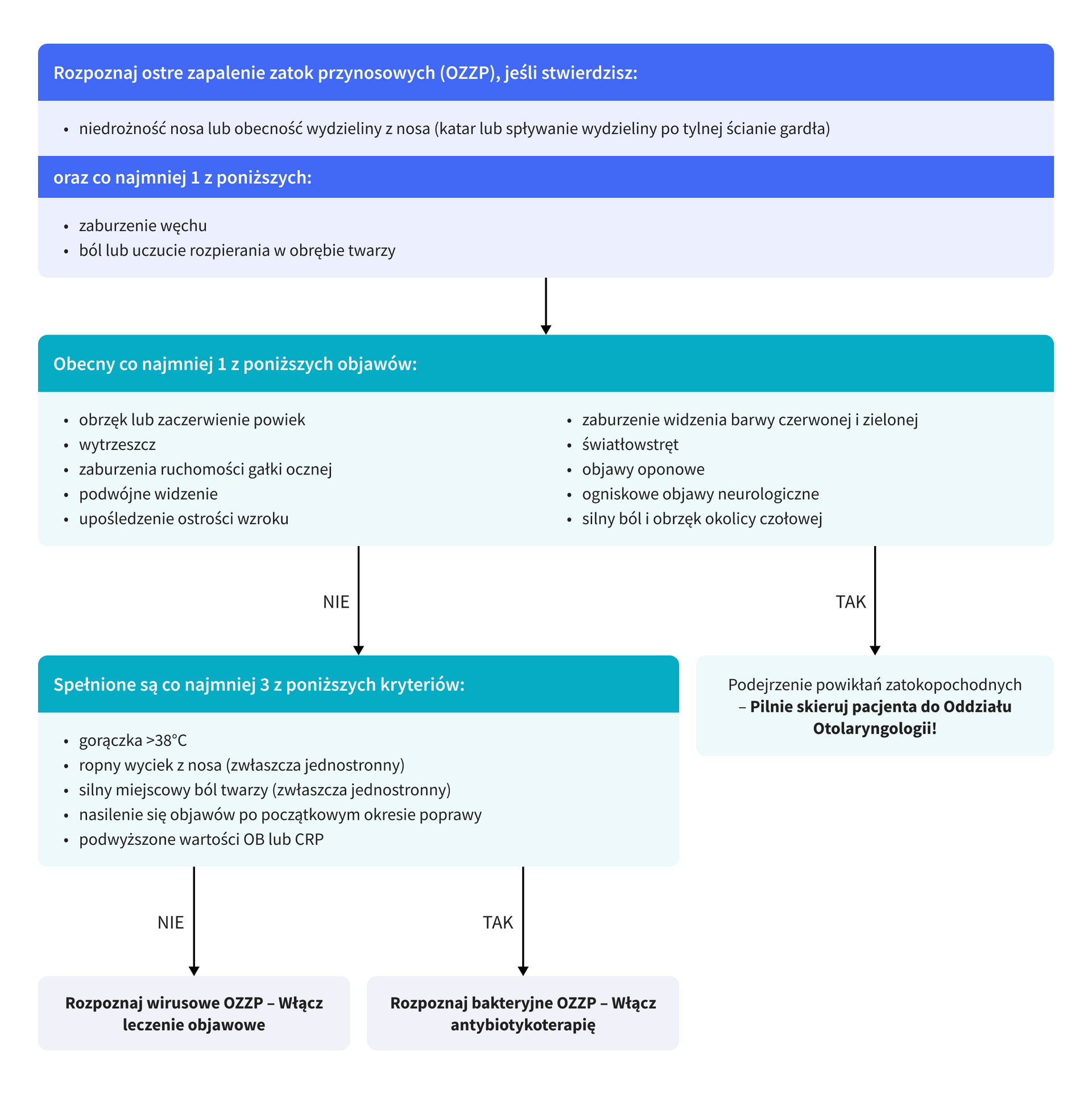
- Objawy oczne (obrzęk lub zaczerwienienie powiek, wytrzeszcz, zaburzenia ruchomości gałki ocznej, podwójne widzenie, upośledzenie ostrości wzroku, zaburzenie widzenia barwy czerwonej i zielonej, światłowstręt), objawy oponowe, ogniskowe objawy neurologiczne, silny ból i obrzęk okolicy czołowej – podejrzenie powikłań zatokopochodnych (ocznych lub wewnątrzczaszkowych) – konieczna konsultacja specjalistyczna, pilnie skieruj pacjenta do oddziału otolaryngologicznego.
- Nasilenie objawów po przejściowej poprawie lub brak poprawy po 10 dniach leczenia objawowego – podejrzewaj nadkażenie bakteryjne – rozważ antybiotykoterapię.
- Utrzymywanie się objawów po 10 dniach antybiotykoterapii – podejrzewaj nieskuteczność leczenia empirycznego lub etiologię niebakteryjną – skieruj pacjenta na konsultację laryngologiczną.
Postępowanie diagnostyczne
W warunkach POZ rozpoznanie ostrego zapalenia nosa i zatok przynosowych stawiane jest na podstawie wywiadu i badania przedmiotowego.
Do ustalenia diagnozy konieczne jest stwierdzenie następujących objawów:
- niedrożności nosa lub obecności wydzieliny z nosa (katar lub spływanie wydzieliny po tylnej ścianie gardła)
oraz co najmniej 1 z poniższych:
- zaburzenie węchu,
- ból lub uczucie rozpierania w obrębie twarzy.
Odróżnienie zapalenia zatok wirusowego od bakteryjnego jest klinicznie trudne, jednak rutynowe wykonywanie posiewu nie jest wskazane. Rozpoznanie kliniczne bakteryjnego zapalenia zatok ustala się, jeśli spełnione są 3 z poniższych kryteriów:
- gorączka >39 °C,
- ropny wyciek z nosa (zwłaszcza jednostronny),
- silny miejscowy ból twarzy (zwłaszcza jednostronny),
- nasilenie objawów po początkowym okresie poprawy,
- podwyższone wartości OB lub CRP.
Zalecenia
W wirusowym OZZP leczenie ogranicza się do leczenia objawowego, natomiast w przypadku zakażenia bakteryjnego, oprócz postępowania zachowawczego, należy włączyć antybiotykoterapię. Zawsze należy uwzględnić, jakie leki pacjent przyjmował przed wizytą i wziąć pod uwagę ewentualne ograniczenia czasowe w stosowaniu niektórych preparatów.
W przypadku rozpoznania przewlekłego zapalenia zatok lub częstych nawrotów OZZP, zwłaszcza o podłożu bakteryjnym, zaleca się pogłębienie diagnostyki i skierowanie pacjenta do laryngologa. Warto podkreślić, że RTG zatok przynosowych, choć dostępne w koszyku świadczeń POZ, nie ma obecnie znaczenia w diagnostyce zapalenia zatok i nie powinno być wykonywane.
Leczenie objawowe:
- postępowanie niefarmakologiczne:
- dostęp do świeżego, chłodnego powietrza w pomieszczeniu,
- stosowanie soli fizjologicznej w sprayu lub irygację nosa;
- leczenie przeciwbólowe i przeciwgorączkowe:
- NLPZ, najczęściej ibuprofen lub naproksen (osoby obciążone kardiologicznie i naczyniowo),
- paracetamol – w przypadku przeciwwskazań do stosowania NLPZ;
- preparaty obkurczające naczynia śluzówki nosa i udrażniające przewody nosowe – nie powinny być stosowane dłużej niż 3-5 dni:
- pseudoefedryna,
- ksylometazolina,
- leki antyhistaminowe (np. cetyryzyna, hydroksyzyna);
- sekretolityczne leki ziołowe – najlepiej przebadany jest lek ziołowy zawierający: korzeń goryczki + kwiat pierwiosnka + ziele szczawiu + kwiat bzu czarnego + ziele werbeny;
- krótkotrwała (7-14-dniowa) glikokortykosteroidoterapia donosowa może być zalecana w łagodzeniu objawów powirusowego OZZP (o czasie trwania >10 dni i <12 tygodni) – np. beklometazon, flutykazon, mometazon.
Ostre bakteryjne zapalenie zatok
Postępowaniem z wyboru jest antybiotykoterapia – leczenie zwykle trwa 10 dni.
Leczenie I rzutu:
- antybiotykiem I wyboru jest amoksycylina w dużych dawkach;
- w przypadku reakcji opóźnionej na penicyliny należy zastosować aksetyl cefuroksymu;
- w przypadku wywiadu natychmiastowej reakcji nadwrażliwości na antybiotyki β-laktamowe: klarytromycyna lub azytromycyna.
Leczenie II rzutu (przy braku poprawy po 72 godzinach leczenia amoksycyliną lub w przypadku nawrotu OZNZ):
Dawkowanie preparatów przedstawiono w tabeli:
| Antybiotyk | Zalecane dawkowanie |
|---|---|
amoksycylina | 1 g co 8 h lub 1,5-2 g co 12 h (przez 10 dni) |
aksetyl cefuroksymu | 500 mg co 12 h (przez 10 dni) |
klarytromycyna | 500 mg co 12 lub 24 h (przez 10 dni) |
azytromycyna | 500 mg w 1. dniu, następnie 250 mg co 24 h (przez kolejne 4 dni) lub 500 mg co 24 h (przez 3 dni) lub 2 g jednorazowo |
amoksycylina + kwas klawulanowy | 875 mg + 125 mg co 8-12 h (przez 10 dni); w przypadkach o ciężkim przebiegu 1875 mg + 125 mg co 12 h (przez 10 dni) |
moksyfloksacyna | 400 mg co 24 h (przez 5–10 dni) |
lewofloksacyna | 500 mg co 12-24 h (przez 5–10 dni) |
Przykładowa wizyta
Wywiad
Pacjentka w wieku 55 lat zgłosiła się do lekarza z powodu nasilenia się bólu okolicy prawej zatoki szczękowej, z towarzyszącą gorączką (maksymalnie do 39 °C) od 3 dni. Tydzień wcześniej pacjentka obserwowała objawy nieżytu nosa, z postępującą poprawą. Nie choruje przewlekle, nie przyjmuje leków na stałe. Pacjentka podaje w wywiadzie uczulenie na penicylinę (izolowana wysypka po przyjęciu antybiotyku w dzieciństwie).
Badanie przedmiotowe
Stan ogólny dobry. Kontakt słowno-logicznym zachowanym. Temp 37,6 °C. Skóra czysta, bez wykwitów, prawidłowo ucieplona. Głowa opukowo niebolesna, na twarzy w okolicy zatoki szczękowej prawej zwiększona tkliwość. W rynoskopii przedniej widoczny obrzęk i zaczerwienienie śluzówek, obecna ropna wydzielina. Gardło zaczerwienione, migdałki bez nalotów, na tylnej ścianie gardła widać spływającą ropną wydzielinę. Węzły chłonne szyjne i podżuchwowe wyczuwalne w badaniu palpacyjnym. Osłuchowo nad obu polami płucnymi szmer pęcherzykowy prawidłowy. Opukowo bez zmian. Tony serca czyste, HR 80/min. RR 127/70 mmHg. Brzuch miękki, niebolesny w czasie badania palpacyjnego, bez oporów patologicznych, perystaltyka słyszalna prawidłowo. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny. Bez obrzęków obwodowych. Neurologicznie bez zmian. Zakres ruchów biernych i czynnych kończyn stosowny do wieku.
Zalecenia i leczenie
Rozpoznano ostre bakteryjne zapalenie zatok przynosowych. Wydano pacjentce zalecenia jak niżej:
- wypijanie minimum 2,5 litrów płynów dziennie;
- ograniczenie przebywania w suchym pomieszczeniu, tj. unikanie nadmiernego grzania czy klimatyzacji;
- w miarę możliwości użycie nawilżacza powietrza w domu;
- irygacje nosa roztworem soli fizjologicznej 3x /dziennie;
- bezwzględne zaprzestanie palenia;
- leki:
- aksetyl cefuroksymu 500 mg co 12 h przez 10 dni,
- mukolityczny lek ziołowy (skład: korzeń goryczki + kwiat pierwiosnka + ziele szczawiu + kwiat bzu czarnego + ziele werbeny) 2 tabl. 3 x/dobę,
- przeciwbólowo i przeciwgorączkowo: paracetamol 500 mg 1-2 tabl. 3-4 x/dobę, ibuprofen 400 mg 1 tabl. do 3 x/dobę,
- preparat łączony: pseudoefedryna + cetyryzyna 1 tabl. 2 x/dobę przez 3-5 dni.
W razie nasilenia objawów, wystąpienia nowych, niepokojących dolegliwości lub braku poprawy po 2-3 dniach antybiotykoterapii konieczna jest pilna konsultacja lekarska.
Kody ICD-10
Referencje
- Przewodnik antybiotykoterapii 2024 pod redakcją K. Dzierżanowskiej-Fangrat, wyd. XXIX, 2024.
- Świerczyńska-Krępa, M., Świerczyński, Z., Mejza F. Zapalenie zatok przynosowych. Interna Szczeklika 2024/25. Mały podręcznik.
- Rekomendacje postępowania w pozaszpitalnych zakażeniach układu oddechowego pod redakcją prof. dr hab. n. med. Walerii Hryniewicz, dr hab. n. med. Piotra Albrechta, prof. dr hab. n. med. Andrzeja Radzikowskiego, Warszawa 2016. http://antybiotyki.edu.pl/wp-content/uploads/Rekomendacje/Rekomendacje2016.pdf [ostatni dostęp 5.12.2024 r.]
- Smith M.A. (2019). Sinusitis. Usatine R.P., & Smith M.A., & Mayeaux, Jr. E.J., & Chumley H.S.(Eds.), The Color Atlas and Synopsis of Family Medicine, 3e. McGraw-Hill Education. https://accessmedicine.mhmedical.com/Content.Aspx?bookid=2547§ionid=206778309
- Carlton D.A., & Beahm D, & Suh J.D., & Chiu A.G. (2020). Acute and chronic sinusitis. Lalwani A.K.(Ed.), Current Diagnosis & Treatment Otolaryngology—Head and Neck Surgery, 4e. McGraw-Hill Education. https://accessmedicine.mhmedical.com/content.aspx?bookid=2744§ionid=229671881
- Europejskie wytyczne na temat zapalenia zatok przynosowych i polipów nosa 2020 (EPOS 2020). (2020). Magazyn Otorynolaryngologiczny, Tom XIX (75–76). https://epos2020.com/Documents/Ex-Summary-EPOS2020-Polish.pdf