Wyszukaj w poradnikach
Zapalenie ucha środkowego
Krótka teoria
Zapalenie ucha środkowego to jedna z częstych przyczyn bólu ucha. Można je podzielić na:
- ostre zapalenie ucha środkowego (OZUŚ) - bakteryjne (nawrotowe, ostre zapalenie u niemowląt) oraz wirusowe (martwicze, krwotoczne zapalenie błony bębenkowej),
- wysiękowe zapalenie ucha środkowego (WZUŚ),
- przewlekłe zapalenie ucha środkowego (PZUŚ) - proste, ziarninowe, perlakowe, gruźlicze.
Jednostki te stanowią pewne kontinuum, gdyż nieleczone lub leczone nieprawidłowo ostre zapalenie ucha środkowego może przejść w przewlekły proces zapalny, prowadzący do rozwoju wysiękowego lub przewlekłego zapalenia ucha środkowego.
Pod pojęciem ostrego zapalenia ucha środkowego należy rozumieć nagłe wystąpienie dolegliwości, które wynikają z procesu zapalnego obejmującego struktury ucha środkowego, zwłaszcza jamy bębenkowej. Natomiast o nawrotowym zapaleniu ucha środkowego mówimy w przypadku:
- co najmniej 3 udokumentowanych, odrębnych zachorowań w ciągu poprzedzających 6 miesięcy;
- co najmniej 4 epizodów OZUŚ w ciągu 12 miesięcy;
- 1 epizodu zapalenia ucha w pierwszych 6 miesiącach życia;
- 2 zapaleń w pierwszym roku życia.
Przewlekłe zapalenie ucha środkowego należy rozpoznać, jeżeli objawy utrzymują się stale przez co najmniej trzy miesiące.
Zapalenie ucha środkowego może mieć etiologię bakteryjną lub wirusową, jednak występowanie zapalenia ucha środkowego jest silnie powiązane z infekcją górnych dróg oddechowych. Większość przypadków OZUŚ jest poprzedzone wirusowym nieżytem nosa - wirusy ułatwiają kolonizację bakteryjną za pośrednictwem trąbki Eustachiusza oraz są kopatogenem [2].
Wywiad
- Czy ból wystąpił nagle? - nagłe wystąpienie bólu sugeruje ostre zapalenia ucha środkowego, należy jednak wykluczyć uraz i obecność ciał obcych (różnicowanie bólu ucha);
- Od kiedy pacjent odczuwa ból? - w ostrym zapaleniu ucha środkowego ból stopniowo narasta i nie jest przewlekły, ustąpienie dolegliwości może być spowodowane perforacją błony bębenkowej;
- Czy ból nasila się w określonych sytuacjach? - objawy nasilające się podczas leżenia czy przełykania sugerują ostre zapalenie ucha środkowego; typowy dla OZUŚ jest nagły, tętniący, utrudniający sen ból poprzedzony infekcją górnych dróg oddechowych;
- Czy pacjent zaobserwował wysięk? Jak obfity jest? Jaki ma charakter? - wyciek ropny sugeruje nadkażenia bakteryjne; samodzielne próby usuwania wysięku stwarzają ryzyko perforacji błony bębenkowej;
- Czy występują dodatkowe objawy? - nieżyt nosa, gorączka, kaszel czy kichanie przemawiają za ostrym zapaleniem ucha środkowego, w jego przebiegu możliwe są także nudności lub nawet upośledzenie słuchu;
- Czy przed wystąpieniem objawów pacjent przechodził infekcję? - infekcja górnych dróg oddechowych sugeruje ostre zapalenie ucha środkowego.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Stan ogólny pacjenta, zwłaszcza temperatura ciała - gorączka sugeruje OZUŚ;
- Dokładne oglądanie pacjenta - należy poszukiwać nieprawidłowości w okolicy ucha,małżowiny zewnętrznej oraz wyrostka sutkowatego kości skroniowej w celu diagnostyki różnicowej bólu ucha;
- Badanie otoskopowe:
- Zawsze najpierw zbadaj ucho zdrowe.
- Dobierz końcówkę, by była jak największa, a równocześnie swobodnie mieściła się w przewodzie słuchowym zewnętrznym.
- Badając ucho prawe, otoskop trzymaj w prawej ręce, lewą odciągaj małżowinę. Analogicznie badaj lewe ucho.
- Pociągnij małżowinę badanego ucha tak, aby wyprostować część chrzęstną przewodu słuchowego zewnętrznego i uwidocznić błonę bębenkową (u dorosłych do tyłu i do góry, zaś u niemowląt i niektórych dzieci ku dołowi).
- Wprowadź wziernik lekko obrotowym ruchem, nie dalej niż część chrzęstna przewodu słuchowego zewnętrznego.
- Oceń:
- przewód słuchowy zewnętrzny - drożność, wygląd skóry, wydzielinę (woskowina, ropa, krew itp.), obecność ciała obcego;
- błonę bębenkową - ciągłość, kolor i blask, położenie, ruchomość, przezierność - prawidłowa błona bębenkowa jest szarawa, lekko przezroczysta i połyskująca, w pozycji neutralnej, widoczny jest trójkątny refleks świetlny, widać również jaśniejsze pasmo biegnące od góry skośnie ku tyłowi (prążek młoteczka), w ostrym zapaleniu ucha środkowego błona bębenkowa jest zwykle zaczerwieniona, przekrwiona i uwypuklona;
- Ocena treści wycieku: nie wykonuj płukania ucha w przypadku wywiadu świeżego urazowego uszkodzenia błony lub przewodu słuchowego zewnętrznego, ostre zapalenie ucha środkowego jest względnym przeciwwskazaniem (zabieg bywa bardzo bolesny i może doprowadzić do perforacji błony bębenkowej).
- wyciek ropny sugeruje ostre zapalenie ucha środkowego, dochodzi do niego po perforacji błony bębenkowej.
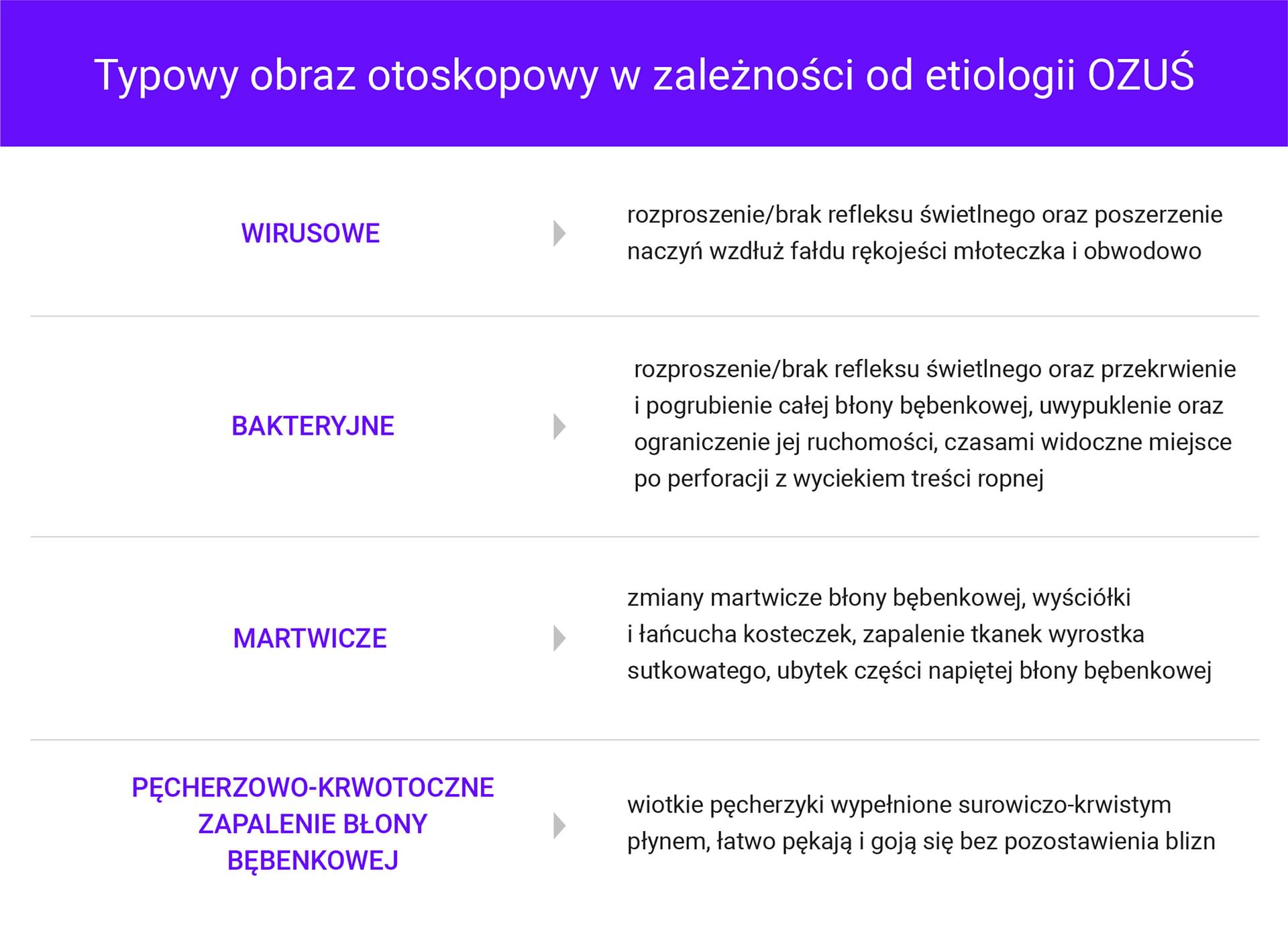
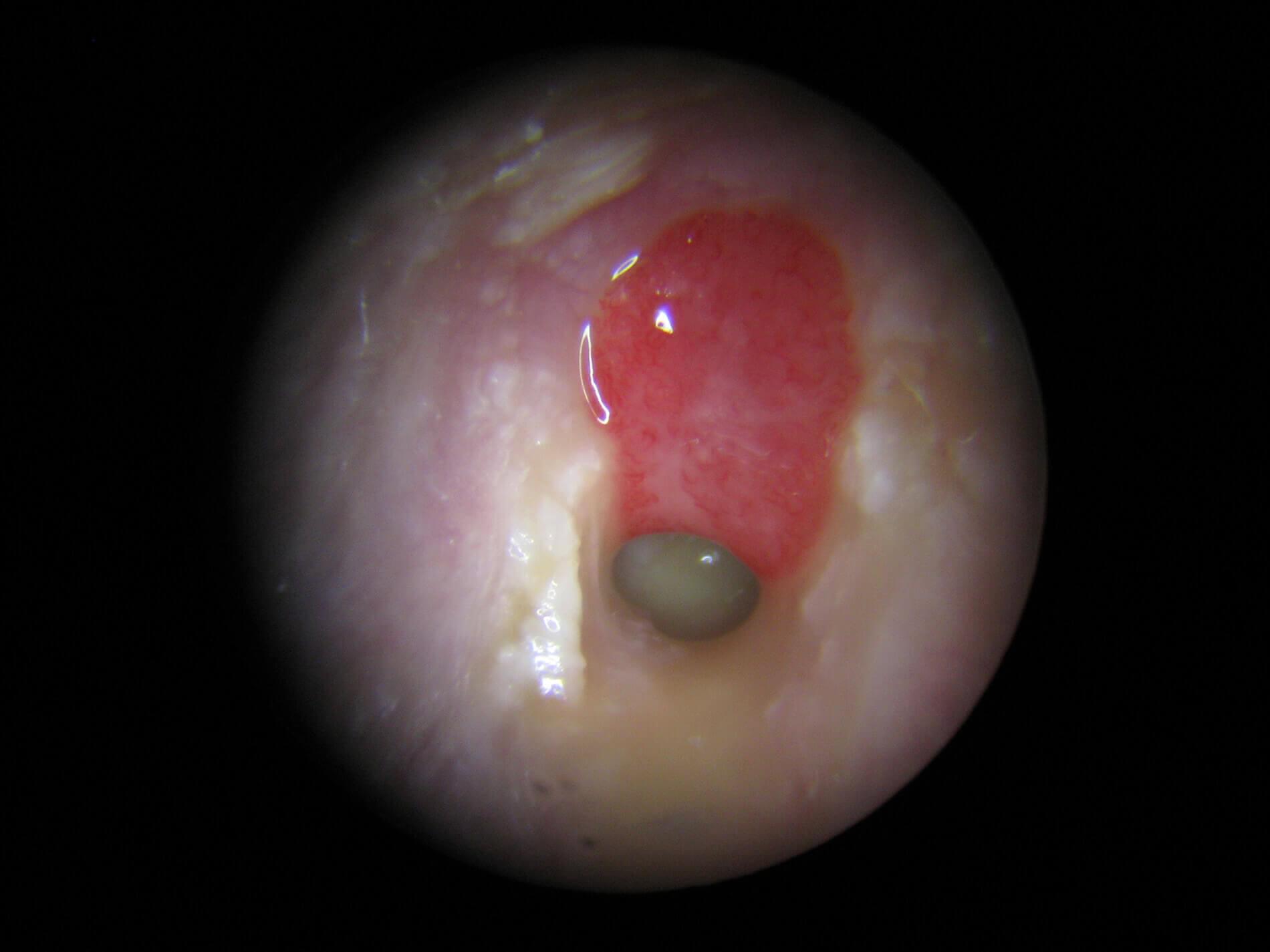
Przykładowe obrazy otoskopowe:
- OZUŚ o prawdopodobnej etiologii wirusowej - widoczny brak refleksu świetlnego i przekrwienie naczyń wzdłuż fałdu rękojeści młoteczka i obwodowo.
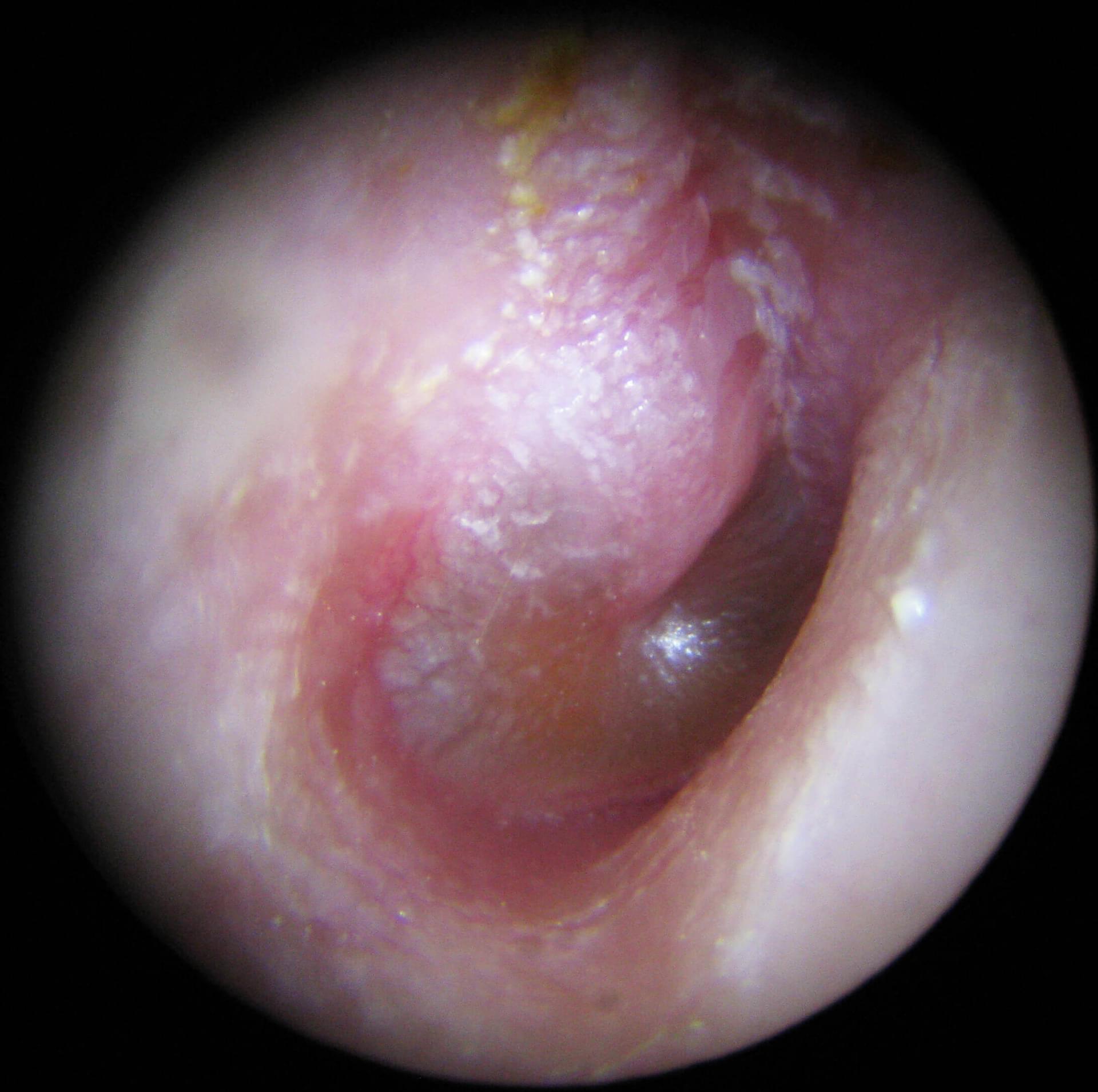
- Przewlekłe zapalenie ucha środkowego - ubytek błony bębenkowej, destrukcja kosteczek słuchowych, zmiany zapalne wyściółki ucha (ziarnina zapalna/polipy/masy perlaka).
UWAGA! Czerwona flaga!
- ból ucha z towarzyszącym surowiczym wyciekiem i wywiadem urazu głowy - należy przetransportować pacjenta do szpitala z podejrzeniem płynotoku w celu wykonania TK głowy;
- ból ucha z towarzyszącymi objawami neurologicznymi, np. oponowymi i/lub ogniskowymi - należy podejrzewać powikłania wewnątrzczaszkowe OZUŚ i pilnie skierować pacjenta na oddział otolaryngologii lub neurochirurgii;
- ból ucha z towarzyszącym wyciekiem ropnym i niedosłuch przewodzeniowy lub mieszany - należy podejrzewać perforację błony bębenkowej lub zniszczenie łańcucha kosteczek i skierować pacjenta na do poradni otolaryngologicznej;
- ból ucha z towarzyszącym niedosłuchem odbiorczym, szumem usznym, zawrotami głowy głowy - należy podejrzewać zapalenie ucha wewnętrznego i skierować pacjenta do specjalisty otolaryngologii;
- ból ucha bez poprawy po 2-4 dniach leczenia - należy skierować pacjenta do specjalisty otolaryngologii;
- biegunka (może wystąpić u niemowląt z zapaleniem ucha) i cechy odwodnienia (kliniczne objawy odwodnienia można zaobserwować, gdy następuje utrata 5-10% masy ciała; podsychające błony śluzowe, pogarszający się stan ogólny, rozdrażnienie/senność lub apatia, tachykardia, tachypnoe, obniżone napięcie skóry, zmniejszone wydalanie moczu, zapadnięte oczy; im więcej z wymienionych objawów, tym cięższy stopień odwodnienia) - początkowo należy wyrównywać niedobór płynu doustnie (karmienie piersią/mieszanką, doustne płyny nawadniające, woda) 50 ml/kg przez 4 h; jeżeli następuje dalsze pogorszenie stanu, bądź dziecko wymiotuje, wskazana jest hospitalizacja i nawodnienie dożylne;
- do wstrząsu hipowolemicznego może dojść, gdy odwodnienie wynosi >10% masy ciała - objawy alarmowe: obniżony stan świadomości, skóra blada, zimna, marmurkowata, suche błony śluzowe, słabe napięcie tętna, powrót włośniczkowy >2 s, hipotensja - konieczna hospitalizacja w oddziale pediatrycznym lub internistycznym.
Postępowanie diagnostyczne
Jedynym objawem klinicznym mającym wartość diagnostyczną w ostrym zapaleniu ucha środkowego jest ból ucha - zwykle silny, pulsujący, pojawiający się nagle. W przebiegu ostrego zapalenia ucha środkowego możliwe jest zmniejszenie się nasilenia objawów bólowych w przebiegu samoistnej perforacji błony bębenkowej.
Należy pamiętać, że OZUŚ często dotyczy małych dzieci, które mogą manifestować dolegliwości jako niepokój, płacz, utratę apetytu czy niechęć do ssania. Dlatego w przypadku prezentowania jakichkolwiek objawów infekcji przez pacjentów pediatrycznych, należy uzupełnić badanie o otoskopię w celu potwierdzenia lub wykluczenia ostrego zapalenia ucha środkowego. Pocieranie ucha nie ma wartości diagnostycznej.
Ostateczne rozpoznanie ustala się w oparciu o obraz otoskopowy, jednak za trzy elementy niezbędne do rozpoznania ostrego zapalenia ucha środkowego uważa się:
- nagłe wystąpienie objawów podmiotowych i przedmiotowych,
- obecność płynu w jamie bębenkowej (stwierdzona pośrednio jako: uwypuklenie błony bębenkowej, ograniczenie lub brak ruchomości błony bębenkowej w otoskopii pneumatycznej, wyciek z przewodu słuchowego z towarzyszącą perforacją błony bębenkowej lub widoczny poziom płynu);
- objawy wskazujące na stan zapalny obejmujący ucho środkowego (ból ucha, zaczerwienienie błony bębenkowej).
Inne objawy, które mogą wskazywać na ostre zapalenie ucha środkowego to:
- ból głowy,
- upośledzenie słuchu i/lub szumy uszne,
- gorączka,
- utrata apetytu,
- złe samopoczucie.
Bolesność podczas ucisku na skrawek ucha nie jest charakterystyczna dla zapalenia ucha środkowego, jednak może świadczyć o współistnieniu zapalenia ucha zewnętrznego.
W przypadku niemożności dokonania otoskopowej oceny ucha należy skierować pacjenta do specjalisty otolaryngologii w celu dokładnej diagnozy i ustalenia dalszego postępowania.
Zalecenia
Zapalenie ucha środkowego często ustępuje samoistnie i bez komplikacji, jednak nie należy go lekceważyć, gdyż zaniedbane może skutkować nawet stałym ubytkiem lub utratą słuchu.
Jeśli objawy nie są nasilone, a jest to pierwszorazowy epizod zapalenia ucha środkowego lub u pacjenta występuje ono rzadziej niż raz na pół roku, należy przyjąć strategię czujnej obserwacji i zastosować jedynie leczenie przeciwbólowe i przeciwgorączkowe przez 24-48 godzin.
Wskazania do natychmiastowego włączenia antybiotykoterapii:
- u dzieci poniżej 6 miesiąca życia;
- u dzieci z wysoką gorączką (>39°C), znacznie nasilonymi dolegliwościami bólowymi i wymiotami;
- u dzieci poniżej 2 roku życia z obustronnym zapaleniem ucha środkowego;
- u chorych z wyciekiem z ucha;
- u dzieci z wadami twarzoczaszki, zespołem Downa, zaburzeniami odporności i nawracającymi zapaleniami ucha.
- leczenie objawowe
- leki przeciwbólowe i przeciwzapalne - należy je stosować u wszystkich pacjentów z dolegliwościami; ibuprofen powinien zostać zastosowany jako pierwszy, w przypadku bardzo silnych dolegliwości bólowych można zastosować ibuprofen i paracetamol jednocześnie w niskich dawkach (nie “na zakładkę”),
- nie stosować kropli do uszu! - nie mają udowodnionego działania leczniczego, a mogą wywołać reakcję nadwrażliwości ze strony skóry przewodu słuchowego zewnętrznego,
- leki obkurczające naczynia - ksylometazolina (nie dłużej niż 3-5 dni) donosowo lub pseudoefedryna doustnie, bądź w połączeniu z ibuprofenem.
- antybiotykoterapia
- antybiotykiem pierwszego rzutu jest amoksycylina u dorosłych i dzieci ≥40 kg mc. 0,5 g co 8h lub 0,75–1g co 12 h przez 5-10 dni;
- brak reakcji na amoksycylinę lub wczesny nawrót zakażenia (do 7 dni od zakończenia kuracji) - amoksycylina z kwasem klawulanowym, np. Amoksiklav, stosowana trzy razy dziennie w dawce 875+125 mg przez 10 dni;
- reakcja uczuleniowa typu późnego na amoksycylinę - aksetyl cefuroksymu przez 5 dni;
- reakcja uczuleniowa typu późnego na wszystkie beta-laktamy lub natychmiastowa na jakikolwiek beta-laktam - klarytromycyna przez 10 dni.
- profilaktyka
- działania profilaktyczne - zmiana stylu życia (zaprzestanie palenia tytoniu), warunków socjalno-bytowych (unikanie dużych skupisk dzieci, np. przedszkola, warunki mieszkaniowe), poprawa higieny,
- czynne uodpornienie – szczepienia przeciw grypie, szczepionki przeciwbakteryjne, a także długotrwałe stosowanie leków przeciwrefluksowych,
- do ewentualnego rozważenia specjalistycznego i leczenia laryngologicznego należą: zabiegi w obrębie górnych dróg oddechowych poprawiające drożność i czynność trąbki słuchowej, m.in. adenotomia, tonsillektomia, operacja przegrody nosowej, plastyka ujścia gardłowego trąbki słuchowej, endoskopowe poszerzenie światła trąbki słuchowej (tuboplastyka), czynnościowa endoskopowa operacja zatok przynosowych (FESS), plastyka małżowin nosowych dolnych.
W razie samoistnej perforacji błony bębenkowej należy uważać na jakiekolwiek moczenie głowy. Zlecić obserwację, samoistne bliznowacenie trwa nawet do kilku miesięcy Po około 2 tygodniach po zaobserwowanym całkowitym zbliznowaceniu błony bębenkowej można zezwolić na kąpiel w basenie.
Przykładowa wizyta
Wywiad
Pacjent (lat 19) zgłasza się do lekarza z powodu silnego bólu prawego ucha, który pojawił się trzy dni wcześniej. W dniu poprzedzającym wizytę objawy zmniejszyły nasilenie, jednak pacjenta zaniepokoił wyciek z ucha oraz pogorszenie słyszenia. Od około tygodnia czuje się “przeziębiony”, jednak nie zgłasza dolegliwości innych niż kataru i uczucia zmęczenia. Inne choroby przewlekłe, alergie i uczulenia na leki neguje. W celu zmniejszenia bólu zażywa od wczoraj ibuprofen w dawce 400 mg dwa razy dziennie. Pacjent cztery dni przed wystąpieniem bólu ucha zakończył kurację amoksycyliną w związku z ostrym zapaleniem ucha środkowego.
Badanie przedmiotowe
Stan ogólny dobry. Pacjent w zachowanym kontakcie słowno-logicznym. Temperatura ciała 37 stopni Celsjusza. Skóra czysta, bez wykwitów, prawidłowo ucieplona. Gardło bez nalotu, migdałki blade i niepowiększone. Węzły chłonne głowy i szyi niewyczuwalne palpacyjnie. Osłuchowo nad polami płucnymi szmer pęcherzykowy prawidłowy, opukowo bez zmian. Tony serca czyste. Rytm serca miarowy, 70/min. Ciśnienie tętnicze 120/70 mmHg. Brzuch miękki, niebolesny palpacyjnie, bez oporów patologicznych, perystaltyka prawidłowa. Objawy otrzewnowe i objaw Goldflama obustronnie ujemne. Neurologicznie bez odchyleń. Zakres ruchów biernych i czynnych kończyn stosowny do wieku.
W badaniu otoskopowym stwierdzono perforację błony bębenkowej oraz jej zaczerwienienie, a także wyciek płynu o charakterze ropnym. W czasie badania pacjent zgłaszał nasilający się ból, widoczny był także obrzęk przewodu słuchowego zewnętrznego.
Zalecenia i leczenie
Stwierdzono ostre zapalenie ucha środkowego z samoistną perforacją błony bębenkowej. W związku z nawrotem schorzenia kilka dni po zakończeniu poprzedniej terapii, zalecono amoksycylinę z klawulanianem (np. Amoksiklav) w dawce 875+125 mg co 8 godzin przez 10 dni oraz utrzymanie dotychczasowego leczenia przeciwbólowego. Wystawiono skierowanie do poradni otolaryngologicznej i zalecono konsultację specjalistyczną w razie braku poprawy po 2-4 dniach leczenia.
Poinformowano pacjenta o perforacji błony bębenkowej i konieczności unikania moczenia głowy przez najbliższe kilka tygodni.
Kody ICD-10
Choroby oka i przydatków oka, ucha i wyrostka sutkowatego
Referencje
- Schilder AG, Chonmaitree T, Cripps AW, Rosenfeld RM, Casselbrant ML, Haggard MP, Venekamp RP. Otitis media. Nat Rev Dis Primers. 2016 Sep 8;2(1):16063. doi: 10.1038/nrdp.2016.63. PMID: 27604644; PMCID: PMC7097351.
- Rekomendacje postępowania w pozaszpitalnych zakażeniach układu oddechowego pod redakcją: prof. dr hab. n. med. Walerii Hryniewicz, dr hab. n. med. Piotra Albrechta, prof. dr hab. n. med. Andrzeja Radzikowskiego, Warszawa 2016.
- https://www.mp.pl/pacjent/otolaryngologia/choroby/choroby-uszu/177491,ostre-zapalenie-ucha-srodkowego [ostatni dostęp: 02.01.2022 r.]
- Przewodnik antybiotykoterapii 2020, Danuta Dzierżanowska, Bielsko-Biała 2020.
- Janczewski, G. "Otolaryngologia praktyczna." Wydawnictwo Lekarskie PZWL, Warszawa (2005).