Wyszukaj w poradnikach
Angina - ostre zapalenie gardła i migdałków
Krótka teoria
Czynnik etiologiczny ostrego zapalenia gardła zależy od wieku pacjenta i może być wirusowy lub bakteryjny.
- Wirusy – odpowiadają za około 90% przypadków u dorosłych. Najczęściej są to:
- adenowirusy,
- rinowirusy,
- koronawirusy,
- wirus paragrypy,
- RSV,
- enterowirusy.
Infekcja wirusowa zwykle ma charakter samoograniczający i ustępuje w ciągu 3–7 dni.
- Bakterie – najczęściej Streptococcus pyogenes (paciorkowiec β-hemolizujący grupy A, PHBA). Zakażenia bakteryjne dominują u dzieci w wieku 5–15 lat i wiążą się z ryzykiem powikłań, takich jak ropień okołomigdałkowy, ropne zapalenie węzłów chłonnych szyi, gorączka reumatyczna, poinfekcyjne kłębuszkowe zapalenie nerek, sepsa, zapalenie opon mózgowo-rdzeniowych czy zapalenie ucha środkowego.
- Wirus EBV – może powodować mononukleozę zakaźną, która niekiedy przebiega z obrazem klinicznym ostrego zapalenia gardła.
Należy również pamiętać, że niektóre choroby przenoszone drogą płciową (np. rzeżączka, kiła), zakażenie HIV, CMV oraz inne patogeny mogą dawać obraz kliniczny zbliżony do ostrego zapalenia gardła.
Wywiad
| Angina paciorkowcowa | |
|---|---|
Temperatura | gorączka >38 oC |
Gardło | silny ból gardła, ból podczas połykania |
- W jakim wieku jest pacjent? – angina paciorkowcowa najczęściej występuje w wieku 5-15 lat, u dorosłych i małych dzieci najczęstsza jest etiologia wirusowa.
- Czy pacjent ma gorączkę? Jeśli tak, jak wysoką i od kiedy? – wysoka gorączka sugeruje etiologię bakteryjną lub mononukleozę zakaźną.
- Jaki charakter ma ból gardła ? – silny ból o nagłym początku sugeruje infekcję bakteryjną, ból trwający 1-2 tygodnie może sugerować mononukleozę zakaźną, w przypadku infekcji wirusowej choroba samoistnie ustępuje w ciągu 3-7 dni.
- Czy pacjent zgłasza współtowarzyszące objawy, tj. nieżyt nosa, kaszel, chrypkę, biegunkę, zapalenie spojówek, ból brzucha, wymioty?– takie objawy sugerują przyczynę wirusową zapalenia gardła i migdałków.
- Czy w ostatnim czasie pacjent miał kontakt z osobą chorą, szczególnie dziećmi w wieku przedszkolnym/szkolnym? – najczęściej źródłem zakażenia anginą paciorkowcową jest chory człowiek.
- Czy pacjent choruje na jakieś schorzenia przewlekłe? – GERD, zapalenie tarczycy, nowotwór gardła mogą przebiegać z zapaleniem gardła i powodować przewlekły ból gardła.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Ocena parametrów życiowych:
- pomiar temperatury ciała – stan podgorączkowy lub temperatura w normie wskazuje na etiologię wirusową, wysoka gorączka jest typowa dla anginy paciorkowcowej i mononukleozy.
- Badanie skóry i węzłów chłonnych:
- oglądanie skóry – plamistogrudkowa, swędząca wysypka po podaniu amoksycyliny lub innych antybiotyków (7–10 dni po pierwszej dawce) jest charakterystyczna dla mononukleozy zakaźnej,
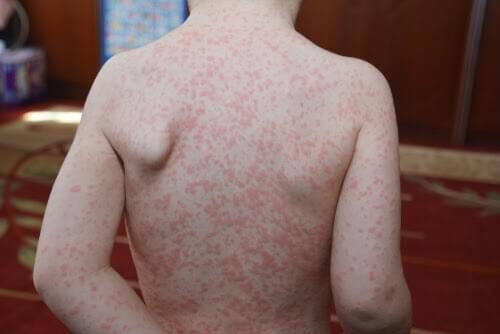
Zdjęcie 1. Mononukleoza zakaźna
- ocena tkanki podskórnej – obrzęk powiek, nasady nosa, łuków brwiowych może towarzyszyć mononukleozie zakaźnej,
- badanie palpacyjne węzłów chłonnych – w anginie paciorkowcowej – bolesne, powiększone węzły chłonne szyjne przednie; w mononukleozie zakaźnej – najczęściej powiększone węzły szyjne tylne, przednie i podżuchwowe, czasem uogólniona limfadenopatia (uwaga! może występować też w przebiegu HIV!).
3. Oglądanie gardła i jamy ustnej
- obrzęk i zaczerwienienie błony śluzowej gardła oraz obrzęk migdałków (w anginie paciorkowcowej kolor jest krwistoczerwony),
- nalot na migdałkach sugeruje anginę paciorkowcową lub mononukleozę zakaźną,
- “malinowy” język jest charakterystyczny dla płonicy i anginy paciorkowcowej,
- pęcherzyki i owrzodzenia sugerują etiologię wirusową,
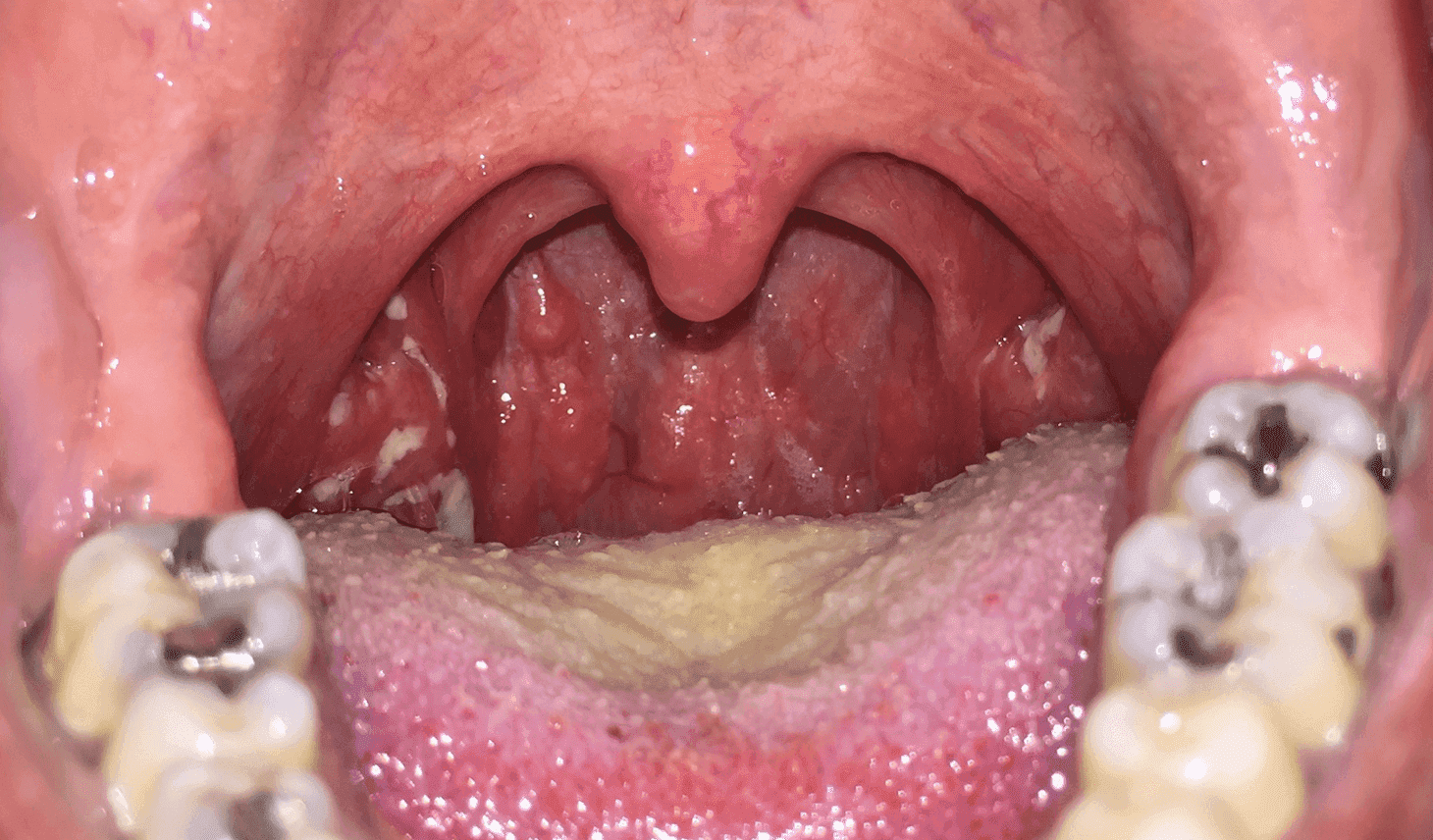
Zdjęcie 2. Angina paciorkowcowa - obrzęk i nalot na migdałkach
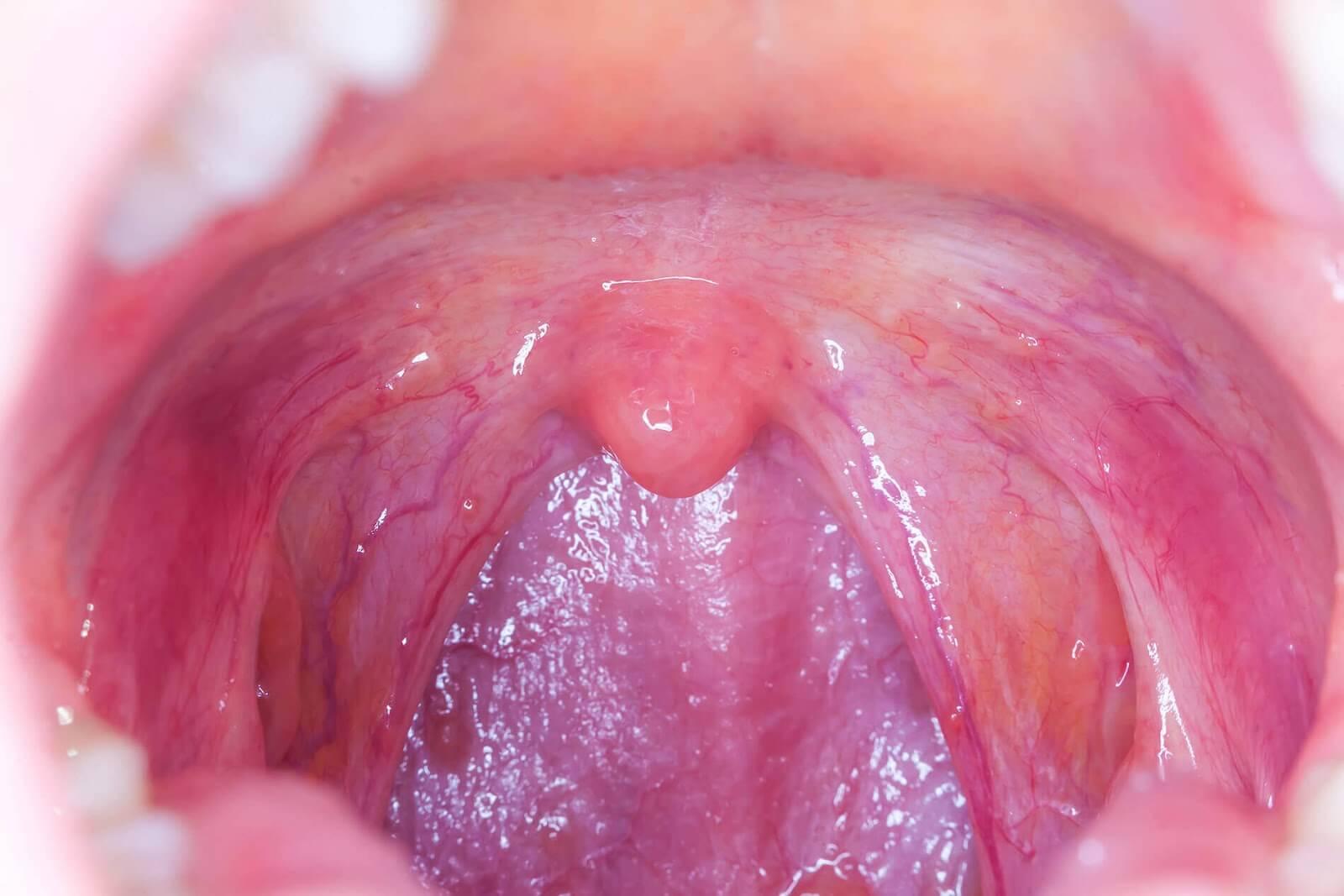
Zdjęcie 3. Wirusowe zapalenie gardła - obrzęk i zaczerwienienie błony śluzowej gardła
- Ocena układu oddechowego:
- ocena liczby i miarowości oddechów, ocena obecności zmian osłuchowych nad polami płucnymi – tachypnoe, trzeszczenia, furczenia mogą wskazywać na zapalenie dolnych dróg oddechowych; stridor może sugerować zapalenie krtani.
- Ocena układu sercowo-naczyniowego:
- ocena ciśnienia tętniczego, tętna, osłuchiwanie serca (w przypadku gorączki mogą być słyszalne szmery, jednak o głośności nie większej niż 3/6 w skali Levine’a);.
- Badanie jamy brzusznej:
- hepato- i splenomegalia mogą świadczyć o mononukleozie zakaźnej.
UWAGA! CZERWONA FLAGA!
- Nagły ból gardła, duszność wdechowa, stridor, ślinotok, zaburzenie głosu (przytłumienie i pogrubienie barwy), gorączka, trudności i ból przy połykaniu – podejrzenie ostrego zapalenia nagłośni (zdarza się niezwykle rzadko dzięki szczepieniom przeciwko Haemophilus influenzae typu b) – monitoruj BP, HR, liczbę oddechów, SpO2, udrożnij drogi oddechowe, wezwij ZRM.
- Ból gardła trwający >3 tygodni, wykwity jednostronne na migdałku lub inne patologiczne stany na migdałku >3 tygodni, dysfagia, chrypka, bezgłos, kaszel, uczucie przeszkody, drapanie i suchość w gardle trwające >3 tygodni, palenie papierosów w wywiadzie – podejrzenie nowotworu w obrębie gardła lub migdałków – wystawienie karty DiLO lub pilne skierowanie do poradni otolaryngologicznej.
- Silny jednostronny ból gardła, obrzęk zapalny w okolicach podniebienia/gardła/szyi, ból szyi, asymetryczne przesunięcie migdałka w stosunku do linii pośrodkowej; sztywność szyi, wysoka gorączka – podejrzenia ropnia poinfekcyjnego – pilne skierowanie do oddziału otolaryngologicznego.
- Warto pamiętać, że zespół mononukleozopodobny występuje w przebiegu zakażeń m.in. HIV, CMV, toksoplazmozy, różyczki.W przypadku podejrzenia choroby przenoszonej drogą płciową lub zakażenia HIV – konieczna diagnostyka specjalistyczna – zalecenie konsultacji specjalistycznej w poradni wenerologicznej lub skierowanie do szpitala zakaźnego celem postępowania poekspozycyjnego. W przypadku kobiet w ciąży należy pamiętać, że różyczka oraz toksoplazmoza mają negatywny wpływ na płód – zalecenie konsultacji specjalistycznej w poradni ginekologicznej.
Postępowanie diagnostyczne
- W celu oceny prawdopodobieństwa czy patogenami wywołującymi ostre zapalenie gardła są paciorkowce zaleca się stosowanie skali Centora (w modyfikacji McIsaaca).
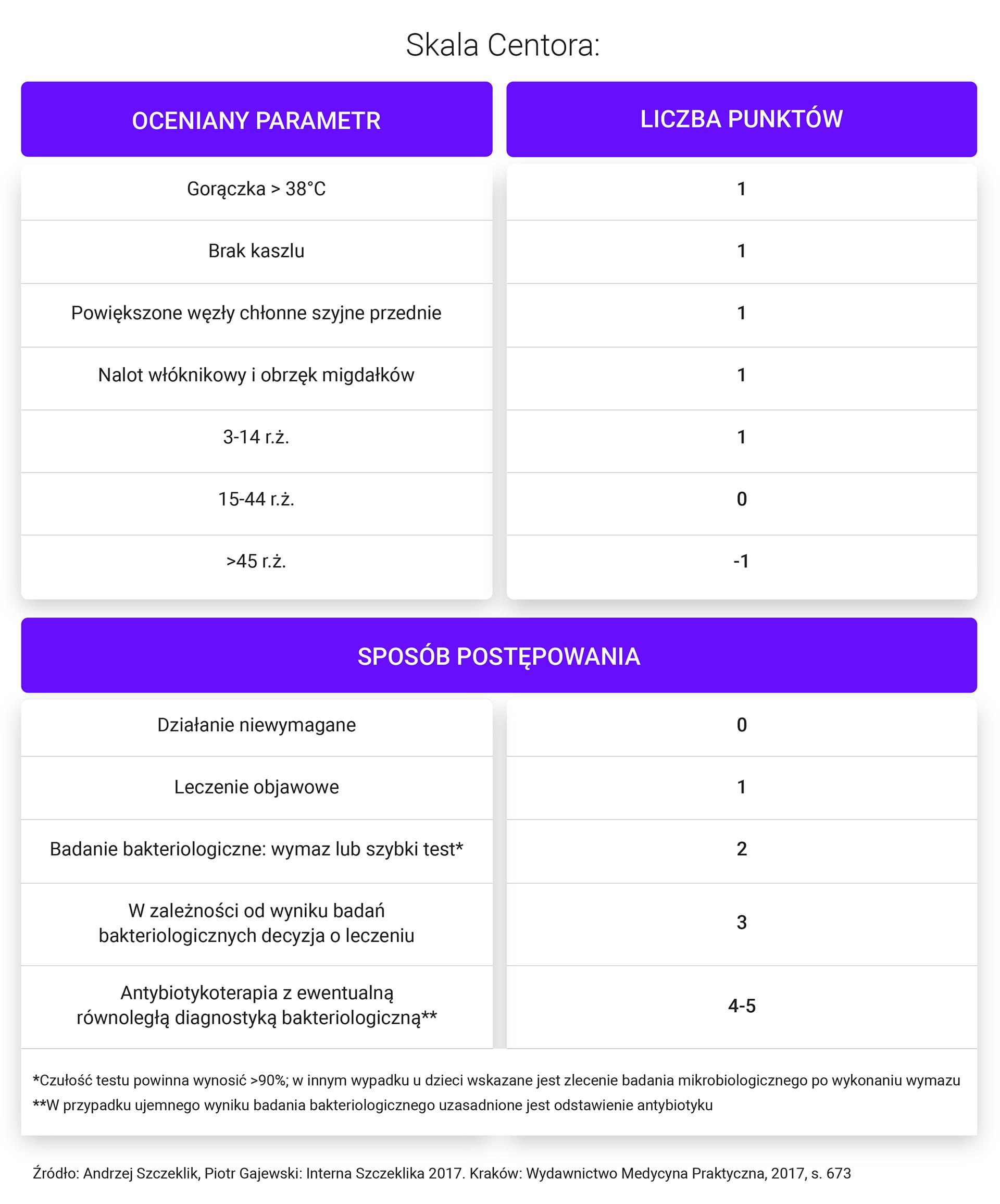
- „Szybkie” testy na obecność antygenu PBHA – wynik:
- dodatni – potwierdza zakażenie,
- ujemny – wyklucza zakażenie u dorosłego, u dziecka wymaga potwierdzenia posiewem wymazu z gardła.
- Anginę wirusową rozpoznaje się podstawie wywiadu i badania przedmiotowego, badania pomocnicze nie są konieczne.
- Za rozpoznaniem mononukleozy przemawia przedłużające się zapalenie gardła z wysiękiem na migdałkach, limfadenopatia i splenomegalia; mogą wystąpić nieswoiste zmiany w morfologii – leukocytoza z limfocytozą, limfocyty atypowe w rozmazie.
Zalecenia
1. Podejrzenie etiologii bakteryjnej – rozpoczęcie antybiotykoterapii. W większości przypadków, znaczna poprawa w ciągu 48–72 h od rozpoczęcia leczenia. Objawy trwają 8–10 dni. Okres zakaźności kończy się 24 h po rozpoczęciu skutecznej antybiotykoterapii – przez ten czas chory nie powinien kontaktować się z osobami w szkole/pracy.
- Antybiotykiem z wyboru w anginie paciorkowcowej jest penicylina (fenoksymetylopenicylina):
- dorośli i dzieci (masa ciała >40 kg): 2–3 mln j.m./dobę w 2 dawkach podzielonych przez 10 dni,
- dzieci (masa ciała ,<40 kg): 100–200 tys j.m./kg/dobę w 2 dawkach podzielonych przez 10 dni.
- Sytuacje szczególne:
- chorzy z nadwrażliwością na penicyliny w wywiadzie (poza reakcją typu natychmiastowego), nosiciele S. pyogenes – leczenie skorygowane cefadroksylem przez 10 dni,
- chorzy z nadwrażliwością natychmiastową na β-laktamy – leczenie skorygowane makrolidami:
- azytromycyna w jednorazowej dawce dobowej przez 3 lub 5 dni,
- klarytromycyna w 2 dawkach podzielonych przez 10 dni;
- naciek okołomigdałkowy i/lub podejrzenie udziału bakterii beztlenowych:
- amoksycylina z kwasem klawulanowym w 2–3 dawkach/dobę,
- klindamycyna w 3 dawkach podzielonych przez 10 dni;
- angina nawrotowa może wynikać z nieskutecznego leczenia poprzedniego epizodu, niewłaściwej terapii, niestosowania się do zaleceń lub ponownej ekspozycji; postępowanie:
- nawrót spowodowany nieprzestrzeganiem zaleceń lekarskich przez pacjenta: penicylina benzatynowa w jednym wstrzyknięciu domięśniowym,
- nawrót spowodowany nieskutecznym leczeniem penicyliną u nosiciela Streptococcus pyogenes: cefadroksyl przez 10 dni,
- nawrót bez zidentyfikowanej przyczyny: klindamycyna w 3 dawkach podzielonych przez 10 dni;
- w przypadku często nawracających stanów zapalnych gardła i migdałków podniebiennych warto rozważyć, czy pacjent ma wskazania do tonsillektomii:
- wskazania do tonsillektomii u dzieci:
- 7 lub więcej epizodów ostrych stanów zapalnych w ciągu ostatniego roku,
- 5 lub więcej epizodów rocznie w ciągu ostatnich 2 lat,
- 3 lub więcej epizodów rocznie w ciągu ostatnich 3 lat oraz co najmniej jedno z:
- wzrost ciepłoty ciała >38 oC,
- powiększone lub tkliwe węzły chłonne szyjne,
- nalot włóknikowy w kryptach migdałków podniebiennych,
- potwierdzenie zakażenia S. pyogenes w badaniu mikrobiologicznym,
- zastosowana antybiotykoterapia w przypadku potwierdzonego lub podejrzewanego zakażenia paciorkowcowego;
- w przypadku osób dorosłych nie ma dokładnych wytycznych, jednak przyjmuje się, że wskazaniem są powtarzające się kilka razy w ciągu roku epizody zapalenia migdałków powodujące absencję w pracy oraz przebyte powikłania poanginowe;
- tonsillektomia jest także rozważana w przypadku wystąpienia ropnia okołomigdałkowego oraz bezwzględnie wskazana w przypadku podejrzenia lub potwierdzenia nowotworu migdałka podniebiennego;
- wskazania do tonsillektomii u dzieci:
- powikłania nieleczonej anginy:
- ropień okołogardłowy – postępowanie: skierowanie do oddziału otolaryngologicznego i drenaż ropnia w szpitalu, antybiotykoterapia (amoksycylina/kwas klawulanowy, fenoksymetylopenicylina, metronidazol, klindamycyna),
- ropne zapalenie węzłów chłonnych szyjnych – postępowanie: antybiotykoterapia (amoksycylina, cefuroksym, klindamycyna),
- ropne zapalenie ucha środkowego i/lub wyrostka sutkowatego – postępowanie: antybiotykoterapia (amoksycylina, cefuroksym, klarytromycyna),
- ropne zapalenie zatok przynosowych – postępowanie: antybiotykoterapia (amoksycylina, cefuroksym, klarytromycyna, amoksycylina/kwas klawulanowy),
- gorączka reumatyczna, ostre kłębuszkowe zapalenie nerek (bardzo rzadko u dorosłych) – postępowanie: w przypadku podejrzenia należy skierować pacjenta do szpitala.
- W przypadku ostrych, podostrych nawracających lub przewlekłych zakażeniach górnych i dolnych dróg oddechowych możliwe jest zastosowanie terapii immunomodulującej – szczepionki zawierającej lizat bakterii powodujących zakażenia dróg oddechowych. Można stosować ją zarówno u dorosłych, jak i u dzieci.
2. Angina wirusowa – leczenie objawowe, choroba samoograniczająca się w ciągu 3-7 dni.
- Leczenie przeciwgorączkowe i przeciwbólowe: np. paracetamol, ibuprofen.
- Leczenie miejscowe: leki OTC, np. diklofenak – płyn do płukania gardła, benzydamina – tabletki do ssania.
- Nawadnianie: zapotrzebowanie na płyny – (należy pamiętać, że na każdy wzrost temperatury o 1 oC to wzrost zapotrzebowania płynów o 15%) – średnie dzienne zapotrzebowanie min. 2,5–3 l/dobę.
- Odpoczynek, unikanie klimatyzacji i suchych, ciepłych pomieszczeń – podrażnienie i wysychanie błon śluzowych.
3. Mononukleoza zakaźna – leczenie objawowe.
- Odpoczynek, unikanie urazów i wysiłku fizycznego.
- W razie konieczności leczenie przeciwbólowe, przeciwgorączkowe, GKS w przypadku obturacji górnych dróg oddechowych.
- Hospitalizacja może być wymagana w przypadku nasilonej splenomegalii, obrzęku gardła powodującego zaburzenia spożywania pokarmów lub znacznych zaburzeń w morfologii krwi.
Przykładowa wizyta
Wywiad
6-letni chłopiec zgłosił się z mamą do POZ z powodu nagłego bólu gardła utrudniającego przełykanie od wczoraj. Gorączka 38–38,5 °C, brak kaszlu i kataru, brak biegunki czy wysypki. Chłopiec bez chorób przewlekłych, szczepiony zgodnie z kalendarzem szczepień. W wywiadzie – kontakt z chorym w klasie tydzień wcześniej.
Badanie przedmiotowe
Stan ogólny dobry, wydolny krążeniowo i oddechowo. Temp. 38,2 °C. Skóra czysta, bez wykwitów. Gardło zaczerwienione, migdałki podniebienne symetrycznie powiększone, z nalotem ropnym. Węzły chłonne szyjne przednie niepowiększone, niebolesne. Brzuch miękki, bez powiększenia wątroby lub śledziony. Osłuchowo nad polami płucnymi symetryczny szmer pęcherzykowy. Masa ciała: 20 kg.
Zalecenia i leczenie
W skali Centora pacjent uzyskał 4 punkty. Wykonano szybki test antygenowy w kierunku Streptococcus pyogenes (PBHA) – wynik dodatni, co potwierdziło bakteryjną etiologię zapalenia gardła. Zalecono fenoksymetylopenicylinę 1 mln j.m. co 12 godzin (100 tys. j.m./kg/dobę) przez 10 dni.
Mamę chłopca poinformowano o konieczności regularnego przyjmowania leków przez cały okres zaleconego leczenia. Ponadto zalecono nawadnianie, odpoczynek, ibuprofen i leczenie miejscowe bólu gardła w razie potrzeby. W przypadku pogorszenia stanu zdrowia lub nieustępowania objawów konieczna jest konsultacja lekarska.
Kody ICD-10
Niektóre choroby zakaźne i pasożytnicze
Choroby układu oddechowego
Objawy, cechy chorobowe oraz nieprawidłowe wyniki badań klinicznych i laboratoryjnych niesklasyfikowane gdzie indziej
Referencje
- Gajewski, P. (2025). Interna Szczeklika 2025/2026 – mały poręcznik. Medycyna Praktyczna
- Dzierżanowska, D., & Nitsch-Osuch, A. (2025). Przewodnik antybiotykoterapii 2025, Alfa Medica Press Wydawnictwo.
- Hryniewicz, W., Albrecht, P. & Radzikowski, A. (2016). Rekomendacje postępowania w pozaszpitalnych zakażeniach układu oddechowego 2016, Warszawa.
- Randel A. (2011). AAO-HNS Guidelines for Tonsillectomy in Children and Adolescents. American family physician, 84(5), 566–573.
- Galluzzi, F., & Garavello, W. (2024). Treatment of Peritonsillar Abscess in Children: A Systematic Review. Journal of clinical medicine, 13(23), 7361. https://doi.org/10.3390/jcm13237361