Wyszukaj w publikacjach
Czop woskowinowy – czy konieczne jest skierowanie do poradni laryngologicznej?
Woskowina uszna (cerumen, woszczyna uszna) to naturalna substancja ochronna przewodu słuchowego zewnętrznego. Utrzymuje prawidłowe nawilżenie skóry ucha oraz stanowi barierę przed patogenami, wodą i ciałami obcymi. Jest wydalana na zewnątrz przewodu słuchowego podczas naturalnego procesu samooczyszczania ucha, który może zostać zaburzony przez różne czynniki, prowadząc do powstania czopu woskowinowego. Wówczas najczęstszym problemem zgłaszanym przez pacjentów jest niedosłuch, który może budzić niepokój i stanowić wyzwanie diagnostyczne dla lekarza. Jak skutecznie poradzić sobie z taką sytuacją kliniczną?
Kiedy i u kogo powstaje czop woskowinowy?
Typowy skład woskowiny usznej stanowią keratyna (około 60%), włosy oraz wydzielina gruczołów łojowych i woskowinowych zlokalizowanych w jednej trzeciej przewodu słuchowego zewnętrznego. Skład woskowiny może się różnić, determinując jej twardość. Zazwyczaj jest samoistnie wydalana z przewodu słuchowego dzięki ruchom żuchwy. Do zaburzenia tego procesu przyczynia się m.in.:
- wkładanie przedmiotów do przewodu słuchowego zewnętrznego – częste używanie patyczków higienicznych, słuchawek dousznych czy aparatów słuchowych powoduje przesuwanie woskowiny w głąb ucha;
- nieprawidłowości anatomiczne – zwężenia kanału słuchowego, egzostozy (wyrośla kostne) stanowią przeszkodę do migracji woskowiny na zewnątrz ucha;
- zmienność osobnicza – niektóre osoby produkują więcej woskowiny niż ogół populacji.
Obraz kliniczny czopu woskowiny usznej
Nadmierne nagromadzenie woskowiny często przebiega bezobjawowo. Jednak pacjenci z czopem woskowinowym mogą zgłaszać szereg dolegliwości, które ze względu na swoją niespecyficzność wymagają wykluczenia innych schorzeń. Objawy mogą nasilać się po kąpieli, ponieważ woda dostająca się do przewodu słuchowego powoduje rozmiękanie i zwiększenie objętości czopu woskowinowego.
Typowe objawy to:
- niedosłuch;
- zatkanie ucha – opisywane jako uczucie pełności w uchu lub zablokowania;
- świąd – dotyczy przewodu słuchowego zewnętrznego; często przyczynia się do pogorszenia stanu klinicznego, ze względu na wkładanie przedmiotów do ucha celem uśmierzenia uczucia swędzenia;
- otalgia – gdy czop woskowinowy uciska na błonę bębenkową;
- szumy uszne – opisywane jako dzwonienie lub buczenie w uchu;
- zawroty głowy – mogą być spowodowane uciskiem na błonę bębenkową lub odruchem przedsionkowo-ocznym wywołanym próbą usunięcia woskowiny;
- zakłócenie działania aparatu słuchowego – woskowina może zakłócać działanie aparatu słuchowego, a sam aparat może zaburzać naturalny mechanizm samooczyszczania ucha i sprzyjać gromadzeniu się woskowiny.
W rzadkich przypadkach mogą wystąpić również objawy wynikające z podrażnienia gałęzi usznej nerwu błędnego – kaszel lub nawet bradykardia.
Rozpoznanie czopa woskowinowego
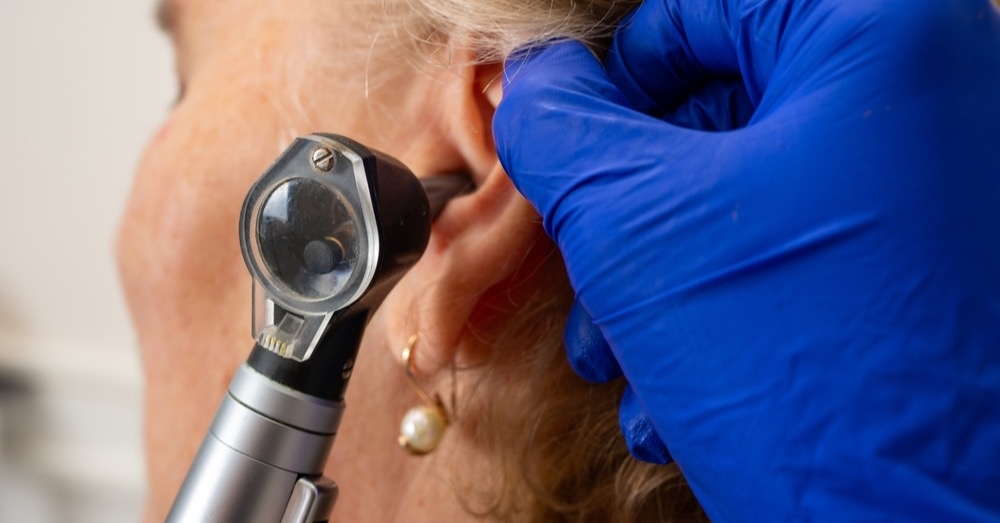
Rozpoznanie czopa woskowinowego opiera się przede wszystkim na otoskopii, która umożliwia ostateczne potwierdzenie lub wykluczenie jego obecności. W diagnostyce różnicowej należy uwzględnić m.in. obecność ciała obcego czy zapalenie ucha środkowego.
Czop woskowinowy występuje szczególnie często u osób starszych, pacjentów z opóźnieniem rozwoju umysłowego oraz użytkowników aparatów słuchowych, stanowiąc u nich częstą przyczynę niedosłuchu. Z tego powodu u tych osób zaleca się regularną ocenę pod kątem obecności czopa woszczyny. U pacjentów z aparatem słuchowym badanie otoskopowe powinno być wykonywane co około 3–6 miesięcy.
Czop woskowinowy – jakie są dostępne metody terapii?
Woskowina uszna posiada właściwości bakteriobójcze, ochronne i nawilżające, dlatego u pacjentów bez objawów można odstąpić od leczenia i zastosować strategię obserwacji. Jeśli występują objawy, można zastosować:
- płukanie ucha (irygację),
- ręczne usuwanie woskowiny,
- środki rozpuszczające woskowinę.
Irygacja ucha
Płukanie ucha zazwyczaj wykonuje się za pomocą strzykawki i 0,9% roztworu NaCl (lub wody), pamiętając, aby temperatura podawanego płynu była zbliżona do temperatury ciała pacjenta z uwagi na możliwość wywołania efektu kalorycznego. Ciśnienie płynu indukowane przez strzykawkę jest bezpieczne dla zdrowej błony bębenkowej. Strumień wody kieruje się delikatnie wzdłuż ściany przewodu słuchowego, a nie bezpośrednio na błonę bębenkową.
Irygacja jest przeciwwskazana w przypadku zapalenia ucha zewnętrznego, widocznej perforacji błony bębenkowej lub jej podejrzenia, po operacjach usznych, a także gdy występują wady anatomiczne kanału słuchowego. Należy zatem upewnić się, że w otoskopie uwidoczniono błonę bębenkową i nie ma w niej perforacji. Po wypłukaniu uszu można rozważyć zakwaszenie kanału słuchowego, np. kroplami zawierającymi kwas octowy, aby zapobiec infekcjom.
Do powikłań irygacji ucha zalicza się m.in.:
- ból ucha,
- podrażnienie kanału słuchowego,
- zapalenie ucha zewnętrznego,
- szumy uszne,
- zawroty głowy.
Ręczne usuwanie woskowiny
Jeśli irygacja jest przeciwwskazana, należy zastosować ręczne usuwanie woskowiny. Procedura ta nie powoduje powikłań, które występują po płukaniu ucha. Jest wykonywana przez specjalistów laryngologii – wystaw e-skierowanie do poradni otolaryngologicznej.
Środki rozpuszczające woskowinę
To najmniej inwazyjna metoda usunięcia czopa woskowinowego. Możliwa do przeprowadzenia w warunkach domowych. Istnieją trzy rodzaje preparatów:
- wodne, np. sól fizjologiczna;
- olejowe, np. oliwa z oliwek;
- niewodne (nieolejowe), np. nadtlenek mocznika.
Badania nie wykazywały przewagi jednego rodzaju środka rozpuszczającego woskowinę nad innymi. Są przeciwwskazane u pacjentów z aktywnym zapaleniem kanału słuchowego oraz w przypadku podejrzenia perforacji błony bębenkowej. Kuracja trwa zwykle kilka dni. Preparaty mogą podrażniać skórę kanału słuchowego, przejściowo powodować niedosłuch i zawroty głowy.
Często stosuje się więcej niż jedną metodę, aby zwiększyć skuteczność leczenia, np. podanie środka zmiękczającego woszczynę na 15 minut przed irygacją ucha. Nie ma dowodów naukowych na większą skuteczność którejś z powyższych metod.
Czy można zapobiec powstawaniu czopa woszczyny?
W zależności od rodzaju czynnika, który doprowadził do zaistnienia blokady przewodu słuchowego zewnętrznego przez woskowinę, zaleca się:
- unikanie stosowania patyczków higienicznych lub innych przedmiotów do czyszczenia ucha;
- zapobiegawcze stosowanie środków zmiękczających woszczynę – szczególnie u osób z tendencją do powstawania czopa, m.in. osób stosujących aparaty słuchowe;
- odradzanie pacjentom świecowania uszu – badania wykazały nieskuteczność tego zabiegu kosmetycznego w usuwaniu woskowiny oraz wysokie ryzyko powikłań;
- zdejmowanie aparatu słuchowego na 8 godzin dziennie – ogranicza to gromadzenie się woskowiny w przewodzie słuchowym zewnętrznym.
Kiedy skierować pacjenta do poradni laryngologicznej?
Skierowanie pacjenta do otolaryngologa jest wskazane, gdy:
- nie uzyskano efektów leczenia – użycie miejscowych środków zmiękczających woskowinę oraz irygacja nie doprowadziły do usunięcia czopa;
- objawy utrzymują się – jeżeli po usunięciu woskowiny utrzymują się objawy sprzed zabiegu;
- pacjent rozwinął powikłania podczas zabiegu – silny ból, zawroty głowy mogą wskazywać np. na istnienie przetoki perylimfatycznej;
- pacjent nie współpracuje – w przypadku małych dzieci lub osób z zaburzeniami neuropoznawczymi;
- występują czynniki uniemożliwiające zastosowanie irygacji i środków miejscowych – m.in. nietypowa anatomia, perforacja błony bębenkowej, pacjenci po operacji usznej lub radioterapii okolicy ucha.
Rozważ skierowanie do poradni specjalistycznej, jeśli pacjent jest obarczony większym ryzykiem powikłań zabiegu usuwania czopa woszczyny, czyli osób z chorobami współistniejącymi, m.in. pacjentów HIV, cukrzyków, po chemioterapii czy z hemofilią.
Podsumowanie
Czop woskowinowy, choć niegroźny, nie powinien być bagatelizowany. Otoskopia pozwala na zakwalifikowanie pacjenta do skutecznego i bezpiecznego zabiegu irygacji ucha. Należy jednak pamiętać, że woskowina jest naturalną substancją ochronną i nie zawsze wymaga usunięcia. Decyzja o konieczności interwencji oraz wybór metody powinien być dostosowany do indywidualnych potrzeb pacjenta. W razie wątpliwości terapeutycznych, celem zagwarantowania pacjentom najlepszych wyników leczenia i bezpieczeństwa, należy nawiązać współpracę ze specjalistą otorynolaryngologii.
Źródła
- Schwartz, S. R., Magit, A. E., Rosenfeld, R. M., Ballachanda, B. B., Hackell, J. M., Krouse, H. J., Lawlor, C. M., Lin, K., Parham, K., Stutz, D. R., Walsh, S., Woodson, E. A., Yanagisawa, K., & Cunningham, E. R., Jr (2017). Clinical Practice Guideline (Update): Earwax (Cerumen Impaction). Otolaryngology--head and neck surgery : official journal of American Academy of Otolaryngology-Head and Neck Surgery, 156(1_suppl), S1–S29. https://doi.org/10.1177/0194599816671491
- NICE. (2019, July 10). Overview Hearing loss in adults Quality standards NICE. https://www.nice.org.uk/guidance/qs185 [ostatni dostęp: 19.07.2025 r.]
- MedlinePlus Medical Encyclopedia. (2024, May 2). Ear wax. https://medlineplus.gov/ency/article/000979.htm [ostatni dostęp: 19.07.2025 r.]
- Sevy, J. O., Hohman, M. H., & Singh, A. (2023, March 1). Cerumen impaction removal. StatPearls - NCBI Bookshelf. https://www.ncbi.nlm.nih.gov/books/NBK448155/ [ostatni dostęp: 19.07.2025 r.]