Wyszukaj w poradnikach
Róża
Krótka teoria
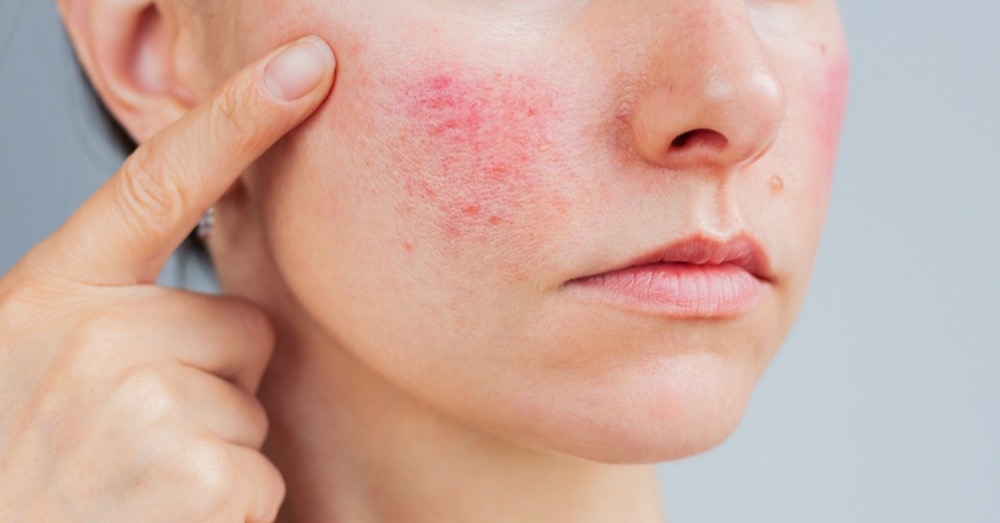
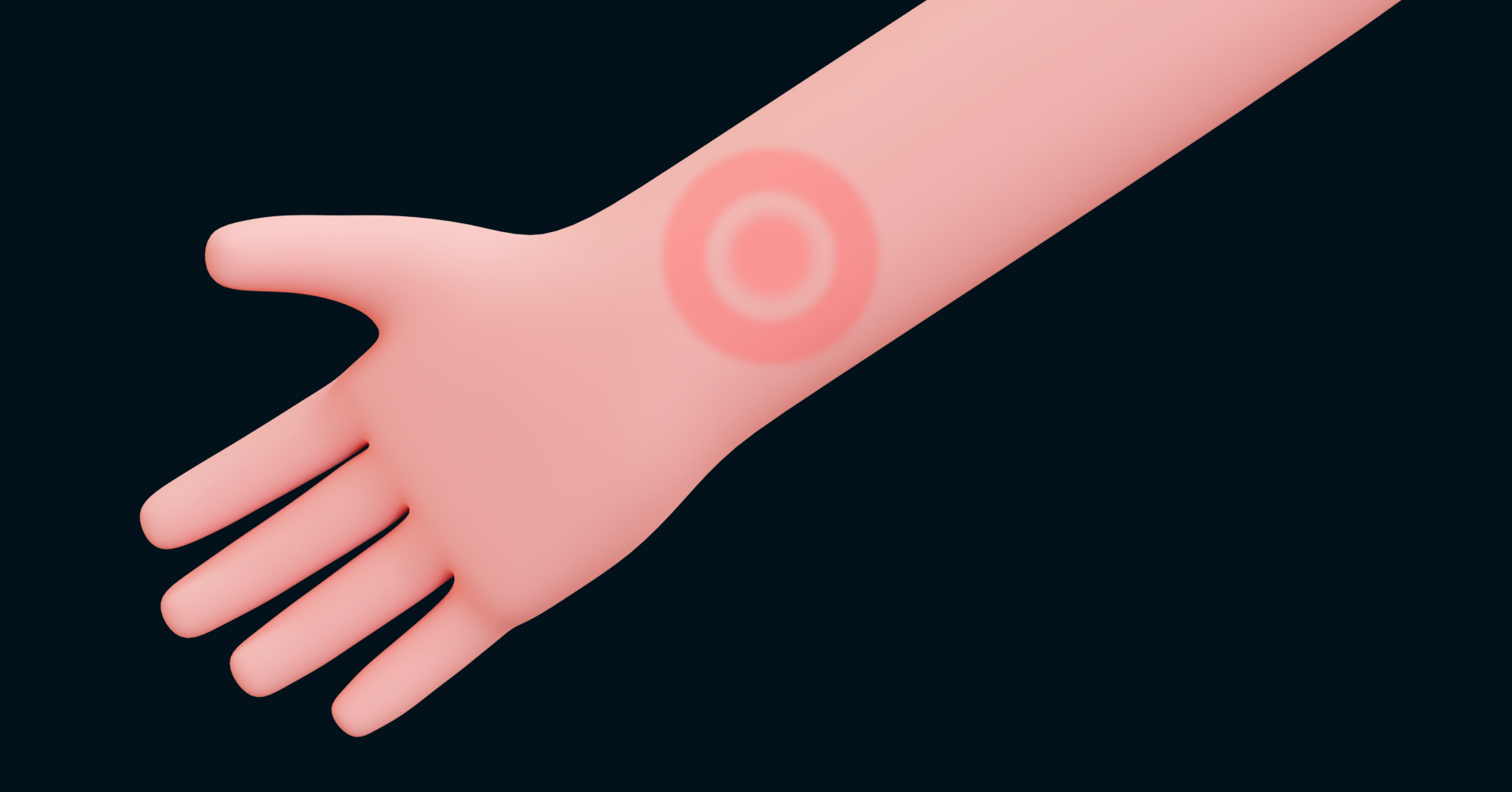
Róża to ostre bakteryjne zakażenie skóry i tkanki podskórnej, najczęściej wywoływane przez paciorkowce β-hemolizujące grupy A (Streptococcus pyogenes). Charakteryzuje się szybkim początkiem, dynamicznym przebiegiem oraz wyraźnymi objawami ogólnoustrojowymi, takimi jak gorączka, dreszcze i złe samopoczucie. Do zakażenia dochodzi zwykle poprzez uszkodzoną skórę (np. zadrapania, ukąszenia owadów), a patogen szerzy się wzdłuż naczyń chłonnych.
Najczęstsza lokalizacja zmian to:
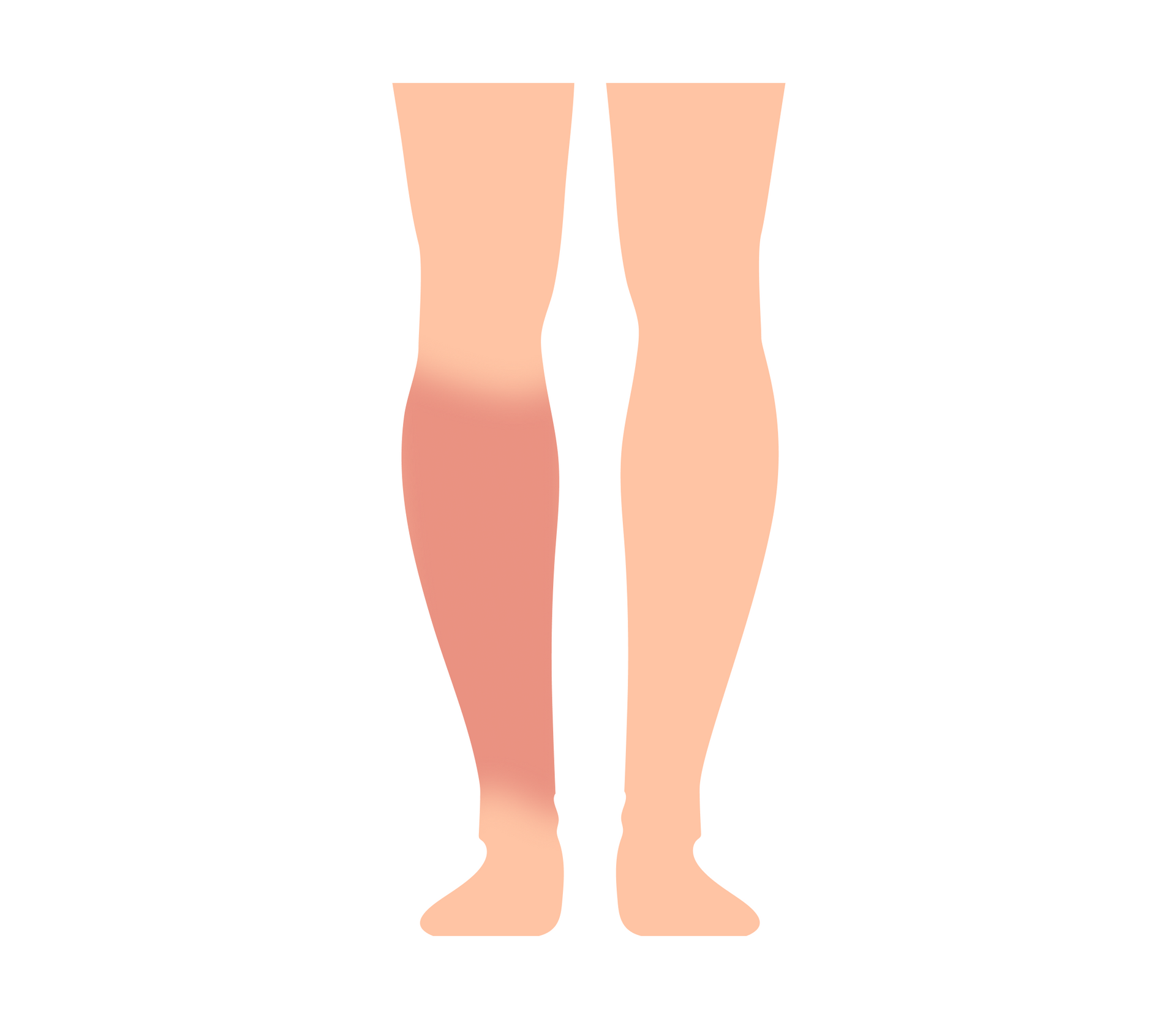
- kończyny dolne – ponad 80% wszystkich przypadków dotyczy właśnie tej okolicy; u osób starszych i pacjentów z przewlekłymi chorobami (np. cukrzycą, niewydolnością żylną, otyłością) zmiany na podudziach są szczególnie częste;
- twarz – druga co do częstości lokalizacja; zajęcie nosa lub okolicy oczu zwiększa ryzyko powikłań wewnątrzczaszkowych;
- kończyny górne – rzadsze miejsce zajęcia, zwykle u kobiet po mastektomii z usunięciem węzłów chłonnych;
- inne lokalizacje (rzadko) – tułów, pośladki; zmiany występują w szczególnych sytuacjach, np. przy ciężkim obrzęku lub immunosupresji.
Róża nawrotowa to postać choroby charakteryzująca się występowaniem kolejnych epizodów zakażenia w tej samej lokalizacji.
Róża – charakterystyka
| Objawy ogólnoustrojowe | Zmiany skórne |
|---|---|
gorączka i dreszcze nudności i wymioty złe samopoczucie powiększone, tkliwe węzły chłonne | żywoczerwone, obrzęknięte, wyraźnie odgraniczone od skóry zdrowej |
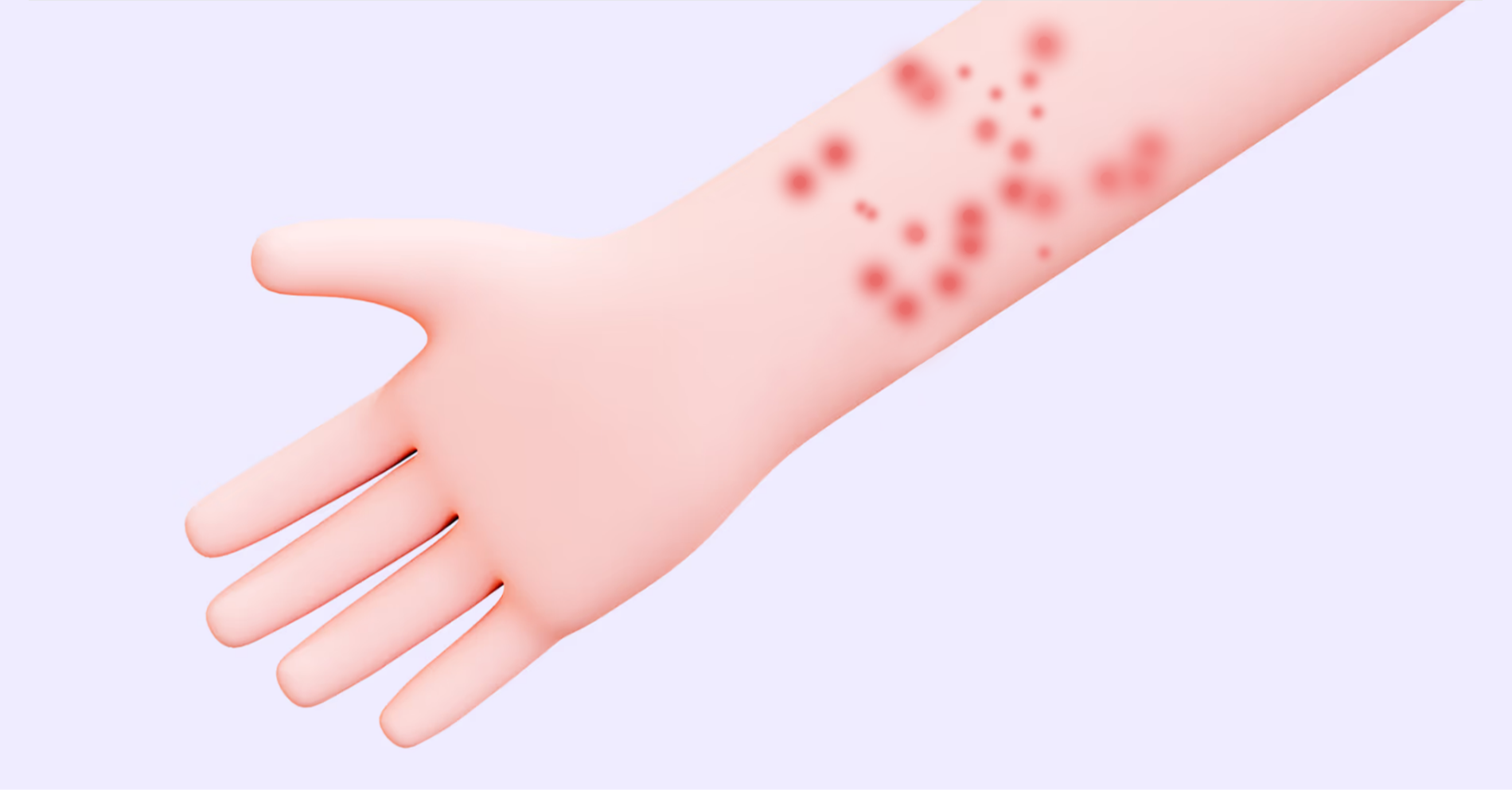
Postacie róży:
- róża pęcherzowa – charakteryzuje się obecnością dużych (>1 cm), wiotkich pęcherzy, które początkowo zawierają klarowny płyn surowiczy, a z czasem ich zawartość staje się mętna lub krwista;
- róża krwotoczna – wyróżnia się obecnością wybroczyn w obrębie rumienia lub w jego bliskim sąsiedztwie;
- róża zgorzelinowa – zwykle przebiega z nadkażeniem bakteriami beztlenowymi i obejmuje głębsze warstwy skóry oraz tkanki podskórnej; typowa jest martwica tkanek oraz wyraźna, nasilona odpowiedź zapalna organizmu, a stan ogólny pacjenta w tej postaci jest zdecydowanie cięższy niż w innych wariantach róży.
Grupy pacjentów szczególnie narażonych na rozwój róży:
- osoby z przewlekłym obrzękiem kończyn, np. po mastektomii, zakrzepicy żył głębokich czy w przebiegu niewydolności żylnej;
- pacjenci z cukrzycą, szczególnie przy współistniejących uszkodzeniach skóry i neuropatii;
- osoby z otyłością, gdzie utrudniony odpływ chłonki i większa podatność skóry na urazy zwiększają ryzyko zakażenia;
- chorzy z przewlekłymi owrzodzeniami podudzi, zwłaszcza o etiologii żylnej;
- osoby z grzybicą stóp i paznokci, stanowiącą wrota zakażenia dla bakterii;
- pacjenci z zapalnymi chorobami skóry przebiegającymi ze świądem, jak egzema czy atopowe zapalenie skóry;
- osoby zaniedbujące higienę osobistą, zwłaszcza w obrębie stóp;
- osoby zażywające dożylnie narkotyki, u których często występują mikrourazy skóry;
- osoby starsze z wielochorobowością – przewlekłe choroby układu krążenia, układu limfatycznego, a także upośledzona odporność zwiększają podatność na zakażenie.
Wywiad
- Kiedy pojawiły się pierwsze objawy? – róża charakteryzuje się nagłym początkiem; ustalenie czasu wystąpienia objawów pomaga w różnicowaniu z innymi schorzeniami o przewlekłym przebiegu.
- Czy występowały wcześniej podobne epizody? – nawrotowość jest częsta, zwłaszcza przy współistniejącym przewlekłym obrzęku, niewydolności żylnej lub cukrzycy; informacja o nawrotach pomaga zaplanować dalsze postępowanie, w tym profilaktykę nawrotów.
- Czy występują dolegliwości ogólne (gorączka, dreszcze, wymioty)? – obecność objawów ogólnych świadczy o poważniejszym przebiegu choroby i może wskazywać na konieczność hospitalizacji.
- Czy występują czynniki ryzyka (przewlekły obrzęk, cukrzyca, niewydolność żylna, przebyte urazy)? – obecność tych czynników predysponuje do zachorowania i zwiększa ryzyko nawrotów.
- Czy ostatnio doszło do urazu skóry lub ukąszenia owadów? – nawet niewielkie uszkodzenia skóry mogą stanowić wrota zakażenia, zwłaszcza w przypadku przewlekłego obrzęku.
- Czy pacjent stosuje leki, które mogą predysponować do obrzęków (np. blokery kanału wapniowego)? – leki takie mogą sprzyjać rozwojowi zakażenia przez wtórne zaburzenia krążenia limfatycznego.
- Czy pacjent choruje na inne przewlekłe choroby (cukrzyca, nadciśnienie, otyłość)? – choroby współistniejące wpływają na przebieg i rokowanie w róży oraz mogą wydłużać czas leczenia.
- Czy wcześniej stosowano antybiotykoterapię? Jeśli tak, jaką? – istotne dla oceny ryzyka zakażenia szczepami opornymi na leczenie.
- Czy pacjent podróżował ostatnio lub miał kontakt z wodą (kąpieliska, baseny)? – kontakt z wodą może wskazywać na możliwość zakażenia innymi drobnoustrojami.
Uwaga! Czerwona flaga!
- Pojawienie się zmian pęcherzowych, wybroczyn lub martwicy skóry, nasilonego obrzęku lub podejrzenie zakażenia głębszych struktur (ropień, ropowica, zgorzel) – stanowi wskazanie do hospitalizacji i poszerzonej diagnostyki obrazowej oraz wdrożenia leczenia chirurgicznego w razie potrzeby.
- Podejrzenie sepsy – objawiające się tachykardią, hipotensją, zaburzeniami świadomości lub przyspieszonym oddechem – wymaga natychmiastowego wezwania ZRM i pilnej hospitalizacji.
- Zajęcie okolicy oczu lub nosa – ze względu na ryzyko poważnych powikłań wewnątrzczaszkowych – wymaga pilnej konsultacji specjalistycznej i leczenia szpitalnego.
- Brak poprawy lub progresja zmian skórnych po 48–72 godzinach prawidłowo prowadzonej antybiotykoterapii – jest wskazaniem do ponownej oceny klinicznej, diagnostyki w kierunku powikłań i rozważenia leczenia szpitalnego.
Ocena kliniczna
Obowiązuje ogólne badanie internistyczne, jednak warto zwrócić uwagę na odchylenia typowe dla róży.
1. Stan ogólny:
- pomiar ciśnienia tętniczego,
- pomiar temperatury – często wysoka gorączka (>38 °C).
2. Zmiany skórne:
Charakterystyka skóry w miejscu zakażenia:
- żywoczerwona, błyszcząca, napięta,
- obrzęknięta, bolesna w badaniu palpacyjnym,
- wyraźnie odgraniczona od skóry zdrowej,
- niekiedy obecne drobne wybroczyny przypominające osutkę płoniczą.
Objawy zajęcia naczyń chłonnych:
- widoczne linijne smugi zapalne wzdłuż przebiegu naczyń chłonnych („pręgi”).
3. Ocena węzłów chłonnych:
- najczęściej powiększone i tkliwe są węzły pachwinowe.
4. Ocena ewentualnych powikłań:
- obecność pęcherzy (>1 cm) z treścią surowiczą, mętną lub krwistą – postać pęcherzowa,
- wybroczyny w obrębie rumienia – postać krwotoczna,
- martwica skóry i tkanki podskórnej – postać zgorzelinowa,
- objawy ropowicy (ból, chełbotanie) lub tworzenie się ropni,
- oznaki zakrzepicy (obrzęk, ból kończyny).
Postępowanie diagnostyczne
Rozpoznanie róży opiera się przede wszystkim na obrazie klinicznym. W typowych przypadkach, u pacjentów w stanie ogólnym stabilnym, nie ma konieczności wykonywania dodatkowych testów diagnostycznych. Można jednak rozważyć badania, takie jak:
- morfologia krwi obwodowej (leukocytoza),
- CRP (zwykle podwyższone).
W procesie diagnostycznym konieczne jest wykluczenie innych przyczyn rumienia skóry i objawów ogólnych m.in.:
- cellulitis – różni się głębszym naciekiem zapalnym, brakiem ostrego odgraniczenia zmiany, zazwyczaj brak cech szerzenia się zakażenia naczyniami chłonnymi;

- zakrzepica żył głębokich (DVT) – obrzęk i ból kończyny, bez wyraźnego rumienia;
- rumień guzowaty – bolesne guzki zapalne w tkance podskórnej;
- kontaktowe zapalenie skóry – świąd, wywiad wskazujący na ekspozycję na alergen lub substancję drażniącą.
Zalecenia
Antybiotykoterapia
W postaci łagodnej stosuje się preparaty doustne:
- penicylina fenoksymetylowa p.o. 1,0-1,5 mln j.m. co 8 godzin,
- w przypadku natychmiastowej nadwrażliwości na penicyliny wskazana jest klindamycyna 0,3-0,45 g co 6-8 godzin lub wankomycyna,
- cefadroksyl 0,5 g co 12 godz [3].
W postaciach ciężkich konieczne może być leczenie parenteralne.
Leczenie objawowe
- miejscowe okłady chłodzące – unikanie stosowania opatrunków uciskowych,
- uniesienie kończyny w celu zmniejszenia obrzęku,
- leczenie przeciwbólowe i przeciwgorączkowe – paracetamol lub niesteroidowe leki przeciwzapalne.
Leczenie chirurgiczne
Może być konieczne w przypadku powikłań takich jak ropień, ropowica, zgorzel.
Zapobieganie nawrotom
W przypadkach nawrotowej róży (≥2 epizody w ciągu ostatnich 3 lat pomimo stosowania metod nieinwazyjnych) rozważyć:
- penicylinę fenoksymetylową p.o. 250 mg co 12 godzin codziennie,
- benzylopenicylinę benzatynową i.m. 2,4 mln j.m. co 4 tygodnie.
Terapia i profilaktyka zmian skórnych
- Owrzodzenia żylakowe podudzi — regularne opracowywanie i leczenie owrzodzeń, poprawa ukrwienia i kontrola stanu skóry w obrębie podudzi.
Redukcja obrzęków
- Po epizodach zakrzepicy żył głębokich — wdrożenie systematycznego stosowania pończoch uciskowych w odpowiednio dobranym stopniu ucisku.
- Po mastektomii — prowadzenie ukierunkowanej rehabilitacji kończyny górnej, w tym ćwiczeń poprawiających odpływ chłonki i stosowanie metod drenażu limfatycznego, by zapobiegać przewlekłemu obrzękowi.
Przykładowa wizyta
Przykładowa wizyta
Wywiad
Pacjentka (lat 64) zgłosiła się do lekarza rodzinnego z powodu nagłego zaczerwienienia i bólu lewej łydki, trwających od około 24 godzin. Objawom miejscowym towarzyszą dreszcze i gorączka do 38,5 °C. W wywiadzie przewlekła niewydolność żylna. Alergie neguje. Pacjentka nie pali tytoniu, okazjonalnie spożywa alkohol.
Badanie przedmiotowe
Stan ogólny średni. Pacjentka przytomna, w logicznym kontakcie. Skóra lewej łydki żywoczerwona, błyszcząca, ucieplona, wyraźnie odgraniczona od skóry zdrowej, bolesna przy palpacji. Obwód łydki lewej zwiększony o 2 cm w porównaniu do strony prawej. Węzły chłonne pachwinowe powiększone i bolesne. Osłuchowo nad polami płucnymi szmer pęcherzykowy prawidłowy. Tony serca czyste, rytm miarowy 88/min. Ciśnienie tętnicze 135/80 mmHg. Brzuch miękki, niebolesny, perystaltyka zachowana. Neurologicznie bez odchyleń.
Zalecenia i leczenie
Postawiono rozpoznanie: róża kończyny dolnej lewej (erysipelas). Zalecono:
- antybiotykoterapię empiryczną: penicylina fenoksymetylowa 1,5 mln IU co 8 godzin doustnie przez 7 dni; w przypadku braku poprawy po 48 godzinach – kontrola i ewentualna modyfikacja leczenia;
- leczenie objawowe: paracetamol 500 mg do 1 g co 6 godzin w razie gorączki lub bólu;
- chłodne, jałowe okłady z 0,9% NaCl na zmienione chorobowo miejsce;
- elewację kończyny dolnej lewej w celu redukcji obrzęku;
- unikanie wysiłku fizycznego do czasu ustąpienia objawów ostrego zapalenia;
- ścisłą obserwację w kierunku powikłań: nasilenie bólu, powiększenie obszaru zmian, objawy ogólne pogorszenia stanu zdrowia.
Kody ICD-10
Wybrane choroby zakaźne i pasożytnicze
Referencje
- Gajewski, P. (2024). Interna Szczeklika 2024/2025 – mały podręcznik.
- Bartholomeeusen, S., Vandenbroucke, J., Truyers, C., & Buntinx, F. (2007). Epidemiology and comorbidity of erysipelas in primary care. Dermatology (Basel, Switzerland), 215(2), 118–122. https://doi.org/10.1159/000104262
- Dzierżanowska-Fangrat, K. (2025). Przewodnik antybiotykoterapii 2025. Alfa-Medica Press.