Wyszukaj w poradnikach
Osteoporoza
Krótka teoria
Osteoporoza jest układową chorobą szkieletu, dla której charakterystyczne jest zwiększone ryzyko złamań kości w następstwie zmniejszenia ich odporności mechanicznej. Odporność ta zależy od gęstości mineralnej i jakości kości [1].
Na świecie 22,1% kobiet i 6,1% mężczyzn powyżej 50. roku życia zmaga się na co dzień z osteoporozą, w Polsce to nawet 2,1 mln pacjentek i pacjentów [2].
Zwyczajowo osteoporozę dzieli się na pierwotną, która dotyczy kobiet po menopauzie i mężczyzn w podeszłym wieku oraz wtórną, stanowiącą powikłanie innych chorób lub działanie niepożądane pewnych grup leków – tutaj szczególną uwagę warto zwrócić na glikokortykosteroidy (GKS) [1]. Dzieci również mogą być dotknięte tą chorobą, najczęściej postacią wtórną.
Wywiad
Osteoporoza przebiega bezobjawowo do momentu wystąpienia złamania, typowo niskoenergetycznego, np. powstałego po upadku z wysokości własnego ciała lub samoistnego, bez typowego mechanizmu urazowego [1].
- Czy pacjentka jest w wieku pomenopauzalnym? Czy występują inne stany związane z niedoborem hormonów płciowych? - niskie stężenie hormonów płciowych stanowi czynnik ryzyka osteoporozy [1];
- Czy w rodzinie występowały przypadki osteoporozy lub złamania BKKU? – złamanie BKKU sugeruje predyspozycję rodzinną do występowania osteoporozy [1];
- Czy doszło do złamania w typowej dla osteoporozy lokalizacji? – obecność takiego złamania w wywiadzie jest bezwzględnym wskazaniem do dalszej diagnostyki i kompleksowego leczenia, w tym farmakologicznego [3].
- Czy w ostatnim czasie częściej dochodziło do upadków? – upadki z własnej wysokości są częstą przyczyną złamań osteoporotycznych; należy pamiętać również o lekach, które zwiększają ryzyko upadków, szczególnie wśród osób w starszym wieku, np. benzodiazepiny, leki nasenne, leki hipotensyjne, haloperidol [4].
- Na co pacjent choruje przewlekle?– schorzenia, w przebiegu których można spodziewać się osteoporozy, to między innymi nadczynność tarczycy, nadczynność przytarczyc, cukrzyca typu 1 i 2, przewlekła choroba nerek, zespół nerczycowy, POChP, szpiczak plazmocytowy, białaczka szpikowa, chłoniaki [1].
- Czy pacjent ma stwierdzone zaburzenia wchłaniania z przewodu pokarmowego? – osteoporoza może dotyczyć też osób żywionych pozajelitowo, cierpiących na zaburzenia wchłaniania, np. celiakię; stan po operacji bariatrycznej, resekcji żołądka lub jelit, niedożywienie [1].
- Czy pacjent pali papierosy, nadużywa alkoholu, spożywa nadmierne ilości kawy i prowadzi siedzący tryb życia? – są to związane ze stylem życia czynniki ryzyka rozwoju osteoporozy [1].
Jakie leki pacjent przyjmuje na stałe? – należy zwrócić uwagę na glikokortykosteroidy (GKS), hormony tarczycy w dużych dawkach, leki przeciwpadaczkowe (fenobarbital, fenytoina, karbamazepina), antagonistów wit. K (acenokumarol, warfaryna), inhibitory pompy protonowej. U mężczyzn należy dodatkowo zapytać o leczenie raka prostaty, w szczególności terapię supresji androgenowej – jest to istotny czynnik ryzyka szybkiej utraty masy kostnej i złamań [1,10].
Ocena kliniczna pacjenta
Według zaktualizowanych w 2022 roku zaleceń postępowania diagnostycznego i leczniczego w osteoporozie, wszystkie osoby ze zwiększonym ryzykiem złamań powinny być poddane badaniu przesiewowemu w celu indywidualnej oceny i określenia ryzyka jako:
- bardzo wysokiego,
- wysokiego,
- średniego,
- niskiego.
Ustalenie występujących u pacjenta czynników ryzyka złamań i wstępne określenie skali tego ryzyka leży w zakresie obowiązków lekarzy i pielęgniarek POZ, jak również ortopedów-traumatologów, geriatrów, specjalistów rehabilitacji, koordynatorów szpitalnych i fizjoterapeutów. Takie zalecenia są wynikiem niepokojących danych epidemiologicznych dotyczących osteoporozy w Polsce, zwłaszcza te wskazujące na bardzo ograniczone działania terapeutyczne w tej grupie chorych (ang. treatment gap).
Podczas wizyty obowiązuje pełne badanie internistyczne, ukierunkowane pod kątem danych z wywiadu.
Osteoporoza przez wiele lat może przebiegać bezobjawowo, dlatego u pacjentów z grup ryzyka (kobiety w wieku >50. r.ż, niska masa ciała, nikotynizm, złamania w wywiadzie, sterydoterapia systemowa obecnie lub w przeszłości) zachowaj szczególną czujność [8]:
- ocena stanu odżywienia, BMI <18 kg/m2 również stanowi czynnik ryzyka osteoporozy [1];
- pomiar wzrostu – jeżeli ubytek wynosi więcej niż 4 cm, należy zlecić wykonanie zdjęcia RTG kręgosłupa w odcinku piersiowym i lędźwiowym w projekcji AP i bocznej;
- zdjęcia RTG kręgosłupa zawsze warto ocenić pod kątem możliwego złamania trzonów kręgów, np. przy okazji poszukiwania przyczyny bólu w odcinku lędźwiowym, co jest częstą przyczyną zgłaszania się pacjentów do POZ;
- ryzyko upadków oraz ogólną sprawność można ocenić np. testem „wstań i idź”; wynik to czas [s], w którym pacjent wykonuje zadanie; interpretacja wyniku [9]:
- <10 s – norma;
- 14 s – duże ryzyko upadków;
- 10–19 s – pacjent może samodzielnie wychodzić na zewnątrz, nie potrzebuje sprzętu pomocniczego do chodzenia, samodzielny w większości czynności dnia codziennego, wskazana pogłębiona ocena ryzyka upadków, np. testem Tinetti POMA;
- 20–29 s – częściowo ograniczona sprawność funkcjonalna, wskazana bardziej szczegółowa ocena;
- ≥30 s – znacznie ograniczona sprawność funkcjonalna, nie może sam wychodzić na zewnątrz, zalecany sprzęt pomocniczy do chodzenia, wymaga pomocy przy prawie każdej aktywności;
- przebieg testu:
- pacjent wstaje z krzesła;
- pokonuje w normalnym tempie dystans 3 metrów po płaskim terenie;
- na końcu dystansu obraca się, wraca do krzesła i siada.
Uwaga! Czerwona flaga!
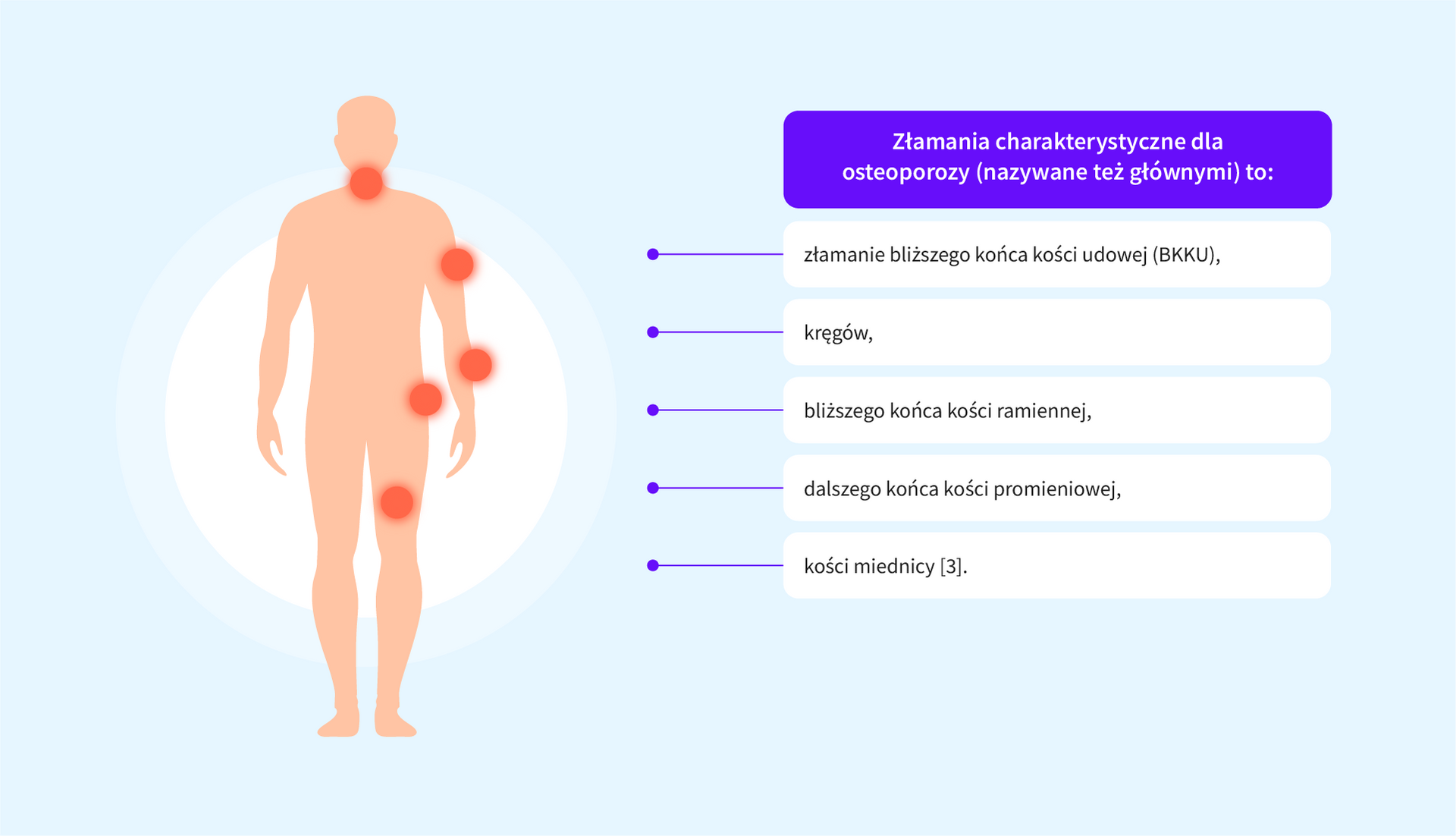
- Złamanie trzonu kręgu – może być złamaniem samoistnym i przebiegać bezobjawowo (nawet 50%), ale w jego przebiegu czasem stwierdza się objawy takie jak [1, 5, 6]:
- ostry ból pleców, brzucha, który może promieniować do szyi; często bez uchwytnej przyczyny w wywiadzie – nawet 70% takich złamań powstaje po minimalnym urazie, takim jak dźwiganie czy kichnięcie;
- objawy neurologiczne – neuropatia spowodowana uciskiem złamanego trzonu na korzenie nerwowe;
- pogłębienie kifozy piersiowej;
- obniżenie wzrostu i tzw. „wdowi garb”;
- w przypadku złamania w odcinku lędźwiowym, objawy różnicuj m.in. z kolką nerkową.
- Złamanie bliższego końca kości udowej – drugie co do ciężkości złamanie osteoporotyczne; roczna śmiertelność sięga 30%, a nawet 50% osób pozostaje niesamodzielne lub z ograniczoną sprawnością [1, 5]. Konieczne jest leczenie operacyjne. U takich pacjentów można zaobserwować [7]:
- ostry ból w rejonie pachwiny z ograniczeniem ruchomości w stawie biodrowym;
- optyczne skrócenie długości kończyny z rotacją na zewnątrz.
Badania pomocnicze
Osteoporoza może rozwinąć się na tle innych chorób (patrz wyżej), dlatego warto ocenić stan ich wyrównania, oznaczając między innymi:
- stężenie HbA1c w przypadku cukrzycy typu 1 i 2;
- stężenie TSH, fT4 w przypadku nadczynności i niedoczynności tarczycy;
- stężenie kreatyniny, UACR + wyliczona wartość eGFR (z wykorzystaniem wzoru CKD-EPI, MDRD) w przypadku przewlekłej choroby nerek;
- stężenie wapnia zjonizowanego w przypadku nadczynności przytarczyc (oznaczenie parathormonu nie jest możliwe w warunkach POZ);
- markery kościotworzenia (PINP) i resorpcji kostnej (CTX) – używane raczej w monitorowaniu leczenia oraz w dodatkowej ocenie ryzyka złamań; badania nie znajdują się w koszyku POZ; nie powinno się opierać rozpoznania na ich podstawie [1, 3];
- w przypadku osteoporozy wtórnej, w badaniach obecne będą odchylenia charakterystyczne dla choroby podstawowej [1].
Badania obrazowe:
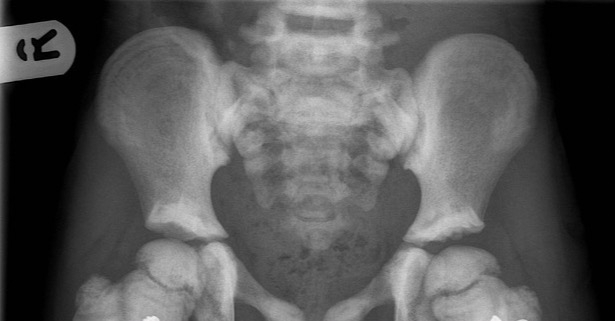
- RTG – charakterystyczne dla osteoporozy zmiany to m.in: zmniejszona gęstość kości, ścieńczenie warstwy korowej kości długich, zanik beleczkowania poziomego. RTG służy też do obrazowania złamań [1].

Leczenie rozpocznij w momencie postawienia rozpoznania oraz jeśli stwierdzisz:
- bezwzględne ryzyko złamania w ciągu kolejnych 10 lat >10%;
- T-score <-1,5 SD dla BMD BKKU, szyjki kości udowej lub lędźwiowego odcinka kręgosłupa u pacjentów leczonych przewlekle GKS podawanymi ogólnoustrojowo.
Zalecenia
Zainicjowanie leczenia, zwłaszcza w przypadku złamań niskoenergetycznych, powinno być wdrażane przez lekarzy POZ lub w przypadku świeżych urazów, po zaopatrzeniu ortopedycznym/chirurgicznym lub w ambulatoriach.
U pacjentów w grupie ryzyka należy wprowadzić działania profilaktyczne i postępowanie niefarmakologiczne [1,3,8]:
- suplementację wit. D3, wapnia (dawka ok. 800–1200 mg/d), np. Calperos 1000 mg,
- podaż magnezu na poziomie >300 mg/d,
- podaż białka na poziomie ok. 1,2 g/kg m.c./d (chyba że jest to przeciwwskazane ze względu na inne choroby przewlekłe m.in. PChN),
- utrzymanie prawidłowej masy ciała – BMI w zakresie 18,5–25 kg/m2,
- systematyczne uprawianie rekreacyjnej aktywności fizycznej,
- zaprzestanie palenia papierosów, picia alkoholu,
- skuteczne leczenie chorób współistniejących,
- przeciwdziałanie upadkom:
- zaopatrzenie w pomoce ortopedyczne,
- korekta wad wzroku,
- rozpoznawanie i leczenie przyczyn upadków, np. zaburzeń rytmów serca, hipotonii, zawrotów głowy,
- próba odstawienia lub zmniejszenia dawek leków uspokajających i nasennych,
- edukację pacjenta w zakresie choroby, ryzyka złamań oraz modyfikację środowiska domowego w celu zmniejszenia ryzyka upadków (np. usunięcie progów i dywanów, odpowiednie oświetlenie, poręcze w łazience).
U pacjentów z rozpoznaną osteoporozą należy włączyć leczenie farmakologiczne:
- leki hamujące resorpcję:
- bisfosfoniany: (alendronian, ryzedronian, kwas ibandronowy, kwas zoledronowy) – leczenie z wyboru; po podaniu doustnym słabo się wchłaniają, dlatego powinny być przyjmowane na czczo i popijane przegotowaną wodą; w trakcie terapii należy zapewnić prawidłową podaż wit. D3 i wapnia; można rozważyć przerwanie terapii p.o. po 5 latach i i.v. po 3 latach, jeśli aktualne ryzyko złamań nie jest duże i następnie po roku ponowić ocenę na podstawie BMD i markerów obrotu kostnego; przeciwwskazaniem są m.in. niewydolność nerek (klirens kreatyniny <35 ml/min) [1,3] oraz refluks żołądkowo-przełykowy;
- denosumab – może być stosowany jako lek I lub II rzutu, w szczególności jako element terapii sekwencyjnej [3]; bywa także zalecany w razie utraty masy kostnej podczas leczenia hormonalnego u mężczyzn z rakiem prostaty; dopuszczalne jest podawanie u chorych z niewydolnością nerek; nie należy nagle przerywać terapii denosumabem (w przypadku konieczności jej zakończenia zaleca się wdrożenie bisfosfonianu dożylnego), ponieważ wiąże się to z ryzykiem gwałtownego nasilenia resorpcji kostnej oraz wystąpienia złamań kręgów [1];
- leki stymulujące kościotworzenie – w Polsce dostępny tylko romosozumab, nierefundowany:
- wskazany w ciężkiej osteoporozie, u kobiet w wieku pomenopauzalnym, obciążonych wysokim ryzykiem złamań; podawany podskórnie przez rok, następnie leczenie powinno być kontynuowane lekiem antyresorpcyjnym – jest to terapia sekwencyjna [1];
raloksyfen, hormonalna terapia zastępcza – do rozważenia jedynie w szczególnych przypadkach ze względu na wysokie ryzyko ŻChZZ (raloksyfen, HTZ) oraz raka piersi i raka macicy (HTZ) [1].
Przykładowa wizyta
Wywiad
Do gabinetu POZ zgłasza się 65-letnia pacjentka z powodu miernych dolegliwości bólowych ze strony kręgosłupa. Chora podaje, że ból rozpoczął się około 5 dni temu podczas podnoszenia z ziemi rocznego wnuka. Ból jest najsilniejszy w okolicy lędźwiowej, nie promieniuje. Według pacjentki podobne odczucia pojawiały się już w przeszłości, podczas kichania i wnoszenia zakupów do mieszkania. Uwagę zwraca jej przygarbiona postawa.Choroby współistniejące: cukrzyca typu 2 od 2 lat, nadciśnienie tętnicze od 5 lat, osteoporoza od 3 lat. Leki przyjmowane na stałe: metformina 1000 mg 3×1, ramipril 10 mg 1×1.
Urazy, złamania, operacje – neguje.
Wywiad rodzinny: nieistotny.
Alergie: neguje.
Badanie przedmiotowe
Stan ogólny dobry. Pacjentka przytomna, zorientowana auto- i allopsychicznie, w kontakcie werbalnym logicznym. Skóra czysta, bez wykwitów patologicznych, bez blizn. Śluzówka jamy ustnej prawidłowa. Węzły chłonne szyjne i nadobojczykowe niewyczuwalne. Osłuchowo szmer pęcherzykowy symetryczny, liczba oddechów 17/min. Akcja serca miarowa, bez szmerów patologicznych, HR 65/min, BP 120/70. Brzuch miękki, niebolesny, bez obrony mięśniowej, perystaltyka prawidłowa. Objaw Goldflama obustronnie ujemny.
Postawa ciała nieprawidłowa – nadmierna kifoza piersiowa. Okolica odcinka lędźwiowego tkliwa i bolesna przy palpacji. W badaniu neurologicznym bez odchyleń.
Zalecenia i leczenie
- Badania obrazowe: RTG kręgosłupa piersiowego i lędźwiowego AP i boczne – podejrzenie złamania kompresyjnego trzonów kręgów.
- Doraźnie przeciwbólowo diklofenak w żelu 20 mg/g, niewielką ilość nakładać 2× dziennie.
- Oszczędzający tryb życia.
W przypadku pogorszenia stanu zdrowia lub wystąpienia niepokojących objawów, konieczna jest pilna konsultacja lekarska.
Wizyta kontrolna
W badaniu RTG: obecne złamania kompresyjne trzonów kręgów w odcinku piersiowym (Th12) i lędźwiowym (L1–L2). Wydano skierowanie do poradni leczenia osteoporozy i do poradni ortopedycznej z prośbą o dalszą diagnostykę i leczenie.
Zalecenia i leczenie
- Kwas alendronowy 70 mg 1x/tydz. – pouczono o prawidłowym przyjmowaniu leku: na czczo, popijać przegotowaną wodą.
- Witamina D3 2000 IU/d, np. Calperos vita D3.
Przeprowadzono edukację w zakresie prewencji upadków, odpowiedniej zawartości wapnia, potasu, magnezu w diecie; zalecono relaksacyjną aktywność fizyczną oraz pouczono o konieczności odpowiedniej kontroli poziomu glikemii i ciśnienia tętniczego w warunkach domowych.
Kody ICD-10
Choroby układu mięśniowo-szkieletowego i tkanki łącznej
Urazy, zatrucia i inne określone skutki działania czynników zewnętrznych
Referencje
- Gajewski, P. (2025). Interna Szczeklika 2025/2026 – mały podręcznik. Medycyna Praktyczna
- NFZ o zdrowiu. Osteoporoza. (2019). Centrala Narodowego Funduszu Zdrowia. Departament Analiza I Strategii, ISBN 978-83-944034-5-4.
- Głuszko, P., Sewerynek, E., Misiorowski, W., Konstantynowicz, J., Marcinowska-Suchowierska, E., Blicharski, T., Jabłoński, M., Franek, E., Kostka, T., Jaworski, M., Karczmarewicz, E., Kalinka, E., Księżopolska-Orłowska, K., Więcek, A., & Lorenc, R. S. (2023). Guidelines for the diagnosis and management of osteoporosis in Poland. Update 2022. Endokrynologia Polska, 74(1), 5–15.
- Bieńkowski, P., Samochowiec, J., Sienkiewicz-Jarosz, H., Wichniak, A., & Mastalerz-Migas, A. (2019). Bezpieczne stosowanie benzodiazepin w podstawowej opiece zdrowotnej – rekomendacje dla lekarzy rodzinnych. Lekarz POZ, 5(3), 177-193.
- Drozdowska, B. (2009). Złamania osteoporotyczne. Endokrynologia Polska
- McCarthy, J., & Davis, A. (2016). Diagnosis and Management of Vertebral Compression Fractures. American family physician, 94(1), 44–50.
- LeBlanc, K. E., Muncie, H. L., Jr, & LeBlanc, L. L. (2014). Hip fracture: diagnosis, treatment, and secondary prevention. American family physician, 89(12), 945–951.
- Buczkowski, K., Chlabicz, S., Horst-Sikorska, W., Jaroszyński, A., Siebert, J., Tałałaj, M., Magdalena Ignaszak-Szczepaniak, & Kardas, P. (2012). Osteoporoza. Postępowanie profilaktyczne, diagnostyczne i lecznicze. Wytyczne dla lekarzy podstawowej opieki zdrowotnej. Forum Medycyny Rodzinnej, 6(4), ISSN 1987-3590.
- Test „Wstań i Idź” – Timed Up and Go (TUG)
- Fuggle, N. R., Beaudart, C., Bruyère, O., Abrahamsen, B., Al-Daghri, N., Burlet, N., ... & Harvey, N. C. (2024). Evidence-Based Guideline for the management of osteoporosis in men. Nature Reviews Rheumatology, 20(4), 241-251.