Wyszukaj w publikacjach
Achondroplazja – objawy, diagnostyka i opieka wielospecjalistyczna
Achondroplazja – pierwotna dysplazja kostna o złożonym obrazie klinicznym – jest najczęstszą genetycznie uwarunkowaną przyczyną nieproporcjonalnie niskiego wzrostu. Współczesna medycyna oferuje nie tylko zaawansowaną diagnostykę molekularną, ale także nowoczesne metody terapii farmakologicznej oraz kompleksowy model opieki, mający na celu poprawę jakości życia pacjentów.
Patofizjologia i obraz kliniczny choroby
Achondroplazja jest chorobą o charakterze jednogenowym i wynika z obecności patogennego wariantu w genie FGFR3, zlokalizowanym na krótkim ramieniu chromosomu 4. Gen ten koduje receptor czynnika wzrostu fibroblastów typu 3, który pełni kluczową rolę w regulacji kostnienia śródchrzęstnego.
Podstawowym mechanizmem patofizjologicznym achondroplazji jest konstytutywna, nadmierna aktywacja receptora FGFR3. Skutkiem tej nadaktywności jest zaburzenie dojrzewania chondrocytów, ich przedwczesne przechodzenie w fazę hipertrofii oraz ograniczenie kostnienia śródchrzęstnego. Proces ten dotyczy przede wszystkim:
- kości długich,
- kręgów,
- podstawy czaszki.
Penetracja wariantów patogennych wynosi 100%, co oznacza, że wszystkie osoby posiadające patogenny wariant w genie FGFR3 wykazują objawy achondroplazji. Choroba dziedziczona jest w sposób autosomalny dominujący, przy czym większość przypadków powstaje de novo.
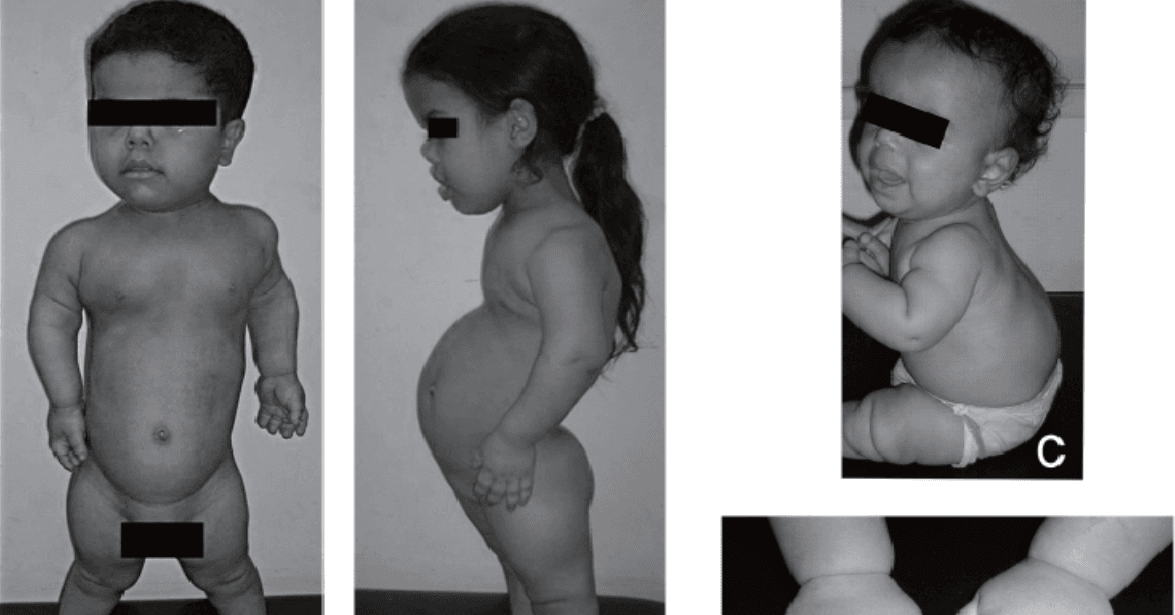
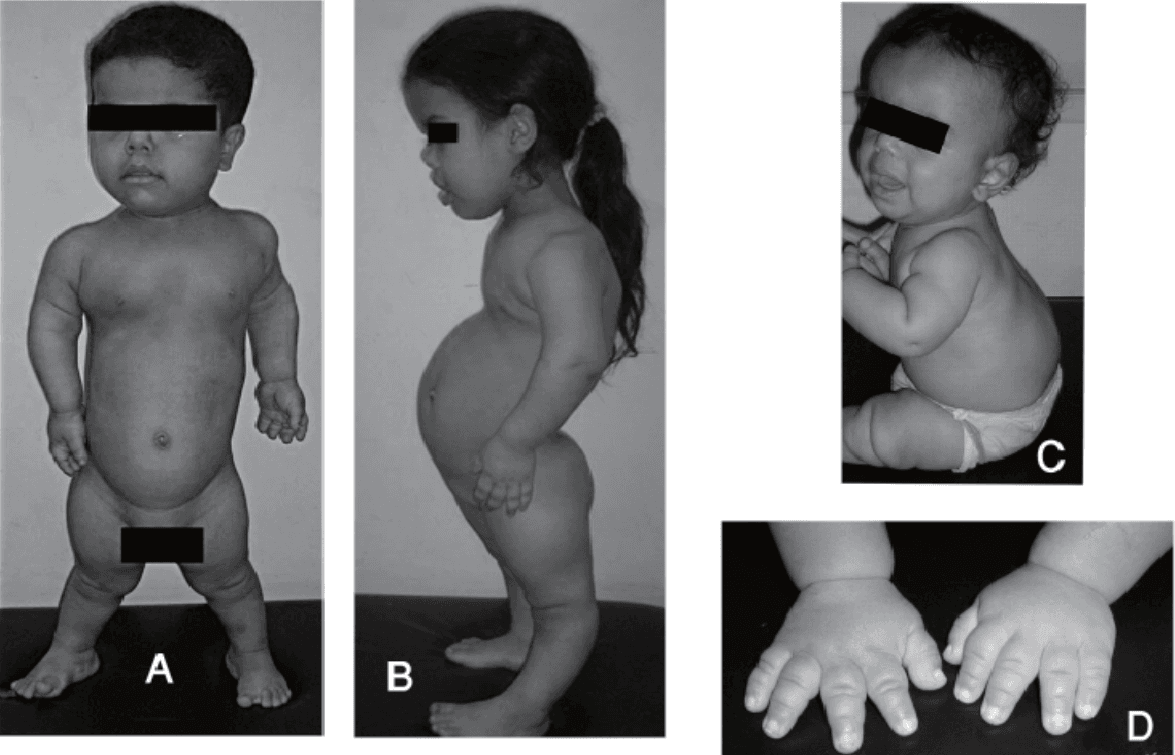
Obraz kliniczny achondroplazji jest stosunkowo charakterystyczny i obejmuje szerokie spektrum objawów, których nasilenie może się różnić w zależności od wieku pacjenta. Już w okresie noworodkowym i niemowlęcym widoczne są cechy dysmorfii, takie jak:
- makrocefalia z wydatnym czołem,
- skrócenie podstawy czaszki,
- hipoplazja środkowej części twarzy,
- rizomeliczne (proksymalne) skrócenie kończyn,
- krótka, szeroka dłoń,
- wąska klatka piersiowa.
W niemowlęctwie często występuje hipotonia mięśniowa i opóźnienie rozwoju motorycznego, przy zazwyczaj prawidłowym rozwoju intelektualnym, o ile nie dojdzie do powikłań ze strony ośrodkowego układu nerwowego. W kolejnych etapach rozwoju pojawiają się zaburzenia osi kręgosłupa, w tym:
- kifoza piersiowo-lędźwiowa i nasilona lordoza lędźwiowa,
- szpotawość kolan,
- zwiększona ruchomość stawów.
Istotne znaczenie kliniczne mają powikłania neurologiczne i oddechowe, w szczególności:
- zwężenie połączenia czaszkowo-szyjnego z ryzykiem bezdechów,
- obturacyjny bezdech senny.
Częste są także nawracające zapalenia ucha środkowego z przewodzeniowym niedosłuchem. W wieku dorosłym dominującym problemem staje się objawowe zwężenie kanału kręgowego, prowadzące do:
- bólu,
- chromania neurogennego,
- deficytów neurologicznych kończyn dolnych.
Znaczenie obrazu klinicznego i badań genetycznych w diagnostyce achondroplazji
Rozpoznanie achondroplazji opiera się na korelacji:
- obrazu klinicznego,
- badań radiologicznych,
- diagnostyki molekularnej.
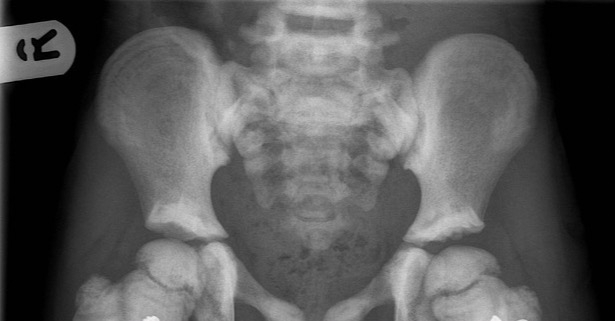
Pierwsze sygnały sugerujące achondroplazję mogą pojawić się już w okresie prenatalnym lub noworodkowym i dotyczą przede wszystkim nieproporcjonalnej budowy ciała. W badaniach radiologicznych stwierdza się m.in.:
- zwężenie dystalnych odcinków kanału kręgowego,
- zmiany w obrębie nasad kości długich.
W dalszej kolejności rozpoznanie powinno zostać potwierdzone badaniem genetycznym, ukierunkowanym na identyfikację najczęstszych patogennych wariantów w genie FGFR3, które odpowiadają za rozwój choroby. Ze względu na mechanizm patofizjologiczny achondroplazji i brak dużych delecji lub duplikacji w obrębie genu, diagnostyka molekularna koncentruje się na analizie punktowych wariantów patogennych. Diagnostyka ta może być przeprowadzona również w okresie prenatalnym, jeśli badanie ultrasonograficzne wykaże charakterystyczne skrócenie kości długich u płodu. Potwierdzenie genetyczne rozpoznania jest istotne nie tylko dla pewności diagnostycznej, lecz także dla:
- dalszego planowania opieki,
- monitorowania możliwych powikłań,
- kwalifikacji pacjenta do określonych form leczenia i nadzoru specjalistycznego.
Leczenie achondroplazji – wosorytyd i nie tylko
Po potwierdzeniu rozpoznania achondroplazji pacjent powinien zostać objęty wielokierunkową, wielospecjalistyczną opieką, ukierunkowaną na wczesne wykrywanie i leczenie potencjalnych powikłań oraz wspieranie rozwoju funkcjonalnego.
Przełomem w leczeniu farmakologicznym jest wosorytyd – analog peptydu natriuretycznego typu C (CNP), który stymuluje wzrost kości poprzez antagonizowanie nadaktywnego receptora FGFR3. Lek ten jest podawany w codziennych wstrzyknięciach podskórnych pacjentom z otwartymi nasadami kości długich, a w Polsce jest dostępny w ramach programu lekowego dla dzieci od 4. miesiąca życia.
| Obszar opieki | Cel postępowania | Zalecane działania |
|---|---|---|
Układ nerwowy | wczesne wykrycie zagrożeń neurologicznych |
|
Układ oddechowy | zapobieganie zaburzeniom oddychania |
|
Słuchu i rozwój mowy | ochrona słuchu i rozwoju mowy |
|
Układ kostno-stawowy | ograniczenie powikłań ortopedycznych |
|
Kręgosłup u dorosłych pacjentów | leczenie objawowego zwężenia kanału kręgowego |
|
Wzrost | wpływ na tempo wzrastania |
|
Życie z achondroplazją – rokowanie i codzienne wyzwania
Rokowanie w achondroplazji w dużej mierze zależy od profilaktyki i wczesnego wykrywania powikłań neurologicznych, takich jak ucisk na rdzeń przedłużony w wyniku stenozy otworu wielkiego, co w okresie niemowlęcym stanowi główne ryzyko nagłego zgonu. Choroba ma charakter przewlekły, jednak rozwój intelektualny u większości chorych pozostaje prawidłowy, a wiele osób z achondroplazją prowadzi samodzielne, aktywne życie.
Codzienne funkcjonowanie pacjentów wiąże się jednak z licznymi wyzwaniami:
- trudności motoryczne i adaptacyjne – niskie napięcie mięśniowe w dzieciństwie opóźnia osiąganie kamieni milowych rozwoju, a specyficzna budowa dłoni i krótkie palce mogą utrudniać samoobsługę, np. samodzielne jedzenie;
- problemy zdrowotne – pacjenci często borykają się z przewlekłymi bólami kręgosłupa, postępującym zwężeniem kanału kręgowego w wieku dorosłym oraz nawracającymi infekcjami ucha środkowego, które mogą prowadzić do niedosłuchu;
- bariery architektoniczne i społeczne – ze względu na niski wzrost, osoby te napotykają trudności w korzystaniu z miejsc użyteczności publicznej, wymagając adaptacji w domu, szkole i miejscu pracy (np. obniżone włączniki światła, schodki czy modyfikacje w samochodach);
- aspekt psychologiczny – niski wzrost i odmienny wygląd mogą wpływać na poczucie własnej wartości oraz adaptację społeczną, dlatego istotne jest wsparcie psychologiczne i kontakt z grupami wsparcia.
Dostęp do leczenia ukierunkowanego na wzrastanie, odpowiednia rehabilitacja oraz długofalowa opieka wielospecjalistyczna mogą jednak poprawiać sprawność, samodzielność i funkcjonowanie pacjentów, a tym samym korzystnie wpływać na ich rokowanie i codzienne życie z chorobą.
Źródła
- Legare, J. M., & Modaff, P. (2025). Achondroplasia. GeneReviews® - NCBI Bookshelf. https://www.ncbi.nlm.nih.gov/books/NBK1152/
- Uniwersyteckie Centrum Kliniczne w Gdańsku. Gen, który hamuje rozwój kości u dzieci, nowy program lekowy w UCK i „szczęśliwa trzynastka” https://uck.pl/news/gen-ktory-hamuje-rozwoj-kosci-u-dzieci-nowy-program-lekowy-w-uck-i-szczesliwa-trzynastka.html
- Achondroplazja. Choroby Rzadkie. https://chorobyrzadkie.gov.pl/pl/choroby-rzadkie/15