Wyszukaj w publikacjach
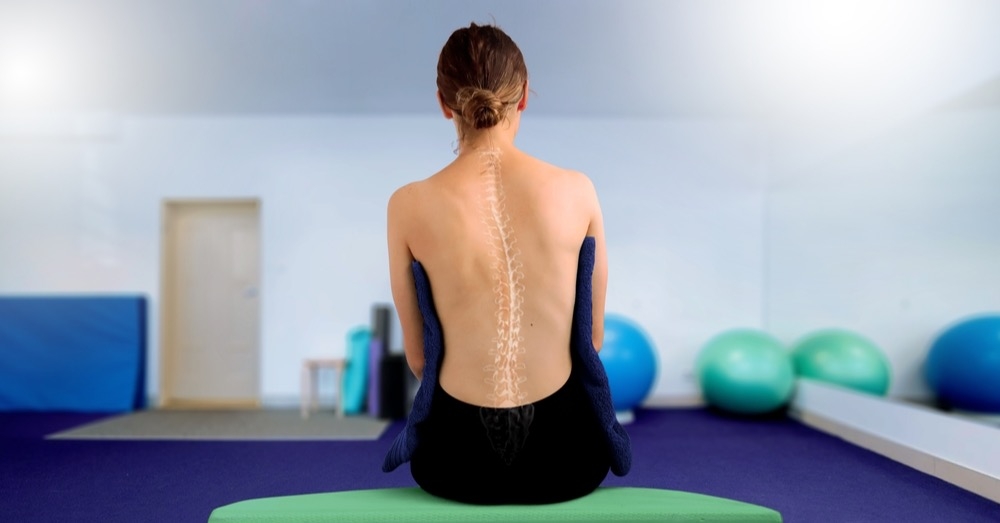
Skolioza idiopatyczna (SI) to najczęstszy typ skrzywienia kręgosłupa występujący w populacji dzieci i młodzieży. Choroba występuje około 2–3 razy częściej u dziewcząt niż u chłopców i zazwyczaj ujawnia się pomiędzy 10. a 14. rokiem życia. Właśnie ten okres jest kluczowy z punktu widzenia profilaktyki pogłębiania się skrzywienia.
Rola lekarza POZ w rozpoznaniu i skierowaniu pacjenta do dalszej diagnostyki i leczenia jest kluczowa – wczesne wykrycie SI umożliwia skuteczne leczenie zachowawcze i zmniejsza ryzyko deformacji wymagających interwencji chirurgicznej.
Skolioza idiopatyczna – co warto wiedzieć?
Skolioza idiopatyczna to trójpłaszczyznowa deformacja kręgosłupa, obejmująca:
- odchylenie boczne (w płaszczyźnie czołowej),
- zaburzenie fizjologicznej kifozy i lordozy (w płaszczyźnie strzałkowej),
- rotację osiową kręgów (w płaszczyźnie poprzecznej).
Choć przyczyny SI nie zostały dotąd jednoznacznie określone, coraz więcej danych przemawia za tym, że jest to zaburzenie wieloczynnikowe. W codziennej praktyce przydatne są dwie klasyfikacje skoliozy:
- według wieku – pozwala określić moment pojawienia się deformacji:
- skolioza wczesnodziecięca – do 3. r.ż.,
- dziecięca – między 3. a 10. r.ż.,
- młodzieńcza – powyżej 10. r.ż. aż do zakończenia wzrastania.
- według kąta Cobba – umożliwia ocenę stopnia zaawansowania skrzywienia:
- stopień I – kąt Cobba do 30°,
- stopień II – 30–60°,
- stopień III – 60–90°,
- stopień IV – powyżej 90°.
Kąt Cobba to standardowa metoda ilościowej oceny stopnia skrzywienia kręgosłupa. Wyznacza się go na zdjęciu RTG jako kąt między liniami prowadzonymi wzdłuż górnej krawędzi kręgu najbardziej wychylonego ku górze a dolnej krawędzi kręgu najbardziej wychylonego ku dołowi w łuku skrzywienia.
Skrzywienie kręgosłupa – na co zwrócić uwagę w codziennej praktyce?
Objawy kliniczne SI mogą być bardzo dyskretne i bywają bagatelizowane. W efekcie część pacjentów trafia do specjalistów dopiero w zaawansowanej fazie choroby, co znacznie ogranicza możliwości skutecznego leczenia nieoperacyjnego. Właśnie dllatego tak ważna jest czujność diagnostyczna w POZ.
Podczas rutynowego badania warto wykonać test Adamsa – prosty test przesiewowy polegający na pochyleniu pacjenta do przodu z wyprostowanymi kolanami i złączonymi stopami. Obserwacja symetrii pleców pozwala ocenić obecność garbu żebrowego lub lędźwiowego. Należy również zwrócić uwagę m.in.na:
- nierówność barków lub łopatek,
- przesunięcie linii pośladków względem osi ciała,
- różnice w długości kończyn.
Leczenie zachowawcze – jak skutecznie wspierać pacjenta w POZ?
Zgodnie z zaleceniami Society on Scoliosis Orthopaedic and Rehabilitation Treatment (SOSORT 2016), podstawą postępowania u większości pacjentów z idiopatyczną skoliozą jest leczenie zachowawcze. Kluczowe znaczenie ma indywidualizacja terapii – uwzględnienie wieku pacjenta, stopnia skrzywienia, wskaźnika Rissera (który ocenia dojrzałość kostną) oraz szybkość postępu choroby.
Obserwacja
U pacjentów z kątem Cobba <25°, bez szybkiej progresji, szczególnie w fazie końcowej wzrastania, można rozważyć jedynie obserwację. W praktyce oznacza to regularne kontrole kliniczne i radiologiczne (co 3–6 miesięcy), które pozwalają na wychwycenie ewentualnej progresji i zmianę strategii terapeutycznej w odpowiednim momencie.
Fizjoterapia
Fizjoterapia to obecnie jedna z najlepiej udokumentowanych metod leczenia skoliozy. PSSE (ang. physiotherapeutic scoliosis-specific exercises) to precyzyjnie zaplanowane programy ćwiczeń, których celem jest:
- korekcja deformacji,
- wzmacnianie kontroli posturalnej,
- poprawa symetrii napięcia mięśniowego,
- zahamowanie progresji skrzywienia.
Gorsety ortopedyczne
Gorsety ortopedyczne są uznanym, skutecznym narzędziem zapobiegającym progresji skoliozy w przypadku skrzywień 25-45° u dzieci i młodzieży aktywnie rosnących. Efektywność leczenia zależy od:
- odpowiedniego dopasowania gorsetu,
- liczby godzin noszenia – minimum 18 godz./dobę,
- współpracy pacjenta i rodziny (compliance).
Edukacja i wsparcie psychologiczne – elementy często pomijane, ale kluczowe
Leczenie skoliozy nie kończy się na fizjoterapii i noszeniu gorsetu. Wyzwania emocjonalne, z którymi mierzy się młody pacjent, są nie mniej istotne niż deformacja kręgosłupa. Dzieci, szczególnie nastolatki, mogą doświadczać:
- zaburzeń obrazu ciała (poczucie inności, wstydu),
- trudności adaptacyjnych w grupie rówieśniczej (izolacja, wycofanie),
- objawów lękowych i depresyjnych związanych z koniecznością noszenia gorsetu lub nieatrakcyjną sylwetką.
W związku z tym wsparcie psychologiczne i edukacja rodziny są niezwykle ważnymi elementami leczenia.
Czy aktywność fizyczna w wadach postawy jest wskazana?
Wbrew intuicji wielu rodziców, dzieci ze skoliozą nie powinny być zwalniane z aktywności fizycznej – wręcz przeciwnie, rekomenduje się, aby pacjenci:
- uczestniczyli w lekcjach wychowania fizycznego,
- uprawiali sport rekreacyjny (np. pływanie, taniec, joga, pilates),
- wzmacniali ogólną sprawność fizyczną i świadomość ciała.
Leczenie operacyjne skoliozy – kiedy jest konieczne?
Choć większość przypadków SI udaje się skutecznie kontrolować za pomocą terapii zachowawczej, niektóre skrzywienia osiągają stopień wymagający leczenia chirurgicznego. Wskazania do zabiegu to:
- skrzywienie piersiowe powyżej 50°,
- skrzywienie lędźwiowe >40°, gdy towarzyszy mu ból lub szybka progresja,
- niepowodzenie terapii zachowawczej u pacjenta w fazie wzrastania.
Zabieg chirurgiczny polega zazwyczaj na korekcji deformacji i zespoleniu kręgosłupa za pomocą implantów (pręty, śruby, haki).
Zespół terapeutyczny – interdyscyplinarność jako fundament skutecznej terapii
Wytyczne podkreślają, że w terapii skoliozy idiopatycznej konieczna jest współpraca interdyscyplinarna, która obejmuje m.in. lekarzy POZ, ortopedów, fizjoterapeutów i psychologów. Wspólne działania nie tylko zwiększają szanse terapeutyczne, ale również minimalizują ryzyko rezygnacji z leczenia, utraty motywacji czy problemów emocjonalnych.
Źródła
- Negrini, S., Donzelli, S., Aulisa, A. G., Czaprowski, D., Schreiber, S., de Mauroy, J. C., Diers, H., Grivas, T. B., Knott, P., Kotwicki, T., Lebel, A., Marti, C., Maruyama, T., O'Brien, J., Price, N., Parent, E., Rigo, M., Romano, M., Stikeleather, L., Wynne, J., … Zaina, F. (2018). 2016 SOSORT guidelines: orthopaedic and rehabilitation treatment of idiopathic scoliosis during growth. Scoliosis and spinal disorders, 13, 3. https://doi.org/10.1186/s13013-017-0145-8
- Karpiński, M. (2011). Kamińska M. Skolioza idiopatyczna. Pediatria po dyplomie, 15(4).