Wyszukaj w publikacjach
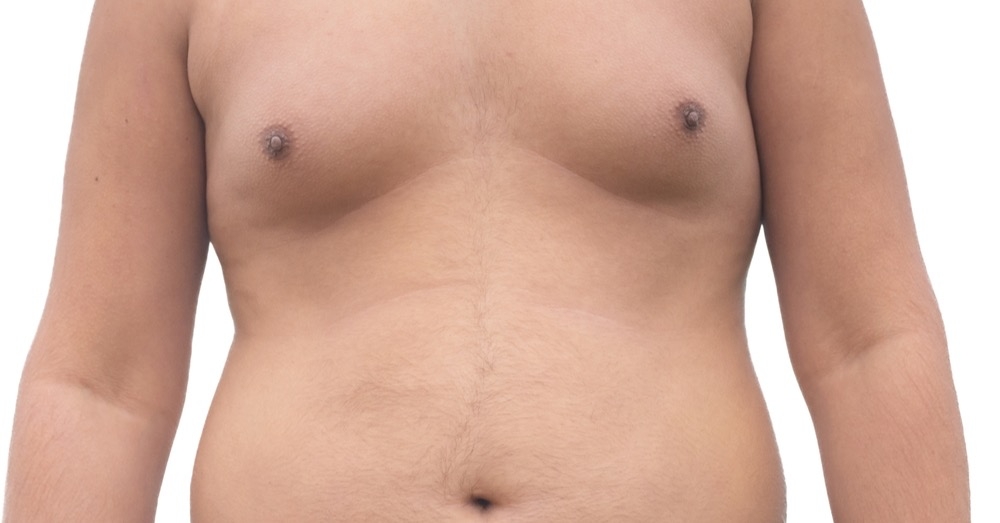
Ginekomastia to łagodny rozrost tkanki gruczołowej sutka u osób płci męskiej. Schorzenie objawia się powiększeniem gruczołu sutkowego, które może budzić obawy pacjentów przed nowotworem i wiązać się z wieloma problemami – przede wszystkim o charakterze psychicznym. Właściwa diagnostyka i postępowanie pozwala skutecznie odpowiedzieć na potrzeby pacjenta.
Rozrost tkanki gruczołowej piersi u mężczyzn
Ginekomastia pojawiać się może w każdym wieku. W około 45-50% przypadków ginekomastii u dorosłych można zidentyfikować patologiczną przyczynę. Należy również zaznaczyć, że może występować jako zjawisko fizjologiczne w okresach:
- noworodkowym – u 65-90% chłopców, zwykle zanika przed 4. miesiącem życia;
- pokwitaniowym – częstość występowania 50-60%; szczyt około 14. roku życia, a w ponad 90% przypadków ustępuje samoistnie w ciągu 24 miesięcy;
- starzenia (po 50. roku życia) – częstość występowania różni się w zależności od źródła, sięgając nawet 60-70%.
Ginekomastia – przyczyny i mechanizm
Hiperplazja tkanki gruczołowej sutka jest wynikiem zachwiania równowagi pomiędzy działaniem estrogenów i androgenów na gruczoł sutkowy. W sposób pośredni na proliferację tkanek wpływają także prolaktyna (PRL), kortyzol oraz tyroksyna.
Ginekomastia może rozwinąć się w sytuacji:
- wysokiego poziomu estrogenów, np. guzy jąder, nadnerczy i nowotwory produkujące hCG, otyłość, choroby wątroby, nadczynność tarczycy;
- niskiego poziomu androgenów, np. zespół Klinefeltera, guzy, urazy, zapalenie jąder; chemio- lub radioterapia, guzy przysadki, choroby przewlekłe;
- stosowania leków, np. kardiologicznych, przeciwwrzodowych, psychotropowych, hormonalnych, przeciwwirusowych, antyandrogenów, sterydów anabolicznych;
- nadużywania substancji psychoaktywnych, np. alkohol, marihuana, heroina;
- ekspozycji na estrogeny środowiskowe, tj. fitoestrogeny i ksenoestrogeny.
W około 25-50% przypadków rozpoznaje się ginekomastię idiopatyczną.
Jak rozpoznać ginekomastię? Objawy kliniczne i diagnostyka różnicowa
Diagnostyka ginekomastii jest oparta na wywiadzie klinicznym, ocenie fizykalnej oraz obrazowaniu – w tym USG sutków, jako badaniu pierwszego wyboru oraz mammografii i biopsji gruboigłowej w przypadku podejrzenia zmian złośliwych.
Wywiad lekarski
Ze szczególną uwagą należy przyjrzeć się czynnikom ryzyka, takim jak:
- otyłość,
- przyjmowane leki,
- objawy dodatkowe (często tkliwość i ból),
- występowanie ginekomastii u członków rodziny.
Badanie fizykalne sutka – ginekomastia a pseudoginekomastia (lipomastia)
Kluczowe jest badanie przedmiotowe, ponieważ schorzenie często bywa mylone z pseudoginekomastią (lipomastią), czyli nagromadzeniem tkanki tłuszczowej. W przypadku ginekomastii przy palpacji sutków tkanka gruczołowa jest twarda, spoista, ziarnista, często tkliwa i zlokalizowana koncentrycznie pod brodawką. Tkanka tłuszczowa jest bardziej miękka i rozlana. Ginekomastia jest zazwyczaj obustronna i może być asymetryczna, choć zdarzają się również zmiany jednostronne.
Należy pamiętać o ocenie palpacyjnej jąder. W uzasadnionych przypadkach, zwłaszcza przy wątpliwościach, rekomenduje się również USG jąder.
Badania dodatkowe
Badania biochemiczne pomogą w wykluczeniu chorób nerek, tarczycy i wątroby. Celem wykonania pełnej oceny hormonalnej należy jednak skierować pacjenta do poradni endokrynologicznej.
Powiększenie piersi u mężczyzny – postępowanie
Postępowanie w ginekomastii stanowi wyzwanie terapeutyczne i wymaga podejścia multidyscyplinarnego. Podstawą jest leczenie zachowawcze obejmujące:
- przyjęcie postawy wyczekującej (watchful waiting) – zalecana w ginekomastii fizjologicznej oraz u dorosłych z negatywnymi wynikami badań;
- eliminację potencjalnej przyczyny – zmiana lub odstawienie leków mogących wywoływać ginekomastię oraz leczenie chorób podstawowych;
- wsparcie psychologiczne i dietetyczne – mające na celu poprawę jakości życia oraz modyfikację diety i redukcję masy ciała;
- farmakoterapię – stosowany miejscowo testosteron lub dihydrotestosteron, z największą skutecznością we wczesnej fazie choroby; leczenie systemowe nie jest rekomendowane ze względu na wątpliwą skuteczność;
- leczenie chirurgiczne – terapia z wyboru tylko u pacjentów z długotrwałą GM, która nie ustąpiła samoistnie lub po leczeniu farmakologicznym.
Podsumowanie
Ginekomastia to jednostka chorobowa, która nie tylko budzi zastrzeżenia kosmetyczne, ale może wiązać się z poważnymi komplikacjami zdrowotnymi. Niezdiagnozowana lub bagatelizowana prowadzi do powikłań somatycznych i psychicznych, obniżając znacząco jakość życia mężczyzn. Ze szczególną uwagą należy traktować pacjentów z ginekomastią pokwitaniową, których nie można stygmatyzować, lecz zaproponować wsparcie psychologa.
Źródła
- Kołłątaj, W., & Szewczyk, L. (2004). Ginekomastia w wieku rozwojowym. Endokrynologia Pediatryczna, 3(4(9)). https://doi.org/10.18544/EP-01.03.04.0151
- Kanakis, G. A., Nordkap, L., Bang, A. K., Calogero, A. E., Bártfai, G., Corona, G., Forti, G., Toppari, J., Goulis, D. G., & Jørgensen, N. (2019). EAA clinical practice guidelines-gynecomastia evaluation and management. Andrology, 7(6), 778–793. https://doi.org/10.1111/andr.12636
- Johnson, R. E., & Murad, M. H. (2009). Gynecomastia: pathophysiology, evaluation, and management. Mayo Clinic proceedings, 84(11), 1010–1015. https://doi.org/10.1016/S0025-6196(11)60671-X