Wyszukaj w wideo
Kardiomiopatie – kiedy i który rodzaj kardiowertera–defibrylatora wybrać?
III Międzynarodowy Kongres Kardiomiopatii
III Międzynarodowy Kongres Kardiomiopatii to jedno z najważniejszych wydarzeń w kalendarium osób zajmujących się chorobami sercowo-naczyniowymi. Podczas edycji 2026 odbyły się sesje dot. choroby Fabry’ego, zapaleń mięśnia sercowego, chorób osierdzia, HCM, amyloidozy i diagnostyki obrazowej.
Odcinek 20
Wszczepienie kardiowertera–defibrylatora to kluczowy element strategii zapobiegania nagłemu zgonowi sercowemu u pacjentów z większością kardiomiopatii. W ramach wykładu „Kardiomiopatie – kiedy i który rodzaj kardiowertera–defibrylatora wybrać?” prof. dr hab. n. med. Marcin Grabowski wyjaśnił, jak podejmowane są decyzje o implantacji urządzeń wszczepialnych w przypadku pacjentów z konkretnymi rozpoznaniami.
Szanowni Państwo, witam państwa ponownie, jużpo południu.Dziękujemy, że państwo cały czasz nami są.
Kontynuujemy temat, postępowania wkardiomiopatiach z perspektywy ryzyka nagłego zgonusercowego i chciałbym poruszyć tematkwalifikacji i wszczepienia, a także wyboruurządzenia, w prewencji nagłegozgonu sercowego.Głównie chodzi mi o urządzeniatypu kardiowerter-defibrylator.Kiedy, u jakiego pacjenta zastosowaći jakie urządzenie wybrać?
Proszę państwa, o tych rozpoznaniachbyło już mówione wielokrotnie.Ta klasyfikacja, która także różnicujepacjentów z perspektywy ryzyka nagłego zgonusercowego, jak w poszczególnych grupach,w poszczególnych kategoriach, w poszczególnych,rodzajach kardiomiopatii klasyfikujemy, jakiejest miejsce, do wskazań dokardiowertera-defibrylatora.Te wskazania jeszcze-- już pojawiałysię kilkukrotnie, ale w mojej prezentacjispróbuję je podsumować.
Kardiomiopatia rozstrzeniowa to są teklasyczne zalecenia u pacjentów z frakcjądo trzydziestu pięciu procent, zobjawową niewydolnością serca, którzy mają,którzy mają optymalną farmakoterapię, objawowąniewydolność serca.Natomiast, u pacjentów, którzymają potwierdzoną mutację, kwalifikujemy także,chorych, którzy mają do trzydzie--do pięćdziesięciu procent plus utrwalony,potwierdzony częstoskurcz nadkomorowy bądź cechyzwłóknienia, w badaniu typu rezonansmagnetyczny, bądź jeżeli mamy doczynienia z, już ze złośliwymimutacjami.To, na co należy zwrócićuwagę, że ten element zarówno,wzmocnienia w rezonansie magnetycznym, jaki, cech genotypowych, no jestdodatkowym wskaźnikiem, który wzmacnia kwalifikacjedo wszczepienia w klasycznej kardiomiopatii rozstrzeniowej.
W kardiomiopatii przerostowej mamy u--czynniki ryzyka, które, są związanez ryzykiem nagłego zgonu sercowego.Em, to jest, wiek,odwrotna proporcjonalność: wraz z młodszym wiekiemwyższe ryzyko, maksymalna grubość ścianylewej komory, wymiar lewego przedsionka, gradienty,wywiad rodzinny nagłego zgonu sercowego,nieutrwalony częstoskurcz komorowy i niewyjaśnione omdlenia.
I tutaj na zasadzie [odchrząknięcie]kalkulatora HCM Risk Score klasyfikujemy pacjentówna tych o dużym prawdopodobieństwiena zgo-- nagłego zgonu sercowego wprzeciągu pięciu lat.Em, to jest te conajmniej sześcioprocentowe ryzyko, tu się zalecawszczepienie; od czterech do sześciu,do rozważenia; klasa dwa Ai poniżej czterech – niezalecane.Dodatkowo mamy markery.To jest, chociażby zwłóknieniew rezonansie, poń-- frakcja poniżej pięćdziesięciuprocent i tętniak koniuszka lewejkomory.
Inne, arytmogenne, kardiomiopatie,w przypadku wysokiego ryzyka jedefiniujemy: przebyty-przebyte zatrzymanie krążenia, noto jest jak gdyby klasa pierwsza,utrwalony częstoskurcz z niestabilnością hemodynamicznączy ciężka dysfunkcja prawej komory zdodatkowo towarzyszącą dysfunkcją bądź niedysfunkcją lewej komory.Jeżelibyśmy-- u jakich pacjentów należyrozważyć wszczepienie: to są pacjenci, którzymają duży czynnik ryzyka wpostaci omdlenia, NSVT czy dużej dysfunkcjiprawej, komory, potwierdzona mutacja,no bądź obecność inwersji Falite.No i u pacjentów bezobjawowychz izolowaną ektopią raczej nie zalecamywszczepienia.
Kanałopatie.Tutaj wymienione: zespół wydłużonegoQT, zespół Brugada czy katecholaminozależny częstoskurczkomorowy.U-- jednoznaczne wskazania upacjentów, którzy są po zatrzymaniu krążenia.Natomiast pacjenci, którzy mają potwierdzonąkanałopatię, bez zatrzymania krążenia,po omdleniach o niejasnej przyczyniebądź po indukowanej arytmii, jak tojest na przykład w przypadku,zespołu Brugada.W tych sytuacjach, należy,należy rozważyć wszczepienie kardiowertera-defibrylatora.
No i teraz zastanówmy się,jaki to może być-- jakie tomoże być urządzenie.Dlaczego rozmawiamy z perspektywykardiomiopatii na temat rodzajów urządzeń?Ponieważ jest to bardzo heterogennagrupa pacjentów z perspektywy chociażby wieku.I tutaj, em, szczególna częstośćczy-czy by większy odsetek pacjentów wmłodym wieku.Pacjenci, którzy mogliby być kandydatamido alternatywnego postępowania innego niż przezżylne.
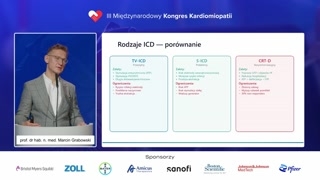
Ten klasyczny defibrylator ma swojezalety [odchrząknięcie] ze względu przede wszystkimna bagaż evidence-based medicine dlatej metody [odchrząknięcie] , obserwacja długo-długoletnia[odchrząknięcie] , liczba pacjentów, u którychta metoda była zastosowana, możliwość zastosowaniastymulacji, stymulacji antyarytmicznej. Natomiast mamy problemy
z tymi urządzeniami.To są, to jestryzyko infekcji, to jest ryzyko uszkodzeniaelektrody, problemy z ekstrakcją,z wymianą tych urządzeń.Dlatego mamy dziś alternatywę wpostaci podskórnych czy podmostkowych urządzeń.Nie ma tu elektrody wewnątrznaczyniowej,jest mniejsze ryzyko infekcji, prostsza ekstrakcja.Natomiast, no, pewną- ograniczeniemtej metody jest brak możliwości stymulacjiczy stymulacji antyarytmicznej.Także nie można gozastosować u pacjentów, którzy dodatkowo mająwskazania do CRT-D, czyli naprzykład mają, em, obok niewydolności sercamają cechy asynchronii skurczu iposzerzony zespół QRS.No tutaj należy zastosować klasyczneurządzenie typu CRT-D.
Ten podskórny kardiowerter-defibrylator jest jużdość powszechnie stosowany.Mamy w Polsce od latrefundację.Istota polega na tym, żezarówno puszka, generator energii, jak ielektroda leżą na klatce piersiowejpod skórą.Em, urządzenie jest śródmięśniowe, alenadal na klatce piersiowej, iw dostępie takim pozanaczyniowym dochodzido wyczuwania arytmii i defibrylacji, em,dostarczenia energii do lewej komoryi próby umiarowienia.
Jakbyśmy, pacjentów kwalifikowali: no,u tych pacjentów z, zkardiomiopatiami może mieć znaczenie faktpotrzeby stymulacji antyarytmicznej w utrwalonym monomorficznymczęstoskurczu komorowym.Tym bardziej u pacjentów, gdziewcześniej udokumentowaliśmy taką arytmię, którzy bylipo-- w trakcie badania elektrofizjologicznegoumiarowienia.No, jeżeli tam czujemy, żejest ta potrzeba, no to wtedyto jest ograniczenie.Tym bardziej, jeżeli, pacjentma poszerzony zespół QRS, ma wskazaniado klasycznej stymulacji.Wtedy należy wybierać urządzenie przezżylne,ewentualnie opcję CRT-D.Jeżeli pacjent nie ma wskazańdo stymulacji, nie ma bradykardii, niema potrzeby stymulacji antyarytmicznej, wtedyurządzenie typu S-ICD powinno być preferowane.
Główna zaleta polega naunikaniu potencjalnych, problemów związanych zdostępami żylnymi, z drożnościami iz mniejszym ryzykiem infekcji i wprzypadku konieczności usunięcia, no zabiegpotencjalnie, potencjalnie niższy.
Szczególne sytuacje: no właśnie, tam,gdzie preferujemy S-ICD, to będzie pacjentmłodszy.Pacjent, który ma, no spodziewanedługoterminowe przeżycie.Pacjenci z kanałopatiami, z arytmogennądysplazją prawej komory, także pacjenci,którzy oczekują na przeszczepienie.Tutaj też byśmy chcieli miećjak najmniejszą ingerencję w układ żylny.Chcielibyśmy mieć jak naj-znikome ryzyko, em, zminimalizowane ryzyko infekcji,które może wykluczyć pacjenta zprzeszczepienia.
No, ale jeżeli pacjent mawskazania do resynchronizacji, wtedy no jużklasyczne, klasyczne urządzenie.Po problemach, po infekcjach, pouszkodzeniach.Jeżeli nawet wcześniej pacjent miałurządzenie przezżylne, staramy się zastosować urządzeniepodskórne.
Pamiętajmy, że mamy metodę wpostaci kamizelki defibrylującej, em, która zabezpieczapacjentów czasowo.To może być czas doleczenia infekcji, czas na leczenie infekcji,czas do ponownego wszczepienia, bądźu pacjentów, którzy mają potencjalnie odwracalnąprzyczynę, na przykład świeżo rozpoznanyDCM.Może nie, nie zawsze odwracalnąprzyczynę, ale mają szansę na poprawęfrakcji wyrzutowej.To jest, to często sąpacjenci ze świeżym rozpoznaniem kardiomiopatii.Po włączeniu odpowiedniego leczenia onimają szansę wyjść z tych wskazańi, em, no odczekać do,do, do momentu, kiedy, no siłąrzeczy, ze względu na przebiegnaturalny choroby będzie ponowny spadek frakcji.
Podsumowując, jaki jest kandydat dotej metody alternatywnej, do przezżylnego, jakimjest S-ICD, także IV ICDpodmostkowy: to są pacjenci młodsi, pacjenci,którzy z definicji mają problemz włożeniem elektrody, do łożyskanaczyniowego, pacjenci po powikłaniach, poinfekcjach czy z podwyższonym ryzykiem, em,infekcji.
Jakbym podsumował, jaki przekaz: no,klasyczne wskazania pacjent z DCM, niskafrakcja wyrzutowa bądź po zatrzymaniukrążenia.HCM: korzystamy z risk score,dla nagłego zgonu sercowego, alete pojedyncze czynniki czasami teżmają znaczenie w, w decyzji.Jest metoda dodatkowa, obecnościLGE u pacj-- w trakcie, wbadaniu rezonansu magnetycznego.Em, to są-- głównie jestkardiomiopatia przerostowa, rozstrzeniowa, ale, takżeu pacjentów, którzy mają jakąśniejasną etiologię.Tutaj to badanie rezonansu też,też często wzmacnia bądź osłabia wskazania.
Preferujemy, jeżeli tylko możemyzastosować S-ICD, jeżeli pacjent spełni kryteriarefundacyjne.Inne: jeżeli są wskazania doCRT, ta metoda przezżylna jest głównym,głównym wyborem.Tak pozwalam sobie podsumować tąprezentację i już zaprosić państwa dodyskusji po tej sesji.Dziękuję bardzo.
Rozdziały wideo

Wprowadzenie i wskazania u kardiomiopatii rozstrzeniowej

Ryzyko i wskazania w kardiomiopatii przerostowej oraz arytmogennej
Wybór urządzenia: przezżylne versus podskórne kardiowertery-defibrylatory