Wyszukaj w publikacjach
Zmiany skórne i bóle brzucha – kiedy pomyśleć o plamicy Schönleina–Henocha?
Plamica Schönleina–Henocha – obecnie częściej określana jako zapalenie naczyń związane z immunoglobuliną A (IgAV) – to najczęstsza postać układowego zapalenia naczyń u dzieci, choć występuje także u dorosłych, często z cięższym przebiegiem.
Kluczowe znaczenie w diagnostyce IgAV ma umiejętne różnicowanie zmian skórnych oraz dolegliwości brzusznych, gdyż mogą one imitować inne jednostki chorobowe o poważnym rokowaniu. Jako że plamica Schönleina–Henocha może prowadzić do trwałych powikłań – szczególnie nerkowych – niezbędne jest wczesne rozpoznanie i wdrożenie odpowiedniego postępowania.
Patofizjologia i obraz kliniczny plamicy Schönleina–Henocha
Plamica Schönleina–Henocha jest układowym zapaleniem małych naczyń, w którego patogenezie zasadniczą rolę odgrywa odkładanie się w ścianach naczyń kompleksów immunologicznych zawierających immunoglobulinę A1 (IgA1) o nieprawidłowej glikozylacji. Nieprawidłowa struktura IgA1 prowadzi do powstawania autoprzeciwciał IgG przeciwko zmienionej IgA1, a następnie tworzenia dużych kompleksów immunologicznych, które aktywują układ dopełniacza drogą alternatywną oraz wywołują leukocytoklastyczne zapalenie naczyń. Proces ten ma szczególne powinowactwo do naczyń skóry, przewodu pokarmowego, stawów oraz nerek.
Obraz kliniczny IgAV jest najczęściej ostry i wielonarządowy. Do kluczowych objawów należą:
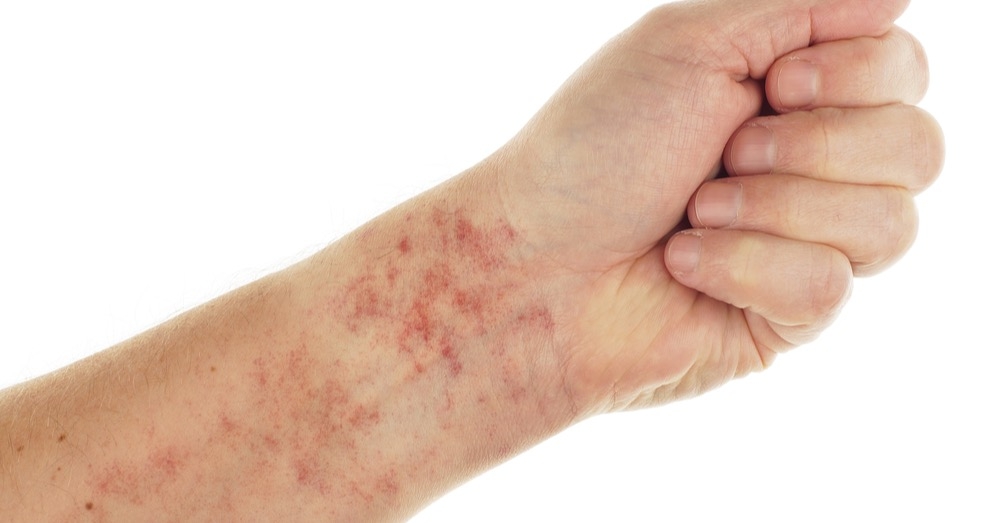
- zmiany skórne – w postaci symetrycznych, wyczuwalnych palpacyjnie plamic, głównie na kończynach dolnych i pośladkach;
- w diagnostyce różnicowej należy uwzględnić plamicę małopłytkową (ITP), skazę naczyniową, zakażenia meningokokowe, zespół hemolityczno-mocznicowy oraz inne przyczyny zakrzepowych mikroangiopatii;
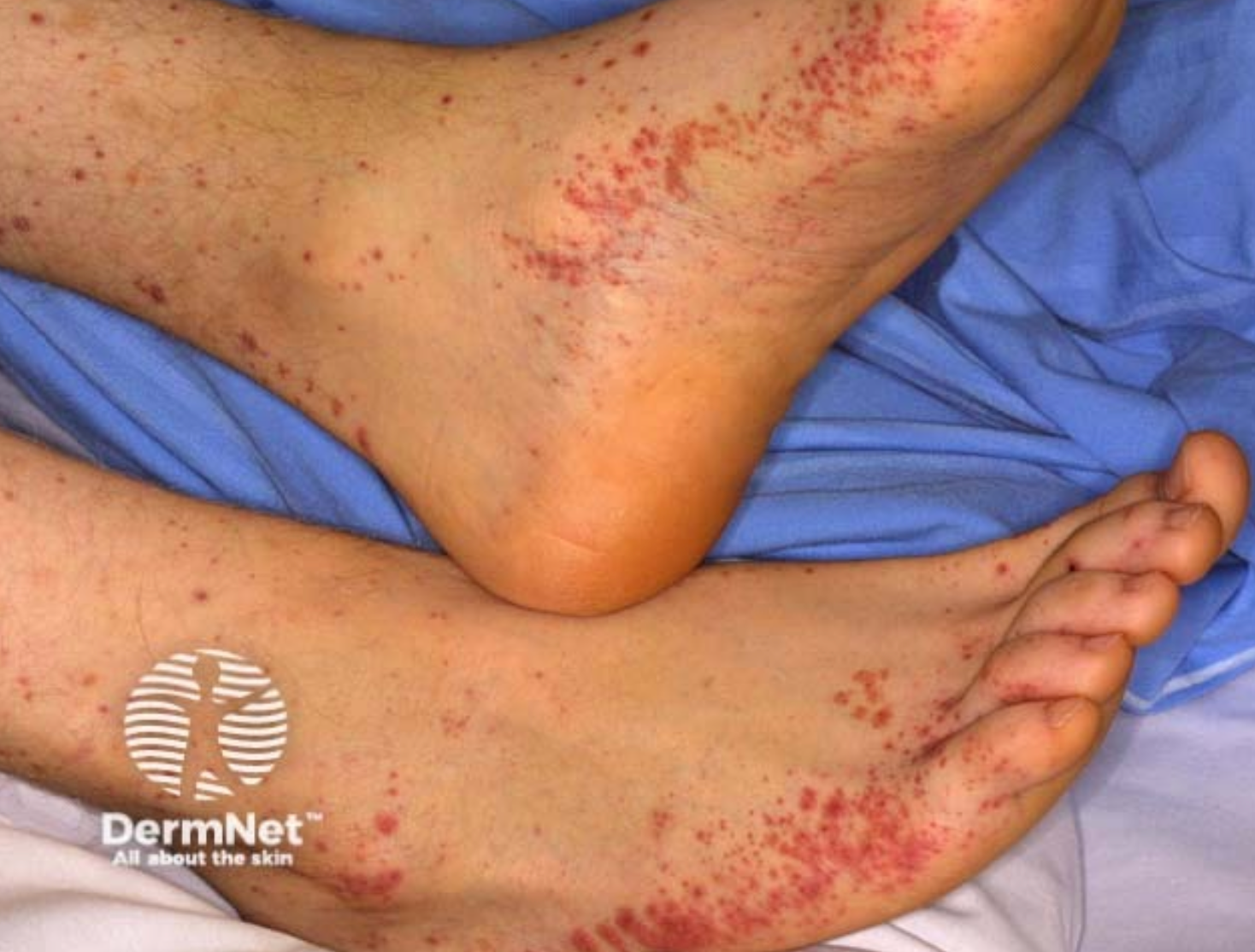
- objawy brzuszne – obecne u większości pacjentów, obejmują kolkowy ból brzucha, nudności, wymioty, a w cięższych przypadkach również krwawienie z przewodu pokarmowego;
- podobny obraz mogą dawać ostre stany chirurgiczne, takie jak zapalenie wyrostka robaczkowego czy wgłobienie jelit
- zapalenie stawów lub dolegliwości stawowe – najczęściej kolan, stawów skokowych i łokciowych, o charakterze przemijającym, bez trwałych uszkodzeń;
- zajęcie nerek – od przemijającego krwinkomoczu i białkomoczu po zespół nefrytyczny lub gwałtownie postępujące kłębuszkowe zapalenie nerek.
Jak postawić rozpoznanie IgAV?
Rozpoznanie zapalenia naczyń związanego z immunoglobuliną A opiera się przede wszystkim na ocenie obrazu klinicznego, ponieważ nie istnieją obecnie jednoznaczne kryteria diagnostyczne. W codziennej praktyce klinicznej pomocne są jednak kryteria klasyfikacyjne EULAR/PRINTO/PReS, według których warunkiem koniecznym jest obecność plamicy niezwiązanej z małopłytkowością, zwykle zlokalizowanej na kończynach dolnych, oraz co najmniej jednego z objawów dodatkowych:
- bólów brzucha,
- zajęcia stawów,
- zmian histopatologicznych,
- zajęcia nerek (krwinkomocz i/lub białkomocz).
W przypadkach typowych, w których występuje klasyczna triada objawów (plamica, bóle brzucha, bóle stawów), rozpoznanie jest stosunkowo proste i może być postawione bez potrzeby wykonywania dodatkowych badań inwazyjnych. Natomiast w sytuacjach nietypowych – takich jak niecharakterystyczna lokalizacja wysypki, brak plamicy w początkowej fazie choroby lub izolowane objawy brzuszne – wskazane jest rozważenie biopsji skóry z oceną immunofluorescencyjną w kierunku złogów IgA, a także biopsji nerki w przypadku cech nefropatii.
W diagnostyce konieczne jest także wykonanie:
- badań laboratoryjnych (m.in. morfologii krwi obwodowej, badania ogólnego moczu, oceny wskaźnika białko/kreatynina w moczu);
- badania ultrasonograficznego jamy brzusznej – w przypadku bólu brzucha – w celu wykluczenia wgłobienia jelit.
Ocena funkcji nerek powinna być przeprowadzana u każdego pacjenta na etapie rozpoznania oraz w dalszej obserwacji, ze względu na możliwość rozwoju kłębuszkowego zapalenia nerek, które istotnie wpływa na rokowanie.
Leczenie zapalenia naczyń związanego z IgA
Postępowanie terapeutyczne w przypadku rozpoznania zapalenia naczyń związanego z immunoglobuliną A (IgAV) jest w większości przypadków objawowe, ponieważ choroba zwykle ma przebieg samoograniczający się, szczególnie u dzieci. Głównym celem leczenia jest:
- łagodzenie dolegliwości bólowych,
- monitorowanie ewentualnych powikłań, zwłaszcza nerkowych.
W przypadkach z dominującą artropatią lub bólami brzucha zalecane jest stosowanie leków przeciwbólowych, w tym niesteroidowych leków przeciwzapalnych (NLPZ) – pod warunkiem prawidłowej funkcji nerek i braku aktywnego krwawienia z przewodu pokarmowego.
Zastosowanie glikokortykosteroidów (GKS) jest wskazane w wybranych przypadkach, takich jak ciężkie bóle brzucha, krwawienie z przewodu pokarmowego, zapalenie jąder, zmiany w ośrodkowym układzie nerwowym lub inne zagrażające życiu manifestacje choroby. GKS nie są jednak rekomendowane jako profilaktyka nefropatii IgA.
W przypadku zajęcia nerek – zwłaszcza gdy obecny jest przetrwały białkomocz lub obniżona filtracja kłębuszkowa – leczenie powinno być prowadzone we współpracy ze specjalistą w zakresie nefrologii i może obejmować zarówno glikokortykosteroidy, jak i inne leki immunosupresyjne (np. mykofenolan mofetylu, azatioprynę, cyklofosfamid), zależnie od stopnia nasilenia zmian w biopsji nerki.
Niezależnie od obrazu klinicznego, każdy pacjent z IgAV powinien pozostawać pod obserwacją, z:
- regularną oceną czynności nerek,
- regularną oceną ciśnienia tętniczego,
- badaniem ogólnym moczu.
Rokowanie w plamicy Schönleina–Henocha
Rokowanie w przebiegu IgAV jest na ogół dobre, szczególnie u dzieci, u których choroba często ma charakter łagodny i samoograniczający się. Większość pacjentów doświadcza pełnej remisji bez trwałych następstw klinicznych. Jednakże kluczowym czynnikiem rokowniczym pozostaje zajęcie nerek – IgAV z nefropatią (IgAVN) wiąże się ze zwiększonym ryzykiem rozwoju przewlekłej choroby nerek, a w ciężkich przypadkach nawet jej schyłkowego stadium.
Ze względu na to, że objawy nefropatii mogą wystąpić z opóźnieniem lub mieć przebieg bezobjawowy, kluczowe znaczenie ma długoterminowe monitorowanie pacjentów z IgAV – nawet tych, którzy początkowo nie prezentują zmian w badaniu moczu. Rekomendowana jest tzw. „zasada 4” w zakresie kontroli nefrologicznej: cotygodniowe badania ogólne moczu przez 4 tygodnie, następnie co 2 tygodnie przez 2 miesiące, raz na 4 miesiące i ostatecznie raz w roku.
Źródła
- Roache-Robinson, P., Killeen, R. B., & Hotwagner, D. T. (2023, September 26). IGA vasculitis (Henoch-Schönlein purpura). StatPearls - NCBI Bookshelf. https://www.ncbi.nlm.nih.gov/books/NBK537252/
- Castañeda, S., Quiroga-Colina, P., Floranes, P., Uriarte-Ecenarro, M., Valero-Martínez, C., Vicente-Rabaneda, E. F., & González-Gay, M. A. (2024). IgA Vasculitis (Henoch-Schönlein Purpura): An Update on Treatment. Journal of clinical medicine, 13(21), 6621. https://doi.org/10.3390/jcm13216621
- Podsumowanie europejskich reumatologicznych wytycznych postępowania w rozpoznawaniu i leczeniu zapalenia naczyń związanego z immunoglobuliną A - Standardy Medyczne. (n.d.). Podsumowanie Europejskich Reumatologicznych Wytycznych Postępowania W Rozpoznawaniu I Leczeniu Zapalenia Naczyń Związanego Z Immunoglobuliną A - Standardy Medyczne. https://www.standardy.pl/artykuly/id/1534