Wyszukaj w publikacjach
Diagnostyka różnicowa kłykcin kończystych – jakie zmiany skórne mogą je przypominać?
Mimo pozornie charakterystycznego obrazu klinicznego, diagnostyka różnicowa kłykcin kończystych (condylomata acuminata) może sprawiać trudności, zwłaszcza w sytuacjach nietypowych lokalizacji zmian, braku jednoznacznych cech klinicznych lub podejrzenia chorób towarzyszących.
Kłykciny kończyste a HPV
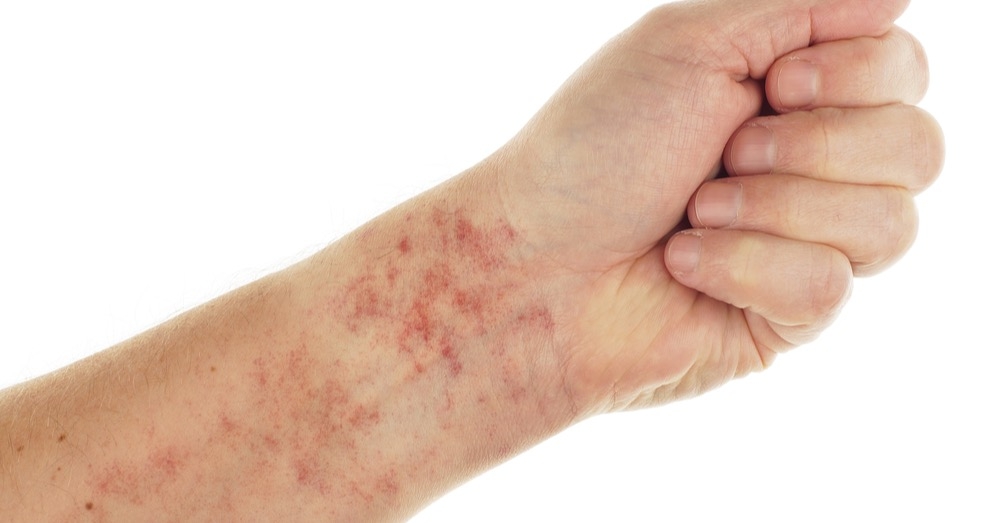
Kłykciny kończyste (condylomata acuminata) to łagodne, brodawkowate zmiany, najczęściej w okolicy anogenitalnej, będące najczęstszym objawem zakażenia wirusem HPV, głównie typami 6 i 11. Przenoszone są głównie drogą płciową.
Obraz kliniczny kłykcin kończystych
Zmiany początkowo mają postać grudek, z czasem tworzą brodawkowate, kalafiorowate struktury zwężone u podstawy. Kłykcinom może towarzyszyć świąd lub ból. Czas ich utrzymywania się jest różny. Mogą ustępować samoistnie.
Najczęściej lokalizują się w okolicy narządów płciowych:
- u mężczyzn: żołądź, wędzidełko, napletek, rowek zażołędny;
- u kobiet: wargi sromowe, przedsionek pochwy, ujście cewki moczowej, pochwa, szyjka macicy, okolice odbytu.
Diagnostyka kłykcin kończystych
Rozpoznanie zwykle opiera się na obrazie klinicznym i badaniu przedmiotowym.
U mężczyzn dodatkowo wskazana jest proktoskopia, a u kobiet: badanie ginekologiczne z użyciem wziernika i kolposkopia. W przypadku niejednoznaczności obrazu klinicznego lub podejrzenia zmian (przed)nowotworowych, wskazane jest pobranie materiału do badania histopatologicznego. Nie zaleca się jednak rutynowego oznaczania typów HPV ani próby octowej.
Rozpoznanie różnicowe kłykcin kończystych
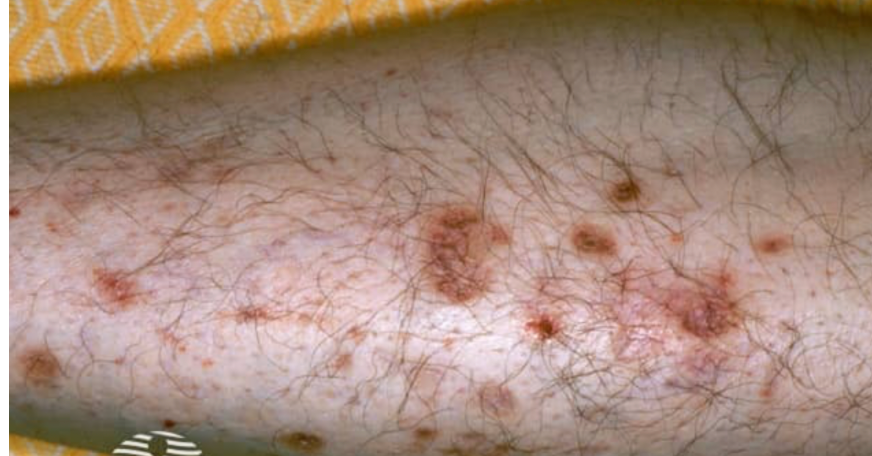
- Kłykciny kiłowe (condylomata lata) – kłykciny kończyste należy różnicować z kłykcinami kiłowymi, które pojawiają się w drugorzędowej fazie kiły. Zmiany te mają charakterystyczną, szeroką i płaską podstawę oraz nacieczony charakter. Ich powierzchnia jest bardziej wygładzona i mniej hiperkeratotyczna niż w przypadku kłykcin kończystych. Kluczowe znaczenie diagnostyczne mają dodatnie odczyny serologiczne w kierunku kiły oraz obecność krętków bladych w badaniu mikroskopowym.
- Brodawki u dzieci – w przypadku występowania brodawek płciowych u dzieci, najczęściej w okolicy odbytu, należy uwzględnić inne drogi zakażenia niż kontakt seksualny. Możliwe jest przeniesienie wirusa HPV typu 2 drogą hetero- lub autoinokulacji z innych lokalizacji skóry. Mimo to, w każdym przypadku konieczne jest przeprowadzenie szczegółowego wywiadu oraz oceny klinicznej, by wykluczyć ewentualne nadużycie seksualne.
- Grudki perliste prącia – łagodna odmiana anatomiczna, spotykana u około 14–48% mężczyzn, najczęściej między 20. a 40. rokiem życia. Występują zwykle w postaci drobnych, bezbolesnych grudek, ułożonych w dwóch lub trzech rzędach wzdłuż korony żołędzi prącia, głównie w jego grzbietowej części oraz po bokach wędzidełka. Mają kształt kopułkowaty lub nitkowaty, kolor perłowobiały, różowy lub prawie przezroczysty. Zmiany te są fizjologiczne, nie powodują dolegliwości, nie wymagają leczenia i mogą z czasem samoistnie zanikać. Częściej występują u mężczyzn nieobrzezanych oraz czarnoskórych.
- Mięczak zakaźny – półprzezroczyste, twarde guzki o barwie perłowej, z charakterystycznym zagłębieniem w części centralnej, z którego przy ucisku wydobywa się kaszkowata treść. Najczęstsze lokalizacje to skóra rąk, twarzy i okolic intymnych, ale zmiany mogą pojawić się także na błonach śluzowych. Przebieg choroby jest łagodny, bezobjawowy, a zmiany ustępują samoistnie w ciągu kilku miesięcy, nie pozostawiając blizn.
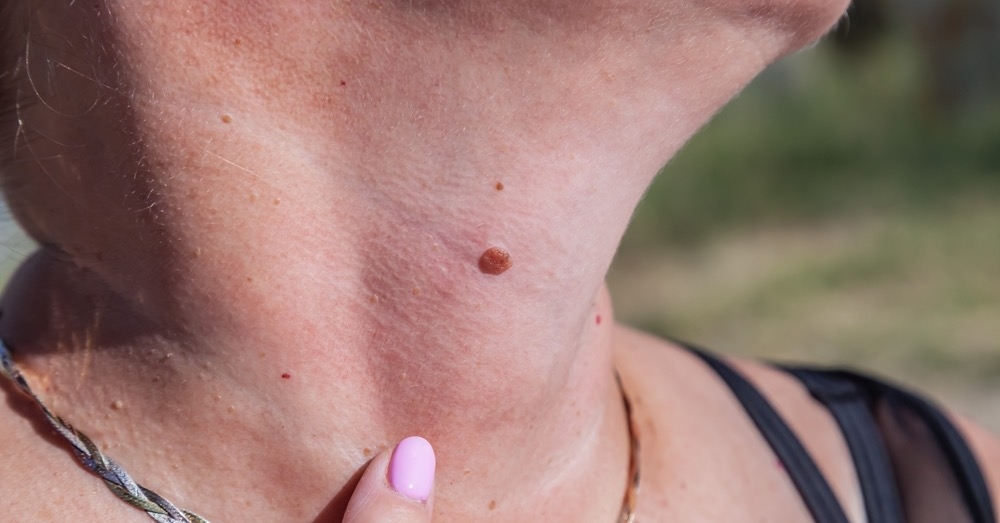
- Włókniaki miękkie – włókniaki dzielą się na miękkie (fibroma molle) i twarde (fibroma durum). Włókniaki miękkie mają charakter workowato zwisających guzków barwy skóry lub nieco ciemniejszej, często licznych, lokalizujących się szczególnie na szyi i karku, zwłaszcza u starszych kobiet. Są przesuwalne względem podłoża, mogą być wprowadzane w głąb skóry palcem i utrzymują się przez całe życie bez tendencji do samoistnego ustępowania. Włókniaki twarde są zazwyczaj pojedyncze, mniejsze i zlokalizowane na kończynach, mają barwę zbliżoną do skóry lub lekko brunatną i są typowe dla wieku średniego i starszego.
- Kłykciny olbrzymie Buschke-Loewensteina – wieloletnie, rozległe i przerosłe kłykciny kończyste mogą ulec transformacji w condylomata gigantea. Zmiany te rozwijają się powoli, prowadzą do destrukcji okolicznych tkanek, ale nie wykazują cech atypii w badaniu histologicznym. Ich masywny, rozrostowy charakter może jednak sugerować nowotwór złośliwy, dlatego w diagnostyce różnicowej należy uwzględnić możliwość błędnej interpretacji jako zmiany nowotworowej.
- Rak kolczystokomórkowy (carcinoma spinocellulare, SCC) – w rzadkich przypadkach przerośnięte brodawki powinny być różnicowane z rakiem kolczystokomórkowym, który wykazuje nacieczoną, twardą podstawę, skłonność do rozpadu, a w zaawansowanych przypadkach może zajmować regionalne węzły chłonne.
Czy obecność brodawek płciowych może wiązać się z powikłaniami?
Tak – mimo łagodnego charakteru, kłykciny kończyste mogą prowadzić do powikłań wynikających z lokalizacji zmian. U mężczyzn mogą powodować stulejkę, załupek, a w rzadkich przypadkach – zgorzel i uszkodzenie skóry napletka. U kobiet w ponad 30% przypadków współistnieją ze zmianami w obrębie szyjki macicy (CIN I–III, carcinoma in situ), związanymi głównie z onkogennymi typami HPV (16, 18, 31, 33). Rzadkim, ale poważnym powikłaniem są kłykciny olbrzymie Buschkego-Loewensteina, cechujące się destrukcją tkanek i przewlekłym przebiegiem, zwykle bez cech atypii histologicznej.