Wyszukaj w poradnikach
Gorączka
Krótka teoria
Gorączka jest naturalnym mechanizmem obronnym organizmu. Powstaje w wyniku przestawienia ośrodka termoregulacji na wyższe wartości. Często jest elementem reakcji ostrej fazy odpowiedzi organizmu na patologiczne drobnoustroje. Gorączka definiowana jest jako ciepłota ciała ≥ 38,0°C. Zakres temperatury ciała 37,1-38°C określany jest natomiast stanem podgorączkowym. Do typowych objawów towarzyszących należy ból głowy, bóle mięśniowo-stawowe, ogólne uczucie rozbicia, osłabienie, dreszcze, pocenie się.
W dużej części przypadków, na podstawie objawów udaje się ustalić ognisko infekcji. Jeśli jednak nie udaje się znaleźć źródła, należy przeprowadzić dokładny skrining zakażeń mikrobiologicznych. Uwaga! U osób starszych podczas trwania infekcji nie zawsze musi występować gorączka!
Jeśli gorączka utrzymuje się dłużej niż 3 tygodnie bez wyjaśnionej przyczyny, nazywana jest gorączką o nieznanej przyczynie (FUO – z ang. fever of unknown origin).
Do najczęstszych źródeł gorączki o nieznanej przyczynie należą:
- gruźlica płuc i pozapłucna,
- zapalenie wsierdzia,
- ropień w jamie brzusznej,
- zapalenie kości i stawów,
- choroba rozrostowa,
- zapalenie tkanki łącznej.
Wywiad
Gorączka jest naturalnym mechanizmem obronnym organizmu. Powstaje w wyniku przestawienia ośrodka termoregulacji na wyższe wartości. Często jest elementem reakcji ostrej fazy odpowiedzi organizmu na patologiczne drobnoustroje.
Gorączka definiowana jest jako ciepłota ciała ≥38,0 °C. Zakres temperatury ciała 37,1–38,0 °C określany jest natomiast stanem podgorączkowym. Do typowych objawów towarzyszących należy ból głowy, bóle mięśniowo-stawowe, ogólne uczucie rozbicia, osłabienie, dreszcze, pocenie się.
W dużej części przypadków, na podstawie objawów udaje się ustalić ognisko infekcji. Jeśli jednak nie udaje się znaleźć źródła, należy przeprowadzić dokładny skrining zakażeń mikrobiologicznych. Uwaga! U osób starszych podczas trwania infekcji nie zawsze musi występować gorączka!
Jeśli gorączka utrzymuje się dłużej niż 3 tygodnie bez wyjaśnionej przyczyny, nazywana jest gorączką o nieznanej przyczynie (FUO – z ang. fever of unknown origin).
Do najczęstszych źródeł gorączki o nieznanej przyczynie należą:
- gruźlica płuc i pozapłucna,
- zapalenie wsierdzia,
- ropień w jamie brzusznej,
- zapalenie kości i stawów,
- choroba rozrostowa,
- zapalenie tkanki łącznej.
Wywiad
- Jak długo trwa gorączka? Jaka była najwyższa temperatura? Czy spada po leczeniu objawowym? Czy gorączka jest ciągła, czy występuje falowo? – dobowa amplituda <1 °C może występować np. w durze brzusznym, zapaleniu mózgu; przerywana z nawracającymi skokami gorączki może być spowodowana np. malarią; falista (naprzemienne kilkudniowe okresy gorączki i bezgorączkowe) może występować np. w chłoniaku Hodgkina;
- Jakie objawy towarzyszące występują? Czy ktoś z otoczenia miał podobne objawy?
- towarzyszące gorączce ból gardła (wysięk na migdałkach) oraz powiększenie węzłów chłonnych szyjnych mogą sugerować anginę paciorkowcową;
- silny ból gardła, trudności w połykaniu, przykry zapach z ust, obrzęk powiek, nasady nosa i łuków brwiowych (częściej u dzieci), powiększenie węzłów chłonnych, ból głowy, brzucha, nudności i wymioty, drobnoplamista osutka skórna – objawy sugerujące mononukleozę zakaźną;
- gorączka oraz kaszel, niekiedy z odksztuszaniem ropnej plwociny, ból w klatce piersiowej o charakterze opłucnowym, duszność, dreszcze i poty mogą sugerować zapalenie płuc;
- towarzyszące nudności i wymioty, a także biegunka mogą sugerować ostry nieżyt żołądkowo-jelitowy (zatrucie pokarmowe);
- biegunka krwista (częściej we WZJG), bóle dolnego obszaru brzucha, osłabienie i utrata masy ciała sugerują nieswoiste choroby zapalne jelit: wrzodziejące zapalenie jelita grubego (WZJG), chorobę Leśniowskiego–Crohna (ChLC) (w ciężkich rzutach – gorączka, odwodnienie, tachykardia, obrzęki);
- objawy dyzuryczne, częstomocz, ból i tkliwość okolicy lędźwiowej, nagłe parcie na mocz, krwiomocz, nudności, wymioty – możliwa przyczyna: ostre odmiedniczkowe zapalenie nerek (OOZN) / ostre bakteryjne cewkowo-śródmiąższowe zapalenie nerek;
- ból okolicy lędźwiowej promieniujący do spojenia łonowego, zewnętrznych narządów płciowych i wewnętrznej powierzchni ud, któremu mogą towarzyszyć nudności, wymioty, parcie na mocz, częste oddawanie małych porcji moczu, dreszcze, krwiomocz, omdlenia – prawdopodobny napad kolki nerkowej;
- gorączka z dreszczami, żółtaczka, ból o charakterze kolki żółciowej – podejrzenie ostrego zapalenia dróg żółciowych;
- ból i obrzęk stawów, ból mięśni, utrata masy ciała i zmęczenie mogą sugerować chorobę tkanki łącznej, np. reumatoidalne zapalenie stawów, chorobę Stilla, toczeń rumieniowaty układowy;
- Czy pacjent podróżował do krajów tropikalnych? – należy wykluczyć choroby zakaźne, w tym malarię, gorączkę krwotoczną (denga, dur brzuszny);
- Czy pacjent zauważył znaczną utratę masy ciała w ostatnim czasie? Czy u pacjenta rozpoznano chorobę przewlekłą lub nowotwór? – choroby nowotworowe (najczęściej układu krwiotwórczego i chłonnego) mogą być przyczyną gorączki;
- Czy u pacjenta występują objawy takie jak: długotrwały kaszel, krwioplucie, stany podgorączkowe, poty nocne, osłabienie, utrata masy ciała? Czy pacjent podróżował do krajów endemicznych dla gruźlicy? Czy pacjent miał kontakt z osobą chorą na aktywną postać gruźlicy? – wyżej wymienione objawy, a także wywiad epidemiologiczny mogą sugerować zakażenie prątkiem gruźlicy;
- Czy występują: obniżona odporność wskutek leczenia GKS, lekami immunosupresyjnymi, ryzykowne kontakty seksualne, asplenia, zakażenie wirusem HIV? – u pacjentów z wymienionymi czynnikami ryzyka gorączka może wystąpić w przebiegu specyficznych chorób takich jak: gruźlica, mykobakteriozy, grzybicy;
- Czy pacjent ma wszczepiony na stałe sztuczny materiał, taki jak proteza zastawkowa lub rozrusznik serca? – obecność sztucznego materiału w sercu jest czynnikiem ryzyka infekcyjnego zapalenia wsierdzia;
- Czy w ciągu ostatniego miesiąca pacjent stosował neuroleptyki, np. haloperidol? Czy dodatkowo występuje: sztywność mięśniowa, drżenie, nadmierne pocenie, zmiana stanu psychicznego? – powyższe objawy mogą sugerować zespół neuroleptyczny (patrz: Uwaga! Czerwona flaga!);
- Czy pacjent przyjmował w ostatnim czasie leki lub parafarmaceutyki? Jakie? – niemal każdy lek może wywołać gorączkę polekową;
- Czy pacjent pali papierosy? Ile i od kiedy? – palenie papierosów jest czynnikiem ryzyka rozwoju nowotworów, m.in. nowotworu płuc i oskrzeli, krtani, nerki.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Pomiar temperatury
- prawidłowy zakres ciepłoty ciała jest zmienny w ciągu doby, sezonu; uzależniony jest także od cyklu miesięcznego czy stopnia odżywienia:
- w dole pachowym – dokładne przyłożenie termometru, odpowiedni okres pomiaru; prawidłowa temperatura: 36,4 °C (zakres 35,5-37,0 °C);
- w okolicy czołowej nad tętnicą skroniową, bezdotykowy – niezalecany; w praktyce jednak najczęściej wykonywany pomiar;
- opcjonalnie:
- w przewodzie słuchowym zewnętrznym: 36,6 °C (35,7-37,5 °C) – trudności w pomiarze mogą wystąpić z powodu zalegającej woskowiny, nieprecyzyjnego nacelowania na błonę bębenkową czy stanu zapalnego ucha;
- w jamie ustnej: 36,6 °C (35,5-37,5 °C).
- prawidłowy zakres ciepłoty ciała jest zmienny w ciągu doby, sezonu; uzależniony jest także od cyklu miesięcznego czy stopnia odżywienia:
- Ocena stanu ogólnego
- ocena zachowania chorego: senność? apatia? splątanie?
- ocena objawów odwodnienia:
- śluzówki (suche lub podsychające),
- skóra (zmniejszona elastyczność skóry, stojący fałd skórny),
- powrót włośniczkowy (preferowanym miejscem pomiaru powrotu włośniczkowego powinien być palec dłoni, ucisnąć płytkę paznokciową; czas >3 s świadczy o zaburzeniu krążenia obwodowego),
- tachykardia,
- tachypnoe,
- obniżenie ciśnienia tętniczego,
- ubytek masy ciała (przedmiotowe objawy odwodnienia zwykle pojawiają się w przypadku stopnia odwodnienia wynoszącego >5% masy ciała pacjenta),
- gałki oczne (zapadnięte),
- uwaga! o rozwijającym się wstrząsie hipowolemicznym mogą świadczyć: powrót włośniczkowy >3 s, zimna, blada skóra, skąpomocz lub bezmocz, znaczne obniżenie ciśnienia tętniczego, zaburzenia świadomości;
- ocena parametrów życiowych: pomiar ciśnienia tętniczego i tętna, pomiar liczby oddechów;
- ocena stanu odżywienia – zważ i zmierz pacjenta, oblicz BMI.
- Ocena skóry
- zabarwienie – bladość może występować np. w białaczkach, chorobach nowotworowych;
- charakter zmian wysypkowych:
- pęcherzyki/grudki w przebiegu chorób wirusowych – ospa wietrzna (wysypka uogólniona), odra (wysypka początkowo na twarzy i za uszami, a następnie zstępuje na pozostałe części ciała), półpasiec (wysypka w obrębie zajętego dermatomu);
- plamki: ciemnoczerwone/purpurowe, nieblednące pod wpływem ucisku (wybroczyny) – guzkowe zapalenie tętnic, plamica Schonleina-Henocha.
- zaczerwienienie, ból, obrzęk – sugerują zapalenie tkanek miękkich;
- rumień, ból i pieczenie, ostre odgraniczenie od zdrowych tkanek, towarzyszący obrzęk (najczęściej na twarzy lub kończynach dolnych) – sugeruje różę (zakażenie paciorkowcowe);
- żółtaczka: zażółcenie skóry, twardówek oczu (nowo rozpoznane) – podejrzenie: wirusowego zapalenia wątroby, ostrego zapalenia trzustki;
- rumień w kształcie motyla na twarzy, nadwrażliwość na światło słoneczne – podejrzenie ostrej postaci tocznia rumieniowatego układowego (SLE).
- Ocena węzłów chłonnych
- rozmiar – powiększone, gdy średnica >1 cm lub >0,5 cm w przypadku nadobojczykowych i >1,5 cm w przypadku pachwinowych;
- powiększenie węzłów – uogólnione czy miejscowe;
- konsystencja – twarde/miękkie (twarde w chorobach nowotworowych);
- tkliwość – bolesność palpacyjna jest typowa dla zapalenia węzłów.
- Oglądanie gardła
- ocena migdałków – powiększenie, przekrwienie, naloty;
- zmiany w jamie ustnej – np. plamki Koplika (małe, białe plamki z czerwoną obwódką występujące na błonie śluzowej policzków na wysokości zębów trzonowych i przedtrzonowych – charakterystyczny dla odry), biały nalot na języku – kandydoza.
- Ocena układu oddechowego
- Osłuchaj klatkę piersiową – zapalenie płuc będą sugerowały trzeszczenia nad zajętymi obszarami miąższu płucnego, czasem słyszalny szmer oskrzelowy; w przypadku obecności płynu w jamie opłucnej szmery oddechowe będą osłabione; furczenia – sugerują zaleganie wydzieliny w drogach oddechowych, np. w zapaleniu oskrzeli (w ostrym zapaleniu oskrzeli możliwy jest brak dodatkowych zjawisk osłuchowych, świsty lub furczenia).
- Opukiwanie klatki piersiowej – stłumiony odgłos opukowy może sugerować zapalenie płuc oraz obecność płynu w jamie opłucnej.
- Oceń drżenie piersiowe – wzmożone drżenie piersiowe sugerować będzie naciek zapalny, stłumione drżenie sugeruje obecność płynu w jamie opłucnej.
- Ocena układu krążenia
- nowe zmiany osłuchowe nad sercem – najczęściej obserwowane (częściej u dzieci, ale u dorosłych również) w trakcie gorączki to szmery niewinne, cechy charakterystyczne: szmer skurczowy, ocena głośności 1-3 wg skali Levine’a, brak promieniowania, zmienna głośność w zależności od pozycji ciała, fazy oddychania;
- obecność tarcia osierdziowego (w zapaleniu osierdzia).
- Badanie jamy brzusznej
- bolesność jamy brzusznej – może występować m.in. w przypadku: nieżytu żołądkowo-jelitowego, zapalenia wyrostka robaczkowego, zapalenia uchyłków, zapalenia przydatków, zapalenia pęcherzyka żółciowego, kolce żółciowej, zapaleniu trzustki, niedrożności jelit;
- wyczuwalny palpacyjnie guz w jamie brzusznej – np. ropień uchyłka/wyrostka robaczkowego, chłoniak;
- powiększenie wątroby lub śledziony – podejrzenie wirusowego zapalenia wątroby, mononukleozy;
- wodobrzusze – obecne np. w marskości wątroby, chorobach nowotworowych;
- ocena objawów otrzewnowych.
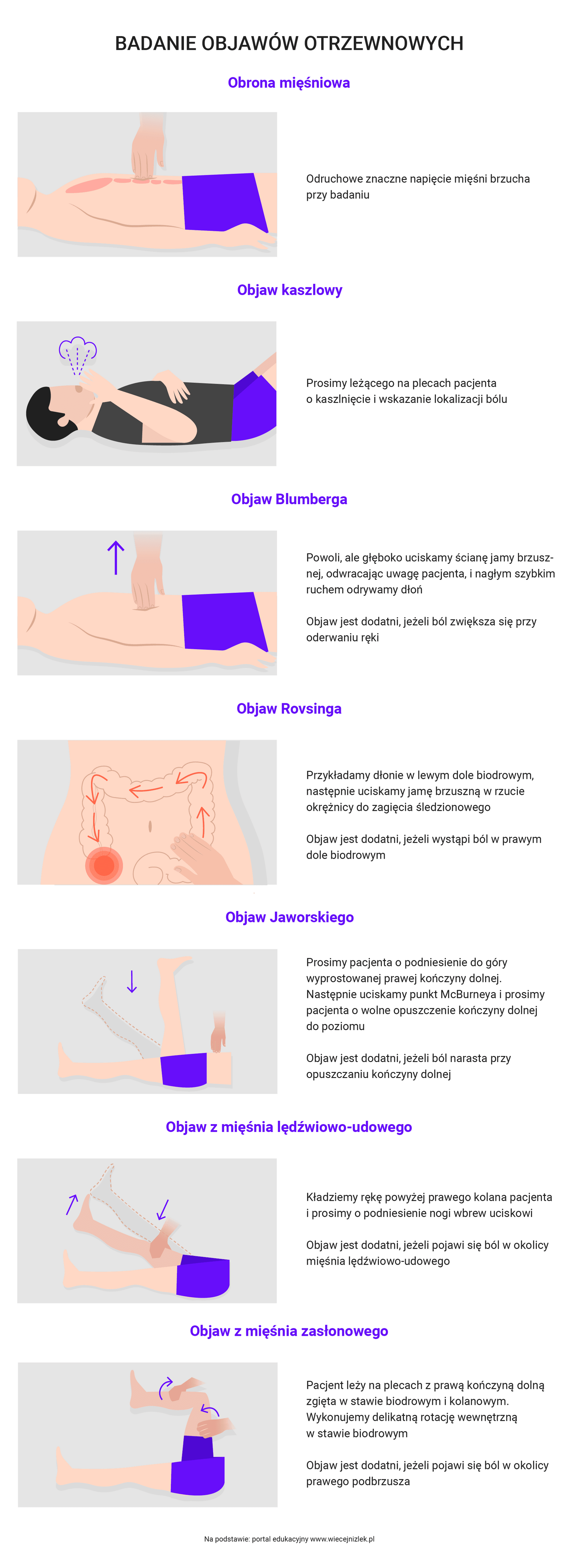
- Ocena układu moczowo-płciowego
- bolesność okolicy lędźwiowej, objaw Goldflama – dodatni w przypadku ostrego odmiedniczkowego zapalenia nerek, w kolce nerkowej;
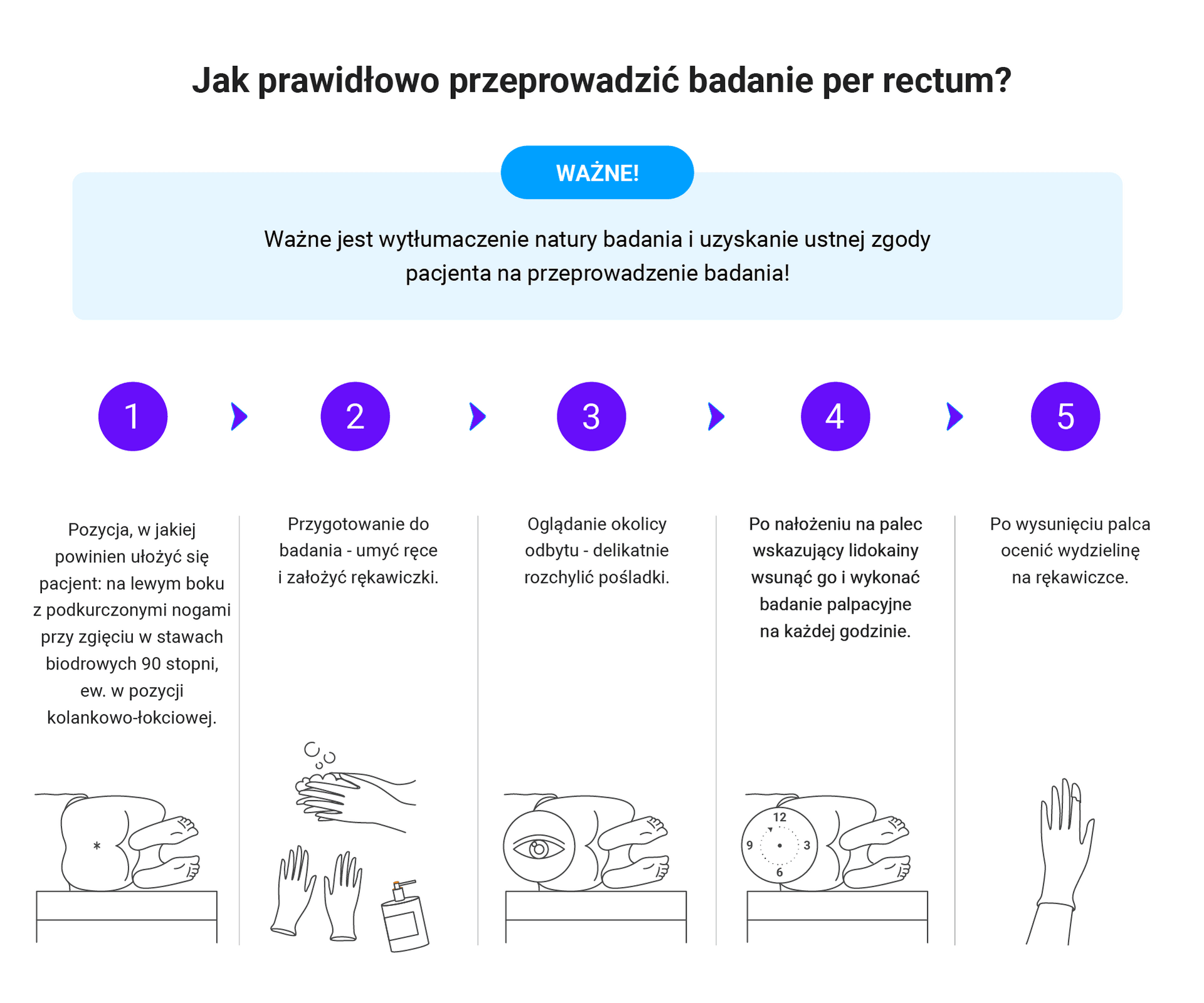
- badanie per rectum – bolesność prostaty u mężczyzn może sugerować zapalenie gruczołu krokowego; wyczuwalny guz w odbytnicy – podejrzenie nowotworu jelita grubego.
- Ocena układu ruchu
- symetryczny ból i obrzęk stawów rąk i stóp (najczęściej zajęte są stawy międzypaliczkowe bliższe, śródręczno-paliczkowe i śródstopno-paliczkowe), rzadziej także dużych stawów (np. kolanowych lub ramiennych) – sugerują reumatoidalne zapalenie stawów (RZS);
- ból stawów i/lub mięśni (wędrujący, o zmiennym charakterze, głównie stawów rąk i kolanowych) – może sugerować toczeń rumieniowaty układowy (SLE).
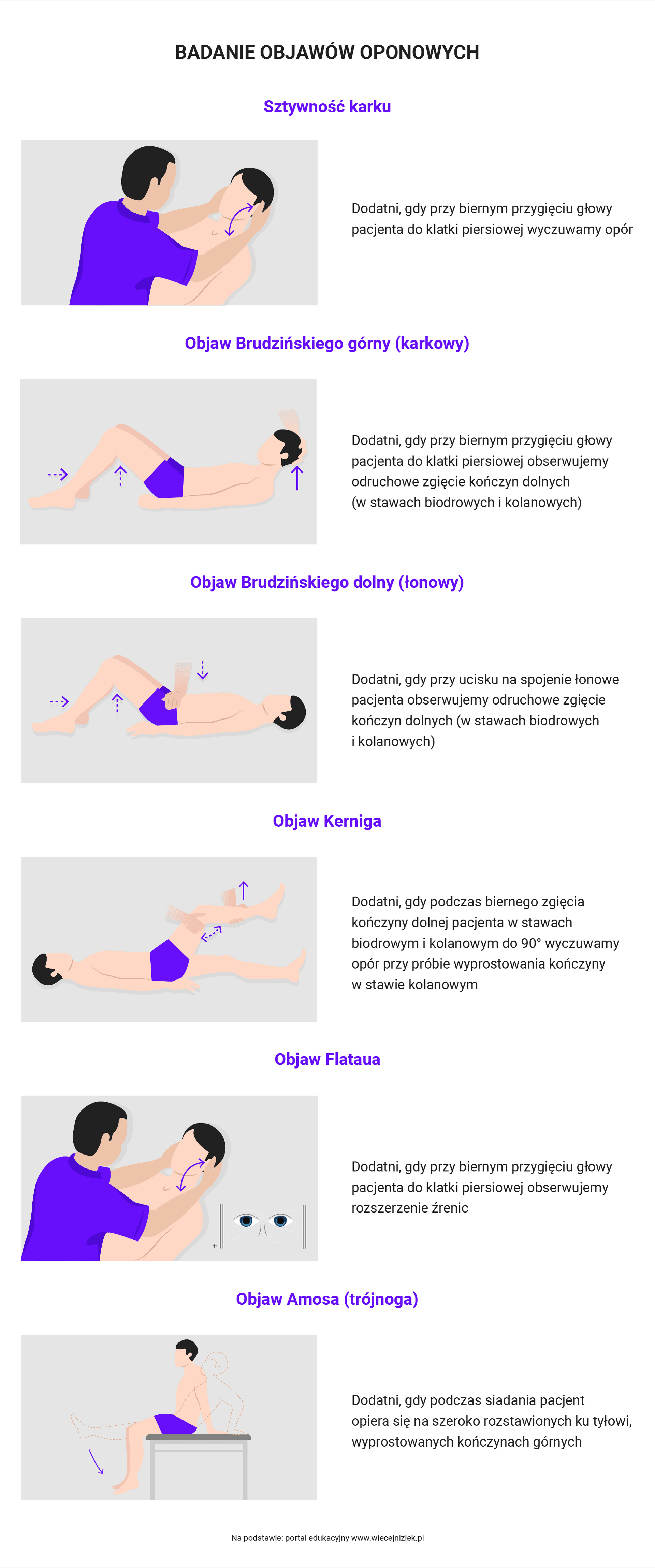
- Ocena objawów neurologicznych
- badanie objawów oponowych – występowanie gorączki, światłowstrętu oraz dodatnich objawów oponowych sugeruje zapalenie opon mózgowo-rdzeniowych.
UWAGA! CZERWONA FLAGA!
- Temperatura >38 °C lub <36 °C, częstotliwość oddechów >30/min, skurczowe ciśnienie tętnicze <90 mm Hg, częstotliwość rytmu serca >120/min – podejrzenie sepsy/wstrząsu septycznego – pacjent powinien zostać jak najszybciej przetransportowany do szpitala. W oczekiwaniu na ZRM należy wdrożyć postępowanie przeciwwstrząsowe: zabezpieczyć drogi oddechowe, monitorować podstawowe parametry, ułożyć pacjenta w pozycji leżącej z uniesionymi nogami (wyjątek: niewydolność krążenia), założyć obwodowe wkłucie dożylne i przetaczać płyny (zaczynając od 500 ml 0,9% NaCl), podać tlen.
- Gorączka, silny ból głowy, zaburzenia świadomości, dodatnie objawy oponowe – podejrzenie ZOMR (zapalenia opon mózgowo-rdzeniowych) – należy wezwać karetkę i pilnie skierować na oddział neurologii z podejrzeniem ZOMR.
- Gorączka z towarzyszącą dusznością, kaszel, ból w klatce piersiowej o charakterze opłucnowym, krwioplucie – podejrzenie zatorowości płucnej - pacjent powinien zostać przetransportowany karetką do szpitala, należy wezwać karetkę i wystawić skierowanie do oddziału chorób wewnętrznych.
- Nudności, wymioty, silny ból brzucha, zatrzymanie stolca i gazów - podejrzenie niedrożności jelit – należy wezwać karetkę i pilnie skierować pacjenta na oddział chirurgiczny.
- Gorączka, utrzymujący się częstomocz, dyzuria, krwiomocz, proteinuria – podejrzenie kłębuszkowego zapalenia nerek (KZN) – pilne skierowanie do poradni nefrologicznej celem wykonania biopsji nerki w kierunku KZN.
- Hipertermia (temperatura >40 °C) – pacjent powinien zostać przetransportowany do szpitala, należy wezwać ZMR. W oczekiwaniu na transport: pacjenta należy umieścić w chłodnym miejscu i rozpocząć intensywne schładzanie (skrapiać obficie letnią wodą), założyć dostęp dożylny i – jeżeli to konieczne – udrożnić drogi oddechowe.
- Gorączka, silny ból głowy o innym niż zazwyczaj charakterze, niepozwalający pacjentowi spać w nocy, tkliwość skóry głowy – okolicy tętnicy skroniowej, pogrubienie lub tkliwość samej tętnicy skroniowej – podejrzenie olbrzymiokomórkowego zapalenia tętnic – pacjentowi należy wystawić pilne skierowanie do oddziału chorób wewnętrznych.
- Gorączka, nowy szmer nad sercem, objawy niewydolności serca, duszność, epizod zatorowy, zmiany naczyniowe w postaci wybroczyn – podejrzenie infekcyjnego zapalenia wsierdzia – pilne skierowanie do oddziału kardiologicznego.
Postępowanie diagnostyczne
Badania laboratoryjne
- morfologia krwi obwodowej z rozmazem – w przebiegu zakażenie możliwa leukocytoza lub leukopenia; znaczna leukocytoza może wiązać się z chorobą nowotworową układu krwiotwórczego (białaczka, chłoniak);
- parametry stanu zapalnego – CRP, OB.
Kolejne badania według podejrzewanej przyczyny:
- badanie ogólne moczu (oraz posiew moczu) – w przypadku podejrzenia zakażenia układu moczowego;
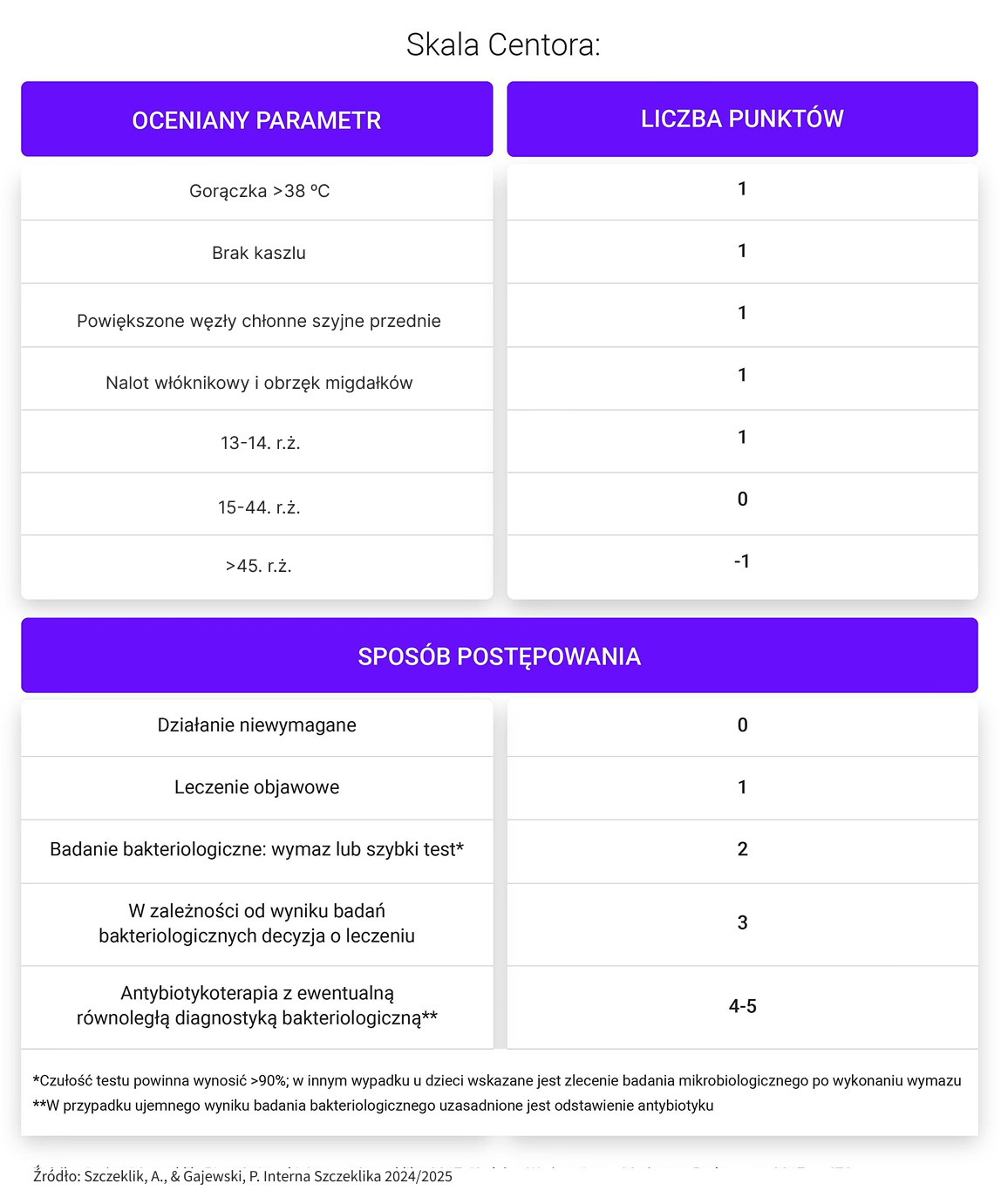
- wymaz z gardła (Streptest) – różnicowanie zapalenia gardła bakteryjnego i wirusowego (sposób postępowania określa skala Centora).
- kreatynina, kwas moczowy, mocznik,
- elektrolity – Na, K,
- kinaza kreatynowa,
- bilirubina, ALT, AST,
- amylaza,
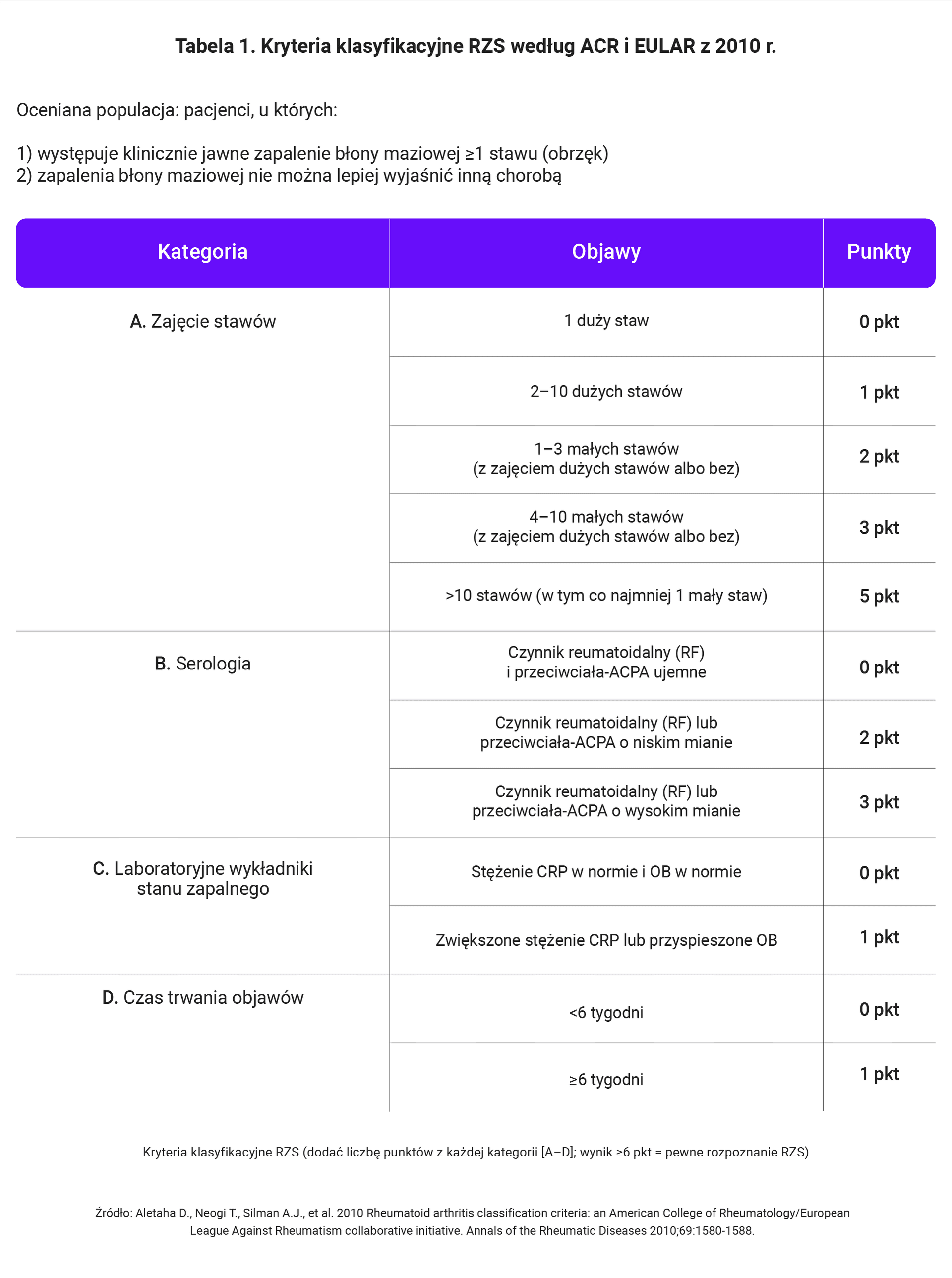
- czynnik reumatoidalny (RF) – w przypadku podejrzenia RZS (ocena kryteriów klasyfikacyjnych RZS wg ACR i EULAR z 2010 r.),
- badanie ogólne kału – podejrzenie nieswoistych zapalnych chorób jelit, zakażeń bakteryjnych i wirusowych przewodu pokarmowego.
Badania obrazowe
- USG jamy brzusznej – diagnostyka w kierunku:
- ropnia,
- ropniaka,
- kamicy pęcherzyka żółciowego,
- kamicy nerkowej;
- RTG klatki piersiowej w projekcji bocznej i AP – diagnostyka zapalenia płuc w przypadku następujących objawów: gorączka >38 °C, kaszel, ból w klatce piersiowej, duszność, tachypnoe > 24/min, tachykardia >100/min, zmiany osłuchowe (trzeszczenia nad polami płucnymi);
- kolonoskopia – w przypadku podejrzenia nieswoistych zapalnych chorób jelit.
Zalecenia
Gorączka jest mechanizmem obronnym! Nie jest zalecane natychmiastowe farmakologiczne obniżanie temperatury poniżej 38,5 °C. Należy obserwować chorego!
Ogólne zalecenia
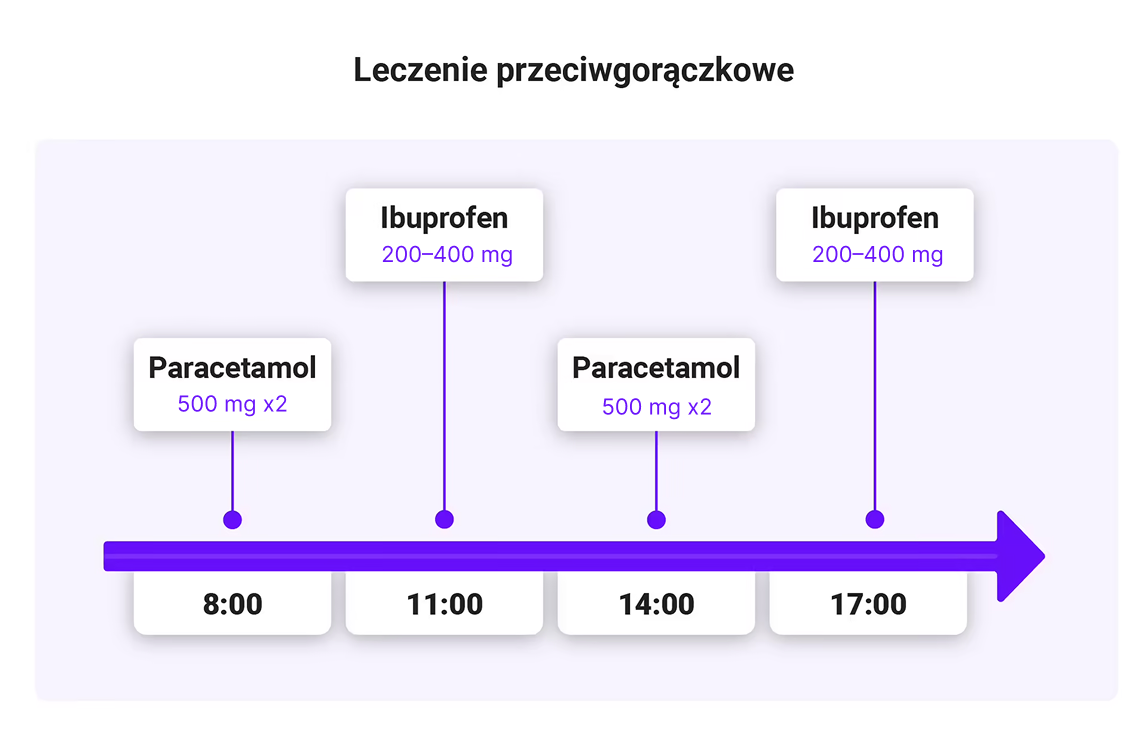
- Leczenie „na zakładkę” – naprzemiennie stosuje się:
- paracetamol 2 x 500 mg co 6 h (maks. 4 g/d),
- ibuprofen 200–400 mg co 6 h (maks. 2 g/d).
Przykładowy schemat leczenia przeciwgorączkowego:
8:00 – paracetamol 500 mg x 2
11:00 – ibuprofen 200–400 mg
14:00 – paracetamol 500 mg x2
17:00 – ibuprofen 200–400 mg
Przeciwwskazania do stosowania ibuprofenu:
- biegunka,
- ZUM (potencjalne działanie nefrotoksyczne w przednerkowej niewydolności nerek),
- przewlekła niewydolność nerek,
- choroba wrzodowa,
- zaburzenia krzepnięcia.
Gdy brak pewności co do wskazań, zawsze lepiej zlecić paracetamol!
- Odpoczynek i odpowiednie nawadnianie – należy pamiętać, że na każdy wzrost temperatury o 1 °C wzrasta zapotrzebowania płynów o 15%) – średnie dobowe zapotrzebowanie to min. 2,5 –3 l.
- Fizyczne metody zbijania bardzo wysokiej gorączki – zimne kompresy na czoło, na pachwiny; nie jest zalecana kąpiel w zimnej wodzie (obkurczenie tętniczek).
Angina paciorkowcowa
Antybiotykiem z wyboru w anginie paciorkowcowej jest penicylina (fenoksymetylopenicylina):
- dorośli i dzieci (masa ciała >40 kg): 2 –-3 mln j.m./dobę w 2-3 dawkach podzielonych przez 10 dni,
- dzieci (masa ciała <40 kg): 100-200 tys j.m./dobę w 2-3 dawkach podzielonych przez 10 dni.
Zapalenie gardła o etiologii wirusowej
Podstawą jest leczenie objawowe:
- leczenie przeciwgorączkowe i przeciwbólowe (np. według schematu “na zakładkę” opisanego powyżej),
- leczenie miejscowe – leki OTC: diklofenak – płyn do płukania gardła, benzydamina – tabletki do ssania, przy silnych dolegliwościach bólowych leki na receptę, np. nimesulid, ketoprofen (granulki do przygotowania roztworu doustnego),
- odpoczynek i nawadnianie,
- unikanie klimatyzacji i suchych, ciepłych pomieszczeń – podrażnienie i wysychanie błon śluzowych.
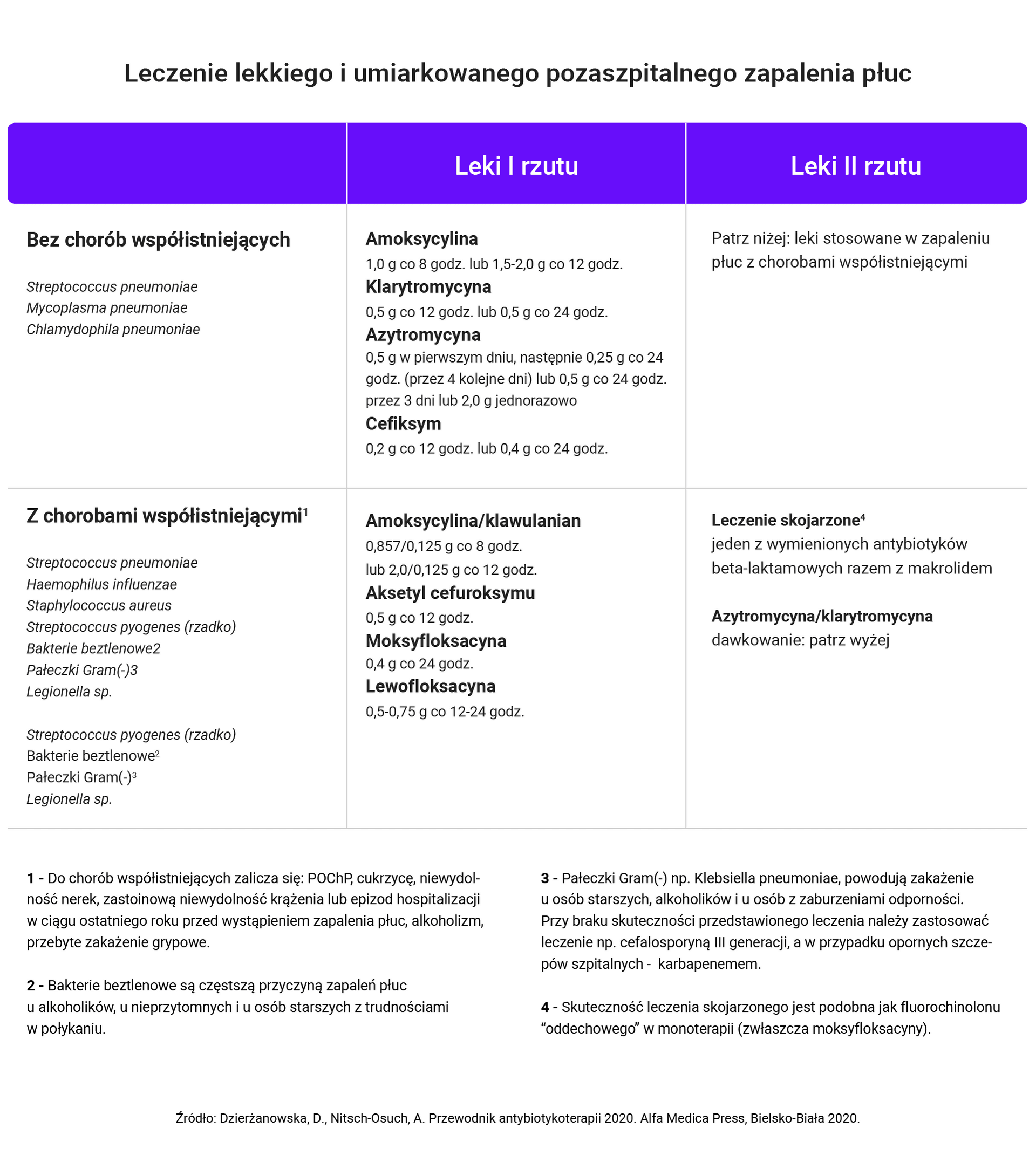
Zapalenie płuc
Ostre zapalenie oskrzeli
Ostre zapalenie oskrzeli ma zazwyczaj przebieg samoograniczający się (objawy ustępują w ciągu tygodnia do trzech). Istotna jest edukacja pacjenta, zapewnienie o braku konieczności stosowania antybiotyku ze względu na najczęściej wirusową etiologię, a także konieczności odpowiedniego nawodnienia (ok. 2 l/dobę) i ewentualnego leczenia objawowego.
Zakażenie układu moczowego
Zalecana antybiotykoterapia niepowikłanego zapalenia pęcherza moczowego:
- furazydyna (lek OTC) – 1. dnia 100 mg 4 ×/d, następnie 100 mg 3 ×/d przez 7–8 dni; leczenie można powtórzyć po 10-15 dniach; w przypadku wystąpienia co najmniej 3 epizodów zakażenia układu moczowego w ciągu ostatnich 12 miesięcy stosuje się 100 mg na noc przez 6–12 miesięcy (nie należy stosować w przypadku podejrzenia odmiedniczkowego zapalenia nerek i gdy klirens kreatyniny <60 ml/min),
- trimetoprim + sulfametoksazol (kotrimoksazol) 160/800 mg 2 x/d przez 3 dni; unikać empirycznego leczenia w razie występowania znanej oporności na poziomie 20%,
- fosfomycyna (3 g doustnie jednorazowo); unikać leku przy podejrzeniu kłębuszkowego zapalenia nerek.
Podejrzenie chorób tkanki łącznej (m.in. RZS, SLE)
Pacjent powinien zostać skierowany do poradni reumatologicznej w celu poszerzenia panelu badań i ewentualnego leczenia.
Podejrzenie choroby nowotworowej
Pacjentowi należy wystawić kartę DiLO i skierować do odpowiedniego specjalisty.
Podejrzenie gruźlicy
Pacjenta należy pilnie skierować do oddziału pulmonologicznego/instytutu gruźlicy.
Podejrzenie malarii
W przypadku pacjenta gorączkującego, który wrócił z obszarów endemicznych malarii (mapa dostępna pod adresem: https://medycynatropikalna.pl/malaria-chemioprofilaktyka) należy skierować pacjenta do szpitala zakaźnego, w celu jak najszybszego wykluczenia (lub potwierdzenia) malarii.
Uwaga! Nawracająca gorączka >38,3 °C, trwająca >3 tygodnie przy braku jednoznacznej przyczyny mimo diagnostyki, z podwyższonymi markerami stanu zapalnego – gorączka o nieznanej przyczynie (FUO) – pacjentowi należy wystawić skierowanie do szpitala do oddziału chorób wewnętrznych.
Przykładowa wizyta
Wywiad
Pacjent zgłosił się z utrzymującą się od 3 dni podwyższoną temperaturą (maksymalna wartość 38,5 °C) i bólem gardła. Neguje kaszel, duszności, ból brzucha, wysypkę. Nie zgłasza innych dolegliwości.
Badanie przedmiotowe
Stan ogólny dobry. Temperatura ciała 37,5 °C. Skóra bez zmian. Gardło z cechami nieżytu, zaczerwienione. Migdałki niezmienione chorobowo. Powiększone węzły chłonne podżuchwowe. Szmer pęcherzykowy prawidłowy. Liczba oddechów 16/min. SpO2 97%. Tony serca czyste, HR 90/min. Brzuch miękki, niebolesny, objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny.
Zalecenia
Odpoczynek, nawadnianie, NLPZ lub paracetamol w razie potrzeby.
Wystawiono ZUS ZLA na okres 7 dni.
W razie nieustąpienia dolegliwości lub pogorszenia stanu zdrowia konieczna jest pilna konsultacja lekarska.
Kody ICD-10
Wybrane choroby zakaźne i pasożytnicze
Niektóre choroby zakaźne i pasożytnicze
Nowotwory
Choroby układu oddechowego
Choroby układu mięśniowo-szkieletowego i tkanki łącznej
Choroby układu moczowo-płciowego
Objawy, cechy chorobowe oraz nieprawidłowe wyniki badań klinicznych i laboratoryjnych niesklasyfikowane gdzie indziej
Referencje
- Gajewski, P. (2024). Interna Szczeklika 2024. Medycyna Praktyczna.
- Japp, A., & Robertson, C. (2015). Macleod. Diagnoza kliniczna. Edra Urban & Partner.
- Spelman, D. (2023). Fever of unknown origin in adults. UpToDate. https://www.uptodate.com/contents/fever-of-unknown-origin-in-adults-etiologies [ostatni dostęp: 09.04.2025 r.]
- Narodowy Instytut Zdrowia Publicznego PZH – Państwowy Instytut Badawczy. Gruźlica. Szczepienia.info. https://szczepienia.pzh.gov.pl/szczepionki/gruzlica/ [ostatni dostęp: 09.04.2025 r.]
- Boroń-Kaczmarska, A., & Wiercińska-Drapało, A. (2022). Choroby zakaźne i pasożytnicze (T. 1, T. 2) PZWL Wydawnictwo Lekarskie.


