Wyszukaj w publikacjach
Małpia ospa – u kogo podejrzewać mpox i jakie leczenie wdrożyć?
Mpox (małpia ospa) to odzwierzęca choroba wirusowa wywoływana przez ortopokswirusa, który sporadycznie zakaża ludzi. Obraz kliniczny mpox przypomina ospę prawdziwą, jednak cechuje się znacznie niższą śmiertelnością i mniejszą zdolnością przenoszenia między ludźmi. W przeszłości ochronę przed wirusem mpox zapewniały szczepienia przeciwko ospie prawdziwej, które wywoływały odpowiedź krzyżową wobec innych ortopokswirusów.
Epidemiologia mpox
Wirus mpox występuje endemicznie w krajach Afryki Zachodniej i Środkowej, gdzie jego naturalnym rezerwuarem są drobne ssaki. Sporadyczne przypadki zakażeń u ludzi poza tym obszarem, w tym na półkuli zachodniej, są zazwyczaj związane z:
- handlem dzikimi lub egzotycznymi zwierzętami domowymi,
- podróżami międzynarodowymi,
- bliskimi kontaktami międzyludzkimi – szczególnie wśród osób niezaszczepionych przeciwko ospie prawdziwej.
W przeszłości populacyjna odporność na mpox była zapewniona dzięki szczepieniom przeciwko ospie prawdziwej, które wywoływały odpowiedź krzyżową wobec innych ortopokswirusów, w tym MPXV. Jednak po globalnej eradykacji ospy prawdziwej i zaprzestaniu programów szczepień, odporność zbiorowa uległa znacznemu osłabieniu. To zjawisko doprowadziło do wzrostu podatności na zakażenia mpox, szczególnie w młodszych grupach wiekowych, które nie były objęte szczepieniami ochronnymi.
W 2022 roku odnotowano wieloogniskowy wybuch mpox, obejmujący wiele krajów na różnych kontynentach. Zakażenia występowały głównie wśród mężczyzn mających kontakty seksualne z mężczyznami (MSM).
Transmisja wirusa może zachodzić poprzez kontakt z płynami ustrojowymi, zmianami skórnymi, kroplami wydzieliny z dróg oddechowych zakażonych zwierząt lub ludzi, a także przez skażone przedmioty (fomity).
Patofizjologia i obraz kliniczny małpiej ospy
Wirus MPXV wnika do organizmu człowieka najczęściej drogą:
- oddechową (przez nosogardło lub jamę ustną),
- przezskórną (w wyniku kontaktu z zakażonym materiałem biologicznym),
- przez błony śluzowe narządów płciowych.
Po wniknięciu wirus namnaża się w miejscu zakażenia, a następnie rozprzestrzenia się do regionalnych węzłów chłonnych. W efekcie dochodzi do pierwotnej wiremii, która umożliwia rozsiew wirusa do narządów wewnętrznych. Okres inkubacji trwa zwykle od 7 do 14 dni. Kiedy dochodzi do wtórnej wiremii, rozpoczyna się okres prodromalny, zwykle trwający 1–2 dni. W tym czasie pacjent może być już zakaźny. Wirus wykazuje szeroki tropizm tkankowy – infekuje nie tylko skórę, ale także układ chłonny, serce, mózg i narządy płciowe.
Na początku choroby występuje niespecyficzny zespół objawów grypopodobnych, obejmujący:
- gorączkę,
- dreszcze,
- ból głowy,
- zmęczenie i osłabienie,
- bóle mięśniowe i kostno-stawowe,
- limfadenopatię.
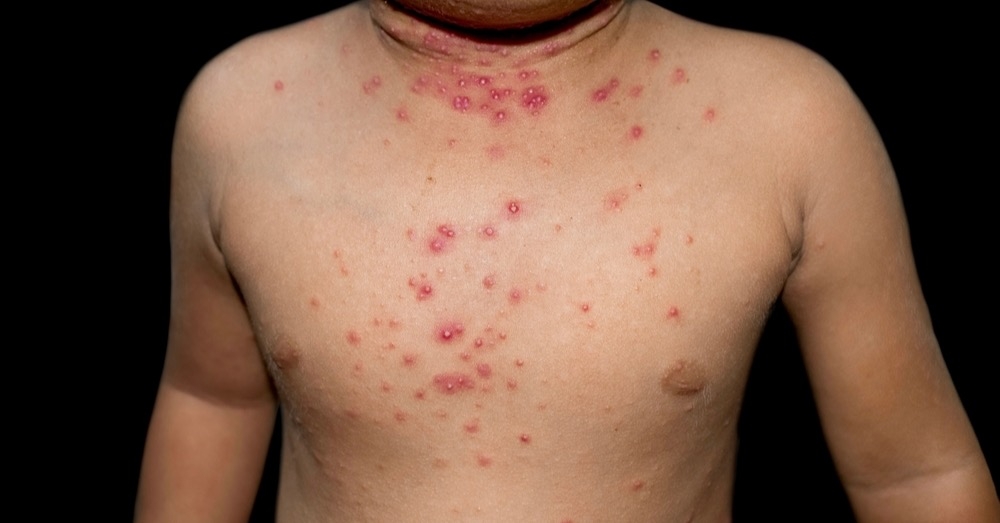
Wysypka rozpoczyna się około 3 dni po wystąpieniu gorączki i typowo ma charakter centryfugalny – zaczyna się w miejscu pierwotnego zakażenia (np. narządy płciowe) i rozszerza się na tułów, kończyny, twarz oraz dłonie i stopy.
- Początkowo zmiany mają charakter plamisto-grudkowy, następnie przechodzą w pęcherzyki, krosty, a ostatecznie w strupy.
- Liczba zmian skórnych może wahać się od kilku do tysięcy i jest skorelowana z ciężkością przebiegu choroby.
- U większości pacjentów obserwuje się łagodny do umiarkowanego przebieg, trwający zwykle od 2 do 4 tygodni, zakończony pełnym wyzdrowieniem.
Wysypkę w przebiegu mpox należy różnicować m.in. z:
- ospą wietrzną (VZV),
- półpaścem,
- opryszczką narządów płciowych (HSV),
- kiłą wtórną,
- mięczakiem zakaźnym,
- liszajcem zakaźnym,
- powikłaniami polekowymi (np. rumień wielopostaciowy, zespół Stevensa–Johnsona).
U kogo podejrzewać zakażenie MPXV?
Mpox należy podejrzewać przede wszystkim u pacjentów z charakterystycznym obrazem klinicznym, zwłaszcza gdy występują czynniki społeczne lub epidemiologiczne wskazujące na możliwą ekspozycję. Wczesne rozpoznanie umożliwia natychmiastowe wprowadzenie środków zapobiegawczych ograniczających rozprzestrzenianie się choroby.
Podejrzenie mpox należy wziąć pod uwagę u osób z objawami prodromalnymi i charakterystyczną wysypką oraz:
- z ryzykiem ekspozycji – mieszkańcy lub podróżujący do terenów endemicznych (Afryka Środkowa i Zachodnia), mężczyźni uprawiający seks z mężczyznami (MSM), osoby mające bezpośredni kontakt z materiałem biologicznym pochodzącym od zwierząt (np. podczas polowań, przygotowywania mięsa) oraz osoby mające kontakt z osobami z potwierdzonym zakażeniem mpox (w tym kontakt seksualny);
- z grup podwyższonego ryzyka ciężkiego przebiegu – osoby zakażone HIV, osoby przyjmujące leki immunosupresyjne, niemowlęta, małe dzieci, kobiety w ciąży oraz osoby starsze.
Jak postępować w przypadku podejrzenia małpiej ospy?
Czujność kliniczna i trafne podejrzenie mpox to fundament skutecznej kontroli zakażeń, ochrony osób wrażliwych i odpowiedzialnej opieki zdrowotnej. Przy podejrzeniu mpox należy niezwłocznie:
- izolować pacjenta;
- zastosować środki ochrony indywidualnej;
- ograniczyć liczbę osób mających kontakt z pacjentem.
Ustalenie rozpoznania mpox wymaga zintegrowania informacji klinicznych, epidemiologicznych i laboratoryjnych. Złotym standardem jest potwierdzenie obecności materiału genetycznego wirusa mpox za pomocą badania RT-PCR z wymazu z dna zmian skórnych (pęcherzy, krost, strupów) lub z gardła, krwi lub płynów ustrojowych – jeśli brak zmian skórnych. Diagnostykę należy zlecać wyłącznie w laboratoriach referencyjnych wskazanych przez służby sanitarne.
Testy serologiczne (przeciwciała IgM/IgG) nie są zalecane do rozpoznania ostrej infekcji, ponieważ mogą być dodatnie również po szczepieniu przeciwko ospie lub w wyniku przeszłego kontaktu z innym ortopokswirusem.
Mpox podlega obowiązkowi zgłoszenia. Każdy podejrzany lub potwierdzony przypadek musi być niezwłocznie zgłoszony do właściwej powiatowej stacji sanitarno-epidemiologicznej. W przypadku potwierdzenia rozpoznania, prowadzi się dochodzenie epidemiologiczne oraz identyfikację osób z kontaktu.
Leczenie – jak postępować po rozpoznaniu?
U zdecydowanej większości pacjentów zakażenie mpox ma łagodny lub umiarkowany przebieg, nie wymaga hospitalizacji i ustępuje samoistnie w ciągu 2–4 tygodni. Postępowanie opiera się na monitorowaniu stanu ogólnego i nawodnieniu,
łagodzeniu dolegliwości bólowych i gorączki (np. paracetamol, ibuprofen) oraz utrzymaniu higieny skóry (czystość zmian, profilaktyka wtórnych nadkażeń bakteryjnych). Aktualnie nie ma zatwierdzonych terapii swoistych dla mpox, ale w przypadkach ciężkiego przebiegu lub ryzyka powikłań można rozważyć leczenie przeciwwirusowe preparatem tekowirimatem.
Chociaż u większości pacjentów mpox przebiega łagodnie i samoograniczająco, ryzyko powikłań jest większe u osób z grup ryzyka (np. dzieci, kobiet w ciąży, osób z niedoborami odporności, w tym zakażonych HIV). Należą do nich:
- nadkażenie bakteryjne skóry,
- bliznowacenie zmian po gojących się strupach,
- zapalenie płuc,
- zajęcie błon śluzowych i narządów płciowych,
- zapalenie mózgu i powikłania neurologiczne,
- zapalenie rogówki i spojówek,
- sepsa,
- powikłania przebiegu ciąży i poronienie,
- zgon,
- powikłania psychospołeczne.
Szczepienia przeciwko mpox
Szczepienia przeciwko mpox stanowią kluczowy element profilaktyki indywidualnej i zdrowia publicznego, szczególnie wśród osób z grup zwiększonego ryzyka. Obecnie dostępna i rekomendowana szczepionka to MVA-BN (Modified Vaccinia Ankara – Bavarian Nordic). Jest to żywa szczepionka oparta na zmodyfikowanym wirusie krowianki. Szczepienie może być stosowane jako profilaktyka przedekspozycyjna (PrEP), m.in. u mężczyzn mających kontakty seksualne z mężczyznami (MSM), osób zakażonych HIV, personelu medycznego, a także w trybie poekspozycyjnym (PEP) – do 4 dni po bliskim kontakcie z osobą zakażoną, celem zapobieżenia rozwojowi choroby lub złagodzenia jej przebiegu. Schemat szczepienia obejmuje zazwyczaj dwie dawki podawane podskórnie lub śródskórnie w odstępie 28 dni.
Źródła
- Moore, M. J., Rathish, B., & Zahra, F. (2023). Mpox (Monkeypox). StatPearls - NCBI Bookshelf. https://www.ncbi.nlm.nih.gov/books/NBK574519/
- Strategies and guidelines on mpox. (2022). European Centre for Disease Prevention and Control. https://www.ecdc.europa.eu/en/infectious-disease-topics/mpox/resources-health-professionals-mpox
- Yon, H., Shin, H., Shin, J. I., Shin, J. U., Shin, Y. H., Lee, J., Rhee, S. Y., Koyanagi, A., Jacob, L., Smith, L., Lee, S. W., Rahmati, M., Ahmad, S., Cho, W., & Yon, D. K. (2023). Clinical manifestations of human Mpox infection: A systematic review and meta-analysis. Reviews in medical virology, 33(4), e2446. https://doi.org/10.1002/rmv.2446