Wyszukaj w publikacjach
Więcej studentów, więcej lekarzy? – interpelacja w sprawie kadr medycznych

Poseł Grzegorz Macko skierował do rządzących pytania dotyczące podejmowanych działań związanych z limitami przyjęć na studia medyczne i planami w zakresie zwiększenia liczby pracowników medycznych w Polsce. Resort zdrowia przekazał, że rząd podejmuje szereg prac, by przeciwdziałać niedoborom kadrowym w systemie ochrony zdrowia.
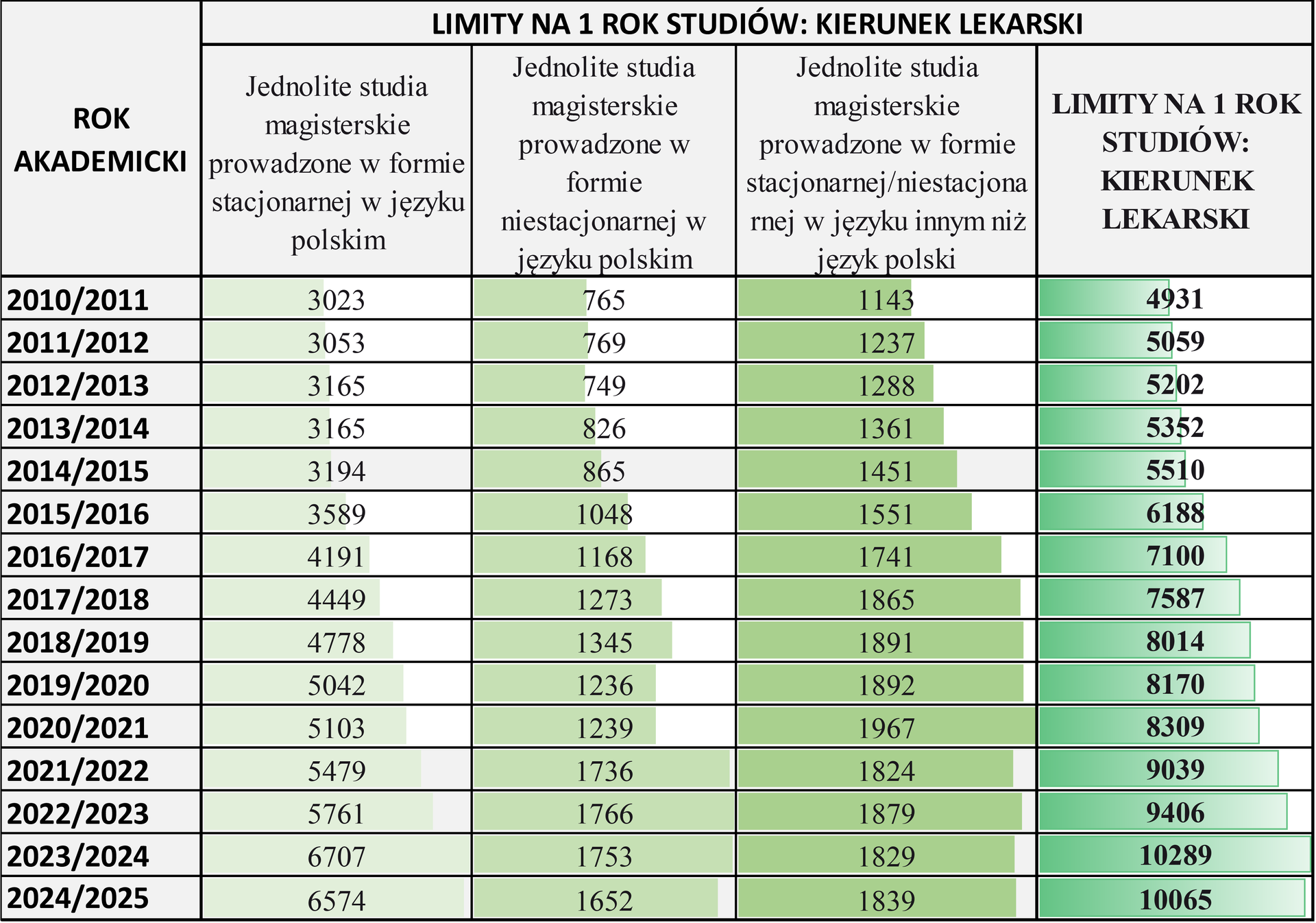
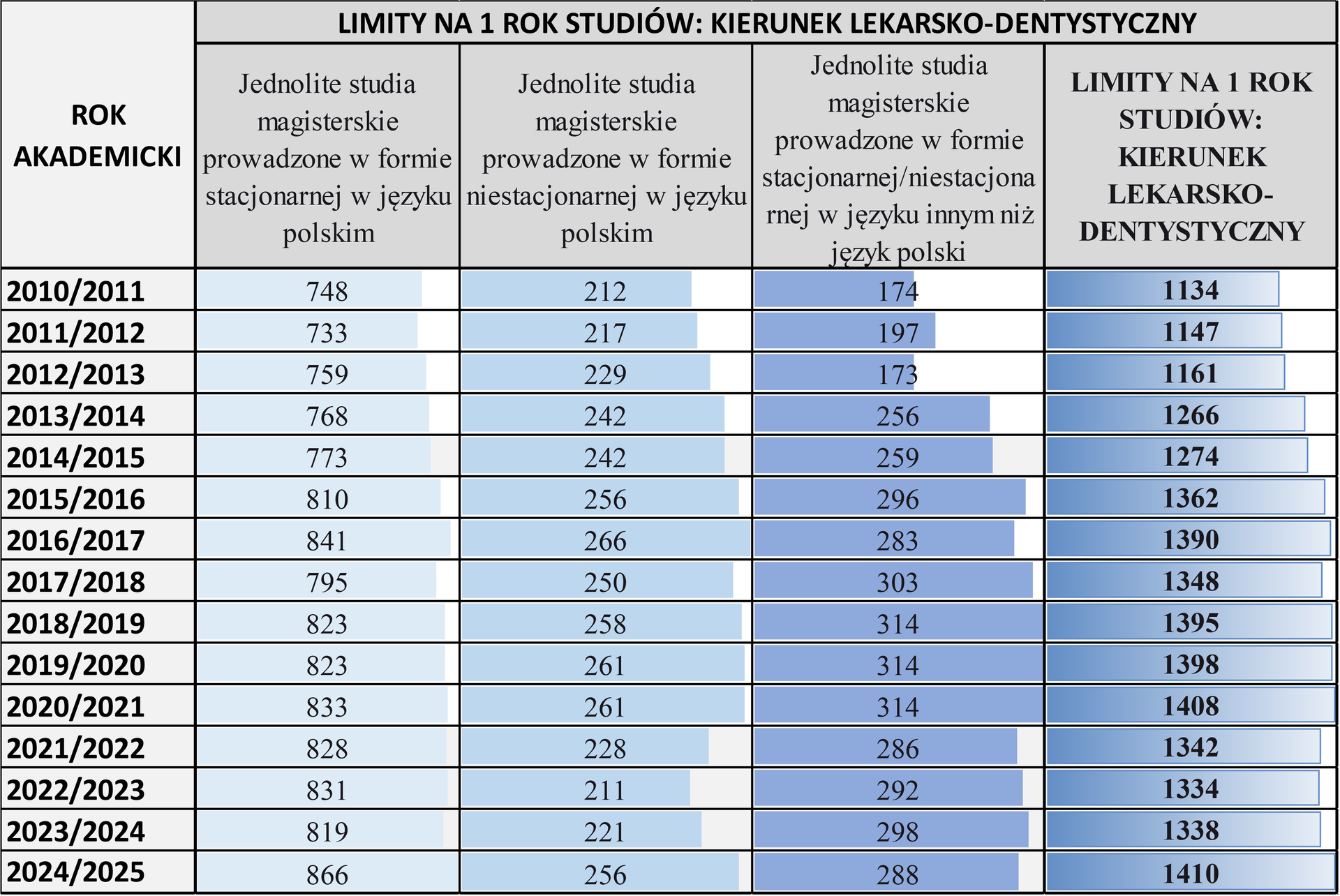
W interpelacji poseł Grzegorz Macko zapytał m.in. o to, jak kształtowały się limity przyjęć w latach 2010–2024 oraz jakie są prognozy na rok akademicki 2025/2026 i czy planowane jest zwiększenie liczby miejsc na kierunkach lekarskim i lekarsko-dentystycznym. W odpowiedzi wiceminister zdrowia Jerzy Szafranowicz zaznaczył, że limity przyjęć na rok akademicki 2025/2026 na kierunek lekarski i lekarsko dentystyczny są jeszcze ustalane. Poinformował też, że do roku 2024/2025 zgody na prowadzenie kształcenia na kierunku lekarskim otrzymywały także uczelnie, które nie spełniały w pełni wymogów Polskiej Komisji Akredytacyjnej (PKA). W związku z tym w 2024 r. rozpoczęto proces weryfikacji tych zgód poprzez tzw. doraźne oceny programowe, które mają zakończyć się do kwietnia 2025 r.
Powstaje model popytowo-podażowy dla lekarzy i pozostałej kadry medycznej
Resort zdrowia poinformował również, że trwają zaawansowane prace nad modelem popytowo-podażowym dla lekarzy i pozostałej kadry medycznej, uwzględniające zarówno studentów, jak i kadrę już pracującą w zawodzie, który ma służyć do precyzyjnego planowania potrzeb kadrowych w ochronie zdrowia. Część analiz jest już dostępna tutaj. Zgodnie z ich wynikami, w Polsce w 2023 r. przypadało średnio 3,8 pracujących lekarzy na 1000 mieszkańców. To wzrost o 12% w porównaniu z rokiem 2019.
Z analiz wynika, że w Polsce nastąpi wzrost liczby lekarzy ogółem, co jest głównie efektem wzrostu kształcenia, który w ostatnich latach był bardzo dynamiczny. W latach 2005-2024 liczba miejsc na uczelniach medycznych wzrosła o ok. 248%, co przełożyło się na wzrost liczby studentów i absolwentów. Z obliczeń modelu popytowo-podażowego opracowanego przez MZ wynika, że w kolejnych latach prognozowany jest dalszy wzrost liczby lekarzy
– przekazał Jerzy Szafranowicz.
Poseł Grzegorz Macko zapytał również, jakie działania podejmuje ministerstwo, aby zwiększenie liczby studentów na kierunkach medycznych rzeczywiście przełożyło się na realny wzrost liczby lekarzy, pielęgniarek oraz innych pracowników medycznych w nadchodzących latach.
Według resortu „od roku 2030 corocznie liczba lekarzy wchodzących do zawodu będzie przewyższała liczbę lekarzy odchodzących z zawodu – głównie na emeryturę – o około 3000-3500 osób”.
Problemy z kadrą mogą jednak pojawić się w wybranych dziedzinach medycyny i pewnych regionach Polski. W specjalizacjach z zakresu m.in. chorób wewnętrznych, rehabilitacji medycznej i chirurgii ogólnej liczba lekarzy osiągających wiek emerytalny przewyższa liczbę lekarzy w trakcie szkolenia specjalistycznego. W przypadku kardiologii i okulistyki sytuacja przedstawia się korzystnie, zapewniona jest zastępowalność pokoleniowa i jest dużo młodych osób zasilających rynek pracy
– podkreśla Szafranowicz.
Wiceminister zapewnił też, że Ministerstwo Zdrowia pracuje obecnie nad rozwiązaniami zachęcającymi lekarzy do podejmowania szkolenia w podstawowych dziedzinach, w których obserwuje się największe ubytki kadry specjalistów.
Pielęgniarki – stopniowa poprawa sytuacji kadrowej?
Resort zdrowia zwrócił uwagę, że w ostatnich latach zauważalna jest stopniowa poprawa sytuacji kadrowej w zawodzie pielęgniarki w Polsce. Jak przekazał Jerzy Szafranowicz, widoczny jest wyraźny wzrost liczby studentów pielęgniarstwa, co przyczynia się do zmniejszania luki pokoleniowej między nowymi absolwentami wchodzącymi na rynek pracy a pielęgniarkami zbliżającymi się do wieku emerytalnego. W latach 2019–2023 liczba studentów pielęgniarstwa wzrosła o 56% na poziomie licencjackim oraz o 34% na poziomie magisterskim. Resort podkreśla również, że wprowadzono zmiany w standardach kształcenia tej grupy zawodowej.
W celu wzmocnienia roli pielęgniarek w systemie opieki zdrowotnej wprowadzone zostały zmiany do standardu kształcenia przygotowującego do wykonywania zawodu pielęgniarki, mające na celu upraktycznienie kształcenia tak, aby było dostosowane do aktualnych potrzeb rynku pracy – standardy wejdą w życie od roku akademickiego 2025/2026
– napisał.
Zauważalny jest także wzrost liczby uczelni posiadających akredytację ministra zdrowia do prowadzenia kształcenia na kierunku pielęgniarstwo na poziomie pierwszego stopnia.
Dotychczasowe działania podejmowane przez Ministerstwo Zdrowia na rzecz pielęgniarek mają pozytywny wpływ na zwiększenie zainteresowania młodych osób podejmowaniem kształcenia w tym zawodzie, a tym samym sukcesywny wzrost liczby pielęgniarek zatrudnionych w systemie ochrony zdrowia
– dodaje.
Jak zatrzymać absolwentów w kraju? System zachęt i wzrost wynagrodzeń
W odpowiedzi na pytanie o planowane działania mające na celu zatrzymanie absolwentów studiów medycznych w Polsce, resort zdrowia potwierdził, że takie inicjatywy są podejmowane.
Jednym z działań, które mają na celu zatrzymanie absolwentów kierunków medycznych w kraju oraz zachęcenie ich do podjęcia pracy w polskich placówkach ochrony zdrowia po ukończeniu studiów, jest systematyczne podnoszenie ustawowo gwarantowanego wynagrodzenia zasadniczego dla pracowników medycznych i okołomedycznych zatrudnionych w podmiotach leczniczych
– poinformował resort.
Dotyczy to również lekarzy.
W 2022 r. podwyżki płac zasadniczych w podmiotach leczniczych wyniosły 30%, w 2023 r. –12%, a w roku 2024 – 12,75% i ponownie od lipca 2025 r. o kolejne 14,34%. Wynagrodzenie zasadnicze lekarzy ze specjalizacją od 1 lipca 2025 r. nie będzie mogło wynosić mniej niż 11 863,49 zł (co oznacza wzrost o 1 488,04 zł), lekarzy bez specjalizacji – 9 736,25 zł (wzrost o 1 221,23 zł), natomiast gwarantowana płaca zasadnicza lekarzy stażystów wyniesie 7 772,63 zł (wzrost o 974,92 zł). Należy pamiętać, że od podwyższonych kwot wynagrodzeń zasadniczych naliczane będą wyższe dodatkowe składniki wynagrodzenia, takie jak m.in. wynagrodzenia za dyżury czy dodatki za pracę w nocy i święta
– przekazał resort zdrowia.
Dodatkowo, „w celu zachęcenia młodych lekarzy do pracy w polskich podmiotach leczniczych, finansowanych ze środków publicznych, po ukończeniu szkolenia specjalizacyjnego, wprowadzono rozwiązanie, dzięki któremu lekarze odbywający szkolenie specjalizacyjne w ramach rezydentury mogą otrzymać wynagrodzenie zasadnicze wyższe o 600 zł miesięcznie (w dziedzinie niepriorytetowej – w tym przypadku w radiologii i diagnostyce obrazowej) lub wyższe o 700 zł miesięcznie (w dziedzinie priorytetowej). Aby otrzymać to wynagrodzenie lekarz musi zobowiązać się do przepracowania – w podmiocie leczniczym, finansowanym ze środków publicznych – łącznie 2 lata w ciągu kolejnych pięciu lat następujących po zakończeniu szkolenia specjalizacyjnego”.
Zmiany w systemie naboru i mentoring dla przyszłych medyków
Ministerstwo wprowadziło także zmiany w systemie naboru na specjalizacje, tzw. nabór centralny, w tym możliwość ubiegania się o odbywanie szkolenia specjalizacyjnego we wszystkich województwach jednocześnie oraz możliwość wskazania 15 wyborów obejmujących dziedzinę, tryb i miejsce odbywania szkolenia specjalizacyjnego w preferowanej kolejności. Celem tego rozwiązania jest zwiększenie liczby lekarzy odbywających szkolenie specjalizacyjne w dziedzinach, które cieszą się mniejszym zainteresowaniem medyków, poprzez umożliwienie im zakwalifikowania się do odbywania danej specjalizacji w przypadku, gdy lekarz nie zakwalifikuje się na preferowaną przez niego dziedzinę.
Zakłada się, że dzięki temu rozwiązaniu zostanie wykorzystana znacznie większa liczba miejsc w dziedzinach priorytetowych
– podkreśla wiceminister zdrowia.
Kadra medyczna w dobie zmian
O tym, czy w Polsce brakuje lekarzy i ilu ich powinniśmy mieć, mówił na kwietniowej konferencji IntMedPOL25, w Gdańsku Łukasz Jankowski, prezes Naczelnej Rady Lekarskiej. Jak wynika z danych Centralnego Rejestru Lekarzy, obecnie w Polsce zarejestrowanych jest 191 842 lekarzy, z czego – według danych NIL – 177 401 aktywnie wykonuje zawód. Warto jednak zaznaczyć, że pojęcie „aktywności zawodowej” jest trudne do jednoznacznego zmierzenia.
Według danych OECD, w Polsce przypada obecnie 3,6 lekarza na 1000 mieszkańców, średnia wieku tego lekarza wynosi 59 lat, natomiast wśród lekarzy wykonujących zawód – średnia wieku to 53 lata. Optymistyczną wiadomością jest to, że średnia wieku lekarza w Polsce maleje. Medycyna jest kobietą – a to wywołuje bardzo dalekosiężne skutki. Lekarki i lekarze osiedlają się tam, gdzie robią specjalizację. Tam zakładają rodziny, wysyłają dzieci do żłobków, szkół i przedszkoli etc. W 2048 roku będziemy potrzebowali 5,1 lekarza na 1000 mieszkańców. Obecnie kształcenie na kierunkach medycznych jest wystarczające, ale w 2033 r. będziemy potrzebowali zmniejszenia miejsc na medycynie do ok. 4200 rocznie. Zapotrzebowania na lekarzy nie można analizować w oderwaniu od innych grup. W grupie porównawczej niemal wszystkie kraje mają więcej pielęgniarek niż Polska – niektóre kraje nawet trzykrotnie więcej. Średnie wynagrodzenie lekarza na etacie wynosi ok. 15 tys. zł brutto. Przyszłość rysuje się raczej w optymistycznych barwach, nadrabiamy pewne braki kadrowe, ale na ten aspekt należy spojrzeć holistycznie – pamiętając o zapotrzebowaniu na pielęgniarki i położne
– mówił Łukasz Jankowski.
Źródła
- Sejm
- Naczelna Izba Lekarska