Wyszukaj w publikacjach

Zespół metaboliczny (ZM) to stan kliniczny charakteryzujący się współwystępowaniem otyłości oraz co najmniej dwóch z trzech dodatkowych nieprawidłowości:
- nadciśnienia tętniczego,
- zaburzeń metabolizmu glukozy,
- aterogennej dyslipidemii.

Otyłość jest pierwotną przyczyną rozwoju zespołu metabolicznego. Nadmiar tkanki tłuszczowej trzewnej indukuje insulinooporność i przewlekły stan zapalny, co prowadzi do rozwoju nadciśnienia tętniczego, cukrzycy typu 2 oraz aterogennej dyslipidemii. Nieleczony proces skutkuje trwałymi uszkodzeniami narządowymi, takimi jak stłuszczeniowa choroba wątroby, przewlekła choroba nerek czy niewydolność serca.
„Wielka czwórka” – główne składowe zespołu metabolicznego
Otyłość
| Kiedy oceniać obwód talii i BMI? |
|
|---|---|
| |
Główny cel terapii | Redukcja masy ciała o 5–7% dla wszystkich chorych i 7–15% dla chorych na cukrzycę |
Ważne | U każdego pacjenta z BMI >30 kg/m2 oraz >27 kg/m2 z powikłaniami należy rozważyć farmakoterapię, a przy braku skuteczności leczenia zachowawczego – chirurgię bariatryczną |
Nadciśnienie tętnicze
| Jak często wykonywać badanie przesiewowe? | BP <120/70 mmHg:
|
|---|---|
Jak często wykonywać badanie przesiewowe? | BP <120/70 mmHg:
|
Główny cel terapii | Obniżenie ciśnienia tętniczego <130/80 mm Hg (u osób <70. r.ż.) |
Ważne w kontekście ZM |
|
Stan przedcukrzycowy i cukrzyca
| Jak często wykonywać badania w kierunku hiperglikemii? |
|
|---|---|
Jak często wykonywać badania w kierunku hiperglikemii? |
|
Główny cel terapii | Hemoglobina glikowana (HbA1c) <7,0% (rozważyć <6,5%) oraz redukcja ryzyka powikłań sercowo-naczyniowych |
Ważne w kontekście ZM |
|
Aterogenna dyslipidemia
| Definicja | Dyslipidemia aterogenna to zaburzenie lipidowe, w którym ↑ triglicerydów towarzyszy ↓ HDL-C oraz ↑ małych, gęstych cząstek LDL, co istotnie zwiększa ryzyko rozwoju miażdżycy i chorób sercowo-naczyniowych |
|---|---|
Definicja | Dyslipidemia aterogenna to zaburzenie lipidowe, w którym ↑ triglicerydów towarzyszy ↓ HDL-C oraz ↑ małych, gęstych cząstek LDL, co istotnie zwiększa ryzyko rozwoju miażdżycy i chorób sercowo-naczyniowych |
Kiedy wykonywać badania w kierunku dyslipidemii? |
|
Cele leczenia | Osiągnięcie docelowych stężeń LDL-C i nie-HDL-C zależnych od ryzyka sercowo-naczyniowego |
Ważne w kontekście ZM |
|
Dodatkowe elementy zespołu metabolicznego i algorytm diagnostyczny
W codziennej praktyce należy zwrócić uwagę na dodatkowe składowe – powikłania zespołu metabolicznego, które wymagają interwencji, m.in.:
- stłuszczeniowa choroba wątroby związana z zaburzeniami metabolicznymi,
- hiperurykemia,
- niewydolność serca z zachowaną frakcją wyrzutową,
- upośledzenie funkcji nerek,
- obturacyjny bezdech senny,
- zespół policystycznych jajników.
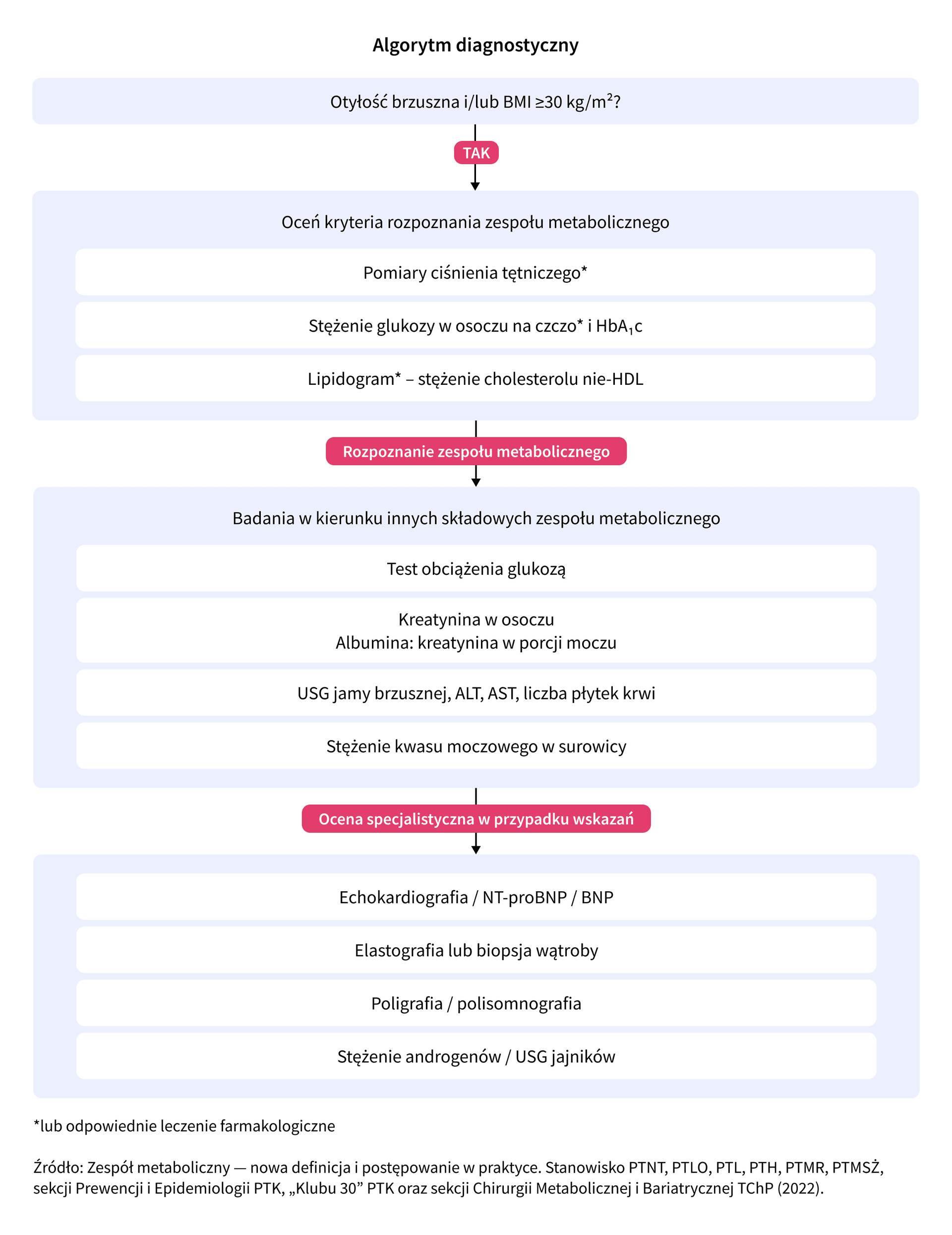
Algorytm diagnostyczny
Redukcja masy ciała jako podstawa postępowania
Fundamentem postępowania jest modyfikacja stylu życia. Redukcja masy ciała już o 5–10% przynosi wymierne korzyści zdrowotne i pozwala na lepszą kontrolę wszystkich czynników ryzyka sercowo-naczyniowego. Kluczowe jest wprowadzenie deficytu kalorycznego (500–600 kcal/dobę) oraz regularnej aktywności fizycznej (min. 150 minut tygodniowo), co stanowi bazę do ewentualnego dalszego leczenia farmakologicznego.
Źródła
- Dobrowolski, P., Prejbisz, A., Kuryłowicz, A., Baska, A., Burchardt, P., Chlebus, K., … & Bogdański, P. (2022). Zespół metaboliczny — nowa definicja i postępowanie w praktyce. Stanowisko PTNT, PTLO, PTL, PTH, PTMR, PTMSŻ, sekcji Prewencji i Epidemiologii PTK, „Klubu 30” PTK oraz sekcji Chirurgii Metabolicznej i Bariatrycznej TChP. Nadciśnienie Tętnicze w Praktyce, 8(2), 47–72 https://ptmr.info.pl/wp-content/uploads/2024/12/Zespol-metaboliczny-one-pagery.pdf [ostatni dostęp: 31.12.2025 r.]
- Prejbisz, A., Dobrowolski, P., Doroszko, A., Olszanecka, A., Tycińska, A., Tykarski, A., … & Wolf, J. (2024). Wytyczne postępowania w nadciśnieniu tętniczym w Polsce 2024 — stanowisko Ekspertów Polskiego Towarzystwa Nadciśnienia Tętniczego/Polskiego Towarzystwa Kardiologicznego. Nadciśnienie Tętnicze w Praktyce, 10(3-4), 53–111.