Wyszukaj w poradnikach
Obrzęk naczynioruchowy
Krótka teoria
Rozszerzenie i zwiększenie przepuszczalności naczyń krwionośnych prowadzi do obrzęku tkanki podskórnej/podśluzowej, a w efekcie do obrzęku.
Charakterystyka:
- czas rozwoju: od kilku minut do nawet 36 h w zależności od etiologii,
- najszybciej (<6 h) rozwija się obrzęk idiopatyczny histaminergiczny;
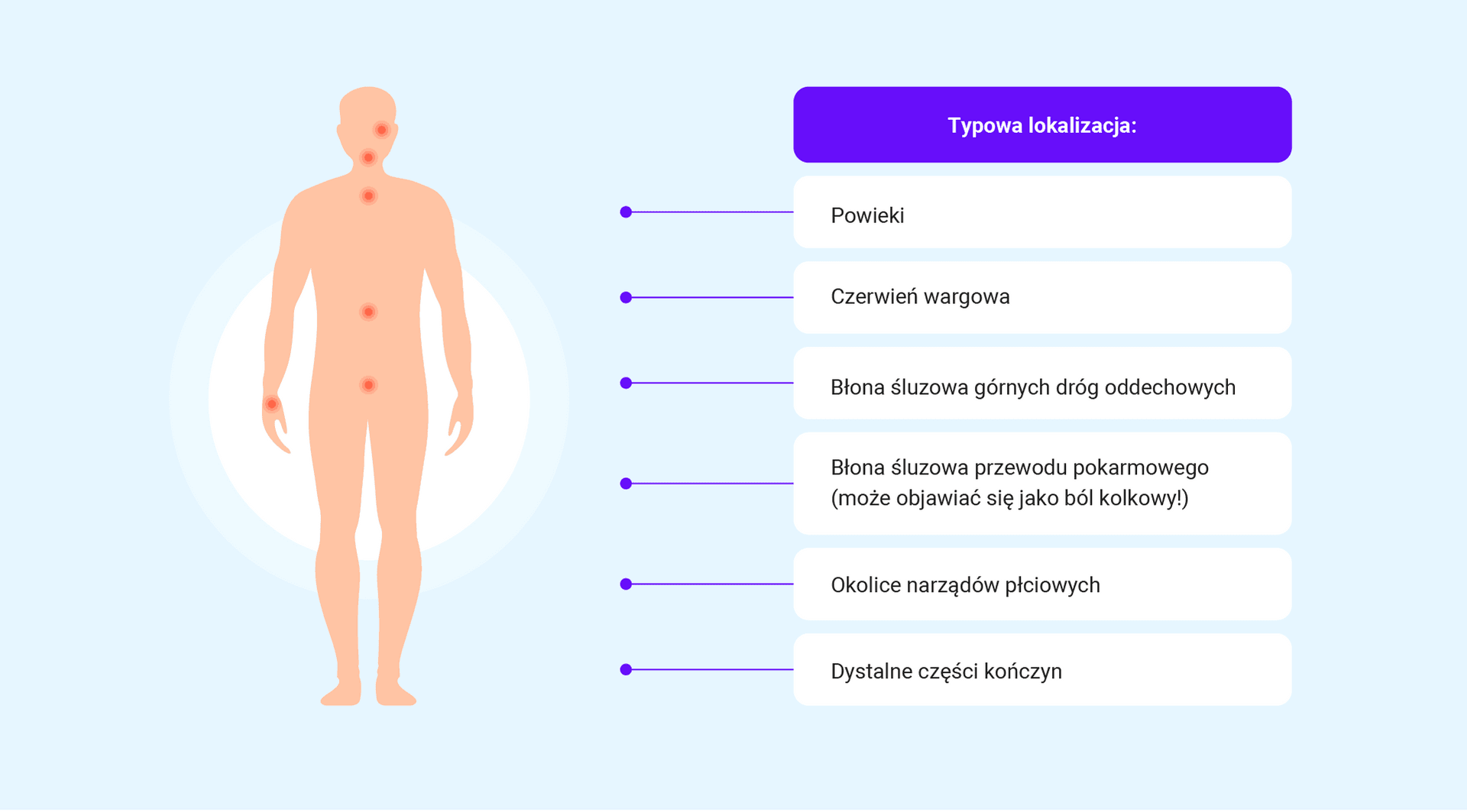
- typowa lokalizacja: czerwień wargowa, powieki, okolice narządów płciowych, dystalne części kończyn, błona śluzowa górnych dróg oddechowych lub przewodu pokarmowego (może objawiać się jako ostry brzuch!),
- odgraniczony, niesymetryczny;
- z lub bez pokrzywki – kluczowy aspekt do ustalenia.
Obrzęk naczynioruchowy z pokrzywką – patomechanizm obrzęku alergicznego związany jest z degranulacją mastocytów (reakcja nadwrażliwości typu I, udział IgE); najczęściej przyczyna łatwa do ustalenia na podstawie wywiadu – jest to m.in. ekspozycja na czynniki wywołujące, najczęściej leki (szczególnie penicyliny i sulfonamidy), pokarmy (np. orzeszki ziemne, owoce morza, jaja kurze), lateks, jady owadów. Może również występować obrzęk naczynioruchowy z pokrzywką niealergiczny, związany ze stosowaniem niesteroidowych leków przeciwzapalnych (NLPZ), z czynnikami fizycznymi (np. wibracje, wysoka i niska temperatura), eozynofilią, środkami kontrastowymi.
Obrzęk naczynioruchowy bez pokrzywki – obrzęk zależny od bradykininy, która powoduje rozszerzenie i zwiększenie przepuszczalności naczyń krwionośnych; należy podejrzewać niedobór inhibitora C1-esterazy wrodzony lub nabyty – związany z przyjmowaniem ACE-I lub chorobami układowymi. Obrzęk naczynioruchowy związany z inhibitorami konwertazy angiotensyny pojawia się w pierwszym tygodniu leczenia.
Najczęstszą postacią obrzęku naczynioruchowego jest obrzęk idiopatyczny histaminergiczny, w przypadku którego skuteczne jest leczenie lekami przeciwhistaminowymi. Do objawów dochodzi w wyniku kontaktu z alergenem.
Uwaga! Postępowanie w przypadku dwóch powyższych typów AE różni się od siebie ze względu na odmienny patomechanizm!
Obrzęk naczynioruchowy może być stanem zagrożenia życia! Najistotniejsze jest wykluczenie rozwoju reakcji anafilaktycznej. Jeśli mamy takie podejrzenie, konieczne jest natychmiastowe działanie.
Wywiad
- Czy pacjent miał kontakt z możliwymi czynnikami wywołującymi? – w każdym przypadku należy ustalić czas od kontaktu z czynnikiem do wystąpienia objawów. Należy zwrócić uwagę na:
- alergeny pokarmowe (najczęściej: orzeszki ziemne, orzechy włoskie, owoce morza, mleko, jaja kurze, produkty zawierające alergeny wykazujące reakcję krzyżową z lateksem, np. kiwi, banany, awokado i kasztany jadalne);
- zażywane leki (szczególnie penicylina, sulfonamidy, NLPZ, ACE-I, ARB, HTZ, doustne środki antykoncepcyjne);
- infekcje (zwłaszcza WZW);
- użądlenia/ukąszenia owadów;
- ekspozycje zawodowe (lateks);
- czynniki fizyczne (m.in. ekspozycja słoneczna lub na niską temperaturę, wysiłek fizyczny), ekspozycja na radiologiczne środki cieniujące.
- Czy występują objawy niepokojące z innych narządów (zwłaszcza układu oddechowego lub pokarmowego)? – objawy z przewodu pokarmowego częściej występują przy obrzęku zależnym od bradykininy; należy zwrócić uwagę na objawy sugerujące chorobę nowotworową, choroby autoimmunologiczne.
Uwaga! W przypadku objawów z wielu układów jednocześnie należy myśleć o zagrożeniu anafilaksją!
- Czy pacjent odczuwa świąd/ból/zauważył pojawienie się bąbli pokrzywkowych na ciele? – sugeruje obrzęk naczynioruchowy histaminergiczny.
- Czy występują choroby współistniejące (zwłaszcza wrodzony obrzęk naczynioruchowy, astma, choroby tkanki łącznej, hematologiczne, choroby tarczycy)?
- Czy u kogoś z rodziny występuje obrzęk naczynioruchowy lub choroby autoimmunologiczne/reumatyczne?
- Czy w przeszłości zdarzały się podobne epizody?
Ocena kliniczna pacjenta
- Ocena parametrów życiowych – ciśnienie, tętno, częstość oddechów, temperatura ciała i saturacja – należy wykluczyć pogarszanie się stanu pacjenta.
- Ocena układu oddechowego, zwłaszcza, jeśli obrzęk w obrębie twarzy – należy wykluczyć objawy niewydolności oddechowej i obrzęku krtani. Typowe zaburzenia w obrzęku krtani obejmują dysfagię, zmianę głosu, bezgłos.
- W przypadku współwystępowania pokrzywki: ocena bąbli (otoczone rumieniem, różnego rozmiaru, towarzyszące swędzenie lub pieczenie, zanikają w czasie 1-24 godzin). Dodatkowo badanie skóry w celu wykrycia innych patologicznych zmian.
- Badanie węzłów chłonnych dostępnych palpacyjnie.
- Badanie głowy i szyi: ocena gardła, uszu, oczu, szyi (w tym badanie tarczycy).
- Badanie brzucha – szczególnie ocena osłuchowa perystaltyki, ocena objawów otrzewnowych i organomegalii. Należy mieć na uwadze, że ciężki napad brzuszny może prowadzić do niedrożności przewodu pokarmowego.
- Badanie układu krążenia – kolor skóry, nawrót kapilarny, ocena tętna obwodowego, osłuchiwanie serca, ew. wykonanie zapisu EKG.
- Badanie stawów (obrzęk, bolesność, ruchomość, ucieplenie) – wstępnie wykluczyć choroby reumatyczne (m.in. RZS).
Objawy takie jak pokrzywka, zarumienienie, uogólniony świąd, chrypka, skurcz oskrzeli, spadek ciśnienia – wskazują na etiologię alergiczną.
UWAGA! CZERWONA FLAGA!
- Jeśli pacjent zgłasza się z obrzękiem naczynioruchowym i objawami z układu oddechowego, konieczne jest natychmiastowe zaopatrzenie drożności dróg oddechowych! Należy pamiętać, że pacjent może prezentować objawy zagrożenia dróg oddechowyc,h nawet jeśli jego saturacja jest nieznacznie obniżona (ślinotok, chrypka, zmiana barwy głosu, tachypnoe). Postępowanie w takim przypadku zależy od lokalizacji obrzęku:
- obrzęk o lokalizacji od twarzy do zębów (np. wargi) – farmakoterapia,
- obrzęk o lokalizacji zazębowej (np. język, krtań) – rozważyć mechaniczne zaopatrzenie drożności dróg oddechowych.
- Objawy uogólnionej reakcji anafilaktycznej (obrzęk naczynioruchowy, pokrzywka, spadek BP, duszność, dolegliwości z przewodu pokarmowego, obturacja dróg oddechowych) – natychmiastowa interwencja.
- Pacjent po ustąpieniu objawów wstrząsu anafilaktycznego powinien podlegać obserwacji 8–24-godzinnej, ponieważ jest możliwość wystąpienia późnej fazy anafilaksji.
- Pacjent powinien zostać skierowany na konsultację alergologiczną, by ustalić przyczyny anafilaksji, sposoby zapobiegania, a także plan dalszego postępowania. W przypadku reakcji po użądleniu owada błonkoskrzydłego, po potwierdzeniu uczulenia na jad tych owadów należy zakwalifikować chorego do swoistej immunoterapii.
Obrzęk izolowany w okolicy twarzy – może przejść w okolice gardła i krtani i prowadzić do ostrej niewydolności oddechowej (objawy: uczucie ucisku, utrudnienie połykania, zmiana głosu, bezgłos i narastająca duszność) – w takiej sytuacji konieczne jest szybkie działanie (adrenalina 0,5 mg i.m.), zaopatrzenie dróg oddechowych, pilny transport do szpitala.
Postępowanie diagnostyczne
- W przypadku pierwszego epizodu obrzęku i pokrzywki, jeśli dane z wywiadu oraz badania wskazują na przyczynę – diagnostyka ukierunkowana na przyczynę. Więcej informacji znajdziesz w naszym poradniku dotyczącym pokrzywki.
- W przypadku, gdy nie można ustalić czynnika wywołującego na podstawie wywiadu/badania lub nie można go łatwo unikać – skierowanie do poradni alergologicznej. Ponadto warto wykonać podstawowe badania (morfologia krwi obwodowej, badanie ogólne moczu, OB, badania biochemiczne).
- Podejrzenie dziedzicznego/przewlekłego/nawracającego obrzęku naczynioruchowego (przy braku ustalenia przyczyny) – skierowanie do poradni alergologicznej w celu wykonania pogłębionych badań diagnostycznych, niedostępnych w koszyku POZ. Ocenia się m.in. stężenia składowych C4 dopełniacza, stężenie i aktywność C1-INH oraz stężenie C1q. Wykonuje się także badania genetyczne oraz, w zależności od wywiadu, badania hormonalne, oznaczenie przeciwciał przeciwjądrowych, elektroforezę białek i inne.
- Należy wykluczyć kontaktowe zapalenie skóry (np. w wyniku zmiany kosmetyków), głównie na podstawie wywiadu. W przypadku podejrzenia kontaktowego zapalenia skóry – skierowanie do poradni alergologicznej w celu przeprowadzenia pogłębionej diagnostyki (testów alergicznych), zalecenie unikania czynnika wywołującego.
Rozszerzona diagnostyka różnicowa
| Rozpoznanie różnicowe | Charakterystyczne objawy |
|---|---|
Zmiany hormonalne u kobiet | Symetryczny obrzęk twarzy i dłoni |
Obrzęki ciastowate na kończynach | |
Zakrzepica żył głębokich głowy (ZZGG) | Przewlekły obrzęk twarzy |
Róża, cellulitis | Uniesiona skóra z cechami zapalenia w charakterystycznych lokalizacjach: róża – twarz, uszy, podudzia; cellulitis – w miejscu przerwania bariery skórnej; objawy ogólne zakażenia, leukocytoza |
Ostre alergiczne kontaktowe zapalenie skóry | W miejscu kontaktu z alergenem: silny świąd, zaczerwienienie skóry, grudki i pęcherzyki |
Obrzęk limfatyczny | Limfadenopatia, stwardniały obrzęk |
Osutka w obrębie dermatomu, poprzedzona bólem w tej okolicy | |
Stany ostre powodujące objawy „ostrego brzucha” | |
Układowe choroby tkanki łącznej | Charakterystyczne objawy np. objaw Raynauda, rumień motylowaty, objawy wielonarządowe (np. z układu mięśniowo-szkieletowego) |
Tabela na podstawie: Ramakrishnan, K., Salinas, R. C., & Agudelo Higuita, N. I. (2015). Skin and soft tissue infections. American Family Physician, 92(6), 474–483.
Zalecenia
- Obrzęk naczynioruchowy z nasiloną pokrzywką:
- wyeliminować czynnik wywołujący;
- leki przeciwhistaminowe II generacji, rzadziej powodujące senność u pacjentów (np. cetyryzyna 10 mg/d, loratadyna 10 mg/d), do których niekiedy dołącza się glikokortykosteroidy;
- 6-godzinna obserwacja ambulatoryjna, co najmniej 24-godzinna przy obrzęku gardła/górnych dróg oddechowych;
- plan postępowania dobrany indywidualnie do pacjenta (należy wziąć pod uwagę zwłaszcza podobne epizody w przeszłości oraz choroby współistniejące);
- gdy brak poprawy, obrzęk narasta w obrębie twarzy, języka i górnych dróg oddechowych (ryzyko ostrej niewydolności oddechowej), występuje hipotensja: adrenalina 0,5 mg i.m., zaopatrzyć drogi oddechowe, pilny transport do szpitala;
- skierowanie do poradni alergologicznej.
- Obrzęk obwodowy (dłonie, stopy, krocze) bez nasilonej pokrzywki – nie wymaga natychmiastowego leczenia, jedynie obserwacji.
- Podejrzenie obrzęku naczynioruchowego zależnego od bradykininy (np. wywołanego ACE-I, wrodzone niedobory inhibitora C1-esterazy) – uwaga! ta postać obrzęku nie odpowie na leczenie, jak w przypadku postaci histaminergicznej – skierowanie do poradni specjalistycznej. Konieczne może być podanie koncentratu C1-INH. W przypadku podejrzenia etiologii polekowej należy odstawić ACE-I.
- Obrzęk naczynioruchowy bez pokrzywki, podejrzewana etiologia – na podłożu choroby współistniejącej (infekcji, zapalenia naczyń, nowotworu): lek przeciwhistaminowy II generacji, GKS ogólnoustrojowe, leczenie choroby podstawowej.
Przykładowa wizyta
Wywiad
Pacjent (lat 66) zgłosił się z powodu utrzymującego się od wczoraj rumienia i obrzęku warg oraz powiek. Ponadto zgłasza rozlany dyskomfort w jamie brzusznej o podobnym czasie trwania. Neguje duszność, trudności z oddychaniem, omdlenie, świąd skóry, nudności, wymioty, biegunkę, utratę masy ciała. Brak reakcji anafilaktycznych, obrzęku naczynioruchowego w wywiadzie. Neguje alergie pokarmowe, uczulenia na jad owadów błonkoskrzydłych, na leki, ekspozycję zawodową na lateks. Nie zgłasza dużego wysiłku, ekspozycji na duże zimno. Prawdopodobnie obrzęk naczynioruchowy u matki przed laty (pacjent nie zna szczegółów, pamięta że “mama kiedyś spuchła na twarzy”). Nadciśnienie tętnicze rozpoznane tydzień temu, hipercholesterolemia. Pacjent przyjmuje enalapryl 5 mg 1xd, lerkandypinę 10 mg 1xd, atorwastatynę 20 mg 1xd. Neguje inne choroby przewlekłe i przyjmowane leki.
Badanie przedmiotowe
Stan ogólny dobry. Pacjent z zachowanym kontaktem słowno-logicznym. Temp 36,6 oC. Skóra czysta, bez wykwitów, prawidłowo ucieplona. Widoczny rumień i obrzęk warg oraz wokół oczu. Gardło blade, migdałki bez nalotów, śluzówki różowe. Węzły chłonne niewyczuwalne palpacyjnie. Osłuchowo nad polami płucnymi szmer pęcherzykowy prawidłowy. Opukowo bz. Tony serca czyste, miarowe, HR 80/min. BP 150/90 mmHg. Brzuch miękki, niebolesny, bez oporów patologicznych, perystaltyka słyszalna prawidłowo. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny. Bez obrzęków obwodowych. Badanie neurologiczne bez odchyleń. Zakres ruchów biernych i czynnych kończyn stosowny do wieku.
Zalecenia i leczenie
Po 6-godzinnym okresie obserwacji ambulatoryjnej stwierdzono brak narastania obrzęków, nie stwierdzono objawów ze strony układu oddechowego ani zagrożenia dla drożności górnych dróg oddechowych. Pacjent wydolny krążeniowo i oddechowo, w zachowanym kontakcie logicznym.
Włączono prednizon 20 mg 1xd na 5 dni oraz telmisartan 40 mg 1xd zamiast enalaprylu. Utrzymano dawkowanie lerkanidypiny 10 mg 1xd i atorwastatyny 20 mg 1xd. Zalecono regularne przyjmowanie leków, poinformowano, że samodzielna modyfikacja leczenia może prowadzić do groźnych następstw. Wydano skierowanie do poradni alergologicznej w celu diagnostyki wrodzonego obrzęku naczynioruchowego.
Kody ICD-10
Wybrane choroby zakaźne i pasożytnicze
Niektóre choroby zakaźne i pasożytnicze
Choroby układu krążenia
Choroby skóry i tkanki podskórnej
Wady rozwojowe wrodzone, zniekształcenia i aberracje chromosomowe
Urazy obejmujące liczne okolice ciała
Referencje
- Zuraw, B. An overview of angioedema: Clinical features, diagnosis, and management. UpToDate [ostatni dostęp: 05.09.2025 r.]
- Gajewski, P. (2025). Interna Szczeklika 2025/2026 – mały podręcznik. Medycyna Praktyczna.
- Zuraw, B. An overview of angioedema: Pathogenesis and causes. UpToDate [ostatni dostęp: 05.09.2025 r.]
- Gomella, L.G., & Haist, S.A. (2007). Clinician's Pocket Reference: The Scut Monkey, 11e New York, NY.
- Bernstein J.A., Cremonesi P., Hoffmann T.K., Hollingsworth J. (2018). Obrzęk naczynioruchowy na oddziale ratunkowym – praktyczny przewodnik po diagnostyce różnicowej i leczeniu. Med. Prakt.; 7-8: 37–49.