Wyszukaj w publikacjach
Przepukliny rozworu przełykowego – diagnostyka i możliwości terapeutyczne
Przepuklina rozworu przełykowego (ang. hiatal hernia, HH) stanowi powszechne, choć często bezobjawowe, zaburzenie anatomiczne, polegające na przemieszczeniu się części żołądka z jamy brzusznej do klatki piersiowej przez poszerzony rozwór przełykowy przepony. Ze względu na wzajemne powiązania anatomiczne i funkcjonalne, obecność HH jest silnie skorelowana z chorobą refluksową przełyku (GERD). Choć większość przepuklin jest bezobjawowa i nie wymaga interwencji chirurgicznej, diagnostyka różnicowa, zwłaszcza w obliczu objawów sercowo-naczyniowych lub stanów nagłych, pozostaje kluczowa.
Typologia i mechanizmy rozwoju HH
Zrozumienie patomechanizmu przepukliny rozworu przełykowego jest ściśle związane z jej klasyfikacją. Podstawowy podział wyróżnia cztery typy, z których klinicznie najważniejsze są typ I oraz III:
- typ I – przepuklina wślizgowa – najczęstsza (ok. 90-95% przypadków); polega na przemieszczeniu się połączenia żołądkowo-przełykowego oraz części dna żołądka do klatki piersiowej; w tym typie połączenie przesuwa się w górę i w dół, a mechanizm antyrefluksowy jest osłabiony, co sprzyja rozwojowi GERD;
- typ II – przepuklina okołoprzełykowa – połączenie żołądkowo-przełykowe pozostaje na swoim fizjologicznym miejscu (pod przeponą), ale część dna żołądka (zwykle krzywizny większej) ulega przepukleniu obok przełyku; ten typ rzadziej powoduje refluks, ale niesie wyższe ryzyko powikłań mechanicznych (np. uwięźnięcia);
- typ III – przepuklina mieszana – łączy cechy typu I i II, z przemieszczeniem zarówno połączenia, jak i części dna żołądka;
- typ IV – przepuklenie do klatki piersiowej nie tylko żołądka, ale także innych narządów jamy brzusznej (np. jelita grubego, śledziony).
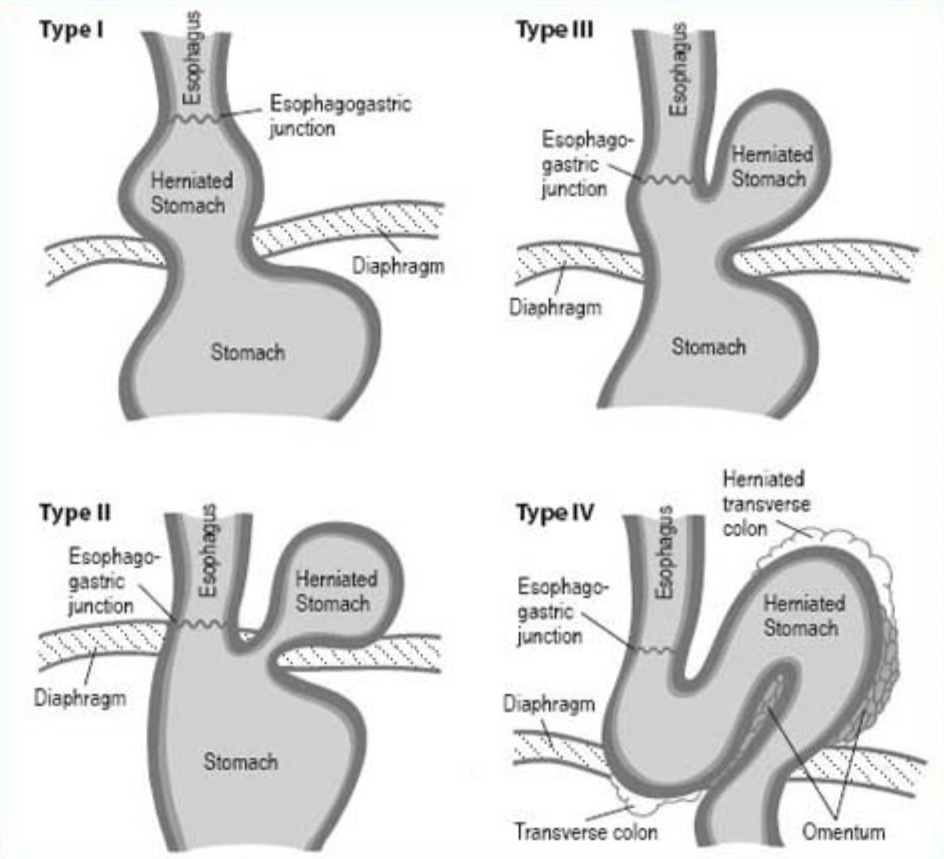
Kluczowym elementem patomechanizmu jest osłabienie aparatu więzadłowego utrzymującego połączenie żołądkowo-przełykowe w jamie brzusznej oraz poszerzenie rozworu przełykowego. Czynniki zwiększające ciśnienie w jamie brzusznej (otyłość, ciąża, przewlekły kaszel, intensywny wysiłek, powtarzające się wymioty) oraz starzenie się tkanki łącznej sprzyjają rozwojowi HH. W przypadku przepuklin wślizgowych, oprócz refluksu, często dochodzi do zaburzeń klirensu przełykowego i opóźnionego opróżniania żołądka.
Obraz kliniczny, pułapki diagnostyczne i narzędzia oceniające
Spektrum objawów jest szerokie i zależy od typu oraz wielkości przepukliny:
| Typ przepukliny | Główne objawy kliniczne | Najpoważniejsze powikłania |
|---|---|---|
Typ I (wślizgowa) | przełyk Barretta, krwawienie z nadżerek | |
Typ II–IV (okołoprzełykowe/mieszane) | dysfagia, uczucie pełności po posiłku, niedokrwistość z powodu przewlekłej utraty krwi (erozje, owrzodzenia), objawy ucisku na serce lub płuca, dławica rzekoma | uwięźnięcie, zadzierzgnięcie, ostre krwawienie (wskazanie do natychmiastowej interwencji chirurgicznej) |
Podstawowe narzędzia diagnostyczne
- Endoskopia (EGD) – jest niezbędna do wizualnej oceny połączenia żołądkowo-przełykowego, potwierdzenia obecności HH (wślizgowej – gdy różnica między manometrycznym a anatomicznym przejściem wynosi >2 cm) oraz oceny towarzyszących zmian (zapalenie przełyku, owrzodzenia, przełyk Barretta).
- Badanie radiologiczne z kontrastem (EZRT/pasaż żołądkowo-przełykowy) – szczególnie przydatne w ocenie wielkości przepukliny, jej typu (okołoprzełykowa), ewentualnego skrętu żołądka oraz stopnia opróżniania. Jest standardowym badaniem do wstępnej oceny przepuklin okołoprzełykowych.
- Manometria wysokiej rozdzielczości (HRM) – wskazana przed planowaną operacją, aby ocenić czynność dolnego zwieracza przełyku (LES) oraz perystaltykę. Służy do wykluczenia pierwotnych zaburzeń motoryki (np. achalazji, która wymaga innego podejścia terapeutycznego).
- pH-metria/Impedancja – umożliwia ilościową ocenę ekspozycji przełyku na kwas i/lub refluks niekwaśny, potwierdzając GERD jako przyczynę objawów, co jest kluczowe przy kwalifikacji do leczenia chirurgicznego.
Optymalizacja leczenia farmakologicznego i modyfikacje stylu życia
Leczenie zachowawcze jest pierwszą linią postępowania w przypadku przepuklin wślizgowych (typ I) i jest ściśle związane z leczeniem towarzyszącej choroby refluksowej (GERD).
- inhibitory pompy protonowej (IPP) – stanowią podstawę farmakoterapii; stosuje się je w standardowych lub podwójnych dawkach w celu kontrolowania wydzielania kwasu i umożliwienia gojenia się błony śluzowej przełyku;
- modyfikacja stylu życia – redukcja masy ciała (zmniejszenie ciśnienia wewnątrzbrzusznego), unikanie posiłków przed snem, podniesienie wezgłowia łóżka, unikanie pokarmów wyzwalających objawy (tłuszcze, czekolada, mięta);
- leki prokinetyczne i antagoniści receptora H2 – mogą być stosowane jako leczenie uzupełniające lub w przypadku refluksu niekwaśnego (impedancja).
Leczenie Interwencyjne – wskazania i techniki operacyjne
Leczenie operacyjne jest rozważane w następujących kluczowych sytuacjach:
- przepukliny okołoprzełykowe (typy II, III, IV) – ze względu na wysokie ryzyko poważnych powikłań mechanicznych (uwięźnięcie, zadzierzgnięcie, krwawienie), większość autorów zaleca interwencję chirurgiczną nawet u pacjentów bezobjawowych, jeśli są w dobrym stanie ogólnym; pilna operacja jest konieczna w przypadku ostrej niedrożności lub skrętu żołądka;
- przepukliny wślizgowe (typ I) z towarzyszącym GERD – leczenie chirurgiczne jest opcją, gdy farmakoterapia IPP jest nieskuteczna (refluks oporny) lub gdy pacjent nie akceptuje przewlekłego stosowania leków, a badania diagnostyczne (manometria, pH-metria/impedancja) potwierdzają refluks jako przyczynę objawów;
- powikłania – np. masywne krwawienie z owrzodzeń Cameron (liniowe nadżerki lub owrzodzenia błony śluzowej żołądka zlokalizowane na szczytach fałdów w obrębie worka przepuklinowego, powstałe wskutek mechanicznego drażnienia przez odnogi przepony).
Główne procedury chirurgiczne
- Hiatoplastyka i fundoplikacja – standardem jest laparoskopowa repozcyja (sprowadzenie) żołądka do jamy brzusznej, zamknięcie (zwężenie) rozworu przełykowego (hiatoplastyka) oraz wytworzenie mankietu z dna żołądka wokół dolnego przełyku (fundoplikacja, np. techniką Nissen, Toupet) w celu odbudowy mechanizmu antyrefluksowego.
- Użycie siatki – w przypadku dużych lub nawrotowych przepuklin często stosuje się siatki biologiczne lub syntetyczne w celu wzmocnienia szwów przeponowych i zmniejszenia ryzyka nawrotu, który pozostaje głównym problemem długoterminowym.
Algorytm postępowania i interdyscyplinarna opieka nad pacjentem
W przypadku przepuklin rozworu przełykowego, szczególnie w kontekście kwalifikacji do operacji, kluczowa jest współpraca gastroenterologiczno–chirurgiczna. Gastroenterolog odpowiada za szczegółową diagnostykę czynnościową (manometria, pH-metria) oraz optymalizację leczenia farmakologicznego. Chirurg dokonuje oceny ryzyka operacyjnego i wybiera najbardziej odpowiednią technikę rekonstrukcyjną.
Źródła
- Katz, P. O., Dunbar, K. B., Schnoll-Sussman, F. H., Greer, K. B., Yadlapati, R., & Spechler, S. J. (2022). ACG Clinical Guideline for the Diagnosis and Management of Gastroesophageal Reflux Disease. The American journal of gastroenterology, 117(1), 27–56. https://doi.org/10.14309/ajg.0000000000001538
- Fuchs, K. H., Kafetzis, I., Hann, A., & Meining, A. (2024). Hiatal Hernias Revisited-A Systematic Review of Definitions, Classifications, and Applications. Life (Basel, Switzerland), 14(9), 1145. https://doi.org/10.3390/life14091145
- Gensthaler, L., & Schoppmann, S. F. (2024). New Developments in Anti-Reflux Surgery: Where Are We Now?. Visceral medicine, 40(5), 250–255. https://doi.org/10.1159/000538117
- Luketich, J. D., Raja, S., Fernando, H. C., Campbell, W., Christie, N. A., Buenaventura, P. O., Weigel, T. L., Keenan, R. J., & Schauer, P. R. (2000). Laparoscopic repair of giant paraesophageal hernia: 100 consecutive cases. Annals of surgery, 232(4), 608–618. https://doi.org/10.1097/00000658-200010000-00016