Wyszukaj w publikacjach
SIBO a IBS – diagnostyka różnicowa u pacjentów z bólami brzucha i wzdęciami

Bóle brzucha, wzdęcia i zaburzenia rytmu wypróżnień to jedne z częstych dolegliwości zgłaszanych w gabinetach lekarskich. Choć obraz kliniczny może sugerować zespół jelita drażliwego (IBS), część pacjentów może cierpieć na przerost bakteryjny jelita cienkiego (ang. small intestinal bacterial overgrowth, SIBO). Prawidłowa diagnostyka różnicowa ma kluczowe znaczenie dla skutecznego leczenia i poprawy jakości życia pacjentów.
Najczęstsze problemy gastroenterologiczne
Zespół jelita nadwrażliwego to jedno z najczęściej rozpoznawanych zaburzeń czynnościowych przewodu pokarmowego. Szacuje się, że dotyczy ok. 11% populacji, a jego objawy – ból brzucha, wzdęcia, biegunka lub zaparcia – mogą obniżać jakość życia. Podobny obraz kliniczny może jednak występować u pacjentów z przerostem bakteryjnym jelita cienkiego.
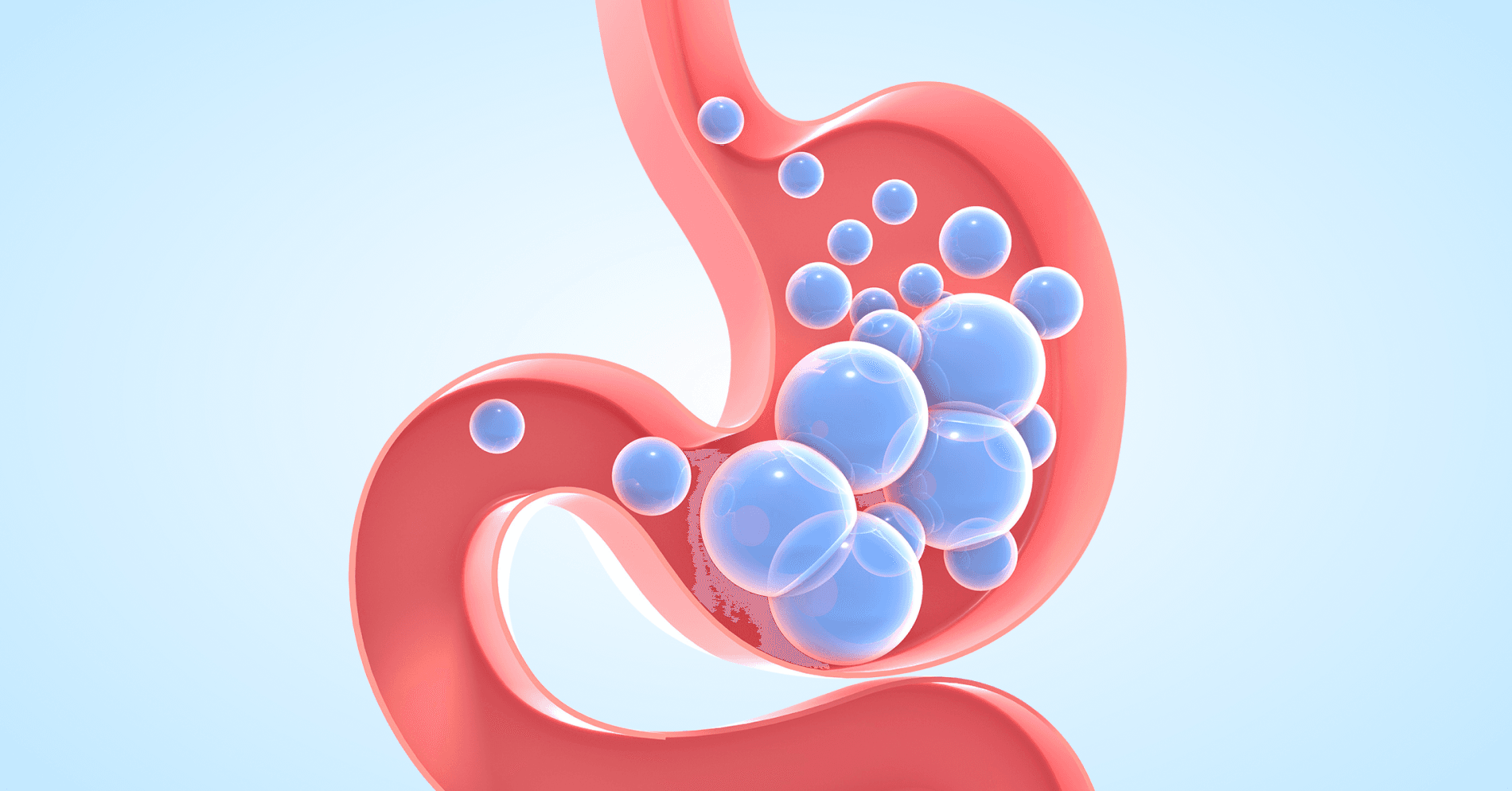
SIBO jest stanem, w którym w jelicie cienkim dochodzi do nadmiernej kolonizacji bakteriami. Zjawisko to prowadzi do zaburzeń trawienia i wchłaniania składników pokarmowych oraz nadmiernej produkcji gazów. Ponieważ objawy obu jednostek chorobowych są podobne i mogą się nakładać, należy rozważyć SIBO w diagnostyce różnicowej, szczególnie u pacjentów z niesatysfakcjonującą odpowiedzią na leczenie IBS.
Patofizjologia i przyczyny IBS i SIBO
IBS jest zaburzeniem czynnościowym, w którym nie stwierdza się uchwytnych zmian strukturalnych. Patogeneza obejmuje zaburzenia osi mózg–jelito, nadwrażliwość trzewną (nadwrażliwość na mechaniczne poszerzenie jelita), zaburzoną motorykę przewodu pokarmowego, zaburzenia mikrobioty jelitowej oraz czynniki infekcyjne.
SIBO wynika z patologicznego zwiększenia liczby bakterii w jelicie cienkim. Do czynników ryzyka należą:
- zaburzenia motoryki jelit (np. neuropatia cukrzycowa, choroba Parkinsona),
- zmiany anatomiczne (zrosty, zwężenia, uchyłki),
- choroby ogólnoustrojowe (np. marskość wątroby),
- stosowanie inhibitorów pompy protonowej,
- niedobory odporności.
Obraz kliniczny i diagnostyka różnicowa zmiany rytmu wypróżnień
Podobieństwa IBS i SIBO:
- bóle i dyskomfort w jamie brzusznej,
- wzdęcia, nadmiar gazów,
- zmieniony rytm wypróżnień.
Różnice sugerujące SIBO:
- objawy niedoborów pokarmowych (utrata masy ciała, anemia, hipowitaminoza B12),
- biegunki tłuszczowe.
Rozpoznanie zespołu jelita drażliwego
IBS rozpoznaje się na podstawie kryteriów rzymskich IV: ból brzucha ≥1 dzień/tydzień przez ostatnie 3 miesiące, związany z wypróżnieniem lub zmianą częstości/charakteru stolca. Ból po raz pierwszy wystąpił ≥6 miesięcy wcześniej.
Diagnostyka przerostu bakteryjnego jelita cienkiego
SIBO można potwierdzić badaniem mikrobiologicznym aspiratu z jelita cienkiego lub testami oddechowymi. Ujemny wynik nie wyklucza jednak rozpoznania ze względu na zbyt niską czułość badania. W niektórych przypadkach rozpoznanie ustala się dopiero po skutecznym leczeniu przeciwbakteryjnym.
Postępowanie w przypadku wątpliwości diagnostycznych
Kiedy podejrzewać SIBO u pacjenta z objawami IBS?
- Brak poprawy mimo wdrożenia standardowej terapii IBS.
- Obecność cech niedożywienia, niedoborów witaminowych, utraty masy ciała.
- Występowanie czynników ryzyka SIBO.
Postępowanie krok po kroku
- Dokładny wywiad i badanie fizykalne – zwróć uwagę na czas występowania objawów po posiłkach, dietę, choroby towarzyszące, stosowane leki. Wyklucz objawy alarmowe, np. krew w stolcu. Rozważ zasadność wskazań do przyjmowanych przez pacjenta leków, np. inhibitorów pompy protonowej i opioidów.
- Wykluczenie chorób organicznych – badania podstawowe (morfologia krwi obwodowej, CRP, oznaczenie przeciwciał w kierunku celiakii). Rozważ gastroskopię i kolonoskopię.
- Rozważenie testów oddechowych – w przypadku podejrzenia SIBO. Jeśli pacjent prezentuje typowe objawy zespołu jelita drażliwego, nie ma wskazań do wykonania testów oddechowych.
- Leczenie próbne – w wybranych przypadkach zastosowanie rifaksyminy może być rozważane. Lek przyjmuje się przez 14 dni jako 1600 mg/d w 3–4 dawkach podzielonych.
- Edukacja pacjenta – dieta uboga w węglowodany fermentujące (FODMAP) może zmniejszać objawy zarówno IBS, jak i SIBO.
Leczenie w skrócie
- IBS: dieta (np. low-FODMAP), probiotyki, leki działające objawowo (leki rozkurczowe, trójpierścieniowe leki przeciwdepresyjne, niekiedy loperamid i inne), wsparcie psychologiczne.
- SIBO: antybiotykoterapia (najczęściej rifaksymina), leczenie choroby podstawowej, ewentualna modyfikacja dotychczasowego leczenia leczenia, dieta low-FODMAP.
IBS i SIBO w pigułce – podsumowanie
Pacjent z bólami brzucha i wzdęciami to codzienne wyzwanie w gabinecie POZ. Najczęściej mamy do czynienia z IBS, ale warto pamiętać o SIBO, szczególnie gdy objawy są nietypowe lub leczenie IBS nie przynosi poprawy. Kluczowe elementy diagnostyki to dokładny wywiad, badania wykluczające choroby organiczne oraz testy oddechowe.


![PKwPOZ_Gastroenterologia_SIBO[jesień2025]](https://cdn.remedium.md/image/video_thumbnail/2025/11/27/09/prof-dr-hab-n-med-barbara-skrzydlo-radoman-ska-png-69280804600ae.png)


![PKwPOZ_Gastroenterologia_Probiotyki_wieloszczepowe_w_utrzymywaniu_remisji_zespołów_nakładania_IBS_i_IBD[jesień2025]](https://cdn.remedium.md/image/video_thumbnail/2025/11/27/09/dr-n-med-maria-janiak-png-692808571e15b.png)