Wyszukaj w publikacjach
Torbiel środkowa vs. boczna szyi – różnice w standardach postępowania
Zmiany torbielowate szyi należą do najczęstszych guzów wrodzonych u dzieci i młodych dorosłych, stanowiąc istotne wyzwanie diagnostyczne i terapeutyczne w praktyce klinicznej. Z uwagi na odmienne pochodzenie embriologiczne, lokalizację i potencjalne ryzyko powikłań, torbiele środkowe i boczne szyi wymagają zróżnicowanego podejścia terapeutycznego.
Patofizjologia i obraz kliniczny torbieli szyi
Torbiele szyi stanowią zróżnicowaną grupę wrodzonych malformacji rozwojowych, powstających w wyniku nieprawidłowej embriogenezy struktur głowy i szyi. Do najczęstszych należą:
- torbiele przewodu tarczowo-językowego,
- torbiele skrzelopochodne.
Różnią się one zarówno lokalizacją, jak i mechanizmem powstawania.
| Torbiel środkowa szyi | Torbiel boczna szyi | |
|---|---|---|
Pochodzenie embriologiczne | Przetrwały przewód tarczowo-językowy | Niewsteczna resorpcja struktur skrzelowych (najczęściej drugiego łuku skrzelowego) |
Typowa lokalizacja | Linia pośrodkowa szyi, najczęściej w okolicy trzonu kości gnykowej | Wzdłuż przedniego brzegu mięśnia MOS (typ II Baileya – głęboko i bocznie od przestrzeni przygardłowej) |
Ruchomość zmiany | Przemieszcza się podczas połykania i wysuwania języka | Nieruchoma względem trzonu języka |
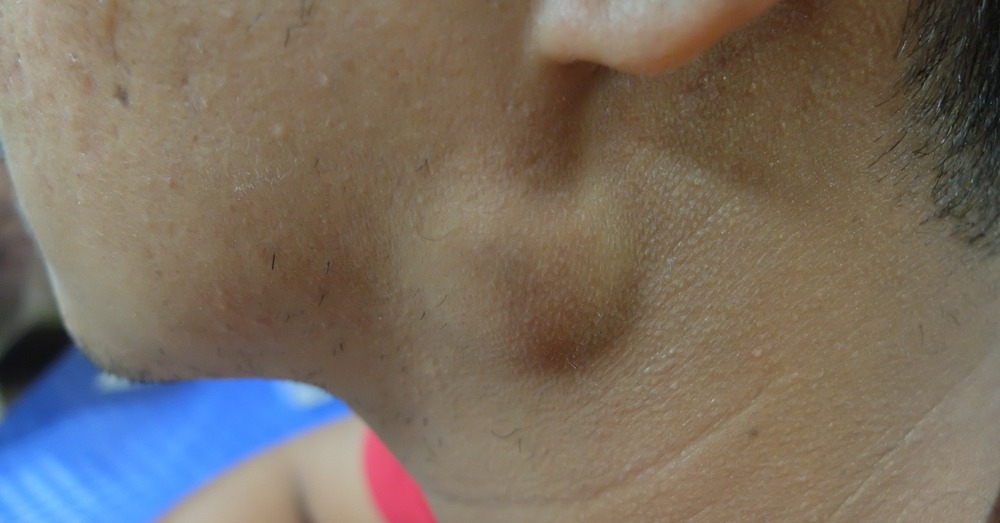
Obraz kliniczny | Bezbolesny, miękki, dobrze odgraniczony guz | Bezbolesny guz, może ulec powiększeniu przy infekcji |
Objawy infekcji (jeśli wystąpią) | Rzadziej prowadzi do infekcji | Może powodować zaczerwienienie, ból, dysfagię, duszność |
Grupa wiekowa | Często ujawnia się w dzieciństwie lub w młodym wieku dorosłym | Może ujawnić się później – również u dorosłych |
U noworodków i niemowląt duże zmiany mogą prowadzić do zaburzeń karmienia, obturacji dróg oddechowych lub nawracających infekcji tkanek miękkich szyi.
Różnicowanie torbieli szyi stanowi istotny element diagnostyki, ponieważ wiele wrodzonych, zapalnych i nowotworowych zmian w obrębie szyi może imitować obraz torbieli. Do najczęstszych jednostek chorobowych, które należy uwzględnić w diagnostyce różnicowej, należą:
- torbiele skórzaste i naskórkowe,
- limfangiomy (szczególnie postać torbielowata – cystic hygroma),
- torbiele grasicy,
- laryngocele,
- ranule,
- wrodzone torbiele oskrzelopochodne.
W kontekście zmian nabytych, szczególne znaczenie ma różnicowanie z:
- martwiczymi węzłami chłonnymi, zwłaszcza w przebiegu nowotworów złośliwych głowy i szyi (np. rak brodawkowaty tarczycy czy rak migdałka podniebiennego), które u dorosłych mogą prezentować się jako torbielowate zmiany w bocznych rejonach szyi;
- zakażeniami, takimi jak gruźlicze zapalenie węzłów chłonnych, ropnie czy ostre zapalenie ślinianek, które również mogą tworzyć zbiorniki płynowe imitujące torbiel.
Jak postawić rozpoznanie torbieli szyi?
Badanie fizykalne może nie być wystarczające do postawienia rozpoznania, zwłaszcza w przypadkach atypowej lokalizacji lub obecności stanu zapalnego, dlatego niezwykle istotną rolę odgrywają badania obrazowe, w tym:
- USG – jako metoda nieinwazyjna i łatwo dostępna pozwala na szybką ocenę echostruktury zmiany oraz jej relacji z otaczającymi tkankami;
- TK – umożliwiająca szczegółową ocenę topografii zmiany, zawartości wewnętrznej oraz ewentualnego naciekania sąsiednich tkanek;
- MRI – umożliwiający ocenę rozległości, relacji do struktur szyjnych oraz obecności ewentualnych powikłań zapalnych.
W przypadkach wątpliwych, szczególnie gdy torbiel wykazuje nietypowy przebieg lub podejrzewa się zmianę nowotworową, zastosowanie znajduje biopsja aspiracyjna cienkoigłowa (BAC/FNAC). Choć jej czułość jest ograniczona – zwłaszcza w przypadku torbieli o małej zawartości komórkowej – może dostarczyć istotnych informacji diagnostycznych, zwłaszcza przy obecności elementów charakterystycznych.
Ostateczne potwierdzenie rozpoznania najczęściej uzyskuje się dopiero po chirurgicznym usunięciu zmiany i badaniu histopatologicznym, które ujawnia:
- typ nabłonka wyściełającego torbiel,
- obecność struktur takich jak mieszki włosowe, gruczoły łojowe czy tkanki chłonnej, co umożliwia jednoznaczną klasyfikację zmiany.
Leczenie – różnice w standardach postępowania
Postępowanie terapeutyczne w przypadku torbieli szyi zależy od:
- ich etiologii,
- lokalizacji,
- wieku pacjenta,
- obecności objawów klinicznych.
Istnieją wyraźne różnice w standardach leczenia torbieli środkowych i bocznych szyi, które wynikają zarówno z ich embriologicznego pochodzenia, jak i potencjalnych powikłań.
Torbiele przewodu tarczowo-językowego wymagają interwencji chirurgicznej w postaci zabiegu Sistrunka, który obejmuje nie tylko resekcję torbieli, ale także usunięcie środkowej części kości gnykowej oraz przylegającego odcinka przewodu, co znacząco zmniejsza ryzyko nawrotu. Procedura ta jest standardem postępowania nawet w przypadkach torbieli bez objawów klinicznych, z uwagi na możliwe powikłania, takie jak zakażenie lub – rzadziej – rozwój raka brodawkowatego w ścianie torbieli.
Torbiele skrzelopochodne również leczone są chirurgicznie, choć zakres resekcji może być zróżnicowany w zależności od stopnia zaawansowania i anatomii zmiany. W przypadkach obecności zatok lub przetok skrzelowych konieczne jest ich całkowite usunięcie wraz z przylegającym przewodem, co często wymaga zaawansowanego planowania operacyjnego, w tym śródoperacyjnego monitorowania nerwów szyi. W przeciwieństwie do torbieli środkowych, zmiany boczne bywają rozpoznawane później – często dopiero w wieku dorosłym – i częściej podlegają powikłaniom infekcyjnym, co może wymagać wstępnego leczenia zachowawczego z zastosowaniem antybiotykoterapii i drenażu.
Szczególną ostrożność należy zachować w przypadku zmian zawierających ektopową tkankę grasicy. Jak wynika z badań, w około 2,5% przypadków może to być jedyne funkcjonalne ognisko grasicy, co ma istotne znaczenie immunologiczne u dzieci. W takich sytuacjach zaleca się weryfikację obecności prawidłowej grasicy śródpiersiowej przed planowaną resekcją, a u wybranych pacjentów – rozważenie leczenia zachowawczego z regularną kontrolą obrazową.
Rokowanie w przypadku torbieli szyi
Rokowanie w przypadku torbieli szyi jest na ogół bardzo dobre, szczególnie gdy rozpoznanie zostanie postawione wcześnie, a leczenie przeprowadzone zgodnie z obowiązującymi standardami. Większość zmian ma charakter łagodny, a ich całkowita resekcja skutkuje trwałym wyleczeniem.
W przypadku torbieli przewodu tarczowo-językowego ryzyko nawrotu jest minimalne, o ile zastosowana zostanie odpowiednia technika w postaci zabiegu Sistrunka. W przeciwnym razie istnieje zwiększone ryzyko wznowy miejscowej.
Podobnie torbiele skrzelopochodne, zwłaszcza drugiego łuku skrzelowego, cechują się korzystnym rokowaniem przy właściwym leczeniu chirurgicznym, choć w przypadkach przetok lub zakażonych zmian może być konieczne leczenie etapowe, co może wydłużyć proces terapeutyczny. Rzadkie są powikłania pooperacyjne, takie jak uszkodzenie nerwów szyi czy nawroty, które częściej wynikają z niepełnej resekcji struktury przetokowej lub nieprawidłowej diagnostyki przedoperacyjnej.
Ryzyko transformacji nowotworowej w obrębie torbieli szyi jest skrajnie niskie, choć opisywano przypadki raka brodawkowatego w torbielach przewodu tarczowo-językowego, a także niezwykle rzadkie występowanie grasicy nowotworowej w tkance ektopowej.
W związku z tym, przy zachowaniu ostrożności diagnostycznej i adekwatnym leczeniu, rokowanie w przypadku torbieli szyi pozostaje bardzo dobre, z niskim odsetkiem nawrotów i wyjątkowo rzadkimi powikłaniami onkologicznymi.
Źródła
- Fanous, A., Morcrette, G., Fabre, M., Couloigner, V., & Galmiche-Rolland, L. (2021). Diagnostic Approach to Congenital Cystic Masses of the Neck from a Clinical and Pathological Perspective. Dermatopathology (Basel, Switzerland), 8(3), 342–358. https://doi.org/10.3390/dermatopathology8030039
- Mittal, M. K., Malik, A., Sureka, B., & Thukral, B. B. (2012). Cystic masses of neck: A pictorial review. The Indian journal of radiology & imaging, 22(4), 334–343. https://doi.org/10.4103/0971-3026.111488
- Chang, A., Nataraja, R. M., Pudel, E., Stunden, R., Baré, S., & Pacilli, M. (2021). Diagnosis and management of ectopic cervical thymus in children: Systematic review of the literature. Journal of pediatric surgery, 56(11), 2062–2068. https://doi.org/10.1016/j.jpedsurg.2021.03.003