Wyszukaj w poradnikach
Choroba refluksowa przełyku
Krótka teoria
Zgaga i regurgitacje to klasyczne objawy choroby refluksowej przełyku (ChRP, z ang. GERD – gastroesophageal reflux disease), którym często towarzyszy ból lub dyskomfort w nadbrzuszu. Rzadziej zgłaszane są nudności, odbijania, chrypka, kaszel, ból w klatce piersiowej, dysfagia oraz odynofagia.

Choroba refluksowa przełyku może przebiegać w postaci:
- nadżerkowej (GERD – ang. gastroesophageal reflux disease), w przypadku której w gastroskopii stwierdzane są nadżerki w obrębie przełyku;
- nienadżerkowej (NERD – ang. non-erosive gastroesophageal reflux disease), gdy pacjent zgłasza objawy typowe dla choroby refluksowej, natomiast w gastroskopii stwierdza się prawidłowy obraz endoskopowy.
W klasyfikacji montrealskiej wyróżnia się zespoły przełykowe i tzw. zespoły pozaprzełykowe, których przebieg nie jest typowy, a potrafi być powodem wielu powikłań.
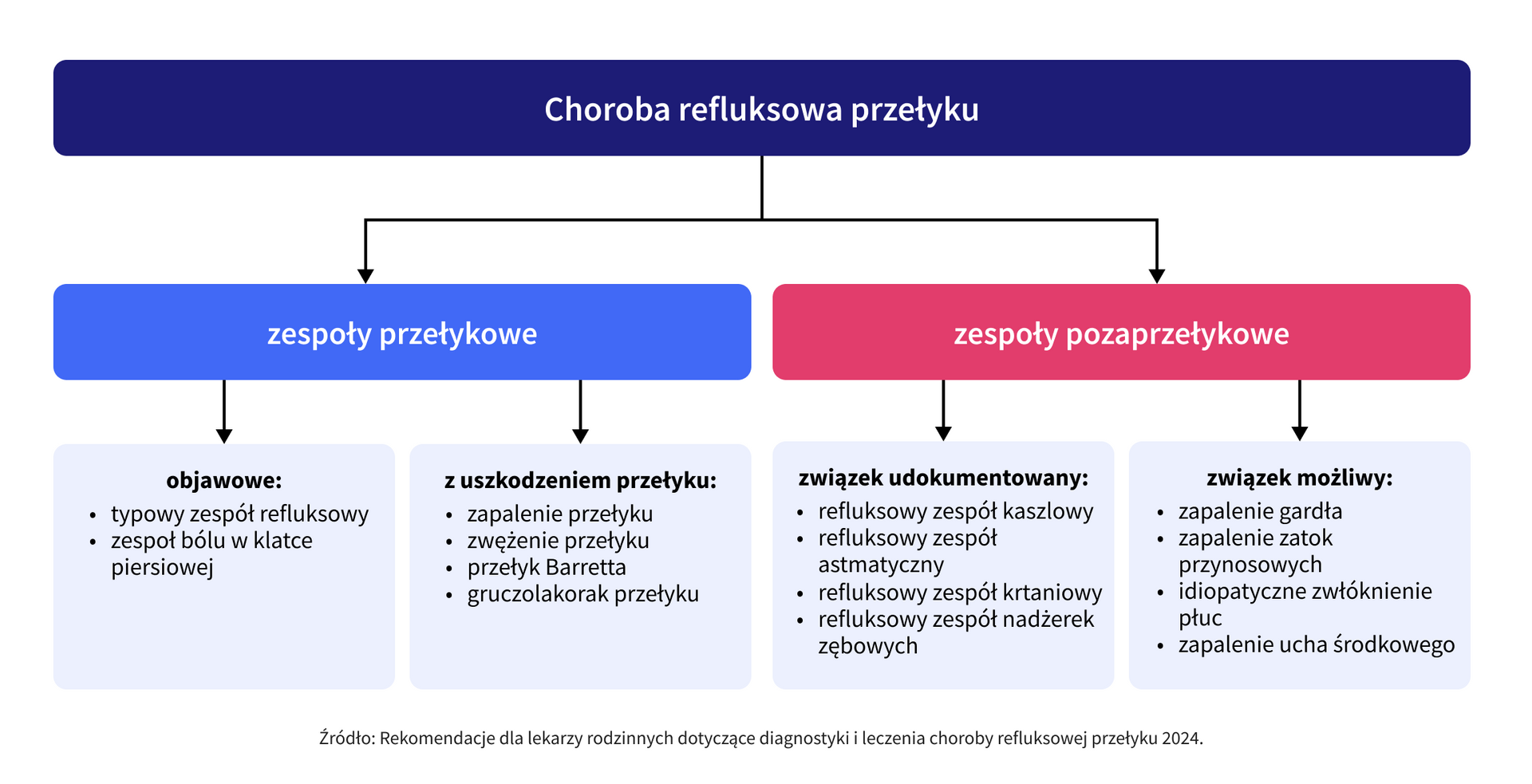
Należy pamiętać, że sporadyczne objawy refluksu przełykowo-żołądkowego mogą występować fizjologicznie. Rozpoznanie ChRP można postawić, gdy symptomy negatywnie wpływają na jakości życia. Zazwyczaj za takie uznaje się:
- objawy o łagodnym nasileniu zgłaszane co najmniej dwa razy w tygodniu;
- cięższe objawy występujące co najmniej raz w tygodniu.
W diagnostyce różnicowej choroby refluksowej przełyku należy wziąć pod uwagę:
- zaburzenia motoryki przełyku, przełyk nadwrażliwy;
- inne choroby zapalne przełyku, np. wirusowe, grzybicze, bakteryjne, eozynofilowe zapalenie przełyku;
- choroby żołądka i dwunastnicy;
- nowotwory przełyku;
- choroby kardiologiczne, m.in. chorobę wieńcową;
- choroby pulmonologiczne, m.in. astmę oskrzelową, POChP, śródmiąższowe choroby płuc, zapalenie oskrzeli;
- choroby laryngologiczne: m.in. nieżyt nosa, zapalenie zatok;
- zgagę czynnościową – brak odpowiedzi na IPP, w badaniach dodatkowych bez jakichkolwiek zmian.
Warto również pamiętać, że ChRP może rozwijać się wtórnie do zaburzeń, takich jak:
- polineuropatia,
- twardzina układowa,
- cukrzyca,
- choroby demielinizacyjne,
- zaburzenia hormonalne.
Najczęściej jednak ChRP powstaje w wyniku zaburzenia czynności motorycznej LES połączonego z zaburzeniem motoryki przełyku i zaburzeniami motoryki żołądka
Wywiad
- Jakie dolegliwości są najbardziej uciążliwe? Od kiedy i jak często występują? Czy mają wpływ na codzienne funkcjonowanie? – informacje pomocne do ustalenia rozpoznania i zaplanowania dalszego postępowania.
- Czy pacjent potrafi wskazać czynnik wywołujący dolegliwości? Czy są stałe, czy okresowo się nasilają? Czy coś je nasila lub łagodzi (np. pozycja ciała, ruch, związek z jedzeniem)? Czy pacjent zauważył związek ze spożywaniem zbyt późno posiłku/alkoholu? Czy symptomy pojawiają się nagle, np. bezpośrednio po spożyciu pokarmu, czy narastają i utrzymują się w czasie? – typowe dolegliwości ChRP pojawiają się zwłaszcza po obfitych, tłustych posiłkach lub po spożyciu potraw pikantnych, napojów gazowanych i alkoholu; objawy mogą się nasilać również w pozycji leżącej, przy pochylaniu się̨ i parciu.
- Czy występują równocześnie inne objawy, takie jak nudności, wymioty, gorączka, niezamierzona utrata masy ciała, zmęczenie, kaszel, dysfagia, odynofagia lub smoliste stolce? – ocena pod kątem zespołów pozaprzełykowych, a także objawów alarmowych.
- Czy pacjent jest pod opieką poradni stomatologicznej? Czy ma problemy z erozją szkliwa? – jednym z zespołów pozaprzełykowych jest refluksowy zespół nadżerek zębowych.
- Czy pacjent choruje przewlekle? Czy jest pod opieką poradni specjalistycznej? Czy przyjmuje leki na stałe (zwłaszcza NLPZ)? Czy przechodził w przeszłości operacje (zwłaszcza w obrębie jamy brzusznej)? – choroby współistniejące i przyjmowane leki mogą mieć wpływ na odczuwanie bólu, np. cukrzyca czy przyjmowanie GKS mogą maskować silny ból, NLPZ są w dużej mierze odpowiedzialne za powstawanie owrzodzeń błony śluzowej żołądka i przełyku. Inne leki, które mogą sprzyjać objawom ChRP, to:
- leki przeciwdepresyjne: amitryptylina, doksepina;
- leki antycholinergiczne: prometazyna;
- leki stosowane w leczeniu astmy: β2-mimetyki, teofilina;
- leki sedatywne i uspokajające: diazepam;
- bisfosfoniany: alendronian;
- preparaty potasu;
- preparaty żelaza;
- antybiotyki: doksycyklina, tetracyklina;
- blokery kanału wapniowego: nifedypina, werapamil, diltiazem;
- narkotyczne leki przeciwbólowe: morfina, oksykodon.
- Czy w rodzinie ktoś chorował na choroby przewodu pokarmowego (nowotwory)? – informacje potrzebne do ustalania dalszego postępowania m.in. oceny ryzyka wystąpienia przełyku Barretta.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak w chorobie refluksowej przełyku nie ma zazwyczaj znaczących odchyleń od normy w badaniu fizykalnym i stanowi ono uzupełnienie wywiadu chorobowego, który powinien być jak najbardziej szczegółowy.
- Ocena parametrów życiowych – ciśnienie, tętno, masa ciała (ocena utraty masy ciała), wzrost.
- Stan ogólny, oglądanie stanu skóry (zażółcenie/bladość, stan nawodnienia) i twardówek (zażółcenie), ocena uzębienia (erozje zębowe jako powikłania pozaprzełykowe choroby refluksowej przełyku).
- Badanie jamy brzusznej:
- oglądanie – blizny, pozycja, w jakiej układa się pacjent (swobodna, wymuszona);
- osłuchiwanie – prawidłowa/pobudzona perystaltyka może świadczyć o odcinkowej spastyce jelita, co potwierdza badanie palpacyjne;
- opukiwanie – wypuk bębenkowy świadczy o nagromadzeniu gazów, zwłaszcza w nadbrzuszu;
- palpacja – należy zacząć w najmniej bolesnym kwadrancie, ocenić wrażliwość na dotyk, obronę mięśniową; czy wyczuwalne są masy kałowe lub powiększona wątroba; punkt najbardziej tkliwy – zazwyczaj w chorobie refluksowej wyraźna bolesność w dołku podsercowym, poniżej wyrostka mieczykowatego mostka, wyczuwalny opór związany z napięciem mięśni w tej lokalizacji; ocena objawu Goldflama (obustronnie) i objawu Chełmońskiego – wykluczenie etiologii nerkowej i żółciowej.
- Jeśli występują objawy ze strony układu krążenia/oddechowego lub choroby przewlekłe z ich zakresu: pełne badanie tych układów.
Uwaga! Czerwona flaga!

- Dyspepsja, zaburzenia połykania (dysfagia), bolesne połykanie (odynofagia), utrata masy ciała, wiek >50. r.ż., niedokrwistość z niedoboru żelaza, brak apetytu, wymioty, guz w nadbrzuszu – podejrzenie przyczyny nowotworowej (nowotwór przełyku, żołądka) – pacjent wymaga pilnej konsultacji gastrologicznej, gastroskopii, skierowanie do szpitala, wystawienie karty DiLO.
- Dysfagia, wymioty fusowate lub treścią krwistą, uporczywe wymioty, smoliste stolce, postępująca i niezamierzona utrata masy ciała – krwawienie z górnego odcinka przewodu pokarmowego – pacjent wymaga pilnej konsultacji gastrologicznej, gastroskopii, skierowanie do szpitala.
- Ból w klatce piersiowej (ból zamostkowy gniotący, dławiący, ściskający lub piekący; promieniujący do lewego ramienia, kończyny górnej lub szyi) – pacjent może mieć zawał serca – jak najszybciej powinno zostać wykonane 12-odprowadzeniowe EKG, w przypadku wstępnego rozpoznanie STEMI należy przetransportować pacjenta karetką do ośrodka wykonującego PCI; u pacjentów z saturacją <90% należy podawać tlen.
Uwaga! U pacjentów z chorobą refluksową często występują dolegliwości zamostkowe pochodzenia niekardiologicznego (NCCP – non cardiac chest pain), mogące imitować ból wieńcowy, jednak trwa znacznie dłużej w czasie, ma charakter nawracający, samoistnie ustępuje i może mu towarzyszyć pieczenie/zgaga lub gorycz w przełyku czy w ustach. Pierwszym krokiem zawsze musi być wykluczenie OZW.
Postępowanie diagnostyczne
W przypadku występowania typowych symptomów i wykluczenia objawów alarmowych rozpoznanie choroby refluksowej przełyku można postawić na podstawie obrazu klinicznego. Niekiedy konieczne jest jednak wykonanie badania endoskopowego lub pH-metrii z pomiarem impedancji (badanie niedostępne w koszyku świadczeń POZ). Wskazania do wykonania panendoskopii opisano w „Rekomendacjach dla lekarzy rodzinnych dotyczących diagnostyki i leczenia choroby refluksowej przełyku 2024”.
| Choroba refluksowa przełyku – wskazania do wykonania panendoskopii |
|---|
choroba refluksowa przełyku oporna na leczenie |
dysfagia lub odynofagia |
niezamierzona utrata masy ciała >10% w ciągu ostatnich 6 miesięcy lub >5% w ciągu ostatnich 3 miesięcy |
objawy krwawienia z przewodu pokarmowego lub niedokrwistość z niedoboru żelaza |
utrzymujące się przewlekle wymioty |
obecność nieprawidłowości w badaniach radiologicznych, takich jak guz, zwężenie lub owrzodzenie |
podejrzenie zapalenia kwasochłonnego, infekcyjnego lub polekowego przełyku |
skrining w kierunku przełyku Barretta (w wybranej grupie chorych): wiek ≥50 lat, płeć męska, rasa kaukaska, nadwaga lub otyłość (brzuszna) |
ocena przełyku u pacjentów z zapaleniem w stopniu C lub D po leczeniu IPP (2 miesiące) w celu wykluczenia przełyku Barretta |
nawrót objawów ChRP po leczeniu endoskopowym i/lub chirurgicznym |
przed planowanym zabiegiem przeciwrefluksowym |
ryzyko ciężkiej postaci ChRP: płeć męska, starszy wiek, zgaga nocna, długotrwałe utrzymywanie się objawów, nadmierna masa ciała |
Przygotowanie pacjenta do panendoskopii – badanie należy wykonywać po minimum 2, a optymalnie 4 tygodniach od zaprzestania stosowania inhibitorów pompy protonowej (IPP). W tym okresie możliwe jest stosowanie leków barierowych oraz itoprydu (np. Prokit).
W przypadku podejrzenia powikłań pozaprzełykowych, wskazana jest pH-metria z pomiarem impedancji (gastroskopia jest badaniem uzupełniającym, mającym na celu wykluczenie zmian anatomicznych). W zależności od zgłaszanych objawów należy również rozważyć skierowania pacjenta do innych poradni specjalistycznych (alergologicznej/laryngologicznej/pulmonologicznej).
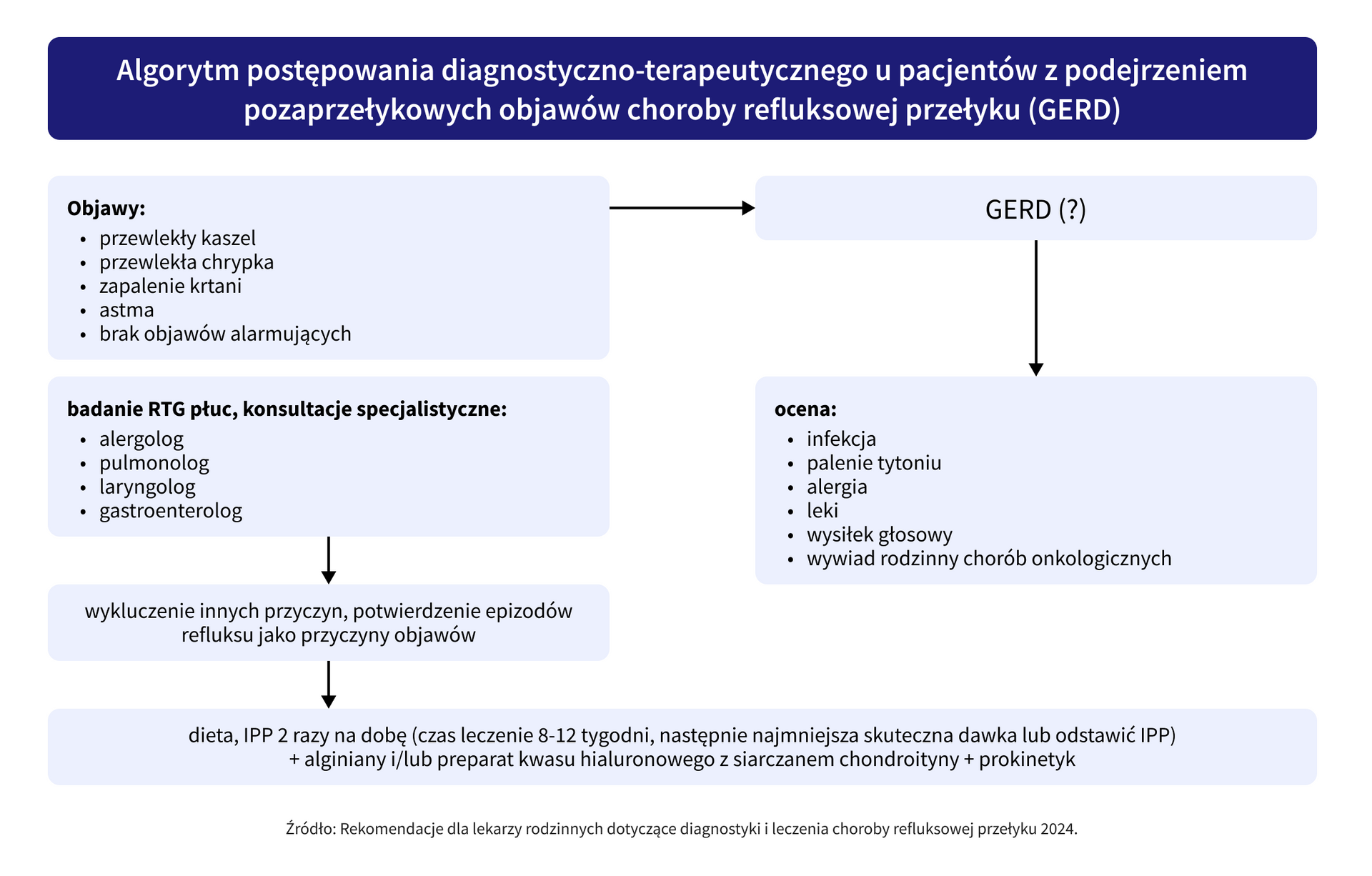
Skierowanie do poradni gastroenterologicznej należy rozważyć w przypadku m.in.:
- nietypowych objawów pozaprzełykowych,
- ChRP opornej na leczenie,
- rozpoznania refluksowego zapalenia przełyku stopnia C i D oraz zwężenia trawiennego przełyku,
- rozpoznania przełyku Barretta.
Zalecenia
Najskuteczniejszym postępowaniem jest zawsze leczenie przyczynowe, nie objawowe. Od lat „złotym standardem” w leczeniu choroby refluksowej są inhibitory pompy protonowej (IPP, z ang. PPI – proton pomp inhibitor). Mając na uwadze znaczną liczbę czynników motorycznych, zasadnym wydaje się być dołączenie do leczenia prokinetyku, regulującego wymienione zaburzenia (np. bezpiecznego prokinetyku nowej generacji – itoprydu, np. Prokit).
Farmakoterapia
- Podstawą leczenia jest terapia inhibitorami pompy protonowej w pojedynczej dawce standardowej 20 mg na czczo pół godziny przed śniadaniem, np.:
- omeprazol 20 mg 1-0-0,
- pantoprazol 40 mg 1-0-0,
- esomeprazol 40 mg 1-0-0,
- rabeprazol 20 mg 1-0-0,
- lanzoprazol 30 mg 1-0-0,
- dekslanzoprazol 60 mg (można stosować o dowolnej porze dnia w regularnych odstępach czasu)
Średni okres leczenia wynosi 8–12 tygodni. Brak poprawy po zastosowanym leczeniu niekoniecznie świadczy o błędnym rozpoznaniu z uwagi na możliwość występowania refluksu niekwaśnego, zgagi czynnościowej lub przełyku nadwrażliwego.
Jeśli pacjent nadal ma objawy ChRP pomimo zastosowania IPP, warto rozważyć terapię łączoną itopryd (np. Prokit) + IPP. Postępowanie takie warto zasto także u pacjentów, którzy trafiając do gabinetu POZ, deklarują w wywiadzie przyjmowanie IPP (także dostępnych bez recepty) i nadal zgłaszają dolegliwości, oraz u pacjentów, którzy prócz typowych objawów, takich jak uczucie palenia/pieczenia w przełyku/okolicy zamostkowej, regurgitacje i zgaga, zgłaszają szerszą ich gamę – wczesna pełność poposiłkowa, odbijanie, nudności, ból i dyskomfort w nadbrzuszu, brak apetytu, wzdęcia, które mogą świadczyć o zespołach nakładania choroby refluksowej z dyspesją. W badaniu polskim przeprowadzonym w grupie 140 pacjentów wykazano, że u chorych nieskutecznie leczonych IPP dodanie do terapii itoprydu przez 8 tygodni bez zmiany dawki IPP znacząco poprawiło skuteczność leczenia ChRP.
Uwaga! Warto pamiętać, że IPP (poza pantoprazolem) są metabolizowane przez cytochrom P450 w wątrobie, więc istnieje możliwość ich interakcji z innymi lekami, np. warfaryną, klopidogrelem, metotreksatem, diazepamem czy fenytoiną.
Dodatkowo, w leczeniu stosuje się:
- H2-blokery – famotydyna 40 mg po ostatnim posiłku, przed snem, ale tylko przez 2 tygodnie, potem doraźnie, z uwagi na zjawisko tachyfilaksji;
- leki zobojętniające kwas solny – alkalia, alginiany,
- leki działające miejscowo – kwas hialuronowy, siarczan chondroityny.
Schemat diagnostyczno terapeutyczny ChRP
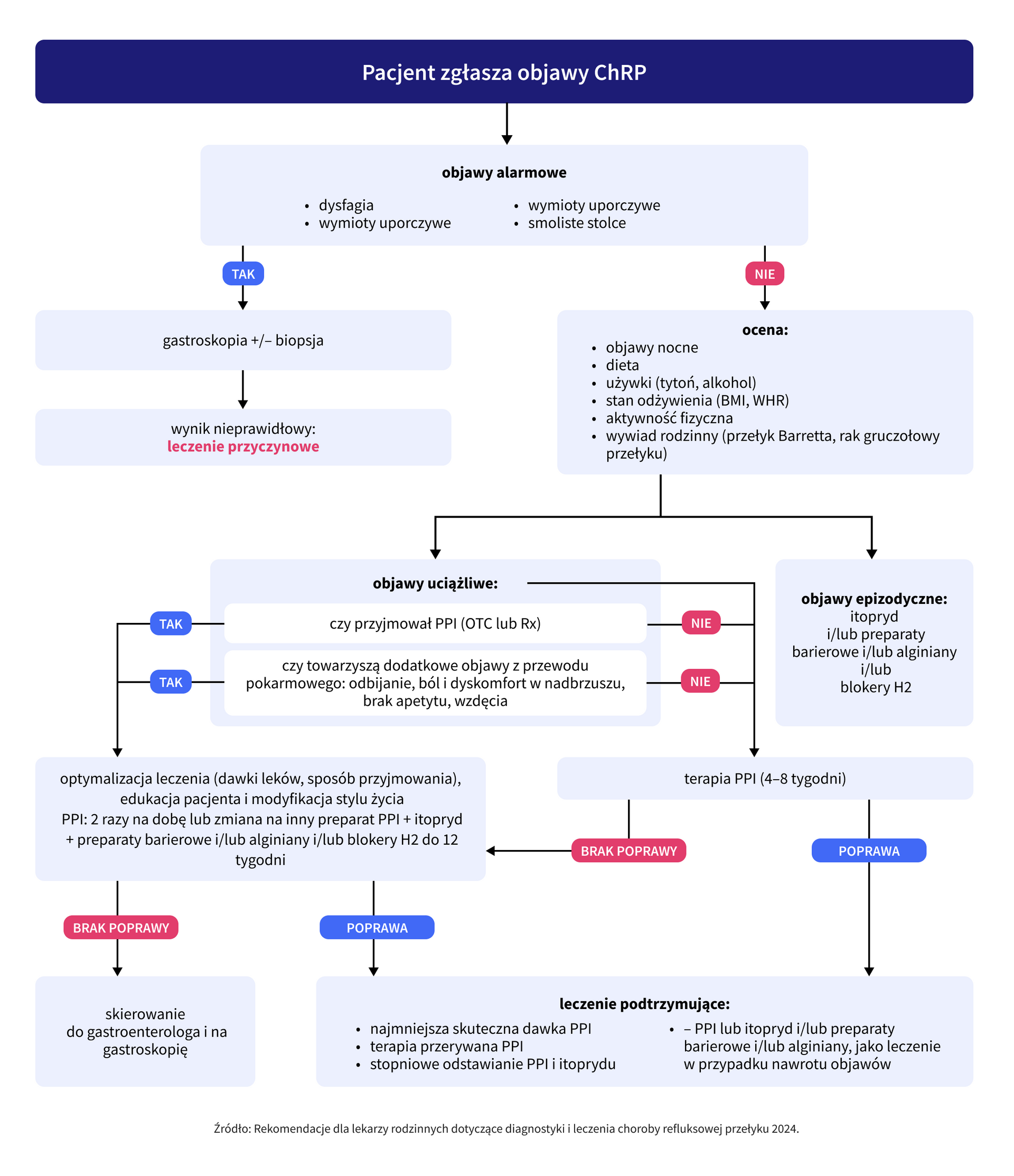
Źródło: Rekomendacje dla lekarzy rodzinnych dotyczące diagnostyki i leczenia choroby refluksowej przełyku 2024.
Poza leczeniem farmakologicznym istotne są zalecenia dotyczące zmiany stylu życia i wprowadzenia odpowiedniej diety (we współpracy z dietetykiem klinicznym).
| Zalecenia dotyczące modyfikacji stylu życia w ChRP |
|---|
Redukcja masy ciała u osób z nadwagą lub otyłością |
Zaprzestanie palenia tytoniu i spożywania alkoholu |
Regularna, umiarkowana aktywność fizyczna |
Uniesienie wezgłowia łóżka podczas snu |
Unikania spożywania posiłków przynajmniej 3 godziny przed położeniem się |
Zmniejszenie objętości posiłków |
Przykładowa wizyta
Wywiad
Do gabinetu POZ zgłosiła się 45-letnia pacjentka z powodu utrzymujących się od około 4 miesięcy dolegliwości ze strony górnego odcinka przewodu pokarmowego oraz gardła. Kobieta zwraca uwagę przede wszystkim na przewlekłą chrypkę, która nasila się pod koniec dnia pracy, a także na uczucie obecności „guli w gardle”, zmuszające ją do częstego przełykania śliny. Dodatkowo od kilku tygodni występuje suchy, napadowy kaszel, szczególnie w godzinach nocnych oraz nad ranem.
Pacjentka zauważa, że objawy nasilają się w pozycji leżącej oraz po obfitych posiłkach. Zgaga występuje sporadycznie – rzadziej niż raz w tygodniu – i nie stanowi dominującego problemu. Nie zgłasza typowego cofania się treści pokarmowej.
Z powodu utrzymującej się chrypki pacjentka była wcześniej konsultowana laryngologicznie. W badaniu nie stwierdzono zmian organicznych mogących tłumaczyć zgłaszane objawy. Zalecono leczenie objawowe, które nie przyniosło istotnej poprawy.
W wywiadzie ogólnym pacjentka choruje na niedoczynność tarczycy, leczoną lewotyroksyną w dawce 75 µg na dobę. Nie zgłasza innych chorób przewlekłych. Nie pali papierosów, alkohol spożywa sporadycznie.
Styl życia może sprzyjać nasileniu objawów refluksowych. Pacjentka pracuje jako nauczycielka, co wiąże się z intensywnym używaniem głosu. Przyznaje, że pije kilka filiżanek kawy dziennie, a posiłki spożywa nieregularnie, często późnym wieczorem.
Pacjentka neguje występowanie objawów alarmowych, takich jak dysfagia, odynofagia, utrata masy ciała, krwawienie z przewodu pokarmowego ani uporczywe wymioty.
Badanie fizykalne
W badaniu przedmiotowym pacjentka w stanie ogólnym dobrym, wydolna krążeniowo i oddechowo. BP 124/78 mmHg, HR 72/min, miarowe. Masa ciała 78 kg, wzrost 170 cm, co odpowiada BMI 27 kg/m2.
Brzuch miękki, niebolesny palpacyjnie, bez objawów otrzewnowych. Nie stwierdza się oporów patologicznych ani powiększenia narządów jamy brzusznej. Perystaltyka prawidłowa.
Badanie przedmiotowe nie wykazuje odchyleń sugerujących ostrą patologię przewodu pokarmowego.
Interpretacja obrazu klinicznego
Obraz kliniczny pacjentki jest nietypowy dla klasycznej choroby refluksowej przełyku. Dominują objawy pozaprzełykowe – przewlekła chrypka, kaszel oraz uczucie obecności ciała obcego w gardle – przy niewielkim nasileniu typowych objawów, takich jak zgaga czy regurgitacje.
Zgodnie z wytycznymi Polskiego Towarzystwa Gastroenterologicznego objawy pozaprzełykowe mają najczęściej etiologię wieloczynnikową, a udział refluksu żołądkowo-przełykowego w ich patogenezie dotyczy jedynie części pacjentów . Jednocześnie jednak GERD może manifestować się w ten sposób, szczególnie u chorych z zaburzeniami motoryki górnego odcinka przewodu pokarmowego oraz mikrozarzucaniem treści żołądkowej.
Brak objawów alarmowych pozwala na wdrożenie postępowania empirycznego w warunkach POZ. Należy jednak pamiętać, że skuteczność leczenia inhibitorami pompy protonowej w przypadku objawów pozaprzełykowych jest mniejsza niż w typowej postaci choroby.
Rozpoznanie
Na podstawie obrazu klinicznego postawiono wysunięto podejrzenie choroby refluksowej przełyku z dominującymi objawami pozaprzełykowymi (laryngologicznymi).
Plan leczenia
Leczenie farmakologiczne
Podstawą leczenia pozostaje inhibitor pompy protonowej, który skutecznie zmniejsza wydzielanie kwasu solnego i stanowi terapię pierwszego rzutu w GERD.
Ze względu na obecność objawów sugerujących udział zaburzeń motoryki górnego odcinka przewodu pokarmowego oraz nietypowy obraz kliniczny zdecydowano o zastosowaniu terapii skojarzonej:
- pantoprazol 40 mg 1× dziennie przed śniadaniem,
- itopryd (np. Prokit) 50 mg 3× dziennie przed posiłkami
Zalecany czas stosowania w terapii skojarzonej wynosi do 12 tygodni, w zależności od odpowiedzi klinicznej.
Postępowanie niefarmakologiczne
Pacjentce zalecono również modyfikację stylu życia, w tym:
- unikanie spożywania posiłków na 2–3 godziny przed snem,
- ograniczenie spożycia kawy,
- regularne spożywanie mniejszych objętościowo posiłków,
- redukcję masy ciała,
- uniesienie wezgłowia łóżka.
Postępowanie to stanowi istotny element terapii i może zmniejszać częstość epizodów refluksu.
Kontrola
Zaplanowano wizytę kontrolną po 6–8 tygodniach leczenia w celu oceny skuteczności terapii, ze szczególnym uwzględnieniem nasilenia kaszlu, chrypki oraz dolegliwości ze strony gardła.
Dalsze postępowanie
W przypadku braku poprawy pomimo leczenia należy rozważyć rozszerzenie diagnostyki, w tym wykonanie gastroskopii oraz 24-godzinnego monitorowania pH lub pH-impedancji, szczególnie w celu potwierdzenia lub wykluczenia związku objawów z refluksem.
Należy również uwzględnić diagnostykę różnicową przewlekłego kaszlu i chrypki, w tym choroby laryngologiczne, choroby układu oddechowego oraz zaburzenia czynnościowe przełyku.
Kody ICD-10
Nowotwory
Choroby układu pokarmowego
Objawy, cechy chorobowe oraz nieprawidłowe wyniki badań klinicznych i laboratoryjnych niesklasyfikowane gdzie indziej
Referencje
- Waśko-Czopnik, D., Gąsiorowska, A., Janiak, M., Skrzydło-Radomańska, B., Drobnik, J., & Babicki, M. (2024). Rekomendacje dla lekarzy rodzinnych dotyczące diagnostyki i leczenia choroby refluksowej przełyku. Lekarz POZ, 10(4), 190-201.
- Świdnicka-Siergiejko, A., Marek, T., Waśko-Czopnik, D., Gąsiorowska, A., Skrzydło-Radomańska, B., Janiak, M., Reguła, J., Rydzewska, G., Wallner, G., & Dąbrowski, A. (2022). Postępowanie diagnostyczno-terapeutyczne w chorobie refluksowej przełyku. Konsensus Polskiego Towarzystwa Gastroenterologii 2022. Medycyna Praktyczna, 6, 38–74.
- Gajewski, P. (2025). Interna Szczeklika 2025/2026 – mały podręcznik. Medycyna Praktyczna



