Wyszukaj w wideo
Diagnostyka prenatalna - state of the art
Konferencja "Specjalista w praktyce – ginekologia i położnictwo 2025" (wiosna 2025)
Dowiedzcie się, jak prowadzić ciążę pacjentek z cukrzycą, kiedy warto szczepić, jak bezpiecznie indukować poród i co naprawdę warto suplementować. Bez zbędnej teorii, za to z odpowiedzialnością i empatią, które towarzyszą każdej dobrej praktyce. Obejrzyjcie zapis wydarzenia stworzonego z myślą o młodych ginekolożkach i ginekologach, którzy chcą działać pewnie i skutecznie – od pierwszych kroków po samodzielność.
Odcinek 1
Podczas wykładu otwierającego konferencję “Specjalista w praktyce – ginekologia i położnictwo 2025”, jej kierownik naukowy, prof. dr hab. n. med. Mirosław Wielgoś przybliżył temat diagnostyki prenatalnej. Podkreślił, że skrining powinien mieć charakter populacyjny i wyjaśnił, jakie badania należy wykonać na poszczególnych etapach ciąży.
Szanowni Państwo, diagnostyka prenatalna Stateof the Art.
Myślę, że interesujący i ciekawytemat, bardzo ważny w naszej praktyce.
Myślę, że diagnostyka prenatalna imetody, którymi obecnie dysponujemy to jestjedna z najfajniejszych zdobyczy medycynyw naszej specjalności.
Proszę Państwa, jakie są celei główne idee diagnostyki prenatalnej?
Na pewno nie raz spotkaliściesię Państwo z takim stwierdzeniem lubspotkacie się Państwo jeszcze, żediagnostyka prenatalna służy temu, żeby przerywaćciąże.
To jest, proszę państwa, oczywiściewierutna bzdura.Nigdy Państwo w to niewierzcie i broń Boże nie powtarzajcietakich newsów, fake newsów.
Ja zawsze mówię, że diagnostykaprenatalna pozwala nam w ponad dziewięćdziesięciupięciu procentach przypadków powiedzieć naszympacjentkom, że wszystko jest w porządku.To jest bezcenne, to jestuspokojenie pacjentki.To jest właśnie taki głównycel i główna idea tejże diagnostykiprenatalnej.
Ważne jest, żeby ta diagnostykabyła prowadzona w ramach screeningu populacyjnego,a nie w jakichś wyimaginowanychgrupach ryzyka.Każda ciężarna niestety jest wgrupie ryzyka wystąpienia różnych nieprawidłowości, dlategomusimy to prowadzić u wszystkichciężarnych.
Oczywiście jednym z celów jestwykrywanie wad rozwojowych, ale to jestzaledwie dwa, trzy procent populacji.W przypadku, kiedy taką wadęstwierdzimy, musimy ocenić możliwość, ewentualną możliwośćterapii prenatalnej lub zaplanować ewentualneleczenie po porodzie.Dlatego też bardzo istotne dlanas są te wiadomości, które uzyskujemyw trakcie diagnostyki prenatalnej, bopozwala nam to na zaplanowanie czasu,miejsca i drogi porodu, żebywyeliminować ten czynnik przypadkowości, który jestzawsze bardzo zły nie tylkow naszej specjalności, ale w ogólew medycynie.
Mamy możliwość oceny indywidualnej ryzykii indywidualnej oceny ryzyka aneuploidii, jakrównież oceny ryzyka wystąpienia niektórychpatologii ciąży, o czym sobie zachwilę powiemy troszkę szerzej.
Oceniamy wzrastanie płodu, oceniamy dobrostanpłodu, więc jak Państwo widzicie, tychcelów jest bardzo wiele imusimy być zawsze świadomi tychże celów.
Oczywiście wykonując, działając w ramachdiagnostyki prenatalnej opieramy się na obowiązującychaktach prawnych, jak również rekomendacjachnaszego towarzystwa.
I tutaj takim obowiązującym nasaktualnie jest standard organizacyjny opieki okołoporodowejz 2018 roku.Aktualnie trwają prace nad unowocześnieniem,uaktualnieniem tego standardu.Za chwilę myślę, że będzieon, ukaże się już w przestrzenipublicznej.Ja już dużo wiem natemat tego, co tam się znajdzie.Będzie trochę fajnych nowości.
I druga rzecz to sąrekomendacje dotyczące diagnostyki ultrasonograficznej w ciążyo przebiegu prawidłowym.Ostatni update z 2020 roku.
Mamy też rekomendacje w zakresiediagnostyki prenatalnej.Tutaj pokazuję te pierwsze historycznez 2009 roku, którym miałem zaszczytprzewodniczyć wspólnie z panem profesoremKotarskim, ówczesnym prezesem Polskiego Towarzystwa Ginekologicznego.Później ukazywały się kolejne wersjetego, tych rekomendacji.Mamy obecnie obowiązujące z 2023roku.
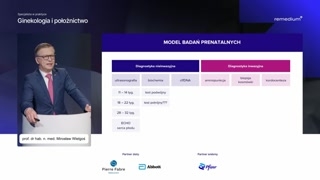
Proszę Państwa, model badań prenatalnych,który nas obowiązuje, zawiera w sobiezarówno metody diagnostyki nieinwazyjnej, przedewszystkim to jest to, co stosujemyu wszystkich kobiet oraz diagnostykęinwazyjną.
W ramach diagnostyki nieinwazyjnej wykonujemybadanie ultrasonograficzne pierwszego, drugiego i trzeciegotrymestru u wszystkich pacjentek, echoserca płodu w wybranych wskazaniach, noi badania biochemiczne, badania biochemicznepierwszego trymestru, test podwójny.Test potrójny raczej już odszedłw zapomnienie.Nie musimy o nim mówić.Mamy wiele innych możliwości.No i jest jeszcze badaniewolnego DNA płodowego, które absolutnie niepowinno być metodą przesiewową, powinnobyć stosowane w określonych sytuacjach, oczym za chwilę powiem.
Tam, gdzie wychodzą nieprawidłowe wynikibadań nieinwazyjnych, wkraczamy z diagnostyką inwazyjnąi w zasadzie takim jedynymwskazaniem do wykonania inwazyjnej diagnostyki powinnybyć właśnie nieprawidłowe wyniki badańnieinwazyjnych.Inne wskazania, takie jak wiekczy jakieś bliżej nieokreślone chęci niepowinny być, no na pewnonie powinny być dominujące i możemyo nich myśleć w którejśtam dopiero kolejności.
W zakresie diagnostyki inwazyjnej dysponujemytakimi metodami jak amniopunkcja, biopsja kosmówkiczy kordocenteza. Proszę państwa, diagnostyka prenatalna
pierwszego trymestru musi być przeprowadzona pomiędzyjedenastym tygodniem ciąży a trzynastymtygodniem, plus sześć dni.
Oczywiście wiemy doskonale, że ciążadatowana z ostatniej miesiączki to jestdosyć nieprecyzyjna sprawa.De facto opieramy się wtej diagnostyce na pomiarze długości ciemieniowo-siedzeniowejCRL i wykonujemy to badaniewtedy, kiedy CRL zawiera się międzyczterdzieści pięć a osiemdziesiąt czterymilimetry.
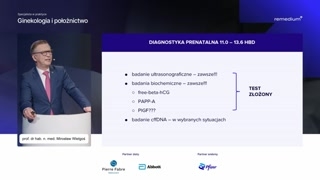
No i ta diagnostyka prenatalnapierwszego trymestru zawiera w sobie badanieultrasonograficzne, zawsze, bezwzględnie, jak teżbadanie biochemiczne, też zawsze bezwzględnie.
To badanie biochemiczne obejmuje wolnąpodjednostkę beta HCG.Tutaj zwróćmy uwagę na to,że to nie jest beta HCGw całości, jest to wolnapodjednostka beta HCG i białko ciążowePAPP-A.
Jest jeszcze kolejny czynnik biochemicznyłożyskowy czynnik wzrostu.Tutaj postawiłem znaki zapytania, czyon powinien być stosowany, czy nie,czy warto, czy nie warto.Jeszcze w dalszej części tegowystąpienia pozwolę sobie na to pytanieszerzej odpowiedzieć, ale już takz wyprzedzeniem mówię, że na pewnowarto.
Badanie wolnego DNA, tak jak
mówiłem, w wybranych sytuacjach.Badanie ultrasonograficzne pierwszego trymestru toproszę państwa, nie jest coś, copowinno się zaczynać od ocenyryzyka aneuploidii.To jest bardzo ważna sprawa,ważny element tego badania, ale niejedyny i nie pierwszy.Nie zaczynajmy od oceny przeziernościkarku, chyba że płód leży widealnej pozycji i widzimy pięknietę przezierność karku.To rzeczywiście zatrzymajmy ten obraz.Zmierzmy to NT, bo zachwilę te warunki mogą być jużgorsze, trudniejsze i przez kolejnepół godziny możemy takiego pięknego obrazunie uzyskać.
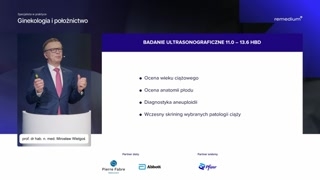
Natomiast od czego powinniśmy zacząćtak po kolei?Od oceny wieku ciążowego, którapolega w zasadzie na pomiarze tylkojednego parametru, jakim jest długośćciemieniowo-siedzeniowa.Nigdy już w późniejszym okresieciąży nie możemy tak precyzyjnie tegowieku ciążowego określić.Więc to, co określamy wpierwszym trymestrze, już obowiązuje do końca.I tutaj, proszę państwa, przestrzegamprzed tym, żeby na podstawie kolejnychbadań ultrasonograficznych zmieniać wiek ciążowy.To jest absurd, proszę państwa,a niestety często w praktyce klinicznejtak się zdarza i, yno, dochodzimy do zupełnie sytuacji absurdalnych.
Dalej możemy, a nawet musimyocenić anatomię płodu.Wiele wad rozwojowych na tymetapie ciąży możemy już wykryć lubwykluczyć.
Dalej przychodzi właśnie ta diagnostykaaneuploidii, jak też wczesny screening wybranychpatologii ciąży.I tutaj właśnie chciałbym sięskupić na tych dwóch elementach istotnychz punktu widzenia diagnostyki prenatalnej.
Tutaj macie Państwo pokazany szeregwad rozwojowych, które możemy na tymwczesnym etapie, przy dokładnym badaniusystematycznie przeprowadzonym wykryć.Tych wad, nieprawidłowości jest oczywiścieo wiele więcej, ale to sąte takie sztandarowe, które niepowinny być przeoczone już na tymetapie ciąży.
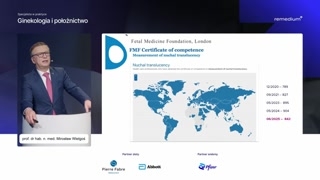
Proszę państwa, warto pamiętać otym, żeby-- że to, żeby wykonywaćbadania prenatalne, no, trzeba miećodpowiednie umiejętności, ale one muszą byćteż poparte odpowiednimi dokumentami, certyfikatami.Obowiązuje nas posiadanie certyfikatu sekcjiultrasonografii Polskiego Towarzystwa obecnie Ginekologów iPołożników, jak również certyfikat TheFetal Medicine Foundation.
Proszę państwa, będzie na tentemat osobny wykład.Zobaczycie Państwo, jak prosto obecniejest taki certyfikat uzyskać.Jak będzie trochę czasu nadyskusję, ja powiem, jak to byłokiedyś, za tak zwanych moichczasów.Zobaczycie państwo, jak to bardzozmieniło się na korzyść, na korzyśćdla państwa.
Proszę państwa, jak wykonujemybadanie ultrasonograficzne pierwszego trymestru i robimyto zgodnie z zasadami FMF,no to przede wszystkim musimy tychzasad przestrzegać.To są-- jest kilka prostychzasad.Oceniamy te podstawowe markery, czyliprzezierność karku, kość nosową.Nie mierzymy w pierwszym trymestrzekości nosowej.Wystarczy zero-jedynkowe stwierdzenie jest lubnie ma.Badamy przepływ w przewodzieżylnym i tutaj mierzymy PI, anie tylko tak jak kiedyś,czy jest fala rozkurcz-- czy jestprzepływ rozkurczowy, czy nie ibadamy przepływ na zastawce trójdzielnej, poszukującniedomykalności tejże zastawki trójdzielnej, cowidać tutaj na tym przeźroczu.I proszę państwa, no sąściśle określone zasady pomiaru przezierności karku.Naprawdę nie jest to trudne.Trzeba to tylko znać itrzeba się do tego stosować, anie tworzyć własnych zasad, boto wtedy nie ma najmniejszego sensu.
Proszę zobaczyć, tutaj mamyliczbę certyfikowanych osób, które mogą wykonywaćusług- Pomiar przezierności karku.Ta liczba systematycznie na przestrzeniostatnich lat wzrasta.W 2025 mamy na razietrochę mniej, ale jesteśmy dopiero.To są dane z czerwca'25, więc proszę państwa, ponad dziewięćsetosób w Polsce jest dotego uprawnionych.Ja ze względów czasowych niemogę państwu pokazać, jak to wyglądaw innych krajach, ale myjesteśmy tutaj liderem.Niemcy, Francja, Skandynawia, Wielka Brytania,wszystkie te kraje przy nas tojest w ogóle dziesiątki razymniej osób certyfikowanych.Włochy są bardzo tutaj dobre,Stany Zjednoczone, Rosja daleko w ogonieza nami.Także możemy się tym pochwalić,że tutaj praca pewnej grupy osóbwieloletnia zaowocowała właśnie takimi fajnymiliczbami.
Certyfikat umiejętności posiada też bardzowiele osób.To jest około pięciuset osóbw Polsce i to też bijemyna głowę większość krajów naświecie, także jesteśmy z tego bardzodumni.
Proszę Państwa, jaka jest skutecznośćdiagnostyki prenatalnej?Otóż jeżeli zastosujemy ten algorytm,czyli połączenie wieku matki z pomiaremprzezierności karku i badaniem biochemicznympierwszego trymestru, skuteczność wynosi około osiemdziesiątpięć do dziewięćdziesięciu pięciu procent,przy pięcioprocentowym współczynniku wyników fałszywie pozytywnych.Więc bardzo dobra ta wykrywalność.Jeżeli do tego dodamy jeszczedodatkowe markery ultrasonograficzne, ta wykrywalność detectionrate rośnie nieznacznie, ale zmniejszasię o połowę odsetek wyników fałszywiepozytywnych.Więc bardzo, przy dobrze przeprowadzonymbadaniu zawierającym zarówno dobrze zrobione USG,jak i test podwójny.Ta skuteczność diagnostyczna jest naprawdębardzo wysoka.
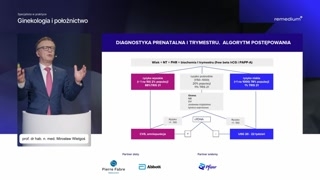
Teraz proszę Państwa, przechodzimy dotego modelu, jaki powinien nas obowiązywać,czyli test złożony USG plus,plus markery biochemiczne, wolna podjednostka betahCG i białko PAPP-A połączonez wiekiem matki.
I mamy trzy grupy: grupawysokiego ryzyka, grupa niskiego ryzyka itakie ryzyko pośrednie, czyli taszara strefa.Ni to dobrze, ni toźle.
W przypadku ryzyka wysokiego, któreszacujemy tutaj na jeden na pięćdziesiątwedług tych wytycznych FMF.Tutaj to dotyczy około dwóchprocent populacji, ale tutaj będzie osiemdziesiątosiem procent płodów z trisomią.Także to ryzyko rzeczywiście jestwysokie.I tutaj u takich pacjentekod razu wdrażamy diagnostykę inwazyjną, biopsjękosmówki lub amniopunkcję.
Przy ryzyku niskim, czyli mniejniż jeden na tysiąc, to dotyczyaż siedemdziesięciu ośmiu procent populacji,czyli znamienita większość populacji będzie miałaniskie ryzyko i tutaj ry--ten odsetek płodów z trisomią będziezaledwie jeden procent, więc śmiałomożemy nie robić tutaj nic więcej.I kolejny etap to badanieUSG drugiego trymestru dwadzieścia-dwadzieścia dwa tygodnie.
I teraz, proszę państwa, najbardziejtaką interesującą, powiedziałbym grupą, jest grupapośredniego ryzyka, czyli coś pomiędzyjeden na pięćdziesiąt, a jeden natysiąc.W naszych realiach zaznaczę bardziejzgodnie z rekomendacjami PTGiP to jestjeden na trzysta do jedenna tysiąc.I to jest grupa obejmującaokoło dwadzieścia procent populacji, więc całkiemniemało.Tutaj będzie jedenaście procent płodówz trisomią, także warto tej grupiepoświęcić szczególną uwagę i niebagatelizować tego.
Co możemy zrobić?Możemy ocenić te dodatkowe markeryaneuploi-aneuploidii, o których mówiłem i ponownierekalkulować ryzyko, jeżeli będzie większeniż jeden na sto — diagnostykainwazyjna, jeżeli mniejsze niż jedenna sto — USG drugiego trymestru,po dwudziestym tygodniu ciąży.
Druga możliwość to jest właśniebadanie wolnego DNA płodowego, czyli wszystkiete testy, których mamy obecniena rynku bardzo dużo.I to jest idealna grupa,której powinniśmy te testy proponować, jeżeliwyjdzie nieprawidłowo.Musimy potwierdzić w badaniu inwazyjnym.Jeżeli prawidłowo, czekamy na USGdrugiego trymestru.Pamiętajmy, że to nie sątesty diagnostyczne.One nie rozstrzygają, one tylkonam, ponownie oceniają ryzyko, aczkolwiek jużbardziej realne, bo pochodzące zmateriału płodowego obecnego we krwi matki,ale nadal nie jest totest diagnostyczny i zawsze wymaga potwierdzenia.
No i kilka słów na
temat wczesnego screeningu wybranych patologii ciąży.Mamy tutaj coraz szersze możliwości,ale najbardziej sprawdza się to, przynajmniejdo tej pory w zakresiepreeklampsji i wewnątrzmacicznego zahamowania wzrastania jugrczy FGR.To tutaj możemy sobie zamiennietych sformułowań używać, aczkolwiek FGR jestteraz bardziej, bardziej trendy.
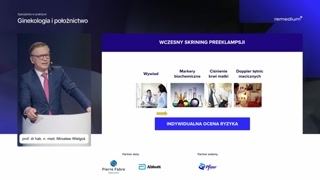
Proszę państwa, wczesny screening preeklampsjiopiera się na czterech elementach.To są dane z wywiadu,markery biochemiczne, ciśnienie tętnicze krwi matkii doppler tętnic macicznych.Ten algorytm pozwala nam wyliczyćindywidualną ocenę ryzyka.
No, tutaj mamy te dane,które bierzemy pod uwagę z wywiaduzwłaszcza tutaj, no rodzinne występowaniepreeklampsji, jak również tam preeklampsja wpoprzedniej ciąży, choroby naczyń, czynnikietniczne. Rodność, stosowanie technik wspomaganego rozrodu.To wszystko musimy uwzględnić walgorytmie.Gdybyśmy na podstawie wywiadu tylkoszacowali ryzyko, to byśmy wykryli zaledwieokoło trzydziestu procent kobiet, którerzeczywiście mają ryzyko preeklampsji.Na szczęście, tak jak mówiłem,mamy inne możliwości, które dodajemy doalgorytmu.
I tą drugą-- tym drugimelementem jest pomiar średniego ciśnienia tętniczego.To też nie może sięodbywać dowolnie.Jest standaryzowany aparat mikro livedo pomiaru ciśnienia.Mierzymy na obu kończynach górnychpo dwa razy.Wszystkie te pomiary wprowadzamy doalgorytmu i wyliczamy średnie ciśnienie tętnicze.
Kolejny czynnik w algorytmie tojest doppler tętnic macicznych.Badamy PI w tętnicach macicznychpo obu stronach.Wyciągamy średnią.To wpisujemy oczywiście do algorytmui, i jest to brane poduwagę.
No i biochemia.Główny ten czynnik to jestbiałko PAPP-A, który wchodzi do algorytmu.I teraz, proszę państwa, jeżelizastosujemy ten algorytm, jesteśmy w staniewykryć około dziewięćdziesiąt trzy procentpacjentek zagrożonych wystąpieniem wczesnej preeklampsji.
Więc to jest ta grupa,która jest dla nas najbardziej istotna.W przypadku późnej preeklampsji tawykrywalność jest znacznie niższa, ale późnapreeklampsja nie jest dla nastakim problemem jak wczesna, bo wpóźnej no po prostu możemyzakończyć ciążę, co nie jest takiełatwe w przypadku wczesnej preeklampsji,która wystąpi na przykład w dwudziestymósmym tygodniu ciąży.Tutaj zawsze mamy różnego rodzajudylematy.Jak wiemy, więc objęcie opiekątej grupy wysokiego, realnego wysokiego ryzyka,czyli ponad dziewięćdziesiąt trzy procent,jesteśmy w stanie tutaj wykryć iwdrożenie odpowiedniego postępowania, czyli profilaktykakwasem acetylosalicylowym w małej dawce stopięćdziesiąt miligramów akardu na nocraz dziennie.Ważne, żeby zacząć to przedszesnastym tygodniem ciąży i kontynuować dotrzydziestego szóstego tygodnia.To pozwala nam zmniejszyć wznaczącym stopniu to ryzyko.
Podobnie wczesny screening w kierunkuwewnątrzmacicznego zahamowania wzrastania.Te same czynniki bierzemy poduwagę, jeżeli możemy PLGF uwzględnić, toteż bardzo dobrze.Jeszcze lepiej.
Widzimy, proszę państwa też, żejednym z takich czynników jest, któryzwiększa ryzyko wystąpienia FGR ocenianychw pierwszym trymestrze ciąży w badaniuultrasonograficznym jest niskie NT.Także to wysokie NT nasmartwi, bo zwiększa ryzyko preeklampsji, aleniskie NT może też wskazywaćna zwiększone ryzyko FGR.
No i teraz, proszę państwa,wspominany już łożyskowy czynnik wzrostu PlacentalGrowth Factor bardzo ważny.Dobrze by było, żebyśmy mogligo używać coraz powszechniej, bo jakporównujemy z-- gdybyśmy chcieli zastąpićbiałko PAPP-A PLGF-em osiągniemy lepsze wyniki,ale najlepsze są wtedy, wkażdym praktycznie okresie ciąży.Jeżeli uwzględnimy zarówno PAPP-A jaki PLGF.Także zachęcam Państwa do tego,żeby z tego PLGF korzystać nietylko w pierwszym trymestrze, aletakże w drugim i trzecim trymestrze.Tam jego rola jest troszeczkęinna, bo wysokie wartości PLGF'u sądla nas takim korzystnym rokowniczomarkerem, natomiast niskie i bardzo niskiewskazują na wysokie ryzyko preeklampsji.
Bardzo ważnym obecnie w arsenalemetod diagnostycznych w perinatologii jest współczynnikSFLT1 do PLGF.Im on wyższy, tym większeryzyko wystąpienia preeklampsji, jak również jestto taki wskaźnik prognostyczny ryzykaprzedwczesnego oddzielenia łożyska.Także też zachęcam wszystkich państwa,którzy pracują w oddziałach patologii ciążyw klinikach perinatologii, żeby ten,ten czynnik.Ten, ten, ten, ten czynnikstosować.
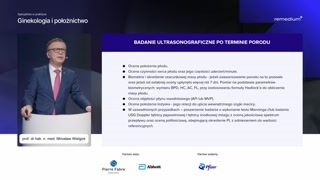
Proszę państwa, badanie ultrasonograficzne drugiego
trymestru wykonywane między osiemnastym a dwudziestymdrugim tygodniem ciąży, ale taknaprawdę lepiej, jak robimy je międzydwudziestym a dwudziestym drugim, boza wcześnie, to jeszcze nie takdobrze, nie wszystko widać, więcnie spieszmy się z tym takbardzo.
Tutaj oceniamy biometrię.Główny cel tego badania toszczegółowa ocena anatomii płodu.Tutaj wszystkie wady, jakie mogąwystąpić powinny być już widoczne wtym okresie.
Od razu się zastrzegam, proszępaństwa, nie ma stuprocentowej wykrywalności wad.Na to wpływa tak wieleczynników, jak chociażby, no nie tylkosprzęt, jakim dysponujemy i nietylko nasze własne umiejętności, ale warunkibadania.Mało płynu owodniowego, niekorzystne, stanowiniekorzystny warunek.Im większa tkanka podskórna, mówiąceufemistycznie, tym też trudniejsze te warunkii to badanie trudno wykonać.Możemy coś w takich sytuacjachniestety przeoczyć.
Jeżeli ktoś mówi, że jestw stanie wykryć sto procent wadrozwojowych, to albo nie mawszystkiego dobrze poukładanego w głowie, albono jeszcze nie trafił nataki przypadek, który wcześniej czy późniejsię pojawi, albo w ogólenie robi tych badań, tylko teoretyzuje.Takich też niestety mamy wybitnychspecjalistów.
Oceniamy łożysko.Zapomnijcie Państwo o skali granuma,o dojrzałości łożyska.To nie ma żadnego znaczenia.W łożysku patrzymy tylko, gdziejest zlokalizowane pod kątem jego ewentualnegokontaktu z ujściem wewnętrznym, czynie ma łożyska przodującego.No i bardzo ważna sprawa,zwłaszcza u pacjentek po cięciu cesarskim
ocena ryzyka wrastania. Oceniamy pępowinę, liczbęnaczyń w sznurze pępowinowym, oceniamy objętośćpłynu owodniowego.Najczęściej wystarczy ocena subiektywna prawidłowalub nieprawidłowa.Jeżeli widzimy, że nieprawidłowa, wte-wtedymożemy wprowadzić czynniki obiektywizujące, czyli pomiarnajwiększej kieszonki lub, -indekspłynu owodniowego.
Oceniamy długość szyjki macicy.Nie musicie Państwo tego wcalerobić w badaniu przezpochwowym, wystarczy badanieprzezbrzuszne.Jeżeli ta szyjka jest dobrzewidoczna i możemy ją zmierzyć, togdybyśmy zmierzyli, porównali, przezbrzuszniei przezpochwowo, przezpochwowo zawsze wyjdzie więcej.Czyli jak jest dobrze wprzezbrzusznym, to w przezpochwowym byłoby jeszczelepiej, więc nie ma koniecznościtakiego badania.Jak źle widać jak najbardziej.Jak mamy wątpliwości też.I jak wydaje nam się,że jest krótka przez brzuch, tozawsze weryfikujemy przez pochwę.
Proszę państwa, to są tematy,na które można mówić osobne wykłady.Dlatego ja tutaj tak postara--staram się tak szybko na tentemat mówić i przeskakiwać niektórerzeczy.Mam nadzieję, że przy kolejnychedycjach, jeżeli się Państwu spodoba, będziemymogli je rozwijać.
Badanie ultrasonograficzne trzeciego trymestru magłównie na celu ocenę rozwoju płodu.Czy chodzi głównie o to,czy płód jest eutroficzny, czy zaduży, czy za mały, czyjest makrosomia, czy jest hipotrofia.
Położenie?No, nie jest nam dokońca badanie USG potrzebne, bo wprawnaręka położnika jest w stanieto bez USG zazwyczaj ocenić.
Oceniamy masę płodu.Doppler ze znakiem zapytania.Ja uważam, że badanie dopplerowskienie jest takim koniecznym elementem badaniatrzeciego trymestru u pacjentek wciąży fizjologicznej, u pacjentek w ciążypowikłanej zwłaszcza nadciśnieniem tętniczym, preeklampsjąjak najbardziej tak.
No i zapominamy często niestety,że w rekomendacjach jest też wpisanebadanie ultrasonograficzne po terminie porodu.Tutaj musimy to badanie wykonać.Robimy biometrię, położenie, czynność serca,ocena płynu owodniowego, no, także łożyskoweryfikujemy, gdzie ono jest położone.No i w uzasadnionych przypadkachtakże badanie dopplerowskie.
Bardzo ważne jest to, żebypamiętać, jak wykonywać badania ultrasonograficzne wciąży bliźniaczej.
Proszę państwa, w ciąży dwukosmówkowejod dwudziestego ósmego tygodnia co czterytygodnie.W ciąży jednokosmówkowej od szesnastegotygodnia co dwa tygodnie.W ciąży jednoowodniowej od dwudziestegoszóstego tygodnia-- Doppler dwa razy wtygodniu, ale te pacjentki jużsą hospitalizowane.
No i przed porodem zawszeocena położenia płodu.
Znowu temat na osobny wykład.Tutaj tylko tak sygnalizuję.
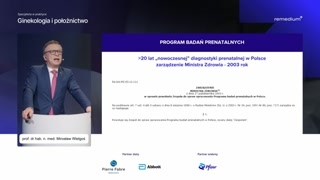
Proszę państwa, od ponad dwudziestulat w Polsce, można powiedzieć, funkcjonujenowoczesna diagnostyka prenatalna.Ona została wprowadzona zarządzeniem MinistraZdrowia w 2003 roku.Ten program się cały czasrozwija.Pamiętajmy, że początkowo był onobjęty do tej populacji niby podwyższonegoryzyka, czyli głównie chodziło tutajo kobiety w wieku powyżej trzydziestupięciu lat.To, proszę państwa, nie jestjakiś magiczny wiek, jakaś magiczna granica,że wczoraj miałam jeszcze trzydzieścicztery lata, to jestem w grupieniskiego ryzyka, a dzisiaj mamurodziny trzydzieste piąte i od jutrajuż jest to ryzyko znaczniewiększe.To jest bardzo umowna granicai dobrze, że ten czynnik niejest już obecnie dominujący.
Proszę zobaczyć, jak na przestrzenilat wzrastała liczba wykonywanych, wykonywanych badańUSG w Polsce i badańprenatalnych.To bardzo cieszy, taki wykres.Chcemy oczywiście, żeby on sięwznosił aż do tej granicy liczbyciąż, żeby wszystkie pacjentki byłyobecne.Niestety nie rozkłada się torównomiernie.W całej Polsce są miejsca,gdzie program jest realizowany bardzo dobrze.Są niestety miejsca, gdzie tokuleje i to też, no, jestjakieś wyzwanie na przyszłość.
Proszę państwa, mamy nowy programbadań prenatalnych.Bardzo dobrze.To jest program, który obecnieobowiązuje.On oboj-- obejmuje wszystkie kobietyciężarne, niezależnie od ich wieku.I w ramach tego programuNFZ finansuje badanie USG pierwszego trymestru,badanie biochemiczne pierwszego trymestru wpostaci testu podwójnego i badanie USGdrugiego trymestru.Badanie USG trzeciego trymestru jestjuż poza programem.Pacjentki wykonują je na własnykoszt.Diagnostyka inwazyjna finansowana z programuwyłącznie we wskazaniach i badanie echokardiograficzne,finansowane również we wskazaniach.
Proszę państwa, co trzeba jeszczezrobić?
No, trwają prace nad tym,żeby dodać właśnie ten PLGF, łożyskowyczynnik wzrostu, do diagnostyki pierwszegotrymestru i żeby włączyć, wolneDNA płodowe we wskazaniach, czylitam, gdzie mamy właśnie to ryzykopośrednie.
Tutaj byłoby bardzo dobrze, gdybypacjentki mogły z takiej opcji skorzystać,bo nadal jest to kosztowne.Nie każda ciężarna może sobiena to pozwolić, więc walczymy oto, żeby tę grupę pośredniegoryzyka włączyć, tutaj do programu.
Badania genetyczne, tu już jestlepiej, bo zostało ACGH włączone dopanelu badań.
No i wydaje mi się,że nie powinno być potrzebne skierowaniena badanie screeningowe, które musiwykonać każda ciężarna.Ten system można uprosić, uprościć.Po prostu wystarczyłoby pewnie wpisaćPESEL do systemu, tak żeby dwarazy ta sama osoba niemogła tego wykonać.Ale jednocześnie, żeby niekoniecznie toskierowanie trzeba było mieć, żeby sięna badanie zapisać.
Proszę państwa, no w telegraficznymskrócie na temat tej diagnostyki zapraszamzawsze do kontaktu.
Nasza klinika jest do Państwadyspozycji zarówno w zakresie diagnostyki prenatalnej,jak i terapii wewnątrzmacicznej, jaki przede wszystkim chyba obecnie ciąż,szczególnie powikłanych.
Zapraszamy do współpracy.Ja dziękuję bardzo za uwagę
i mam przyjemność zaprowie-- zapowiedzieć kolejnąwykładowczynię, którą będzie pani doktorJoanna Król, która odpowie Państwu napytanie, jak wzorowo prowadzić ciążę.Muszę, muszę powiedzieć, że samjestem bardzo ciekawy, jak pani doktorKról z tego wybrnie.Pani doktor Król jest rezydentkąw naszej klinice, ale ma jużzdany egzamin specjalizacyjny, więc możnapowiedzieć, że jest prawie specjalistką.Bardzo serdecznie zapraszam.
Rozdziały wideo

Wprowadzenie do diagnostyki prenatalnej

Cele i idee diagnostyki prenatalnej
Akty prawne i rekomendacje
Model badań prenatalnych: metody inwazyjne i nieinwazyjne
Diagnostyka prenatalna pierwszego trymestru
Szczegółowa ocena ultrasonograficzna w pierwszym trymestrze

Certyfikacja i standardy badań prenatalnych
Skuteczność diagnostyki prenatalnej
Stratyfikacja ryzyka i dalsze postępowanie
Wczesny screening patologii ciąży: preeklampsja i FGR

Rola łożyskowego czynnika wzrostu (PLGF)

Badanie ultrasonograficzne drugiego trymestru

Ocena łożyska, pępowiny, płynu owodniowego i szyjki macicy
Badania ultrasonograficzne w trzecim trymestrze i po terminie porodu
Diagnostyka ultrasonograficzna w ciąży bliźniaczej

Program badań prenatalnych w Polsce

Przyszłość diagnostyki prenatalnej i wyzwania