Wyszukaj w wideo
W gąszczu diet - jak nie zabłądzić w POZ
Pierwsze kroki w POZ – diabetologia (wiosna 2026)
Posłuchaj wykładów i paneli dyskusyjnych, które poprowadzą czołowi specjaliści w dziedzinie medycyny. Dowiedz się, jak osiągnęli sukces i jakie sposoby leczenia wykorzystują w codziennej praktyce.
Odcinek 12
Wykład mgr Mai Sosnowskiej dotyczył roli poradnictwa żywieniowego w POZ, które mimo udowodnionej skuteczności jest wciąż rzadko stosowane. Prelegentka omówiła ryzyka związane z „modnymi” dietami (m.in. keto, post przerywany) oraz chaos informacyjny, z jakim mierzą się pacjenci. Przedstawiła praktyczne wskazówki, jak badać gotowość chorego do zmian nawyków oraz jak powinna wyglądać efektywna współpraca lekarza rodzinnego z poradnią dietetyczną.
[muzyka intro] Witam państwa bardzo serdecznie.Postaram się państwa wprowadzićteraz trochę w świat dietetyki zaleceńżywieniowych.Cieszę się, że interesujewas ten temat.
Do was również pytaniaodnośnie tej zalecanej najlepszej diety częstosą kierowane.No i teraz pytanie, czyw warunkach gabinetowych jest na toprzestrzeń?I jak nie zabłądzić wtych wszystkich dietach?Bo chaos informacyjny jest przecieżogromny, a pytań od pacjentówjak najbardziej dużo.
No myślę, że taki standardowyobraz, waszej konsultacji, na którą,no, nie, macie niewiele czasu,no to właśnie to jestta pierwsza zapora w POZ-cie.Wygląda w taki sposób, żena koniec pojawia się pytanie odpacjenta: „Pani doktor, panie doktorze,a co z dietą?Jaka?Czy ona ma sens?Czy ma jakieś znaczenie, copowinienem robić?”.
No, w aktualnym, czasie,gdzie dominują porady niestety pseudospecjalistów żywieniowych,szczególnie w tej przestrzeni internetowej,bardzo często zdarza się, że przychodzido was już pacjent zpewnym zamysłem, dietetycznym.Hasła, które bardzo często terazsię przewijają, są modne.To chociażby dieta ketogeniczna, szczególnieu pacjentów właśnie z cukrzycą, alerównież otyłością.Pytania o posty, odiety typu detoksykujące, oczyszczające, no iwszelkiego rodzaju bardzo skrajne dietyeliminacyjne.
Dodatkowo zmagacie się napewno z pacjentami wielochorobowymi, więc tonie tylko cukrzyca, ale ichoroba w postaci otyłości.I będą to pacjencio zwiększonym ryzyku sercowo-naczyniowym.Mogą zadać dodatkowo pytanie,a jak interpretować wzrosty poposiłkowe,na wykresie z CGM-u?Więc tych pytań jest dużowokół żywieniowych.
I ja myślę, że państwabym widziała rolę w tym wszystkimjako takiego nawigatora, bezpiecznegonawigatora wskazującego pewną ścieżkę, dobry kierunek.Nie będzie to absolutnieporada na zasadzie tworzę jadłospis,i wybieram jedną konkretną dietę.Warto wiedzieć, kiedy i gdzierównież dalej pokierować pacjenta, gdzie tewasze kompetencje się kończą, awłaściwie też często po prostu gdzieten czas się kończy.
Prawda jest taka, że poradnictwożywieniowe w POZ-ach występuje, ale zdecydowanieza rzadko.Są takie badania naukowe,które pokazują nam, że czasem tojest tylko niestety jedna trzecia,wizyt, gdzie ten wątek żywieniowysię, przewija.Barier w POZ-cie jestdużo.Kwestia czasu, ale też kwestiafinansowania takich porad żywieniowych.
No i ta ogólna niepewnośći myślę z państwa strony, aleteż pacjenta, co właściwie powinienemrobić?bo skala tego chaosuinformacyjnego, o którym wspominałam, jest myślęprzeogromna.Na siłę jak chcielibyśmy wskazać,ile właściwie istnieje diet, ilezostało nazwanych modeli żywieniowych.Z pewnością jest ich conajmniej ponad tysiąc.Hasło dieta cukrzycowa też mazupełnie różnorodny obraz.Więc ja bym państwu
polecała właśnie być takim nawigatorem, anie arbitrem jednej słusznej diety.Bo myślę, że jak dotrzeciepaństwo do końca, to, to zrozumiecie,że takowej po prostu niema.Więc zamiast pytać, która dietajest najlepsza, skupmy się na tym,która będzie bezpieczna i wykonalna.To jest myślę słowo clou,dla danego pacjenta.
Oddzielajmy dowody od trendów.Myślę, to jest bardzoważne.Mam nadzieję, że je,że podzielacie moje zdanie, że,dietetyka, żywienie, dieta jestczęścią leczenia, pacjenta i częściąopieki medycznej.
Więc jak najbardziej, sprawdzamypublikacje, rekomendacje.To jest pierwsze pytanie, którewarto postawić, oceniając, czy dana dietabędzie słuszna i bezpieczna dlapacjenta, czy po prostu mamy nato dowody naukowe.Nie uprawiamy żadnego cherrypickingu.Szukamy konkretnych dowodów nakorzyść i na bezpieczeństwo danej diety.
Drugie pytanie, które warto sobiepostawić, oceniając dany model żywieniowy.Czy jest on właśnie bezpiecznydla pacjenta?No często to, co wyglądaidealnie na kartce, ym, w kontekściejuż danego pacjenta.Macie pacjentów starszych z ryzykiemsarkopenii, na leczeniu hipoglikemizującym możesię okazać, niebezpieczne dlaniego.Także ocenimy ten kontekst, równieżkliniczny.
No i trzecie pytanie,może nawet czasem najważniejsze, czy pacjentbędzie w stanie utrzymać,ten model żywieniowy?no bo to gwarantujetak naprawdę prawdziwy i długofalowy efekt.Więc tą najlepszą dietą nazwałabymtaki model, który jest bezpieczny,skuteczny, co jest potwierdzone,naukowo i jest możliwy do utrzymania.
Więc szukając takiej optymalnej diety,jak byśmy mogli ją opisać dlanaszego pacjenta z cukrzycą, napewno skupilibyśmy się na większym spożyciutłuszczów roślinnych, ograniczeniu tłuszczu zwierzęcego.Kierujmy się w stronę równieżźródeł, białka roślinnych nie tylko,w postaci tłustego mięsai nabiału. absolutnie wszyscy i topolecam nam teraz tu ipaństwu.Zwiększajmy spożycie błonnika pokarmowego,skrobi opornej.Jak już dosładzamy posiłki,to raczej korzystajmy ze słodzików, częściejtych naturalnych.Korzystajmy z przypraw, ale niechto nie będzie głównie sól.Nawadniajmy się wodą, herbatą,nie kolorowymi napojami i zwiększajmy, coszczególnie ważne również u pacjentówstosujących analogi GLP-1, gęstość odżywczą przyjednym czo-- jednoczesnym zmniejszaniu gęstościkalorycznej.
No i teraz szukając właśniejakiejś nazwy diety, bo chcielibyśmy oczywiściepacjentowi powiedzieć: „To jest tadieta najlepsza dla ciebie, no tobardzo mi przykro.Może trochę będzie to nudne,powtarzalne, ale no nie sposób niewspomnieć o wzorcu śródziemnomorskim.Oczywiście mam na myśli takiwzorzec oryginalny sprzed kilkudziesięciu lat.Nie to, co aktualnie jestspożywane, w danym rejonie.Natomiast jest to naprawdęskuteczna dieta.Udowodnione jest to na szeregróżnych sposobów.Mamy masę publikacji na tentemat i jest to doskonały, notaki pakiet właśnie korzyści,gdzie możemy zredukować masę ciała, poprawiamyglikemię, poprawiamy, zmniejszamy ryzyko sercowo-naczyniowebez ekstremalnych, dziwnych i czasem wręcz
niebezpiecznych, zaleceń żywieniowych, którecechują, inne, bardziej restrykcyjne iskrajne diety.Natomiast, to nie jestjedyna dieta.Jak najbardziej polecałabym również,polecać pacjentom, dietę DASH, dietęMIND i może jeszcze trochęmniej popularną, ale ona już sięgdzieś przewija, szczególnie też wzaleceniach otyłościowych — dietę portfolio.To są wszystko, myślę, bezpiecznehasła do zapamiętania.
Taka magiczna formuła jak,każdy posiłek pacjenta z cukrzycą, aprzynajmniej mówię o tych trzechgłównych węglowodanowych, powinien wyglądać.To jest takie układanietrochę puzzelków.To jest to, jak jaedukuję pacjentów.Zawsze źródło chudego białka.Do tego węglowodany złożone.Tak, węglowodany mogą się pojawićw diecie, natomiast to nie sąbyle jakie węglowodany.To są produkty, wysokobłonnikowe.Na to chciałabym zwrócić uwagę.Kasza gryczana, płatki owsiane,ym, ryż basmati, ciecierzyca tonie są tylko produkty zwęglowodanami.Tam jest masa bardzo ważnychmikroskładników i właśnie też również błonnikapokarmowego.Więc jak chcemy na siłętaką całą grupę produktów wyrzucić, boto są te, złowrogiewęglowodany, to powstaje nam spora lukażywieniowa.
Kończąc, tą magicznąrecepturę, dorzucamy do tego wszystkiego jeszczezdrowy tłuszcz, czyli raczej roślinnyi rybi.Uzupełniamy jak największą, ilościąwarzyw.U pacjentów na insulinoterapii, teżu takich pacjentów, powiedzmy trochę opornychna edukację, mało elastycznych, polecałabymsię zamknąć maksymalnie w trzech posiłkachwęglowodanowych.Pozostałe ewentualne posiłki czyprzekąski robić już na bazie białka,tłuszczu i warzyw bez węglowodanów.Nie będziemy zwiększać wtedy zapotrzebowaniana insulinę.I to jest właściwietak, jak te posiłki mogłyby ipowinny wręcz wyglądać.Myślę, że wyglądają one bardzozachęcająco, i-i bardzo przyjemnie.
Ale oczywiście masa pytańi-i to też, ważny wąteki warto wiedzieć, jak odpowiedzieć,na takie pytanie pacjenta.Co z dietą ketogeniczną,która teraz króluje w przestrzeni internetowej?no niestety, to jesttaki trochę problem systemowy.Kto, o diecie, ozaleceniach żywieniowych może się wypowiadać,i czy idą za tymjakieś konsekwencje, czy nie?bo wielokrotnie jest todziałanie na szkodę niestety naszych pacjentów.
Ym, nie chcę stawać jednoznaczniejako przeciwniczka czy, czy zwolenniczka,diet nisko węglowodanowych, a szczególniediety ketogenicznej.Ona ma pewne plusy, nieda się temu zaprzeczyć.Umożliwia redukcję masy ciała, poprawiaglikemię, poprawia hemoglobinę glikowaną, iświetnie się sprawdzi u osób,które po prostu preferują bardziej produktybiałkowo-tłuszczowe, ale też mają niskieuczucie sytości, bo, białko, tłuszczeomega 3 zwiększają wydzielanie naszegowłasnego GLP-1.Ten tłuszcz oczywiście również długozalega, w żołądku, więc dłużejczujemy się najedzeni.
Natomiast, no jest to opcjażywieniowa, która stwarza wiele takich sytuacjijednak problematycznych.Wymaga naprawdę solidnego wyedukowaniawcześniej pacjenta i takiej stałej opiekii ze strony lekarza, idietetyka, i takiej samokontroli pacjentarównież, tak?
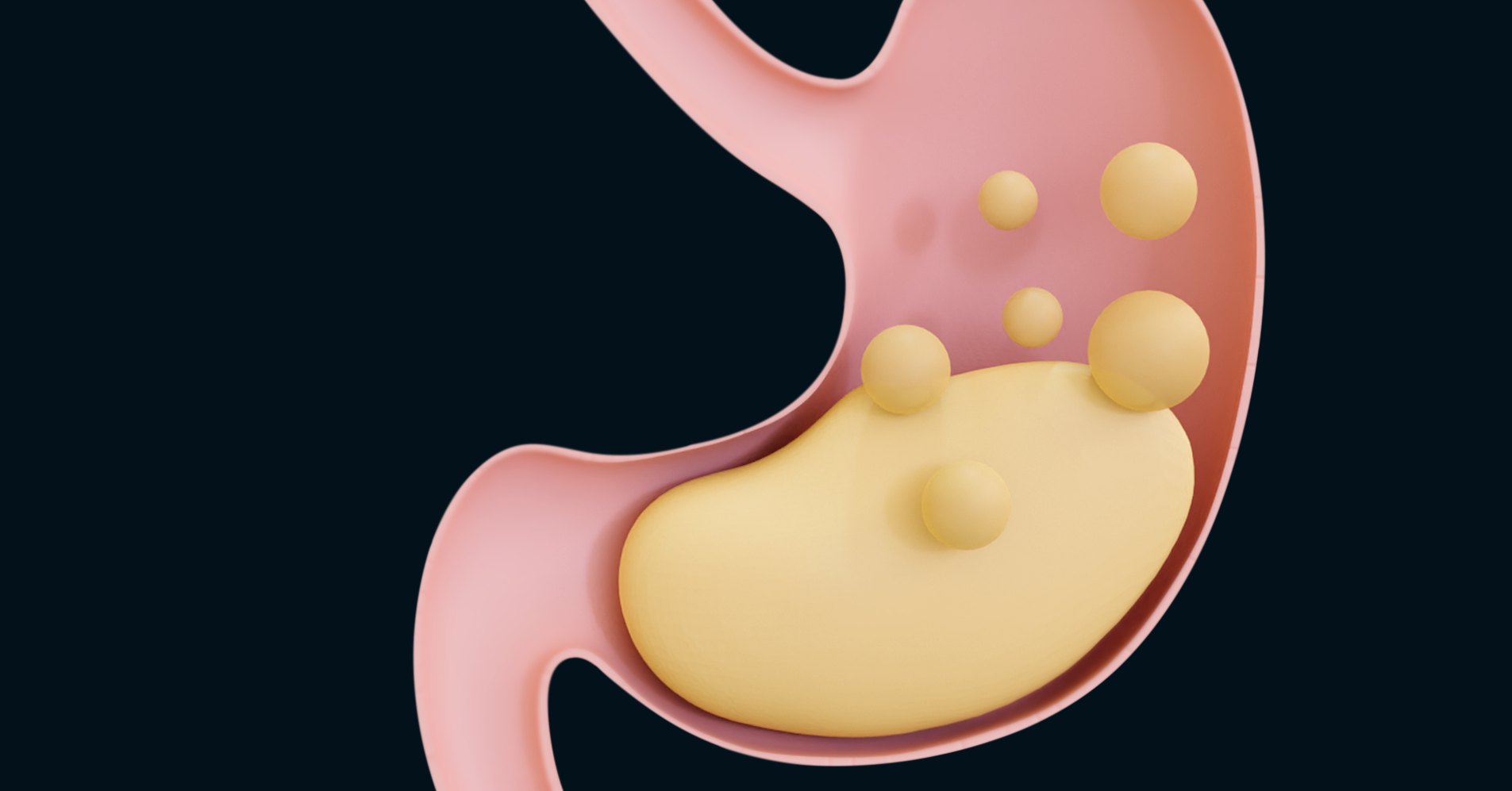
Pacjent musi być świadomy.Może też powinien sprawdzaćpoziom ketonów.No właśnie, więc tutaj,łatwo tak naprawdę o pewienbłąd kliniczny i różne niebezpiecznesytuacje w postaci, hipoglikemii, kwasicy.Ta retencja długoterminowa też,no nie jest optymalna.I to, co powiedziałam, jeślipacjent ma wyobrażenie o diecie ketogenicznej,że to właśnie wygląda takjak na tej załączonej ilustracji,no to nie do końca,tak?To nie jest absolutnie to.
Mów-- będziemy mówić oróżnych niedoborach pokarmowych, w tym błonnikapokarmowego i różnych innych ważnychmikroskładników.Także bardzo ostrożnie.Jest to model żywieniowy, którysprawdzi się na pewno u wąskiejgrupy pacjentów.Pytanie, czy jest też takakonieczność stosowania aż tak restrykcyjnych dietczy, podobnych, a czasemnawet lepszych efektów nie uzyskamy nabardziej, takiej przystosowanej dopacjenta diecie.
Natomiast i pozostałe tepopularne hasła to też się ciągleprzewija, i słyszymy tou naszych pacjentów na oddziale.Diety typu samooczyszczanie, detoksy,dieta carnivora, die-dieta doktor Dąbrowskiej.Hm, chciałabym prosić państwa,żebyście absolutnie nie, interpretowali tychdiet jako coś korzystnego, bezpiecznego.Absolutnie nie mamy takich dowodównaukowych.Są to niepotrzebne, iniebezpieczne restrykcje.Tego absolutnie nie zalecamy pacjentowi.Jak coś takiego pacjent wamwypowie w gabinecie, to warto zwrócićna to uwagę.
Więc no każda dietaoczywiście ma pewne plusy i minusy,ale pod-- chciałabym jeszcze razpodkreślić, że, nie wybieramy najlepszejdiety, a wybieramy ten bezpiecznywzorzec z uwzględnieniem różnego rodzaju czynnikówpotencjalnie zagrażających, zdrowiu pacjenta.
Ym. Prawda też jest taka, żew każdym modelu żywieniowym, uzyskanieredukcji masy ciała jest możliwei też mamy na to różnegorodzaju dane naukowe, że zarównoi w modelu takim healthy low-fati healthy low-carb redukcja masyciała jest możliwa.Więc trochę znowu kwestia,adherencji i życiowych zaleceń, którebędą możliwe do utrzymania długofalowo.
Czy w ogóle mówienieo diecie w POZ-ecie ma sens?Czy to działa?To właściwie może p-pytanie wartobyłoby postawić na początku, ale jaknajbardziej, poprawa diety, całegostylu życia zresztą też, poprawia, tak,konkretnie różnego rodzaju parametry, któremożecie Państwo ocenić i zbadać.
Jeśli wy chcielibyście siępokusić o, no pewną edukacjężywieniową, wskazówkę dla pacjenta,co poprawić w pierwszej kolejności,to jest taka moja propozycja,o co warto zahaczyć.Czyli oczywiście pytam o spożyciewarzyw.Ile jest tego białkaw diecie.Często jest go zdecydowanie zamało.Znowu tutaj, podkreślam teżtą rolę białka u pacjentów s--redukujących masę ciała, równieżfarmakologicznie.Czy pacjent pije słodzonenapoje, czy nie, w diecie niepojawia się zbyt dużo ultraprzetworzonejżywności.To jest zmora naszych czasówi bardzo duży problem.
E, i warto też zapytaćpacjenta o gotowość do zmiany, bonaprawdę czasem wystarczy, wskazaniejednej, dwóch małych, drobnych, zmian.
Takich dwóch zadań do zrealizowaniaprzez pacjenta.Żeby to miało sensi żeby pacjent zobaczył, że mapewną sprawczość, że coś muwychodzi.To zwiększa, dalej jegopoziom motywacji i zachęca do stosowaniadalej diety.
Em, natomiast nie będę ukrywała,b-bardzo bym państwa zachęcała, tojest mój taki apel,i myślę wszystkich dietetyków, ym, żebykierować pacjentów i podkreślać rolętej edukacji i odpowiedniej diety.Zap-- kierować do nas.Czyli warto wiedzieć, gdzie wpobliżu znajduje się dietetyk, kogopolecić.Podpowiadam: mamy opiekę koordynowaną.W, w tym roku możemyjuż realizować takich dziewięć porad edukacyjnychrocznie.To się zaczęła-zaczyna dopiero pierwszasensowna współpraca dietetyczna.Tak to powinno wyglądać.
Mamy coś takiego jak NarodoweCentrum Edukacji Żywieniowej.Natomiast nie będę ukrywała,że — no i znowu tosą takie, prawda, kwestie,nierozwiązanych sporów, również systemowych — żedietetyków jest za mało.
Ym, to, co chciałabym jeszczedzisiaj, omówić, i zwrócićuwagę, że tutaj dieta nadalma sens i ma ogromne znaczenie,czyli odpowiedni model żywieniowy upacjentów stosujących farmakologiczne leczenie otyłości.Żeby było trochę szybciej, jabędę mówiła analogi GLP-1.Dobrze wiecie państwo, szczególnie powykładzie profesor, że tych grup lekówmamy więcej.
Natomiast jak najbardziej, bopacjenci często pytają: „Biorę lek, czylito wystarczy?Czyli nie muszę nic więcejrobić?” No nie.Lek rzeczywiście obniża,poziom apetytu, zwiększa uczucie sytości,natomiast, no sam nie sprawi,że pacjent zacznie się lepiej, zdrowoodżywiać.Więc o tą jakość nadalmusimy zadbać.
Ym, dodatkowo też zmiana dietyumożliwia większą redukcję masy ciała.No znamy takie historie zgabinetów, że nasz pacjent już dotarłdo tej ściany, już więcejnie jest w stanie zredukować.Jest, powiedzmy, na najwyższej dawcedanego leku, a przydałoby się jeszczetrochę docisnąć.Jeszcze trochę więcej pacjent chceuzyskać.Spróbujmy z dietą.
No problem jest taki, żepacjenci tej diety nie modyfikują, bonadal nie ma, myślę, odpowiedniogłośno przekazu, że współpraca z dietetykiempowinna odbywać się od samegopoczątku.Oczywiście światowe zalecenia już topodkreślają.Nasze polskie może jeszcze niewszystkie, ale to się będzie,z tego, co wiem, zmieniało.Więc, polecamy pracę zdietetykiem od samego początku, już przysamym pierwszym włączeniu farmakologicznego leczeniaotyłości.
Ym, a dlaczego ta dietama znaczenie i ta porada edukacyjnajest bardzo ważna?No bo możemy tutaj, ym,znaleźć kilka sytuacji problematycznych, gdzie lampkateż nam się powinna tutaj,zapalić.Są pacjenci, którzy spożywają jednakzbyt mało kalorii.Dieta staje się, nomocno niedoborowa, mamy deficyt białka, mamypewne objawy żołądkowo-jelitowe.W-- oczywiście wiele z nichjest czasowe, ale też możemyod tej strony żywieniowej pomóc.Na początku, powiedzmy, będą tobardziej biegunki, refluks, uczucie takiegoprzepełnienia, szczególnie jeśli pacjent niezmodyfikował diety.
Ym, długofalowo niektórzy pacjenci skarżąsię na zaparcia.To wszystko wymaga właśnietej opieki, również żywieniowej.Martwimy się, opewne niedobory, mikroskładników, o odwodnienie.Dlatego porada edukacyjna, podkreślam, powinnatutaj zaistnieć.
Tutaj państwo widzicie, ym,dietę pani Marzeny.To jest moja pacjentka zcukrzycą typu drugiego, otyłością drugiego stopnia.To jest jeszcze jej,model żywieniowy.Dieta redukcyjna, sprzed,pierwszej dawki jednego z leków.Czyli taki standardowy obrazdiety redukcyjnej.Widzicie, dominują warzywa, prawda?„Jem często, a mało” —to jest to, co pacjenciczęsto stosują, żeby zredukować masęciała.
Proszę zobaczyć, jak zmieniłasię jej dieta po przyjęciu pierwszychkilku dawek.To są dwa oddzielne dni.Chciałabym podkreślić.Ym, okazało się, że paniMarzena jest w stanie zjeść maksymalniedwa posiłki.No jest to zdecydowaniedieta niedoborowa i jeszcze z tymzamysłem, że ta połowa talerzawarzyw.No ta połowa talerza warzywu pacjenta na GLP-1 nie dokońca się sprawdzi.Musimy troszeczkę podejść teraz inaczejdo diety.
Czyli sztuką będzie skomponowanie takichposiłków, które, no niestety, tak,lub stety, z racji przyjmowanialeku są mniejsze, mają mniejszą objętość,więc my musimy bardzo podnieśćtą gęstość odżywczą, jak myto nazywamy w dietetyce.Dlatego może ta połowa talerzawarzyw, staje się troszkę mniejważna, a priorytetem, będzieodpowiednie spożycie białka, błonnika.No i niestety to jednojajko, na śniadanie i pięćkrewetek w obiedzie absolutnie namnie zrealizuje tego zapotrzebowania.A w tym momencie nawetmówimy, że dobowo powinniśmy spożywać stogramów białka.
No i pani, upani Marzeny przełożyło się to wszystkoniestety na, ym, pogorszenie samopoczucia,osłabienie, bóle głowy.Ym, podliczając właśnie jej posiłki,no to spożycie wszystkich właściwie makro-,mikroskładników i kalorii było bardzoskromne, poniżej jakiejkolwiek normy.Ym, no dlatego konieczne byłytutaj pewne modyfikacje żywieniowe.
To, na czym my sięoczywiście skupiłyśmy, to zwiększenie spożycia białka.Ym, są na to różnesposoby: od kupowania produktów wysokoproteinowych, aletych mniej przetworzonych, czyli naprzykład zamiast jogurtu naturalnegoSięgnijmy po jogurttypu islandzkiego, ale też takieróżne sposoby, może mniej tradycyjne, jakna przykład dolewanie ONS-ów dokawy.Ymm, warzywa pojawiały się jużw postaci obgotowanej, żeby były,bardziej łatwo strawne.Część posiłków robiłyśmy w formiepłynnej, żeby były lepiej tolerowane.Zwiększyłyśmy spożycie błonnika i tadieta nadal, nie będę państwa oszukiwać,nie była idealna, ale byłazdecydowanie lepsza.
Samopoczucie pani Marzeny się poprawiło,co też jest ważne, żebypacjent był chętny do kontynuowaniaterapii, tak?Bo zbyt uciążliwe, objawyniepożądane zniechęcają pacjentów do kontynuowania leczeniaotyłości.Trochę podsumowując, ja sięcieszę, że profesor, Kurłowicz skończyławcześniej, to ja kradnę tetrzy minuty, które jej zostały, [śmiech]
bo ja za to przedłużęchwilkę.Chciałabym państwu, no wymienićtakie ponadczasowe wskazówki, które wwiększości przypadków sprawdzą się imożna podpowiedzieć pacjentom.
Czyli tak, jak najbardziej chceschudnąć.Ten deficyt kaloryczny jest konieczny.Tutaj nie ma żadnychjakichś dziwnych magicznych teorii.Musimy być w deficycie.Nadwyżka kaloryczna nie umożliwi redukcjimasy ciała.
Jakość żywności ma, o-ogromneznaczenie.Ta gęstość, w małejobjętości, ograniczenie produktów przetworzonych.
Regularne posiłki jak najbardziej.To też państwu ułatwi dostosowanie,farmakoterapii chociażby.Stosowanie sensownie insulinoterapii upacjentów, którzy jedzą regularnie jest tozdecydowanie prostsze.
Mówienie o białku,w kontekście utrzymania masy mięśniowej.To, czego chyba zabrakło,to od razu państwu podpowiem.Nie ma mowy o zachowaniumasy mięśniowej, siły mięśniowej.To, co już wiele publikacjipokazuje, nie tylko, zbiałkiem, ale również bez wprowadzeniatreningów oporowych.Powiedziałabym minimum trzy razy docelowow tygodniu.To jest taki musthave.
No i te warzywa wkażdym posiłku.Też takim fajnym sposobemjest uwzględnienie startera warzywnego, małej przekąskiwarzywnej, przed posiłkiem, wktórym nadal będzie później dużo błonnikai warzyw.Naprawdę umożliwia to zredukowanie glikemiipoposiłkowych od trzydziestu do pięćdziesięciu miligramówna decylitr, więc myślę, żejest to naprawdę, duża różnica.
I takie moje pięćtake home messages.Naprawdę, adherencja ponad jednym konkretnymmodelem żywieniowym.Em, te proporcje między makro-makroskładnikamimogą być różne i, możemyuzyskać efekt.Dieta ma być dostosowana dopacjenta.Ta personalizacja.My mówimy w medycynie otym głośno, również w świecie dietetyki.
Jeśli już chcemy wskazać jakiśmodel żywieniowy, jednak wybierzmy tą dietęśródziemnomorską, czy dietę DASHMAIND Portfolio.Ona jest łatwa do samodzielnegowprowadzenia w codziennym życiu.Nie wymaga aż takiej obszernejedukacji.Em, diety niskowęglowodanowe — ostrożnie,szczególnie u pacjentów stosujących, lekihipoglikemizujące, takich słabo wyedukowanych,bez dużej wiedzy żywieniowej i samokontroli.
U pacjentów, których wprowadzaciefarmakologiczne leczenie otyłości, tak, dieta, tematten ma się pojawić.Kierujemy do dietetyka od początku.Em, i, bezpieczeństwo ponadwszystko.Także takie pojedyncze rady internetowe,które są rzucane w stronę pacjentóww przestrzeni internetowej, nosą naszą codzienną zmorą i naprawdęstwarzają wiele problemów.W ten sposób nie edukujemypacjentów.
Moje ostatnie zdanie na koniec,już naprawdę podsumowując to wszystko.Powiedziałabym, że w POZ-ecienie chodzi o tą jedną najlepsządietę, tylko o bezpieczny, wykonalnyplan, domknięty kontrolą własną pacjenta, bobędzie wyedukowany, oraz specjalistów.Nie tylko lekarza, ale oczywiścierównież dietetyka.Dziękuję bardzo.
Rozdziały wideo

Wprowadzenie i chaos informacyjny wokół diet
Rola lekarza rodzinnego jako nawigatora żywieniowego

Kryteria wyboru diety: dowody, bezpieczeństwo, adherencja
Zdrowe wzorce żywieniowe i praktyczne zalecenia

Diety niskowęglowodanowe i znaczenie współpracy z dietetykiem

Przypadek pacjentki i modyfikacje diety przy GLP-1














![PKwPOZ_Gastroenterologia_Wszystko_o_uchyłkach[jesień2025]](https://cdn.remedium.md/image/video_thumbnail/2025/11/27/09/dr-n-med-anna-pietrzak-png-692807b13b90d.png)



