Wyszukaj w wideo
Badanie przedmiotowe dziecka w warunkach POZ
Konferencja "Pierwsze kroki w POZ – pediatria" (wiosna 2025)
Leczenie pacjentów pediatrycznych niejednokrotnie stanowi wyzwanie i wymaga szybkich i adekwatnych działań diagnostyczno-terapeutycznych. Podczas konferencji “Pierwsze kroki w POZ – pediatria”, która odbyła się 6 marca 2025 r., skupiliśmy się na praktycznych aspektach przydatnych w czasie rozpoznawania i leczenia chorób wieku dziecięcego.
Odcinek 13
Wielu młodych lekarzy wykazuje obawy przed badaniem przedmiotowym pacjenta pediatrycznego. Czym jest trójkąt pediatryczny w ocenie stanu ogólnego? W kolejnym wykładzie dr n. med. Anna Piwowarczyk tłumaczy m.in. jak ocenić duszność, stan nawodnienia, stan przytomności.
Witam państwa ponownie.Dostałam zadanie, które na pozórwydaje się proste, a tak jakzaczęłam myśleć nad tematem, tostwierdziłam, że bardzo trudne, ponieważ codwadzieścia minut można powiedzieć obadaniu, można powiedzie-- przedmiotowym dziecka, możnapowiedzieć i wszystko i nicwłaściwie.I tak troszkę postanowiłam postąpić,żeby powiedzieć trochę ogółu, a trochęszczegółów, takie, które wydają misię ważne.
Dużo zależy od tego, ja--z jaką wizytą mamy do czynienia.Natomiast w tym, jak jąpoprowadzimy.Natomiast badanie przedmiotowe jest zawszejedno właściwie i to samo.
Oczywiście nie będę mówiła truizmówtakich, że zbieramy dokładny wywiad zelementami uwzględniającymi to wszystko, copowinniśmy o dziecku, czego powinniśmy siędowiedzieć i co uwzględnić, żepowinniśmy się dowiedzieć o jego statusiewyszczepienia.Powinniśmy dokonać oceny rozwojowej, nawetorientacyjnej.Teoretycznie powinno się to zrobićrównież na każdej wizycie pediatrycznej, bezwzględu na jej cel.Powinniśmy ocenić sytuację społeczno-ekonomiczną irelację dziecka z rodzicem, jak równieżzbudować taką atmosferę, żeby dzieckow miarę możliwości czuło się komfortowo,zarówno dziecko, jak i rodzic.No i doprowadzić do tego,że to badanie przedmiotowe nam sięuda, bo doskonale wiemy, żezbadanie małego dziecka potrafi być nobardzo, bardzo wyzwaniowe.
Co zatem?Jak-jakie powinny być komponenty tegobadania?
To państwo na pewno wiecie,że powinniśmy ocenić stan ogólny dziecka.To jest właściwie pierwsza podstawowarzecz i-i od tego zaczynamy teżz reguły swoje refleksje natemat pacjenta, w jakim on jeststanie i-i wychodzimy właśnie odtego.Powinniśmy ocenić parametry życiowe, dokonaćoceny rozwojowej, takiej orientacyjnej, szybkiej.Być może powinniśmy dokonać pomiarówantropometrycznych.Nie mówię, że wszystkich, zawszei wszędzie, natomiast no masę ciałamusimy znać zawsze, choćby poto, żeby ustalić leczenie dla dzieckadostosowane do jego wagi.Spojrzeć na to, w jakimjest statusie odżywienia, bo być możeto też będzie warunkowało jakieśnasze dalsze kroki albo leczenie.No i tutaj jeszcze takidochodzi ocena dojrzałości płciowej, która jestwłaściwie elementem wizyty bilansowej.Natomiast nie ukrywam, że jeślizmiany zachodzą gwałtownie, to może byćto akurat jakiś klucz donas-naszego sukcesu i dać przewodni celnaszym czy wyjście, punkt wyjściadla naszych przemyśleń i działań przypacjencie.
Ja zacznę od oceny stanuogólnego, ponieważ to jest ważne zawszei wszędzie, przy każdej wizyciepacjenta, czy to jest dziecko, czydorosły.Mamy różne narzędzia, dzięki którymmożemy ocenić stan ogólny.Wszystkie dane światowe mówią wtym temacie.Mówią, że ocena stanu ogólnegopowinna być przede wszystkim szybka.Oczywiście sprawdza się to niezmierniew warunkach wizyt takich ostrych, czylinajczęściej wizyt w izbie przyjęćczy w SOR-ach.Natomiast jak mam to swojedoświadczenie iluś-letnie pracy zarówno w szpitalu,jak i w przychodni, pracowałamrównież w NPL-u, to wiem iprzekonałam się wielokrotnie, że szybkascreeningowa ocena stanu ogólnego skuteczna jestkluczem do sukcesu, jeśli chodzio niesienie pomocy dziecku, które tegorzeczywiście szybko potrzebuje.Zatem ta świadomość tego, naco powinno się spojrzeć i-i którecechy u dziecka uwzględnić, jestjednym z ważniejszych elementów tej właśniekażdej właściwie wizyty.
I tutaj spróbowałam ułożyć takte trójkąciki kolorowe, żeby było tołatwe, proste i przyjemne.Widzicie państwo, jakie są elementyw trójkącie pediatrycznym.To jest narzędzie zaproponowane przezAmerykańską Akademię Pediatrii już dość dawnotemu i uznawane do tejpory za jedno z najskuteczniejszych narzędziszybkiej oceny stanu ogólnego dzieci.
Takiej, przy której jak Państwoprzyjrzycie się tym cechom, które sąwymienione, nie potrzebujemy właściwie żadnegosprzętu oprócz swoich zmysłów.Potrzebujemy zobaczyć, jaki jest kolorskóry.Potrzebujemy posłuchać, czy dziecko wydajejakieś dźwięki oddechowe, które nas zaniepokojąi potrzebujemy oczu, które patrzą,patrzą na dziecko i widzą to,co powinny zobaczyć, czyli naprzykład ruch skrzydełek nosa albo zaangażowaniedodatkowych mięśni oddechowych.Albo to, że dziecko mawzmożone bądź obniżone napięcie mięśniowe.I jeszcze wystarczy, że zapytamyrodzica, czy dziecko jest aktywne, czyw ich ocenie aktywność dzieckaistotnie spadła, zjada czy nie zjada.Czasami jeszcze potrzebujemy wiedzieć, czydziecko w ogóle jest w staniedo nas się odezwać jakkolwiek,czy to jest niemowlę, czy, czystarsze dziecko.Dzieci, wiemy już, że odwczesnego dzieciństwa wydają z siebie dźwiękii jeśli nie mamy tejpewności podczas tej szybkiej oceny, tomożemy zawsze dopytać rodzica, czydziecko wydaje z siebie dźwięki.
Więc tutaj widzicie państwo tewszystkie elementy, które w poszczególne obszaryoceny-Wchodzą i potem sobie robiciescoring tak zwany.Czyli tak, jeśli dziecko prezentujeminimum jedną cechę z obszaru oddechowego,czyli niebieski trójkącik, to możemymyśleć, że być może dziecko jestw jakimś zagrożeniu oddechowym ipowinniśmy na nie czujnie patrzeć.Jeżeli mamy do czynienia zdzieckiem, które prezentuje przynajmniej jedną cechęz obszaru niebieskiego i ztego wyglądu, czyli ogólnego naszego takiegowrażenia, co się z dzieckiemdzieje, albo ma kolor skóry, któryzwraca naszą uwagę właśnie, żejest albo blada ta skóra, albomarmurkowa, albo troszkę sina, topowinniśmy mieć tą myślł, że dzieckojest prawdopodobnie w niewydolności oddechowej.Natomiast ta niewydolność tutaj jestdlatego w cudzysłowiu, ponieważ niewydolność oddechowama swoją konkretną definicję inie jesteśmy w stanie za pomocątrójkąta stwierdzić, czy definicja jestspełniona, ale nasze myśli powinny iśćw tym kierunku, że dzieckonie oddycha dobrze i że jestw stanie zagrożenia.Natomiast jeśli mamy do czynieniaz pacjentem, który ma minimum jednącechę z tego ogólnego naszegowrażenia i nieprawidłowy kolor skóry wśródtych, które tutaj Państwo widzicie,jeden z nich, to musimy podejrzewać,że dziecko jest we wstrząsiei właściwie pierwsze nasze kroki, wzależności od tego, gdzie jesteśmy,czy w szpitalu, czy w ambulatorium,powinniśmy wzywać pomoc, żeby stworzyćbezpieczne warunki dla dziecka i dlasiebie.
To jedno z narzędzi.Tak jak powiedziałam, tych narzędzijest ileś.Tutaj jest takie zaproponowane w2020 roku.Zobaczcie Państwo w Lancecie opublikowanabardzo duża praca na kilkunastu tysiącach,przepraszam na kilku, na stutysiącach pacjentów, o tak.Nawet może więcej, już mogęnie pamiętać wszystkich szczegółów.To jest zmodyfikowana ocena wedługskali Early Pediatric Early Warning Scorei macie Państwo podane parametry,które trzeba znać do tego, żebysobie wyliczyć, ile dzieci mająpunktów.Ja dlatego niekoniecznie jej używami niekoniecznie polecam, ponieważ tutaj trzebasporo policzyć, więcej wiedzieć, miećwszystkie parametry życiowe tu i teraz.Jak sobie pomyślimy, że zalecanajest trzydziestosekundowa ocena, to trochę trudnosię z tym wyrobić.W związku z czym, tentrójkąt wydaje mi się trochę prostszy,ale pokazuje, że są narzędziai zarówno trójkąt, jak i tonarzędzie są obecnie uznawane zanajlepiej wskazujące tych pacjentów, którzy sąw zagrożeniu życia i powinnibyć właściwie bardzo szybko skonsultowani zanestezjologiem i ewentualnie kwalifikowani, kwalifikowanido OIOM-u.I tacy pacjenci również zdarzająsię w POZ-cie.Sama tego doświadczyłam niejednokrotnie, więcjakby ten system wydaje mi siębardzo pomocny do tego, żebybyć bezpiecznym i żeby pacjenta zabezpieczyć.
Druga, drugi element tej-- badaniaprzedmiotowego to ocena parametrów życiowych.
I tutaj pokazuję Państwu normy,które są uznawane na świecie, którewydają mi się dość łatwedo zapamiętania.Takie, które te normy niepowinny wzbudzać w nas jakiegoś wielkiegoniepokoju.Patrzymy na to, ile dzieckoma oddechów, ile ma czynności sercai już wiemy, czy powinniśmysię niepokoić, czy nie.Dla porządku podałam również normybradykardii, ponieważ to czasami, czasami wzbudzaproblemy w interpretacji.Czy dana czynność serca tobradykardia, czy nie, co może byćdla nas też bardzo ważnymelementem oceny stanu dziecka i badaniaprzedmiotowego.
To, co może nam teżpomóc w tym, jak dziecko sięprezentuje i z czym maproblem, to właśnie ocena, czy dzieckoma duszność.U tych dzieci, które sąstarsze i one nam powiedzą, żeczują, czują, że oddycha imsię źle, jest ciut łatwiej.Natomiast no u tych maluchówto wiemy, że one nic namnie powiedzą, a mogą byćniespokojne, mogą być ospałe, mogą miećnie taki kolor skóry, aleniewiele się od nich dowiemy.Rodzice nam troszeczkę podpowiedzą.Przede wszystkim podpowiedzą nam, czydziecko toleruje wysiłek tak samo, czymoże troszkę gorzej niż dotychczas.Natomiast mamy jeszcze inne cechy,na które powinniśmy zwrócić uwagę.I to jest właśnie liczbaoddechów, liczb-- czynność serca.To, czy dziecko angażuje dodatkowemięśnie oddechowe, czy nie.Czy słyszymy, że postękuje alboczy używa skrzydełek nosa do tego,żeby oddychać troszkę inaczej, zwiększającsobie w ten sposób objętość oddechową,martwą niestety najczęściej.No i przyglądamy się temu,jaki ma kolor, kolor skóry ijeśli jest dzieckiem starszym, toczy mówi płynnie, czy może matrudności w mówieniu, albo czyprezentuje ortopnoe, czyli taką pozycję, któramoże znosić nieco duszność, aprzynajmniej daje takie uczucie.Czyli dziecko, które się-- siedzii na przykład podpiera albo siedzii nie jest w staniesię położyć, ponieważ mówi, że wtedyjest mu bardziej duszno.
Kolejnym elementem oceny takiego szybkiegobadania, żebyśmy wiedzieli, co się zpacjentem dzieje, to ocena stanunawodnienia.
I tutaj również mamy doczynienia z różnymi skalami.Natomiast wybrałam dla Państwa skalępromowaną przez CDC, czyli amerykańską organizację,która jakby no wiele, wielewydaje zaleceń i standaryzowanych, takie, któresię sprawdzają.
Zobaczcie państwo, nadajemy za każdącechę, czyli za stan ogólny, oczy,błony, błony śluzowe, czy onesą wilgotne, czy nie, czy dzieckopłacze, czy nie.Nadajemy konkretną liczbę punktów ioceniamy sobie na podstawie tej punktacji,jak pacjent jest, w jakimstopniu jest ewentualnie odwodniony.
Kolejny wystandaryzowany element, który jestto prawdopodobnie wszyscy się Państwo zemną zgodzicie, jest pomocny wocenie, ale niestety przynosi nam ocenata szczególnie u młodszych dzieciprzynosi nam dość dużo kłopotów.
To ocena stanu przytomności wedługskali Glasgow i-No właśnie, tu jesttak, że często mamy udzieci, które są młodsze, mamy wątpliwości,ile punktów powinniśmy, za którącechę przyznać i też często siębardzo różnimy w tych swoichocenach.
Natomiast no zasadniczo jest tak,że jeśli ocenimy, że dziecko jest--ma mniej niż osiem alboosiem punktów w skali Glasgow, tojest pacjentem, który raczej powinienznajdować się w OIOM-ie i jestto też dla nas pewnapodpowiedź, co z pacjentem powinniśmy zrobić.
No i zastanawiając się, copaństwu powiedzieć, pomyślałam, że to, conajważniejsze, to w całej medycynie,to wychwycić te cechy, które zaniep--powinny Państwa zaniepokoić czy wwywiadzie, czy w badaniu przedmiotowym iskłonić do szybkiej bądź powolnej,ale jednak diagnostyki.
Oczywiście ta pilność zależy odtego, co znajdujemy, jak dużo cechniepokojących u pacjenta.No i tak, jak mamydo czynienia z pacjentem z bólembrzucha, to mamy pewne cechy,które nam mówią, że ten pacjentmoże mieć jakiś problem, którypowinien wymagać szybszej bądź mniej dynamicznej,ale jednak diagnostyki, a niepowinien być obserwowany przez kolejne trzymiesiące.
No i tutaj, jeśli chodzio pacjentów, to wiadomo, że każdyobjaw wybudzający dziecko w nocyjest objawem, który będzie nas niepokoiłi należy zgłębi-- należy sięten problem zgłębić.Jeśli pacjent prezentuje objawy ogólne,takie jak stany gorączkowe, czy widzimy,że czy rodzic nam raportuje,że dziecko jest osłabione albo prezentujejakieś dolegliwości, które również sąniewyjaśnione innymi, innym, innymi przyczynami udziecka, albo że traci namasie ciała bądź nie przyrasta, czylizahamowuje wzrastanie, to taki pacjentteż powinien być przez nas szybkodiagnozowany i szybko powinniśmy poszukiwać,co jemu się dzieje, żebyśmy moglipomóc mu w diagnozie iw leczeniu ewentualnie.
Pojawiły się również czerwone flagidla pacjentów z biegunką.I tutaj to co-- tosą właściwie wskazania do hospitalizacji dzieckaz biegunką.I tutaj proszę zwrócić uwagę,że to dotyczy głównie tych maluszków,które są poniżej drugiego miesiącażycia, ale również pacjenci, którzy sąapatyczni, którzy wydają się byćbardzo bólowi, którzy no już niemówię o takich objawach jakobjawy otrzewnowe na przykład, bo towiadomo, że są to wskazaniado pilnej konsultacji chirurgicznej i leczeniaw zależności od tego, coidentyfikujemy.Ale też, jeśli dziecko wymiotujeczy ma stolce z krwią albobardzo liczne stolce, to równieżtaki pacjent powinien zostać wysłany doszpitala.
Kolejna grupa czerwonych flag to--dotyczy pacjentów, którzy mają kaszel, którysię przewleka, albo odwrotnie —też kaszel, który pojawia się bardzonagle.I tutaj dotyczy to właśnienajmłodszych dzieci, że, że kaszel noworodkazawsze powinien zwrócić naszą uwagę,jeśli kaszel u jakiegokolwiek dziecka, wjakimkolwiek wieku nasila się, anie redukuje, ponieważ no utarło siętak, że przy infekcjach toten kaszel może tak trwać, trwaći trwać nawet sześć tygodnii my to wiemy.Natomiast jeżeli on się nasila,no to trzeba jednak szukać innejprzyczyny.
No i znowu wracamy do
stanu ogólnego dziecka.Jeśli on-- jeśli ten stanjest zły i nas niepokoi, znajdujemyktórąkolwiek z cech, o którychmówiliśmy, to też jest to pacjent,któremu należy się przyjrzeć ipróbować znaleźć jego, jego problem.
Kolejna grupa pacjentów to będąci pacjenci, którzy prezentują bóle głowy.
I tutaj chciałam Państwu pokazaćczerwone flagi właśnie dla pacjentów, którzyprezentują ból głowy.I to jest przede wszystkimwiek.Wszyscy pacjenci, którzy zgłaszają bólgłowy, on nie musi— to niedotyczy tylko pacjentów z ostrymbólem głowy, ale jeśli są topacjenci bez cech infekcji, bezgorączki, to zawsze powinniśmy też sięnimi zainteresować i zastanowić, dlaczegotakie dolegliwości prezentują.
Oczywiście przeprowadzić pełne badanie neurologiczneu takich pacjentów i jeśli prezentująjakiekolwiek objawy, to powinni tacypacjenci znaleźć się w szpitalu.Szczególnie jeśli towarzyszą im objawyogólne, takie jak gorączka, osłabienie, apatiaalbo zaburzenia świadomości oczywiście ijeśli występują te objawy nagle.
Bóle głowy to również teniepokojące, to te, które wybudzają zesnu.Tak jak powiedziałam wcześniej, żewszystkie objawy, które wybudzają dziecko zesnu, powinny być zaopiekowane.
Natomiast też jeszcze chciałam zwrócićtu akurat uwagę na to, żejeśli dziecko ma w wywiadzie,stąd taka-- tak, wszyscy wiemy, żeten wywiad jest bardzo ważny,jak trafia do nas pacjent ijeśli dziecko ma w wywiadziena przykład białaczkę albo toczeń, totaki pacjent po prostu możemieć wznowę w ośrodkowym układzie nerwowymi należy mu się szybkadiagnostyka.
I to, co chciałam jeszczepowiedzieć z zakresu właśnie badania przedmiotowegoto, to, że mamy czasamibardzo dużo wątpliwości, na przykład trafiado nas pacjent z gorączką,odwodniony, prezentuje objawy oponowe i mynie wiemy, czy to pacjentjest taki, który powinien-Chwilę na izbiepoleżeć albo u nas wnaszym gabinecie, albo damy mu jakiślek przeciwbólowy i zobaczymy, cosię zadzieje, czy od razu gowysyłać do szpitala z podejrzeniemneuroinfekcji.
I powiem tak tutaj sąbardzo podzielone zdania uczonych, czy iktóry objaw jest bardzo takiswoisty dla tych pacjentów, zobjawów oponowych.No i okazuje się, żeróżne publikacje dostarczają nam dość różnychinformacji.Natomiast na pewno sztywność karkuto jest ten objaw, który powtarzasię praktycznie we wszystkich publikacjach,że jeśli pacjent ją prezentuje, to,to bardzo wskazuje na zajęcie,podrażnienie opon mózgowo-rdzeniowych.Oczywiście o etiologii to namniewiele mówi.
No i taki objaw, który,o którym jeszcze nie wszyscy mówią,to jest jolt-acceleration headache czyreflex w niektórej literaturze, który raczejjesteśmy w stanie zbadać udzieci powyżej szóstego roku życia, tojest taki objaw, że jakdziecko zgłasza ból głowy i poprosimy,żeby pomachało na boki głowąszybko, tak żeby zrobiło dwa, trzyobroty w ciągu jednej sekundyi wtedy ból się nasila, touznajemy ten objaw za dodatni.Zatem te objawy są dużobardziej wiarygodne niż inne objawy, któremogłyby nam sugerować zapalenie oponmózgowo-rdzeniowych.
I jest jeszcze jedna grupa
pacjentów, którzy, u których możemy zidentyfikowaćczerwone flagi.To są tacy pacjenci, którzyrodzice przychodzą i mówią moje dzieckonie rośnie, przestało.Po prostu rosło, rosło, ateraz zahamowało.I tutaj w badaniu przedmiotowympowinniśmy szukać m. in.Szmerów nad sercem tudzież rozdwojonychtonów, czyli wszystko, co sugeruje chorobęserca, opóźnienia rozwojowe, cechy dysmorfi,czyli wszystkie te cechy fenotypowe wobrębie oczu, uszu, palców, budowyklatki piersiowej, budowy kończyn, paznokci, któremogą sugerować, że dziecko prezentujecechy jakiegoś zespołu genetycznego.No i oczywiście organomegalia ilimfadenopatia.To też te cechy, obokktórych w takim przypadku nigdy niepowinniśmy przejść obojętnie- -cnie podejrzewając,no najczęściej jednak proces rozrostowy.
I już kończąc chciałam podsumować,że mamy taki dokument, który jestopublikowany przez Rzecznika Praw Pacjenta,który mówi o opiece nad pacjentemw podstawowej opiece zdrowotnej, czylidla między innymi dla państwa, takąmam nadzieję.I tylko chciałam wspomnieć otym, że badanie przedmiotowe nie możeodbywać się u dziecka beztowarzy-- bez opiekuna prawnego, chyba żejest to człowiek powyżej szesnastegoroku życia i odmawia obecności rodzicai rodzic się na tozgadza.
Przypominam o tym, że powinniśmy,że żadna taka wizyta na ostropediatryczna nie zastępuje wizyt bilansowych,że to są szczególne wizyty, któreno przewidują, że my spojrzymyna wiele różnych rzeczy, że zastosujemywszystkie testy screeningowe, spojrzymy naskalę Tunnela.Tu o niej wspominam iprzypominam, ponieważ to też widzę, żeczasami umyka.No i przypominam o tym,że powinniśmy stosować właściwe normy dlawieku, żebyśmy się nie sugerowaliczymś, co nam gdzieś zostało zwiedzy o dorosłych, tylko jednakdostosowali normę, szczególnie właśnie parametrów życiowychdo wieku pacjenta.
I tylko już ostatni slajddla tych z Państwa, którzy sązwolennikami używania, upraszczania sobie życiai używania różnych aplikacji.To tutaj mamy takie różnenarzędzia, które nam pomagają w szybkiejocenie, dzięki którym możemy szybkona przykład ocenić sprawnie skalę Glasgowalbo i nasilenie innych problemów,które prezentuje nam pacjent.
Dziękuję bardzo.Mam nadzieję, że było toprzydatne.
Rozdziały wideo

Wprowadzenie i elementy składowe badania pediatrycznego

Szybka ocena stanu ogólnego i trójkąt pediatryczny
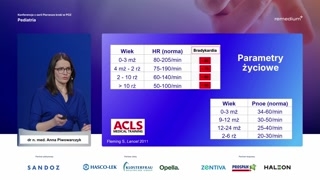
Ocena parametrów życiowych i oznaki duszności

Ocena stanu nawodnienia

Ocena stanu przytomności według skali Glasgow

Czerwone flagi w prezentacjach klinicznych
Neurologiczne czerwone flagi: bóle głowy i objawy oponowe