Wyszukaj w wideo
Antybiotyki pierwszej potrzeby - od czego zacząć w częstych infekcjach?
Konferencja "Pierwsze kroki w POZ – pediatria" (wiosna 2025)
Leczenie pacjentów pediatrycznych niejednokrotnie stanowi wyzwanie i wymaga szybkich i adekwatnych działań diagnostyczno-terapeutycznych. Podczas konferencji “Pierwsze kroki w POZ – pediatria”, która odbyła się 6 marca 2025 r., skupiliśmy się na praktycznych aspektach przydatnych w czasie rozpoznawania i leczenia chorób wieku dziecięcego.
Odcinek 9
Kiedy amoksycylina, a kiedy makrolid? Dr n. med Monika Wanke-Rytt omawia najistotniejsze kwestie racjonalnej antybiotykoterapii w przebiegu infekcji dróg oddechowych. W wykładzie zostały poruszone kwestie oporności drobnoustrojów na przykładzie zapalenia gardła i migdałków wywołanych przez S.pyogenes.
Dzień dobry, witam ponownie.
Teraz temat bliższy mojemu sercuniewątpliwie, bo o antybiotykach mogę mówićgodzinami, a przede wszystkim oantybiotykach jako lekach, które jako jedyne,jeżeli sobie zdacie Państwo ztego sprawę, to są te leki,które są stosowane przez każdegospecjalistę — właściwie od ortopedy pookulistę, po stomatologa.Każdy prędzej czy później tenantybiotyk przepisze.I pytanie, czy z głową?
Dlaczego w ogóle tak ważnejest właściwe stosowanie antybiotyków?Czemu to ma tak kluczoweznaczenie?Otóż przede wszystkim myślimy otym, aby zapobiegać antybiotykooporności w przyszłości,minimalizować działania niepożądane czy optymalizowaćrównież koszty.Ale to wszystko razem dajenam tak naprawdę racjonalną antybiotykoterapię, czyliskuteczność leczenia.
Czym kierujemy się zazwyczaj niestetyprzy wyborze antybiotyku?Czasami się nam zdarza, żekierujemy się sugestią pacjenta.Ten antybiotyk na mnie niedziała.Czy na przykład doświadczeniem własnymlub kolegi: Hm, tutaj ten leknigdy nie działa.Często niestety mamy taką tendencjędo sugerowania się wysokością CRP idobierania antybiotyku właśnie pod względemwysokości wykładników stanu zapalnego, co jestniewłaściwym działaniem.Reklama czy strach przed prokuratorem,którym jesteśmy straszeni już od wczesnychlat studenckich?
Pytanie brzmi, czym powinniśmy kierowaćsię przy wyborze antybiotyku?To jest przede wszystkim stanpacjenta, jego określenie gdzie jest tachoroba, którą chcemy wyleczyć?Wynikami badań mikrobiologicznych, jeżeli takiebyły wzięte i mamy wyniki.Rekomendacjami lokalnymi, nie rekomendacjami zinnych krajów czy w ogóle zkrajów spoza w ogóle naszegokontynentu, bo ekstrapolowanie tych rekomendacji nanasze poletko czasami może okazaćsię po prostu niewłaściwym kierunkiem.
Lokalną epidemiologią czy właśnie lokalizacjązakażenia.Bo głupio jest stosować antybiotyk,który nie penetruje w miejsce, októrym właśnie myślimy i powinniśmyleczyć.
Tutaj mają Państwo pod-przedstawione takiedane korołunu w ramach projektu RESPINET.Jest to niestety prawdopodobnie ostatnidokument, który został wydany pod kątemwłaśnie lekowrażliwości najczęstszych patogenów, zktórymi Państwo macie do czynienia wswojej codziennej praktyce.I chciałabym zwrócić uwagę, naco powinniśmy my jako lekarze zwracaćuwagę przy czytaniu tych słupków.
Tutaj mamy do czynienia zpneumokokiem, czyli tym patogenem, który jestodpowiedzialny za większość zakażeń bakteryjnychu dzieci czy o zapaleniach płucmówimy, czy o zapaleniach uszu,zatok.To jest ten patogen, którynajczęściej, pomimo powszechnych już szczepień przeciwkopneumokokom, jest obecny w naszejprzestrzeni i powinniśmy wiedzieć, czym goleczyć.Powinniśmy w związku z tymwiedzieć, jakie ma mechanizmy oporności, amechanizmy oporności pneumokoka nie sązwiązane z produkcją beta-laktamazy.W związku z tym sąinne mechanizmy, które dotyczą wiązania antybiotykuw komórce.Dlatego też tak ważne jest,aby stosować wysokie dawki.Im wyższa dawka antybiotyku, takiegojak amoksycylina czy ampicylina, czy naweti penicylina, bo są, proszępaństwa, kraje w Europie, które spokojniew przypadku zakażeń pneumokokowych czypodejrzenia zakażeń pneumokokowych mogą stosować penicylinęz uwagi na wysoką wrażliwość.My również, ale u nasw rekomendacjach zalecana jest raczej amoksycylina.Przy wysokich dawkach to leczeniejest skuteczniejsze niż w dawkach niższych.
Jeżeli spojrzymy sobie na wrażliwośćwobec innych antybiotyków, tutaj sytuacja jesttrochę inna niż w przypadkuamoksycyliny czy penicyliny.Proszę zwrócić uwagę na naszjeden chyba z ulubionych antybiotyków, czylicefuroksym doustny stosowany nagminnie wwarunkach POZ, bardzo często również wwarunkach szpitalnych na wybrane zakażenia.Ale proszę zwrócić uwagę, cooznacza ten słupek osiemdziesięciopięcioprocentowej wrażliwości.
To oznacza, że tylko tylepatogenów — tylko i aż wzależności jak na to spojrzeć— będzie wrażliwych na zastosowany cefuroksyn.Czyli mamy prawie dwadzieścia procentszansy, że jeżeli mamy pacjenta zpneumokokową infekcją, to ten antybiotyknie zadziała.
Gorzej ma się sytuacja zdrugą cefalosporyną drugiej generacji, jaką jestcefaklor.Cefaklor przez pewien czas byłniezwykle popularnym antybiotykiem stosowanym w infekcjachdróg oddechowych u dzieci, zarównogórnych, jak i dolnych.Ale proszę zauważyć, że tylkopięćdziesiąt procent pacjentów, pięćdziesiąt procent tychpatogenów będzie wrażliwych na zastosowanycefaklor.W związku z tym jestto lek, którego właściwie w ogólenie powinno się brać poduwagę w leczeniu zakażeń dróg oddechowych,czy to u dzieci, czyu dorosłych.
Podobnie ma się niestety sprawaz makrolidami.Makrolidy, chciałabym tylko przypomnieć, żesą to te-tymi antybiotykami, które stosujemyw przypadku zakażeń pneumokokowych tylkou pacjentów ze stwierdzoną reakcją nadwrażliwościalergii natychmiastowej na beta-laktamy.W innych przypadkach stosowanie makrolidówjest niewłaściwym zastosowaniem tych leków.Nadmierne stosowanie spowodowało, że wprzypadku chociażby pneumokoków z roku narok mamy coraz mniejszą wrażliwośćna zastosowanie właśnie makrolidów w leczeniuzakażeń dróg oddechowych.To oznacza, że pacjenci, uktórych nie możemy zastosować beta-laktamów, mająmniejsze szanse powodzenia terapii wwarunkach POZ i muszą być kierowanina specjalistyczne leczenie w szpitalu.
Nie wspomnę już o kotrimoksazolu,niezwykle lubianym leku, który był podawanykiedyś niemalże jak syrop nakaszel.Również nie powinien być onbrany pod uwagę w zakażeniach drógoddechowych. Pediatriów tego nie dotyczy, natomiastw przypadku pacjentów dorosłych bardzo lubianymantybiotykiem jest lewofloksacyna w przypadkuzakażeń dróg oddechowych.Wspaniała penetracja, wszystko wspaniale.Bardzo wysoka wrażliwość przy wysokichdawkach.Ale też przypominam i przestrzegam,że od wielu lat FDA wydało
oświadczenie, że fluorochinolony są uznaneza jedne z najbardziej niebezpiecznych antybiotykówz uwagi na występowanie zdarzenianiepożądanego, które mogą się kumulować ujednego pacjenta.Proszę zauważyć, że w niektórychpreparatach od czasu wydania tego rozporządzenia,czyli mniej więcej od ośmiulat, mamy obowiązek umieszczenia informacji onajsilniejszej wadze à propos działańniepożądanych, właśnie wynikających z uszkodzenia nerwówobwodowych centralnego układu nerwowego czychociażby układu mięśniowego u jednego pacjenta.
Drugim patogenem, który jest odpowiedzialnyza zakażenia dróg oddechowych i corazczęściej między innymi w zakażeniachośrodkowego-- ucha środkowego jest Haemophilus influenzae.Czemu coraz częściej?Przyroda nie lubi próżni.Szczepimy powszechnie przeciwko pneumokokom.Coraz częściej Haemophilus influenzae wracajako ten czynnik etiologiczny właśnie zakażeńw uchu.
Natomiast nadal pneumokok pozostaje patogenemnumer jeden.Tutaj mechanizm oporności jest zgołainny.Również dotyczy on wiązania białekantybiotyków w ścianie komórkowej, ale przedewszystkim wytwarzania beta-laktamazy.W Polsce mniej więcej dziesięćprocent hemofilusów będzie tą beta-laktamazę wytwarzało.W związku z tym uczęści pacjentów zastosowanie amoksycyliny z kwasemklawulanowym będzie rozwiązaniem, jeżeli myślimyo zakażeniu właśnie o tej etiologii.Ale proszę zauważyć, że wprzypadku zarówno pneumokoka, jak i haemophilusazastosowanie cefalosporyny drugiej generacji jestobarczone ryzykiem niepowodzenia.W związku z tym, pomimoże nazywamy antybiotyk drugą generacją, cosugeruje, że jest lepszym wyboremniż antybiotyki o węższym spektrum, wprzypadku tych dwóch patogenów akuratcefuroksym niestety na ten moment niecharakteryzuje się wysoką skutecznością zarównowobec pneumokoka, czy wobec właśnie haemophilusinfluenzae.
Najpierw zastosowanie amoksycyliny, na przykładw zakażeniu ucha środkowego w wysokiejdawce zarówno będzie skuteczne wobecetiologii pneumokokowej, jak i wobec niektórychwłaśnie hemofilusów — tych, którenie wytwarzają beta-laktamazy.Jeżeli mamy niepowodzenie terapii, sięgnięciepo amoksycylinę z kwasem klawulanowym jestwejściem o stopień wyżej wantybiotykoterapii i właściwym właśnie tym leczeniem.
Trudno, trzeba sobie zdać poduwagę, że kiedyś od objawów doleczenia była prosta droga.Pacjent zgłaszał swoje objawy, mybadaliśmy, stawialiśmy diagnozę i leczyliśmy.Ale żeby dojść do leczeniaaktualnie, trzeba najpierw pomyśleć, z czymmamy do czynienia.Kto jest naszym wrogiem?Jaki jest patogen?A niestety coraz częściej równieżw warunkach szpitalnych i POZ-tu musimymyśleć o wrażliwości tego patogenu.Czyli droga od objawów doleczenia coraz bardziej nam się wydłużai staje się bardziej wyboista.
Jedną z moich takich ulubionychjednostek chorobowych dotyczących antybiotykoterapii jest właściwienajprostsza chyba infekcja, czyli zapaleniegardła i migdałków podniebiennych o etiologiiStreptococcus pyogenes.Któż z nas lekarzy niemiał takiego pacjenta, który właśnie miałobjawy zakażenia gardła i zastanawialiśmysię, czy jest to infekcja wirusowa,czy bakteryjna?Najczęściej wirusowa z uwagi naepidemiologię tych zakażeń, ale część pacjentów,oczywiście szczególnie w małej grupie,w grupie małych pacjentów, będzie miałaetiologię bakteryjną.Wiemy też z lekcji mikrobiologiiczy z innych przedmiotów, że Streptococcuspyogenes jest w stu procentachwrażliwy na penicylinę.Skąd w takim razie tylepomysłów, aby leczyć czymś innym?Ponieważ tych wątpliwości w wielukrajach jest dużo, jaki antybiotyk jestskuteczniejszy w eradykacji pacioskowca zgardła?
Posłużę się wynikami metaanalizy opublikowanejjuż niedawno w Cochrane Library, gdzieporównano zastosowanie zarówno penicyliny zmakrolidami, jak i penicyliny z cefalosporynamipod kątem najczęstszych takich punktówkońcowych, które oceniamy w skuteczności leczenia.I co się okazało?Porównując makrolidy do pneumokoków niemamy aż tak dużej różnicy pomiędzyobiema grupami leków.To znaczy, że jest onjeden i drugi równie skuteczny wtych najczęstszych naszych punktach końcowych.To samo dotyczy cefalosporyn.W niektórych będzie bardziej faworyzowanacefalosporyna, w innych będzie bardziej faworyzowanapenicylina.Ale wynik ostateczny pokazuje nam,że oba te antybiotyki, obie tegrupy, zarówno cefalosporyny, jak imakrolidy, mają podobną skuteczność w eradykacjii zmniejszaniu objawów zapaleń gardłai migdałków, co oznacza, że słusznebędzie zastosowanie tego antybiotyku, którycharakteryzuje się o najmniejszym ryzyku działańniepożądanych, najwęższym spektrum, ponieważ działamywtedy na korzyść pacjenta, a naniekorzyść tylko tego konkretnego patogenu.
Cefalosporyny pierwszej generacji wybieramy wtedy,
kiedy mamy nawrót z powodu nieskutecznegoleczenia penicyliną.Ta nieskuteczność najczęściej niestety wynikaz nieprzestrzegania zasad leczenia przez pacjentów.Pacjenci szybko czują się lepiej,w związku z tym odstawiają sobiesami leczenie, co skutkuje ryzykiemszybszego nawrotu.
Makrolidy tylko w alergii natychmiastowejoraz klintamycynę w przypadku nawrotu ocałkowicie nieznanej przyczynie i jużkolejnym nawrocie.
Przypominam właśnie, dlaczego tak jest.Penicylina sto procent wrażliwości.Makrolidy wyjątkowo w roku 2023były często określane jako wysoko skutecznewobec Streptococcus pyogenes, ale poprzednielata pokazywały, że ten słupek byłzdecydowanie niższy, poniżej nawet proguosiemdziesięciu procent, więc być może tenwynik wcale by się niepowtórzył w następnych badaniach.
Nie zapominajmy też, że diagnostykaz streptokokowso-- pyogenesowego zapalenia gardła niejest taka prosta, jakby sięwydawała.Posługujemy się skalą Centora. Wybieramy pacjentów,których powinniśmy bądź możemy zastosować diagnostykęmikrobiologiczną, ale zapominamy, że częśćnaszych pacjentów, szczególnie właśnie tych pediatrycznych,jest nosicielem paciorkowca.Co to oznacza?Że w przypadku, kiedy prezentująoni objawy infekcji zajęciem gardła, majączęsto dodatni test antygenowy wkierunku Streptococcus pyogenes, a wynika tonie z choroby, a znosicielstwa.Decyzja o ewentualnym leczeniu bądźnie leczeniu jest wtedy niezwykle utrudnienia--utrudniona.Stąd niezwykle ważne jest, abyśmypamiętali o całości obrazu klinicznego, otym, jakie objawy zgłasza pacjent,bo zapalenie gardła o etiologii paciorkowcowejjest chorobą zlokalizowaną właśnie wgardle.W przypadku infekcji wirusowych mamyrównież inne objawy, jak to winfekcjach wirusowych czy dreszcze, czykatar, kaszel.Pamiętajmy katar i kaszel sąwyjątkowo niecharakterystyczne dla paciorkowcowego zapalenia gardła.
Niedawno pojawiły się oprócz naszychNPOA zaleceń leczenia zakażeń dróg oddechowych,zalecenia profesor Dzierżanowskiej.Wszyscy znamy tą książeczkę antybiotykoterapii,mamy ją na swoich biurkach najprawdopodobniej.I proszę zauważyć, że tutajzmieniło się trochę dawkowanie penicyliny.W poprzednich zaleceniach dopuszcza sięwysokie dawki u dzieci.Tutaj mamy możliwość zastosowania tychdawek niższych.Czy słusznie?Są badania, które potwierdzają, żezastosowanie penicyliny w mniejszych dawkach albow wyższych dawkach, ale wkrótszym czasie może być równie skuteczne.
Natomiast nie zmienia to faktu,że w przypadku leczenia paciorkowcowego zapaleniagardła dużym naszym wrogiem jesttak zwany compliance.Właśnie to, aby pacjent zostałdobrze poinformowany, czym grozi niewłaściwe stosowanieantybiotyku, zbyt krótkie pomijanie dawekczy na przykład stosowanie dwa razydziennie, czyli co osiem godzin,a nie co dwanaście.Dobre wytłumaczenie poprawia nam complianceu naszych pacjentów i być możeczas leczenia anginy paciorkowcowej dziękiwłaśnie takim badaniom skróci się dopięciu dni.Natomiast pamiętajmy o tym, że
wtedy będzie zupełnie inne dawkowanie, częstszeniż to, które teraz zalecamydwa razy na dobę.
Chciałabym trochę powiedzieć właśnie oczasie leczenia, bo zawsze jest pytaniei szeroka dyskusja w interneciejak długo, jak krótko leczyć wybranezakażenia dróg oddechowych i nietylko.
Bardzo wiele się zmieniło naprzestrzeni ostatnich lat.Mamy coraz więcej badań oraztrendów, które sugerują, że im krótszaterapia, tym będzie bardziej skuteczniejszadla pacjenta pod kątem zabicia bakteriii zmniejszenia działań niepożądanych.Mamy już możliwość leczenia krótszegopaciorkowcowego zapalenia gardła.Wiemy już, że u dziecimożna krócej leczyć infekcje płuc, czylizapalenia płuc.To nie jest już złotesiedem, dziesięć dni, ale zdecydowanie mamybadania, które popierają skrócenie czasutrwania terapii nawet do trzech, pięciudni w zależności od stanuklinicznego pacjenta.Dłuższe stosowanie antybiotyku nie poprawia,stanu pacjenta, a naraża nazwiększenie działań niepożądanych.
Skąd w ogóle się wzięłyte wszystkie określenia, że leczymy pięć,siedem dni?I proszę zauważyć, że zazwyczajleczymy nieparzyście.
Otóż jakbyśmy się doszperali whistorii medycyny, to czas leczenia antybiotykiemzostał już w jakiś sposóbustanowiony wiele, wiele lat temu, kiedyKonstantyn Wielki ustanowił siedmiodniowy tydzieńpracy.I co to oznacza?To oznacza, że od tamtejpory lekarze stosowali te siedem dnijako punkt odcięcia bądź pięćdni jako dni robocze i nawetpełna-- pewna sugestia jednego zbardziej znanych profesorów chorób zakaźnych, żegdybyśmy ewoluowali jak trójpalczaste leniwce,czy gdyby Konstantyn zarządził czterodniowy tydzień,lekarze leczyliby infekcje przez sześći osiem dni zamiast dziesięciu czyczternastu, czyli właśnie tej wielokrotnościpięciu czy siedmiu dni.
Jeżeli jeszcze bardziej głębiej sięgniemydo historii antybiotykoterapii, to okazuje się,że już pierwsze przypadki leczeniazapaleń płuc były terapią skróconą.Zapalenie płuc do wczesnych latdwutysięcznych leczono długo.Później dzięki badaniom skrócono dotrzech, pięciu dni terapii i sięgniętopo tą historię początkową.Czyli właściwie taki pierwszy casereport z lat czterdziestych, opublikowany nałamach JAMA'y, pokazywał, że pacjenciz pneumokokowym zapaleniem płuc już podwóch, trzech dniach stosowania penicylinyzdrowieli.Kolejne badanie kilka lat późniejpotwierdziło to spostrzeżenie, że krótka terapiapenicyliną jest wystarczająca i równieżzalecano dwu, trzydniową terapię.Aczkolwiek tutaj pojawiły się hasła,że należy tą terapię wydłużyć ito chyba było takim początkiemwydłużonej terapii antybiotykiem.Myśląc o tym, że sąto nawroty zakażenia pneumokokowego, ale przypatrującsię, analizując pacjentów, którzy byliwzięci pod uwagę w tej analizie,okazuje się, że dodatkowe dniwynikały z chęci uniknięcia nawrotu, alenowym patogenem, a nie tympatogenem, który był leczony wcześniej.
W związku z tym jużwiele lat temu, na początku antybiotykoterapii,ta krótkotrwała antybiotykoterapia była skuteczna.Teraz czas trwania antybiotyku powinniśmydostosować do tego, w jakim staniejest pacjent, jakie ma objawyi w jaki sposób reaguje naleczenie i czy mamy potwierdzonąwrażliwość patogenu na zastosowany antybiotyk.
Z tym stwierdzeniem shorter isbetter spotkacie się Państwo w wieluczasopismach.To zostało wręcz obrandowane stwierdzeniedotyczące antybiotykoterapii.Jeżeli sobie przypomnimy, że zawszenas uczono, że im dłużej podajemyantybiotyk, tym mniejsze ryzyko narastaniaantybiotykooporności stało się tak naprawdę mitem,którego tak naprawdę też niewiemy, skąd się wziął.Raczej ten pomysł opiera sięna miejskiej legendzie, bo na tenmoment nie mamy potwierdzonego stwierdzenia,że wydłużając terapię, zabijając wszystko, cojest w pacjencie, zmniejszamy ryzykoantybiotykooporności, wręcz zwiększamy to ryzyko.Pamiętajmy o tym- im dłużejstosujemy antybiotyk, tym dłużej selekcjonujemy tewielooporne szczepy i jest topo prostu szkodliwe dla pacjenta.
Jak wygląda w ogóle wPolsce sytuacja ze stosowaniem antybiotyków?Tutaj niestety nie wyglądamy najlepiej,jeżeli chodzi o czołówkę.Większość krajów europejskich stosuje jużzasadę AVARE, którą będę zaraz omawiała.My nadal stosujemy całkiem dużomakrolidów, a patrząc na to nastatystyki alergii, w związkuz beta-laktamami, to nie powinniśmy tychmakrolidów stosować tak dużo.Czołówka, czyli kraje skandynawskie jużod lat mają niezwykle małe niskiezużycie antybiotyków z uwagi napolitykę krajową, którą tam stosują odwielu lat.U nas w Polsce nadaltakiego narodowego planu ochrony antybiotyków niemamy.
Jednym z tych takich planów,który jest wzięty pod uwagę izresztą Polska podpisała w rezolucjiONZ oświadczenie, że będziemy dążyć dotego, aby w warunkach POZ,ale również w warunkach szpitalnych, stosowaćprzede wszystkim antybiotyki z takzwanej grupy access, grupy zielonej.Czyli więcej, im więcej tychantybiotyków będziemy stosować, tym lepiej.To oznacza, że powinniśmy dobićdo mniej więcej sześćdziesięciu pięciu procentstosowanych antybiotyków właśnie z tejgrupy zielonej.A grupą zieloną jest tagrupa, którą mamy określoną jako leczeniepierwszego lub drugiego rzutu, onajwęższym spektrum, o najmniejszym ryzyku działańniepożądanych.I to przede wszystkim sąantybiotyki właśnie z tej grupy.Ampicyliny, amoksycyliny, czyli tych, któresą o najwęższym spektrum, najbezpieczniejsze dlapacjenta.
Pamiętajmy, że im więcej używamy,tym szybciej przegrywamy z patogenem, któryniestety też ma olbrzymią chęćprzetrwania.W związku z tym dbajmyo to, co mamy i szanujmyantybiotyki.Dziękuję za uwagę.
Rozdziały wideo

Wprowadzenie i zasady doboru antybiotyku
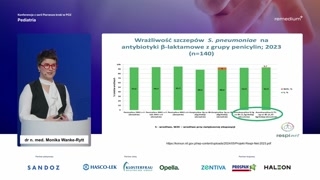
Oporność i wrażliwość pneumokoka
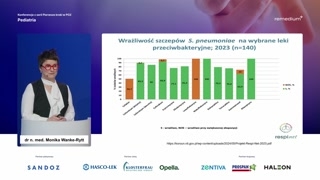
Wrażliwość cefalosporyn i makrolidów oraz ryzyka fluorochinolonów
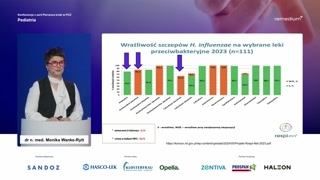
Haemophilus influenzae i leczenie beta-laktamami
Schemat terapii zakażeń dróg oddechowych i eradykacja S. pyogenes

Diagnostyka anginy paciorkowcowej i compliance