Wyszukaj w publikacjach
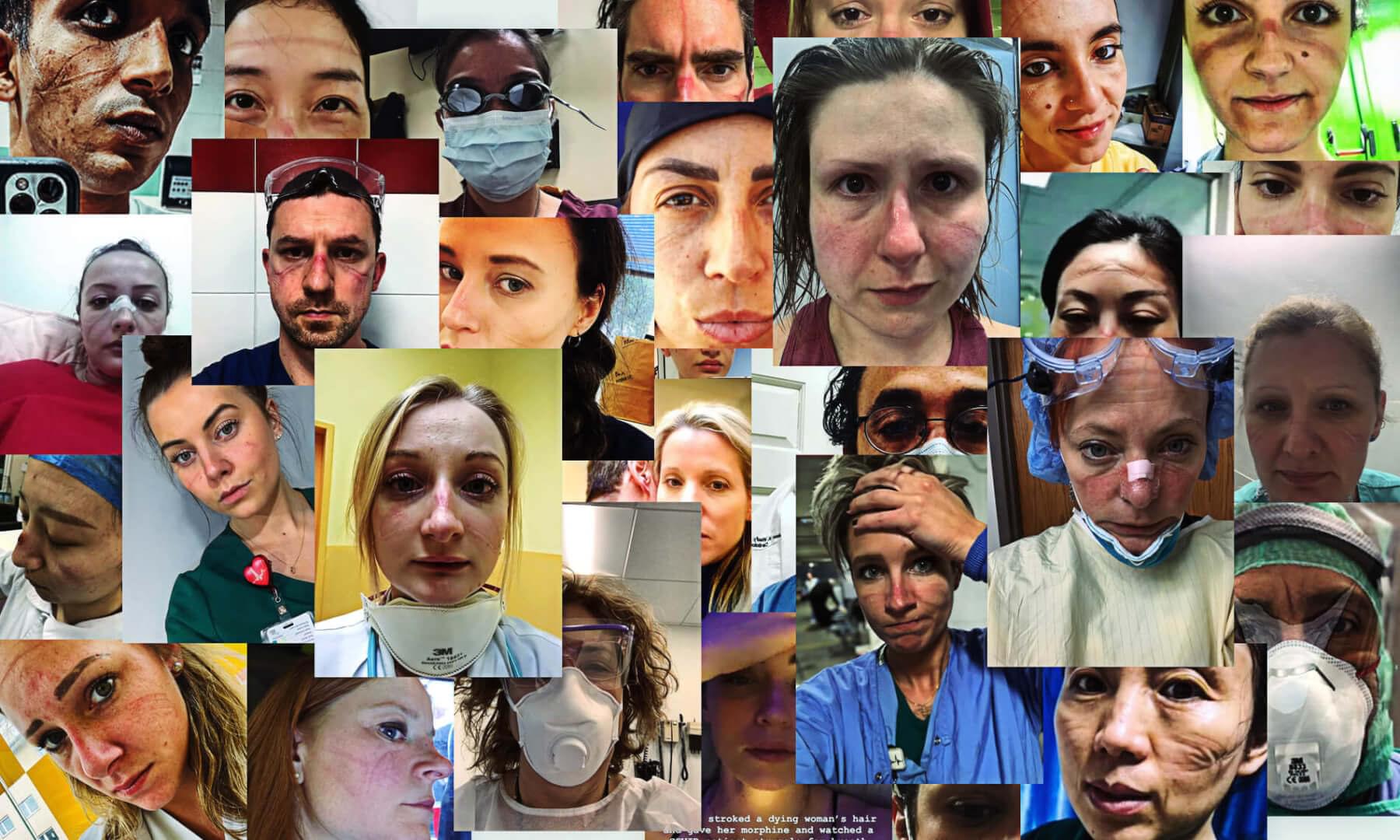
W ostatnich tygodniach w wielu miejscach na świecie gwałtownie rośnie różnica między dostępnością a zapotrzebowaniem na środki medyczne. Jak lokować je sprawiedliwie? Kogo należy podłączyć do respiratora w przypadku ich niewystarczającej liczby? Kto powinien zostać zaszczepiony w pierwszej kolejności?
Podwaliny pod system medycznego sortowania (fr. triage) położył Dominique-Jean Larrey, chirurg przy armii Napoleona Bonaparte. Choć niewielu z nas miało okazję znaleźć się na polu bitwy, wielu z nas na co dzień korzysta z triażu, który zarówno w SORze, jak i podczas pandemii COVID-19 pozostaje równie pomocny jak podczas wojen napoleońskich. Racjonowanie zasobów medycznych jest nieuniknione – zapotrzebowanie na opiekę medyczną jest nieustające, a zasoby medyczne ograniczone.
- We Włoszech, w obliczu niewystarczającej liczby respiratorów, lekarze zmuszeni byli decydować komu umożliwić, a komu odmówić podłączenia do urządzenia.
- W Daegu, mieście, które zanotowało najwięcej przypadków COVID-19 w Korei Południowej, z powodu niewystarczającej liczby łóżek szpitalnych, chorzy umierali w domach.
- W Stanach Zjednoczonych, w wyniku niewystarczającej liczby masek N95, opracowano wytyczne umożliwiające ponowne ich wykorzystanie. W Polsce, pomimo ogromnego zaangażowania społecznego, wciąż brakuje podstawowych środków ochrony osobistej. To tylko niektóre z przykładów ograniczenia dostępności zasobów medycznych.
- W obliczu kryzysu niektóre kraje, m.in. Włochy , Hiszpania, Wielka Brytania, Szwajcaria, podjęły próbę stworzenia wytycznych postępowania w takiej sytuacji.
- Również Światowa Organizacja Zdrowia opracowała etyczne podstawy mające na celu pomoc w przyznawaniu pierwszeństwa do środków medycznych. Opierają się one na czterech zasadach: równość, maksymalizacja korzyści, priorytetyzacja najbardziej zagrożonych oraz priorytetyzacja tych, którzy pomagają innym. Zależności między wspomnianymi zasadami są bardzo płynne i w dużej mierze zależą od stopnia ograniczenia zasobów. Jeśli zasoby są umiarkowanie ograniczone, alokacja respiratorów na zasadzie pierwszeństwa może być najbardziej uzasadniona, gdyż promuje równość. Przy większym ograniczeniu zasobów bardziej zasadne może okazać się promowanie osób najbardziej zagrożonych, z kolei przy znacznym ograniczeniu racjonalna wydaje się być maksymalizacja korzyści.
Na podstawie wspomnianych podstaw etycznych zespół naukowców na łamach The New England Journal of Medicine zaproponował zalecenia dotyczące priorytetyzacji podczas pandemii COVID-191:
- Maksymalizacja korzyści - działania mające na celu zarówno uratowanie jak największej liczby istnień ludzkich, jak i jak największej liczby lat życia. Wypośrodkowanie między dwoma podejściami jest trudne i zależy od wielu czynników, konieczne jest jednak ustanowienie jednej strategii i konsekwentne się jej trzymanie (np. CHEST Consensus Statement). Z powodu nagłości sytuacji i ograniczenia czasowego nie zaleca się szacowania oczekiwanej jakości życia oraz zyskanych lat życia skorygowanych o jakość.
- Priorytetyzacja pracowników ochrony zdrowia oraz uczestników badań klinicznych z racji podejmowanego ryzyka oraz roli w walce z epidemią. W myśl zasady „dobry ratownik to żywy ratownik”, wyłączenie z działania pracowników ochrony zdrowia stanowi ryzyko większej śmiertelności dla całego społeczeństwa. Priorytetyzacja może również stanowić dodatkową zachętę do uczestniczenia w badaniach klinicznych.
- Unikanie reguły pierwszeństwa, gdyż faworyzuje ona osoby mające łatwiejszy dostęp do placówek medycznych oraz sprzyja gromadzeniu się, co przy zaleceniu dystansowania społecznego jest szczególnie niekorzystne.
- Elastyczność, czyli dostosowywanie wytycznych do danej interwencji oraz pojawiających się doniesień naukowych. Uwzględniając na przykład wspomnianą maksymalizację zysków, uzasadnione może być ułatwienie osobom starszym dostępu do szczepionek (mają działanie prewencyjne), natomiast osobom młodszym - dostępu do respiratorów (mają działanie lecznicze). Pamiętajmy jednak, że w miarę zdobywania wiedzy na temat COVID-19 niektóre zalecenia naukowe mogą ulegać istotnym zmianom.
- Równość pacjentów. Niezależnie od jednostki chorobowej, brak środków medycznych dotyka wszystkich pacjentów, zatem dodatni wynik testu na obecność koronawirusa nie powinien być czynnikiem promującym szybszą interwencję medyczną.
W praktyce klinicznej trudno w równym stopniu uwzględnić każdy z wymienionych punktów. Jest to jedynie próba usystematyzowania działania podczas deficytu środków medycznych. Sprawiedliwa alokacja i priorytetyzacja wymaga wieloczynnikowego podejścia, zależnego od aktualnych zasobów i podejmowanej interwencji. Do tej pory pracownicy ochrony zdrowia w Polsce nie stawali przed takimi dylematami, warto jednak zastanowić się nad treścią ogólnokrajowych wytycznych etycznego postępowania w czasie epidemii na wypadek takiej potrzeby w przyszłości. Konieczne jest ich przejrzyste i jasne sformułowanie, by możliwie jak najbardziej odciążyć personel medyczny w podejmowaniu decyzji o kontynuowaniu lub zaprzestaniu leczenia ratującego życie z powodów niezwiązanych z sytuacją kliniczną danego pacjenta.
1 E.J. Emanuel, G. Persad et al., Fair Allocation of Scarce Medical Resources in the Time of Covid-19, N Engl J Med 2020, DOI: 10.1056/NEJMsb2005114