Wyszukaj w publikacjach

Proteinogram, czyli elektroforeza białek surowicy (ang. serum protein electrophoresis, SPE), to badanie umożliwiające analizę składu frakcyjnego białek osocza. Choć nie jest rutynowo wykonywane w podstawowej opiece zdrowotnej, jego interpretacja może stanowić istotny element diagnostyki różnicowej wielu chorób, w tym nowotworowych, autoimmunologicznych i zapalnych. Jak więc odczytać wynik proteinogramu?
Podstawy elektroforezy białek surowicy
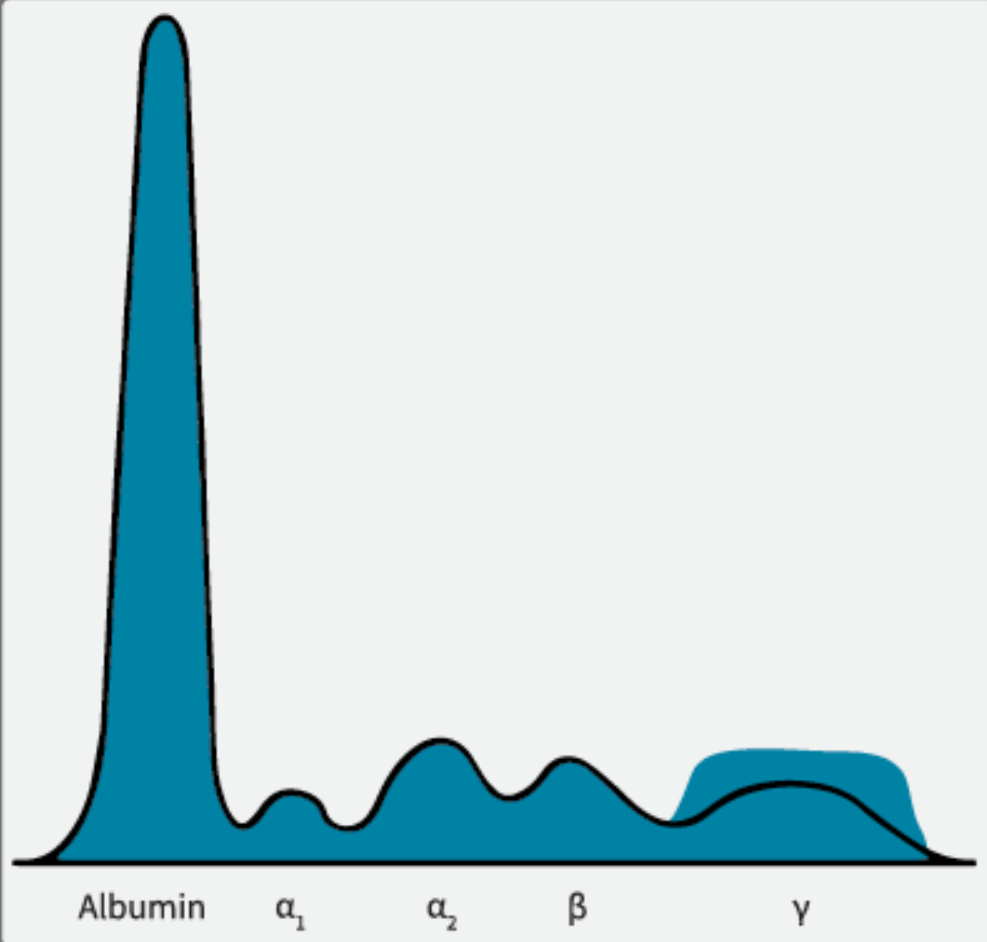
W badaniu elektroforetycznym białka osocza dzielone są na pięć głównych frakcji. Rozdział opiera się na właściwościach fizycznych poszczególnych białek, m.in. ładunku. Ich kolejność na wyniku typowego badania wynika z oddziaływania na nie elektrody dodatniej i ujemnej oraz migracji białek względem nich.
Wynik elektroforezy przedstawiany jest najczęściej w formie wykresu (krzywej elektroforetycznej) oraz wartości procentowych lub stężeń poszczególnych frakcji.
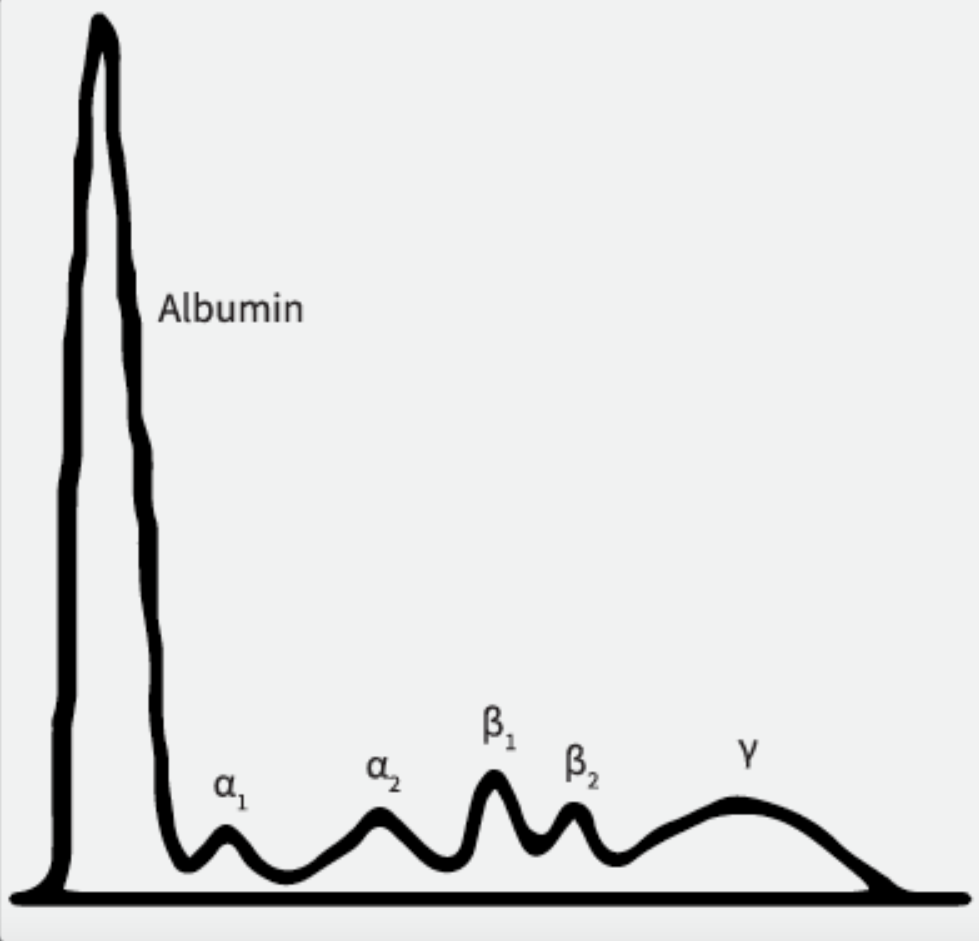
Na wykresie widnieją następujące grupy białek:
- albumina – główne białko osocza, odpowiada za utrzymanie ciśnienia onkotycznego i transport różnych substancji;
- α1-globuliny – α1-antytrypsyna, transkortyna, białko wiążące tyroksynę (TBG);
- α2-globuliny – haptoglobina, ceruloplazmina, α2-makroglobulina;
- β-globuliny – transferyna, β-lipoproteiny, w mniejszym stopniu immunoglobuliny IgA, IgM, IgG oraz białka dopełniacza;
- γ-globuliny – głównie immunoglobuliny.
Zmiany patologiczne i ich znaczenie kliniczne
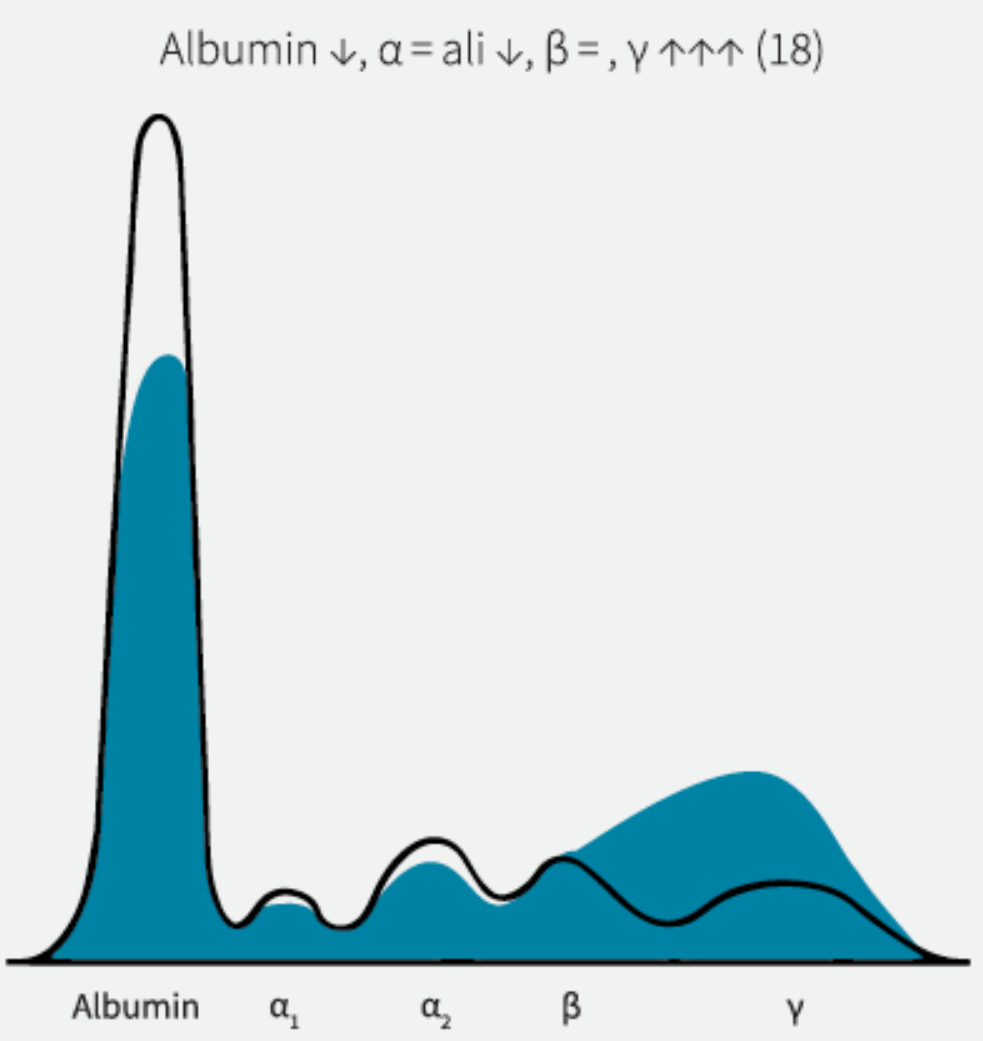
Hipoalbuminemia
Obniżenie stężenia albuminy może wskazywać na:
- choroby wątroby (marskość, zapalenie),
- zespoły nerczycowe i zwiększoną utratę białka z moczem,
- przewlekłe stany zapalne,
- niedożywienie, zwłaszcza u osób w podeszłym wieku.
Hipoalbuminemia jest przede wszystkim indykatorem stanów związanych z zaburzeniem syntezy bądź nadmierną utratą białka.
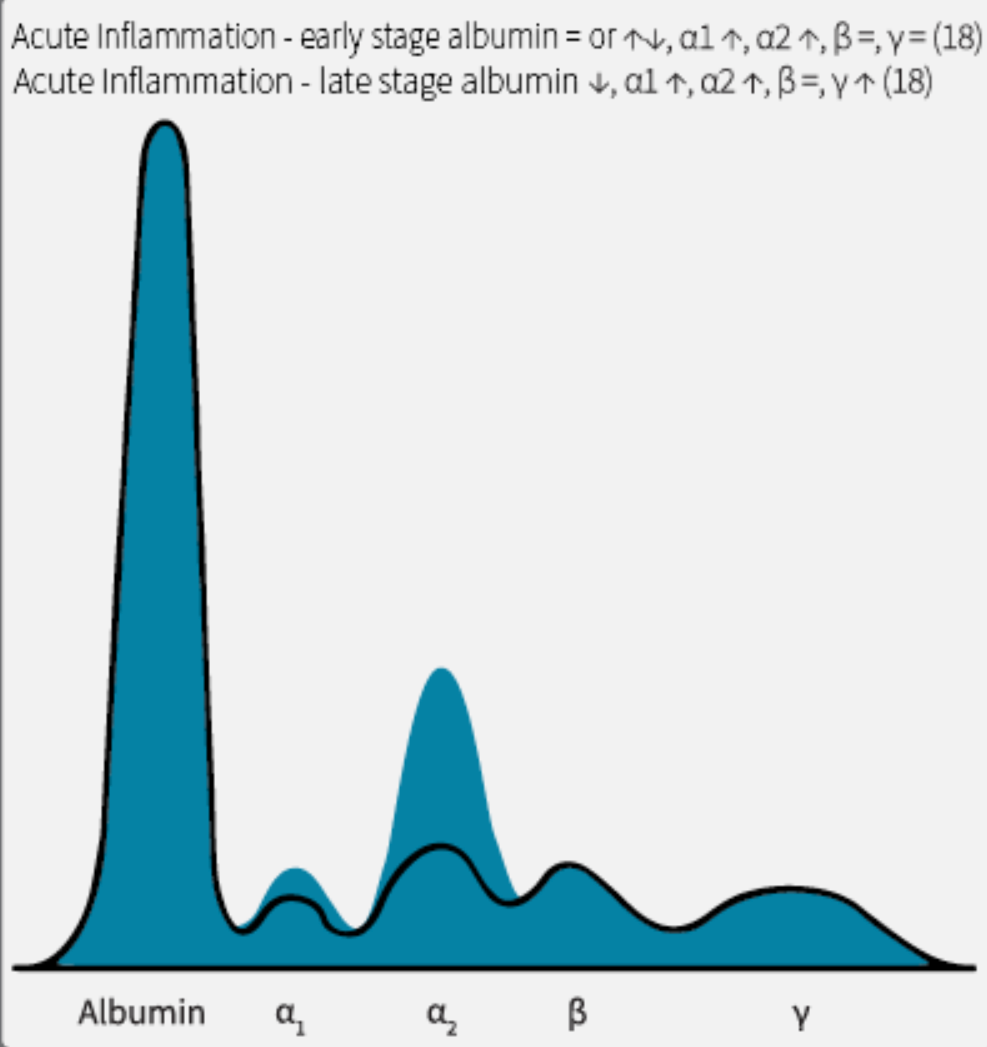
Wzrost frakcji α-globulin (α1, α2)
Podwyższenie frakcji α1 i α2 świadczy najczęściej o ostrym stanie zapalnym, który może towarzyszyć:
- infekcjom bakteryjnym,
- chorobom nowotworowym.
Wzrost frakcji β-globulin
Podwyższenie stężenia β-globulin można zaobserwować m.in.:
- przy niedoborze żelaza (ze względu na wzrost stężenia transferyny),
- w chorobach związanych ze stanem zapalnym (w tym w cukrzycy),
- w zespole Cushinga.
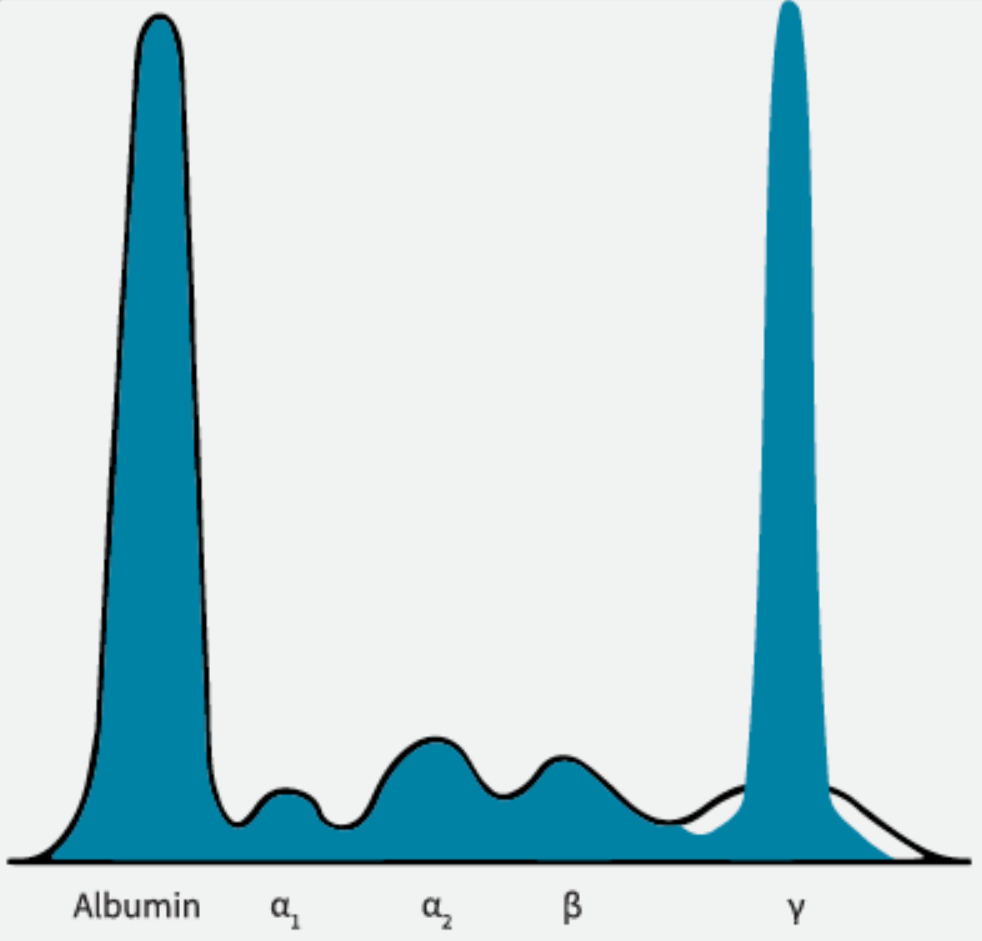
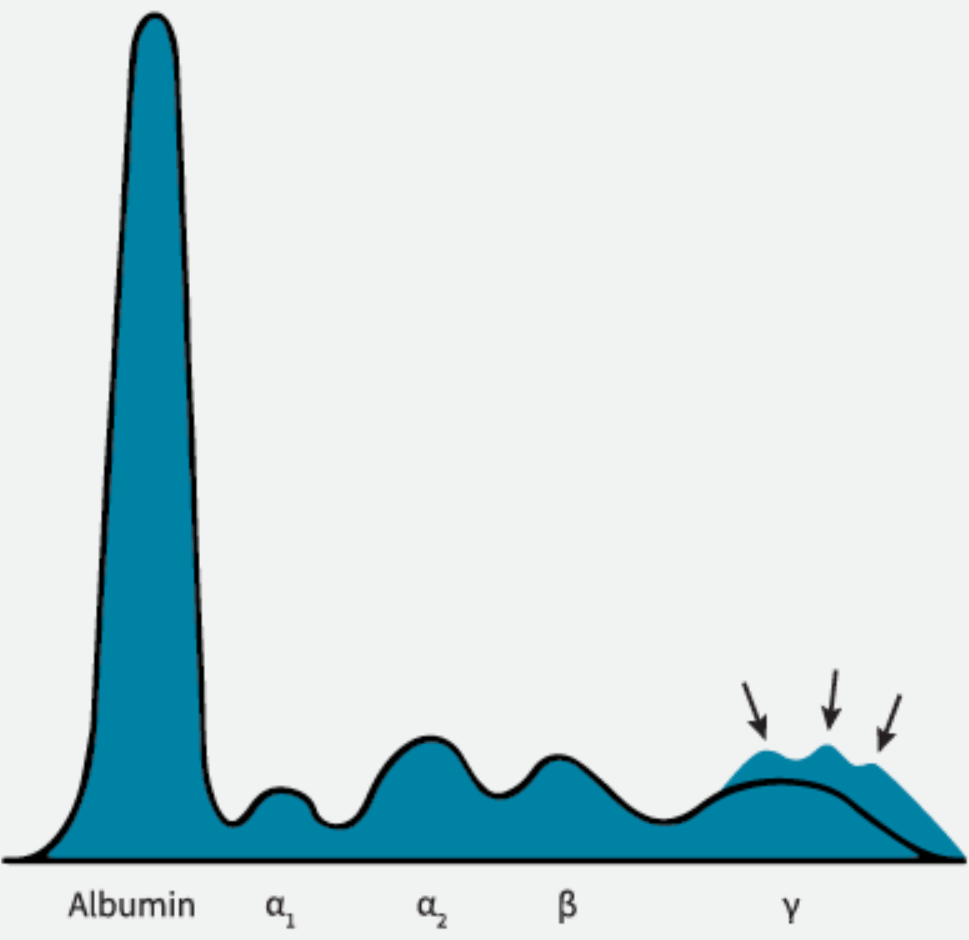
Hipergammaglobulinemia
Podwyższenie stężenia γ-globulin może być wynikiem:
- amyloidozy,
- chorób hematologicznych (np. białaczki, chłoniaki),
- szpiczaka plazmocytowego,
- chorób autoimmunologicznych (np. tocznia rumieniowatego układowego),
- innych chorób zapalnych.
Postępowanie w przypadku nieprawidłowego wyniku proteinogramu
Ocena kliniczna
Przy interpretacji proteinogramu zawsze należy uwzględniać:
- objawy kliniczne (np. bóle kostne, osłabienie, infekcje);
- podstawowe badania laboratoryjne (OB, CRP, morfologia krwi obwodowej, kreatynina), uzupełnione o inne oznaczenia, w zależności od podejrzewanej przyczyny, np. oznaczenie stężenia wapnia;
- wiek – wzrost poziomu frakcji γ-globulin występuje u części osób starszych i nie oznacza patologii;
- choroby przewlekłe pacjenta.
Dalsza diagnostyka w przypadku podejrzenia gammapatii monoklonalnej
Konieczne może być:
- wykonanie immunofiksacji (bardziej czuła metoda do wykrywania obecności białka M),
- oznaczenie wolnych łańcuchów lekkich (kappa/lambda).
Kiedy warto wykonać proteinogram?
Chociaż nie jest to badanie przesiewowe, proteinogram warto rozważyć u pacjentów z m.in.:
- podejrzeniem szpiczaka mnogiego lub innej choroby przebiegającej z zaburzeniem syntezy białek (zwracaj uwagę na cechy takie jak: patologiczne złamania, niedokrwistość, niewydolność nerek, hiperkalcemia),
- utrzymującym się wysokim OB niejasnego pochodzenia,
- niewyjaśnioną hiperkalcemią o możliwym charakterze nowotworowym,
- neuropatią o nieznanej przyczynie,
- nawracającymi infekcjami.
Podsumowanie
Elektroforeza białek surowicy (SPE) to proste, nieinwazyjne badanie, które jest kluczowe w diagnostyce i monitorowaniu gammapatii monoklonalnych, takich jak szpiczak plazmocytowy, MGUS czy makroglobulinemia Waldenströma. Umożliwia również wykrycie hiper- i hipogammaglobulinemii, przekładając się na ukierunkowania procesu diagnostycznego. W efekcie znajduje zastosowanie m.in. w hematologii, immunologii i praktyce internistycznej.
Źródła
- Gajewski, P. (2024). Interna Szczeklika 2024/2025. Medycyna Praktyczna.
- O'Connell, T. X., Horita, T. J., & Kasravi, B. (2005). Understanding and interpreting serum protein electrophoresis. American family physician, 71(1), 105–112.
- Vavricka, S. R., Burri, E., Beglinger, C., Degen, L., & Manz, M. (2009). Serum protein electrophoresis: an underused but very useful test. Digestion, 79(4), 203–210. https://doi.org/10.1159/000212077