Wyszukaj w publikacjach
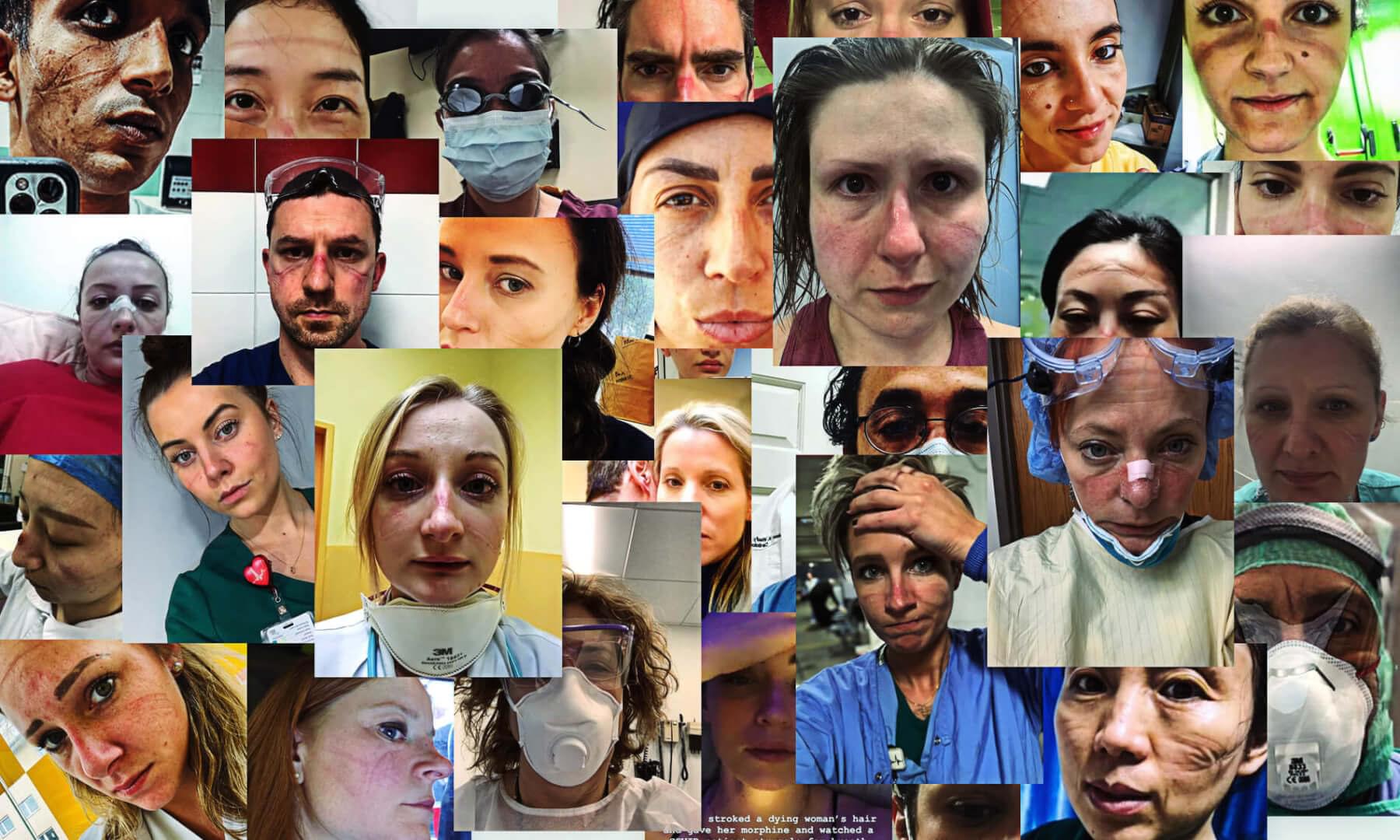
O walce z koronawirusem opowiadają pracownicy ochrony zdrowia
pracownicy ochrony zdrowia

Profesor medycyny, lekarze rezydenci, lekarze stażyści, pielęgniarz – to medycy, którzy walczą na froncie z koronawirusem, a z którymi udało mi się przeprowadzić wywiad. Jak wygląda obecnie ich praca w szpitalach? O czym rozmawia ze sobą personel medyczny? Jakie emocje towarzyszą pracownikom ochrony zdrowia? Serdecznie zapraszam do lektury wyjątkowego wywiadu, w którym te same pytania zadałem swoim rozmówcom.

Prof. dr hab. med. Krzysztof J. Filipiak – kardiolog, internista, hipertensjolog, farmakolog kliniczny – profesor w I Katedrze i Klinice Kardiologii WUM, Centralny Szpital Kliniczny UCK WUM.
- Dzień dobry Panie Profesorze! Jak wygląda Pańska praca w dobie epidemii koronawirusa?
Dzień dobry! W szpitalach niejednoimiennych – jeżeli to było możliwe – w większości przypadków podzielono zespoły na pół. W ten sposób rotują one co tydzień. To bardzo dobre rozwiązanie, gdyż zapewnia ono (w razie zakażenia i konieczności kwarantanny całego zespołu) możliwość przejęcia obowiązków przez drugi zespół. Wszystko po to, by nie zawieszać funkcjonowania Kliniki czy Oddziału. Praca jest zatem trudna, w pomniejszonym składzie.
- Co tak naprawdę dzieje się na tym froncie walki?
W klinikach kardiologii w całym kraju obserwujemy niepokojące zjawisko zmniejszenia się liczby zawałów serca – prawdopodobnie wiele osób po prostu nie zgłasza się do szpitali z bólem w klatce piersiowej – najpewniej chorzy nie wzywają pogotowia ratunkowego. Umierają w domu lub pojawią się za kilka tygodni lub miesięcy z ciężką, pozawałową niewydolnością serca. Warto wspomnieć, że to problem w całej Europie. COVID-19 paraliżuje systemy ochrony zdrowia – utrudnia normalną pracę lekarską. Obawiamy się, że skutkować to będzie wzrostem śmiertelności z powody głównych przyczyn zgonów – zawałów serca, udarów mózgu, niewydolności serca czy chorób nowotworowych. Szacuję, że więcej osób umrze dodatkowo z tych przyczyn niż z powodu zakażenia COVID-19.
- Domyślam się, że w pracy panują różne emocje.
Emocji jest dużo, różnej barwy – w wymiarze szpitalnym, uczelnianym, rodzinnym, ale i krajowym. Rozmawiamy 17 kwietnia – dzień po tym, jak większość sejmowa – łącznie z ministrem zdrowia – zagłosowała przeciwko profilaktycznym testowaniu pracowników ochrony zdrowia w kierunku zakażenia koronawirusem. Zrobiono to w kraju, w którym wykonuje się prawie najmniej testów na milion mieszkańców w Europie, w którym jedna trzecia zakażeń wynika z kontaktu z placówkami zdrowia lub domami pomocy społecznej. W dodatku jeszcze w sytuacji permanentnie niedofinansowanej ochrony zdrowia. Ci sami rządzący – w związku z epidemią – przyznają dodatkowe wynagrodzenie policjantom i listonoszom, a medykom – proponują oklaski. Narodowy koncern paliwowy proponuje zniżki na benzynę dla ochotników wojsk obrony terytorialnej. Lekarzom i pielęgniarkom – nakazy pracy i groźby ze strony Ministra Ziobry. Jednocześnie ignoruje się głosy lekarzy i medycznych autorytetów co do niebezpieczeństwa przeprowadzania wyborów prezydenckich, nawet korespondencyjnych, w szczycie epidemii. No i wypowiedzi – wiceministra zdrowia, rzecznika ministerstwa – odsyłam Państwa do stanowisk i apeli Naczelnej Izby Lekarskiej jak i Okręgowej Izby Lekarskiej w Warszawie w tej sprawie. Kuriozalne polecenia o zakazie wypowiadania się konsultantów i lekarzy – to następna rzecz, którą zapamiętamy z tej epidemii. Proszę sobie samemu odpowiedzieć, jakie emocje dominują w takim razie wśród pracowników ochrony zdrowia...
- Jak wygląda obecnie Pana Profesora życie pozaszpitalne?
Paradoksalnie, jeszcze więcej jest w tej chwili popołudniowych i wieczornych aktywności dydaktycznych. Webinaria, telekonferencje, live’y, streaming on-line – one zdominowały nasze życie. Staram się być bardzo aktywny w tym zakresie, a cykl szkoleń-debat „COVID-19”, które prowadzimy z prof. Krzysztofem Narkiewiczem i prof. Tomaszem Dzieciątkowskim, przyciągają tysiące lekarzy na TVMED. Zapraszam też na swoje konto instagramowe profkrzysztofjfilipiak, jak i konto profesjonalne na Facebooku Profesor Krzysztof J. Filipiak - łącznie, społeczność ponad 15 000 osób na bieżąco może śledzić moje aktywności, o które Pan pyta. Wbrew pozorom myślę, że to zostanie z nami po epidemii – aktywność dydaktyczna i promowanie rzetelnej wiedzy medycznej w mediach społecznościowych.

Lek. Kamil Mytkowski – Lekarz rezydent w trakcie specjalizacji z chorób wewnętrznych (2 rok specjalizacji); szpital powiatowy, I stopień referencyjności
- Cześć! Jak wygląda Twoja praca w dobie epidemii koronawirusa?
Ilościowo pracy jest znacznie mniej – ograniczyłem liczbę miejsc, w których pracowałem przed początkiem epidemii jeszcze zanim pojawiły się oficjalne „prośby” z Ministerstwa Zdrowia. Zrezygnowałem z pracy w NiŚPL – pozostała mi tylko praca w Oddziale (w tym dyżury 24h) oraz kilkanaście godzin w Poradni POZ w skali miesiąca. Pracuje się inaczej, gdyż profilaktyka oraz wizyty kontrolne właściwie nie istnieją. Atmosfera udzielania porad w POZ uległa poprawie. Opieka nad chorym w Oddziale oraz kontakt z rodzinami pacjentów również się zmienił – w mojej ocenie na lepszy, z bardziej realnymi oczekiwaniami względem rezultatów oraz dalszych celów opieki ambulatoryjnej.
- Co tak naprawdę dzieje się na tym froncie walki?
Pracuję w szpitalu niezakaźnym - szpital powiatowy, I stopień referencyjności. W trakcie dyżurów odpowiadam za opiekę nad pacjentami hospitalizowanymi w obrębie mojego Oddziału. Konsultuję także pacjentów z innych Oddziałów oraz otrzymuję pod opiekę pacjentów ze skierowania do Izby Przyjęć (w tym ludzie z ulicy bez skierowania, skierowania z POZ/NPL, ZRM – tak, mój szpital nie posiada oddzielnego Lekarza IP/SORu, więc stany nagłe to chleb powszedni w trakcie dyżuru). Dla mnie front przebiega w głównych drzwiach szpitala, ale i tak zdaję sobie sprawę, że mój szpital stanowi jedynie siły pomocnicze. Główny ciężar walki biorą na siebie załogi ZRM oraz szpitale jednoimienne. Moje obowiązki w trakcie pracy się zwiększyły o jeden dodatkowy punkt poza prowadzeniem diagnostyki, leczenia i opieki nad chorymi. Chodzi o weryfikowanie przyczyn, z powodu których pacjenci są kierowani do Oddział lub zgłaszają się do szpitala w poszukiwaniu pomocy. Przepuszczenie pacjenta dodatniego w kierunku koronawirusa w fazie, gdy jest zakaźny, spowoduje zamknięcie części lub całego szpitala oraz kwarantannę pracowników i pacjentów. W ten sposób nastąpi ograniczenie dostępności opieki stacjonarnej dla okolicznych mieszkańców. Dlatego głównym celem jest „wyłapanie” pacjentów spełniających kryteria podejrzenia COVID-19 (zmieniające się wraz z sytuacją epidemiologiczną). Umożliwia to: pomiar temperatury na wejściu do szpitala, ankieta zawierająca pytania o objawy podmiotowe, kontakt z podejrzanymi jak i dodatnimi w kierunku SARS-COV-2 czy kontakty z rodziną wracającą z zagranicy. W przypadku osób niespełniających kryteriów, ale budzących wątpliwości, mam możliwość diagnostyki i leczenia takich przypadków w obrębie sal obserwacyjno-zakaźnych z odroczeniem przyjęcia takiego chorego do czasu wykonania weryfikacji. Do dyspozycji mam możliwość szybkich testów na obecności IgM, IgG w kierunku SARS-CoV-2, oznaczeń parametrów zapalnych we krwi, wykonania HRCT z IP w poszukiwaniu cech śródmiąższowego zapalenia płuc czy wykonania wymazu i wysłania próbki na badanie PCR do laboratorium zewnętrznego – co zwykle jest ostatecznością i „skazuje” chorego i część personelu personelu na pozostawienie w stanie zawieszenia do czasu wyniku (zwykle 12-24h). Część obserwacyjno-zakaźna umożliwia wstępne leczenie pacjenta do czasu otrzymania wyniku. Oczywiście, nie wszyscy pacjenci przyjmowani do IP czekają na wykluczenie w obszarze obserwacyjno-zakaźnym, ponieważ w przypadkach nie budzących wątpliwości trafiają po wizycie w IP bezpośrednio do Oddziału.
- Domyślam się, że w pracy panują różne emocje.
To przede wszystkim strach, który bierze się z braku pewności, że pacjent którym się opiekujesz nie przenosi SARS-CoV-2. Każdy z pracowników oczami wyobraźni widzi, jak sam poddaje się zakażeniu i sam staje się nosicielem, a potem wraca do domu i przenosi wirusa na rodzinę. Obawy o swoje życie i zdrowie osób najbliższych powodują, że część osób rezygnuje z pracy czy po prostu ogranicza liczbę godzin pracy. Znam osoby, które „uciekają” w ZUS eZLA – często nie obawiają się o siebie, ale nie chcą stać się przyczyną pogorszenia stanu zdrowia lub co gorsze utraty życia osób najbliższych – rodziców lub dziadków, którzy ze względu na wiek czychoroby przewlekłe są w grupie ciężkiego przebiegu COVID-19.
Temat COVID-19 otacza nas z każdej strony. Rozmowy o innych sprawach stanowią jedynie przerwę na zebranie kolejnych informacji, które zalewają nas z każdej strony: w trakcie przeglądania wiadomości przy śniadaniu, z radia w trakcie jazdy do pracy czy w trakcie odpraw. Nie sposób odciąć się od kolejnych nowych czy powtarzających się informacji, które niestety potęgują strach i niepewność względem kolejnych dni. Jednym z głównych wątków pojawiających się w rozmowach jest temat przymusowych skierowań do pracy personelu medycznego w warunkach niespełniających minimum zabezpieczenia. W większości słyszę od współpracowników, że oni nie boją się pracy – mogą pracować z pacjentami dodatnimi, ale w pełnym zabezpieczeniu, z zakwaterowaniem w placówkach z planem postępowania. Odnoszę się do opisywanych w mediach sytuacji gdzie Oddziały czy DPSy były zamykane w formie kwarantanny z pacjentami i personelem w środku – bez zapewnienia środków ochrony osobistej.
- Jak wygląda obecnie Twoje życie pozaszpitalne?
Jest w trybie „stand-by”. Wracam do domu, żeby naładować „baterie” czy przygotować posiłki. Poświęcam więcej czasu na doszkalanie się zarówno pod względem przeglądu napływających informacji na temat leczenia COVID-19, jak i na naukę materiału do specjalizacji. Krótko mówiąc, czas „pozaszpitalny” poświęcam na przygotowanie do czasu „szpitalnego”.
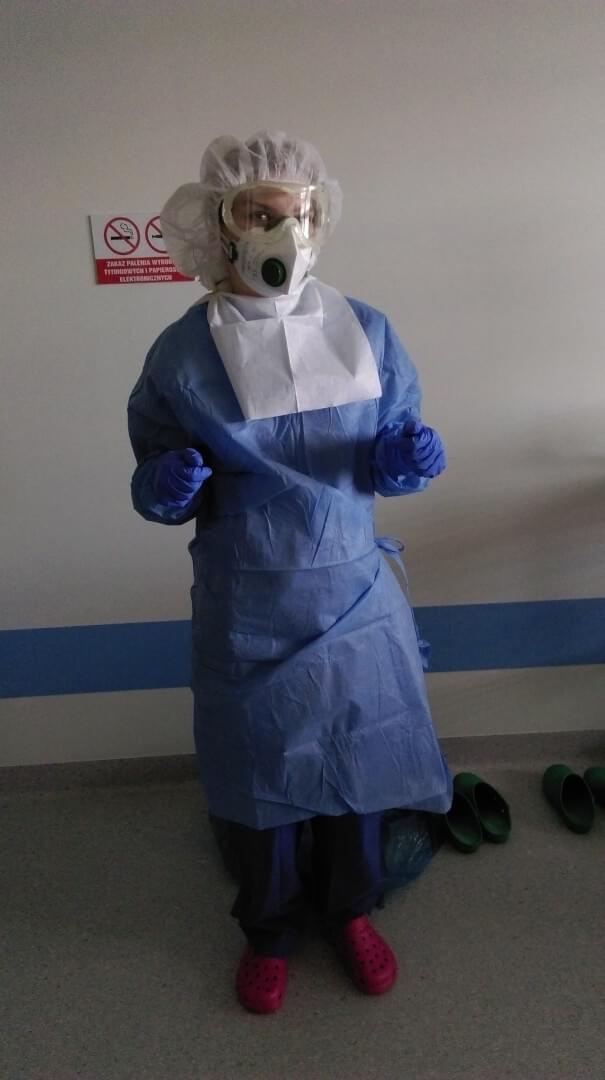
Lek. Patrycja Koźlak - lekarz w trakcie specjalizacji z chorób wewnętrznych
- Cześć! Jak wygląda Twoja praca w dobie epidemii koronawirusa?
Pracuję w zespole trzyosobowym tj. specjalista + dwóch lekarzy rezydentów. Nasz Oddział ma dwa skrzydła – jedno zostało przekształcone na „strefę skażoną” gdzie leżą pacjenci, a drugie jest strefą czystą i tam odpoczywamy czy pracujemy przy komputerze. Pomiędzy skrzydłami mamy śluzy. W moim teamie zmieniamy się co 4 godziny, tak – żeby się nie przeforsować. Zbyt długo w stroju, goglach czy przyłbicy nie da się wytrzymać, bo zaczyna wszystko uwierać i jest duszno. Na Oddziale mamy 25 pacjentów – zawsze na stronie z chorymi jest jeden lekarz i 2 pielęgniarki. Pracujemy w trybie 8.00-15.00, następnego dnia dyżur 24h, rano zejście z dyżuru i następnego dnia znów 8.00-15.00.
- Co tak naprawdę dzieje się na tym froncie walki?
Ogólnie nie jest najgorzej, gdyż mój Oddział jest dobrze zorganizowany. Praca jest stresująca, bo niestety pacjent, który jest stabilny i wydolny – za chwilę może zdesaturować i wymagać co najmniej tlenoterapii. Z tego względu kilka razy dziennie mierzymy wszystkim saturację i temperaturę. Ponadto każdy chory ma zrobiony RTG klatki piersiowej. Kolejnym utrudnieniem jest kwestia środków ochrony i pracy z pacjentem zakażonym. Każdy z nas musi bardzo uważać, żeby się nie zakazić, a przede wszystkim rozebrać się z tych środków ochrony, nie zakażając siebie i wszystkiego dookoła. Po pozostawieniu rzeczy w śluzie, każdy idzie pod prysznic. To ważne, bo jeśli nie bylibyśmy uważni, to moglibyśmy zakazić strefę czystą, tworząc ognisko i narażając wszystkich pracowników na zarażenie.
- Domyślam się, że w pracy panują różne emocje.
Najczęściej rozmawiamy o pacjentach. Omawiamy ich kilka razy dziennie, bo - tak jak mówiłam – ich stan jest bardzo często dynamiczny. Jeśli chodzi o sytuację w Polsce to, najdelikatniej mówiąc, jesteśmy wkurzeni. Nikt z nas nie miał zrobionego wymazu w kierunku COVID19, mało tego dowiadujemy się od chorych, że ich bliscy, osoby z kontaktu, również nie mieli pobranych wymazów. Wiemy więc, że zakażonych jest dużo więcej, niż podają statystyki. Poza tym żaden z nas nie widział bliskich od co najmniej miesiąca i nie zapowiada się, żebyśmy mieli ich szybko zobaczyć. Kolejna kwestia to środki ochrony osobistej. Nie wiemy, na jak długo nam starczą, a już teraz wiele z tych środków pochodzi z tzw. darów. Tata naszej oddziałowej robi przyłbice, rodziny pacjentów przynoszą rękawiczki.
- Jak wygląda obecnie Twoje życie pozaszpitalne?
Ja – mimo zagrożenia – zdecydowałam się zostać w mieszkaniu z mężem, natomiast oboje izolujemy się od reszty rodziny i poza pracą nie wychodzę z domu. Kilku z moich kolegów zdecydowało się na mieszkanie w akademiku, co jest bardzo rozsądne, ale nie wyobrażam sobie, jak muszą być samotni. Praca jest obciążająca nie tylko fizycznie, ale przede wszystkim psychicznie. Strach przed zarażeniem i przeniesieniem wirusa na współpracowników czy do domu towarzyszy pewnie wszystkim. Dla mnie bolesne są kontakty z rodzinami. Mamy wielu Pacjentów starszych i schorowanych w bardzo ciężkim stanie i tacy nie mogą nawet się pożegnać z bliskimi. Rodzina nie może przyjść i potrzymać za rękę. To wszystko odbywa się przez nas: synowie czy córki proszą o przekazanie, że tęsknią, że kochają. W ostatnim tygodniu rodzina przyniosła list dla swojej babci, która jest w ciężkim stanie. Staramy się nawet połączyć chorych z ich rodzinami przez komunikator z kamerką z naszego oddziałowego laptopa i to jest świetna sprawa, bo mogą się w końcu zobaczyć i porozmawiać. Szczególnie Ci starsi, którzy nie mają telefonów lub nie umieją się nimi posłużyć.
Wracając do życia pozaszpitalnego to ja mam akurat dobrze, bo mój mąż pracuje zdalnie z domu i bardzo mnie wspiera, kiedy przychodzę ze szpitala. Codziennie też rozmawiam z rodziną przez telefon. Pracuję z fantastycznymi ludźmi, bardzo oddanymi pracy. Wszystko to bardzo pomaga w zachowaniu zdrowia psychicznego. Choć nie powiem – niestety nie sypiam zbyt dobrze i nawet jak jestem w domu, to tak jakbym wciąż była w pracy.

Lek. Agnieszka Płachta – lekarz stażysta, CSK MSWiA
- Cześć! Jak wygląda Twoja praca w dobie epidemii koronawirusa?
Jestem lekarzem stażystą w CSK MSWiA. Swoją pracę rozpoczęłam w październiku, natomiast od około miesiąca trudno jest mówić w moim przypadku o normalnym przebiegu stażu. Od 17 marca – decyzją wojewody – szpital został przeprofilowany na jednoimienny Szpital Zakaźny. Administracja i wszyscy pracownicy CSK MSWiA stanęli przed problemem reorganizacji pracy szpitala oraz koniecznością przeszkolenia personelu medycznego na potrzeby pracy w nowych warunkach. W tym celu powołano zespół odpowiedzialny za opracowanie schematów pracy, właściwego używania środków ochrony indywidualnej (ŚOI) i przekazania tych informacji pracownikom. Wspólnie z innymi lekarzami zaangażowałam się w te działania. Przez ponad dwa tygodnie prowadziliśmy szkolenia dla pracowników naszego szpitala. W czasie szkoleń dotyczących zakładania i zdejmowania środków ochrony osobistej pojawił się problem konieczności adaptowania procedur na potrzeby poszczególnych oddziałów/ zakładów. Razem z kolegą ze stażu przeprowadzaliśmy wizje lokalne. Spotykaliśmy się w tym celu na oddziałach z pielęgniarkami oddziałowymi, gdzie razem z pracownikami zastanawialiśmy się nad wyznaczeniem odpowiednich stref śluz w warunkach lokalowych, jakimi dysponował oddział.
- Co tak naprawdę dzieje się na tym froncie walki?
Trudno o uniwersalną odpowiedź, ponieważ każdy oddział rządzi się swoimi prawami i inną specyfiką pracy. W moim szpitalu stażyści powoli przechodzą od zadań administracyjnych i organizacyjnych do pracy w warunkach oddziałów. Obecnie pracuję w SORze, gdzie tworzymy raport analizujący historie chorób wszystkich pacjentów, którzy zostali przyjęci do naszego Szpitala od 17 marca. Chcemy wyciągać wnioski na bieżąco, uczyć się i korygować sposób postępowania.
- Domyślam się, że w pracy panują różne emocje.
Emocje były różne – pewnie jak wszędzie, ale warto wspomnieć, że się też dynamicznie zmieniają. Podczas przeprowadzania szkoleń spotkałam się z pełnym spektrum reakcji na stres. Muszę przyznać, że dodatkowym celem szkoleń było uspokojenie personelu, który wykazywał wyraźną obawę o własne bezpieczeństwo podczas pracy z pacjentami zakażonymi SARS-CoV-2. W celu zminimalizowania wątpliwości, wszelkie procedury opracowaliśmy w prosty sposób z uwzględnieniem infrastruktury oddziałów, aby ułatwić personelowi ich wdrażanie. Po miesiącu pracy w warunkach szpitala jednoimiennego mam wrażenie, że większość z nas się przyzwyczaiła. W moim odczuciu pozwoliło to też na nawiązanie bliższych relacji pomiędzy pracownikami, zjednoczenie się w obliczu kryzysu. Jednocześnie często słyszę rozmowy, że nie wrócimy już do pracy w tym samym szpitalu. Zmiany i nowe przyzwyczajenia wejdą nam w krew, oby to była zmiana na dobre!
- Jak wygląda obecnie Twoje życie pozaszpitalne?
Chyba tak jak większości z nas – medyków. Staram się przynajmniej kilka razy w tygodniu ćwiczyć z trenerami fitness online, dbam w ten sposób również o swoją kondycję fizyczną i psychiczną. Dużo czasu poświęcam na pielęgnowanie relacji z rodziną i znajomymi, żeby mimo wszystko być w kontakcie, często na czatach video. I czekam!

lek. Carlo Bieńkowski – lekarz stażysta, doktorant na Warszawskim Uniwersytecie Medycznym
- Cześć! Jak wygląda Twoja praca w dobie epidemii koronawirusa?
Aktualnie pracuję w Szpitalu Powiatowym w Mińsku Mazowieckim na Oddziale Chorób Wewnętrznych – nie jest to szpital jednoimienny. Dziś szokujące jest to, że cała Polska leczy tylko jedną chorobę COVID-19, a zapominamy o tym, że takie schorzenia jak niewydolność serca, POChP, cukrzyca czy dyslipidemie wciąż występują i pacjentów z tymi chorobami wcale nie ubywa. Aktualnie wstrzymane są wszystkie przyjęcia planowe, zajmujemy się jedynie najcięższymi przypadkami. Dodatkowo, dobrowolnie prowadzę szkolenia dla personelu medycznego na temat COVID-19. Nakłoniło mnie do tego pytanie jednej z pań pielęgniarek do mnie – mianowicie czy nosicielem SARS-CoV-2 jest się już do końca życia. Sam personel medyczny nie zawsze wie, z jakich źródeł korzystać, aby uzyskać rzetelną wiedzę. W kontekście epidemii, to 20% personelu mojego szpitala jest aktualnie na zwolnieniach, więc naturalnie, jako stażyści, jesteśmy wrzuceni na głęboką wodę, gdyż musimy uzupełniać braki kadrowe. Dodatkowo mamy znaczny deficyt środków ochrony osobistej, dlatego jestem w stałym kontakcie z Samorządem Studentów WUM, który organizuje zbiórki dla szpitali. Dzięki nim mam przyłbice i maseczki. Tak więc moja praca nie ogranicza się aktualnie jedynie do leczenia pacjentów.
- Co tak naprawdę dzieje się na tym froncie walki?
Tak naprawdę to staramy się łatać dziurawy system. Chaos i dezinformacja to jedyne określenia, jakie przychodzą mi na myśl w kontekście wspomnianego frontu walki. Władze szpitali powinny skupiać się przede wszystkim i w pierwszej kolejności na bezpieczeństwie pacjentów i personelu medycznego. Warto zaznaczyć, że to nie dyrekcja szpitala czy inni decydenci narażają bezpośrednio swoje życie i zdrowie, tylko my: lekarze stażyści, rezydenci, lekarze specjaliści, pielęgniarki, czy ratownicy medyczni. Dlatego mimo braku odpowiedniego przeszkolenia odnośnie do procedur zakładania i zdejmowania środków ochrony osobistej – ja skorzystałem z możliwości, które zapewnia Klinika Anestezjologii ze Szpitala na Banacha – oferuje ona bezpłatne szkolenia z USG płuc, mające usprawnić diagnostykę w kierunku COVID-19. Głowicę USG można przyłożyć do pacjenta i przeanalizować obraz dużo szybciej niż się oczekuje na wynik RT-PCR. Obraz co prawda jest charakterystyczny w ogóle dla chorób śródmiąższowych płuc, to jednak zawsze jakaś dodatkowa poszlaka, która może okazać się przydatna. Przypadkowo, jak się stawiłem, udało mi się skorzystać także ze szkolenia prowadzonego w sali obok z zakładania, korzystania i zdejmowania środków ochrony osobistej stosowanych do opieki nad pacjentami chorującymi na COVID-19 (wbrew pozorom, należy je bardzo dokładnie zakładać, sprawdzić szczelność i bardzo delikatnie zdejmować, tak aby ograniczyć ryzyko kontaminacji do minimum). Po założeniu całego stroju ćwiczyliśmy scenariusz z trenażerami wysokiej wierności w Centrum Symulacji Medycznych WUM, które prowadzone było przez pracowników Kliniki Anestezjologii.
- Domyślam się, że w pracy panują różne emocje.
Podzieliłbym personel medyczny na dwie „kategorie”: tych, co czytają aktualne doniesienia naukowe oraz tych, dla których rzetelnym źródłem informacji są artykuły z pierwszej lepszej strony www ewentualnie opinia koleżanki czy kolegi. W pełni rozumiem, że osoby należące do tej drugiej kategorii są bardziej zdenerwowane – mniej rozumieją naszego wroga. Dlatego postanowiłem szkolić personel mojego szpitala, aby zwiększyć nieco poczucie bezpieczeństwa wśród nas samych. Bywają tygodnie spokojniejsze i bardziej nerwowe pod kątem rozmów na temat pandemii w pokoju lekarskim. Niekiedy bywa to męczące, jak się jest codziennie bombardowanym czyimś strachem, ale nie pozostaje mi wówczas nic innego, jak zachować spokój i opanowanie właśnie dla tych, którzy się bardziej niepokoją. To szczególny czas, w którym tym bardziej powinniśmy się wspierać i łączyć, a nie dzielić. Tym bardziej niejasne jest dla mnie w kontekście tego co powiedziałem, dlaczego aktualnie toczą się takie kontrowersyjne debaty w Sejmie. Powinniśmy się wszyscy zjednoczyć i zadbać o nasze bezpieczeństwo i zdrowie.
- Jak wygląda obecnie Twoje życie pozaszpitalne?
Nie jest ono zbyt rozbudowane. Zwykle jestem tak zmęczony po pracy, że zaczynam powrót do domu od drzemki. Ze względu na bezpieczeństwo mojej rodziny odizolowałem się i nie wiem, kiedy będzie ten bezpieczny moment, że będę mógł się z nią zobaczyć poza Skype. Ponadto poza godzinami pracy angażuję się w prace Doktoranckiego Forum Uczelni Medycznych, gdzie aktualnie rozprawiamy się z fakenewsami poprzez akcję science vs. fiction. W każdym razie na brak pracy nie narzekam. Może to nawet lepiej, że tego tyle teraz jest – dzięki temu można pracą oderwać myśli od smutnej rzeczywistości.

Lic. Gilbert Kolbe – pielęgniarz, UCK WUM
- Cześć! Jak wygląda Twoja praca w dobie epidemii koronawirusa?
Hej! Dziękuję za zaproszenie do wywiadu! Pracuję na oddziale pooperacyjnym kardiochirurgicznym, w Dziecięcym Szpitalu Klinicznym UCK WUM. Od czasu rozpoczęcia epidemii koronawirusa w Polsce nasz szpital przygotował liczne procedury i środki zapobiegawcze w celu ochrony pacjentów i pracowników. Przed przyjściem na dyżur mamy obowiązkowy pomiar temperatury oraz rozdawane są jednorazowe maseczki, a ich liczba zależy od czasu trwania dyżuru. Jeśli chodzi stricte o moją pracę, to zmieniła się liczba operacji kardiochirurgicznych. Zostały one ograniczone tylko do tych, które ratują życie. Ponadto nasz oddział zmniejszył liczbę stanowisk i przeniósł się w inne miejsce, aby przygotować miejsce dla Pacjentów zakażonych COVID-19 w naszym pierwotnym miejscu.
- Co tak naprawdę dzieje się na tym froncie walki?
Przede wszystkim trwa walka z koronawirusem, który zagraża pacjentom i wszystkim nam – dlatego musimy wyjątkowo uważać. Jeśli chodzi o pracę na pierwszym froncie, czyli w warunkach ZRM czy SOR lub Izby Przyjęć to należy podkreślić, że ograniczona liczba środków ochrony osobistej jest największym problemem. Medycy muszą prosić prywatne osoby i firmy o pomoc, aby móc zapewnić pomoc potrzebującym, dbając o swoje zdrowie i życie.
- O czym rozmawiacie w pracy?
Rozmowy dotyczą głównie sytuacji epidemicznej, zwiększającej się liczby zachorowań. Ponadto wiele rozmów dotyczy trosk wśród moich koleżanek i kolegów, jeśli chodzi o zarażenie samych siebie i swoich rodzin. Należy także głośno mówić o niedoborach kadr w każdym zawodzie medycznym, co w obecnym momencie widać najwyraźniej. Medycy, którzy musza przebyć kwarantannę, nie mogą przyjść do pracy, nie tylko u głównego pracodawcy, ale także u dodatkowych. W ten sposób powstają na przykład trzy wakaty. Rząd dopiero teraz widzi potrzeby zatrudnienia dodatkowych kadr, pozwalając wojewodom na powoływanie do pracy w jednostkach najbardziej potrzebujących. Jest to bardzo stresujące dla pracowników medycznych. Wiele pielęgniarek i położnych boi się przeniesienia do innego miejsca.
- Zmieniły się twoje nawyki codzienne?
Poza restrykcjami, o których mówiłem, moje życie szpitalne i praca nie zmieniła się jakoś szczególnie. Na pewno bardziej uważam na co dzień, aby nie wychodzić z domu poza niezbędnymi obowiązkami i nie spotykać się ze znajomymi, czy rodziną.
Staram się nie jeździć komunikacją miejską i nie przebywać w większych skupiskach ludzi. I to oczywiście zalecam wszystkim!
Wywiad przeprowadził - Piotr Nawrot