Wyszukaj w poradnikach
Biegunka podróżnych
Krótka teoria
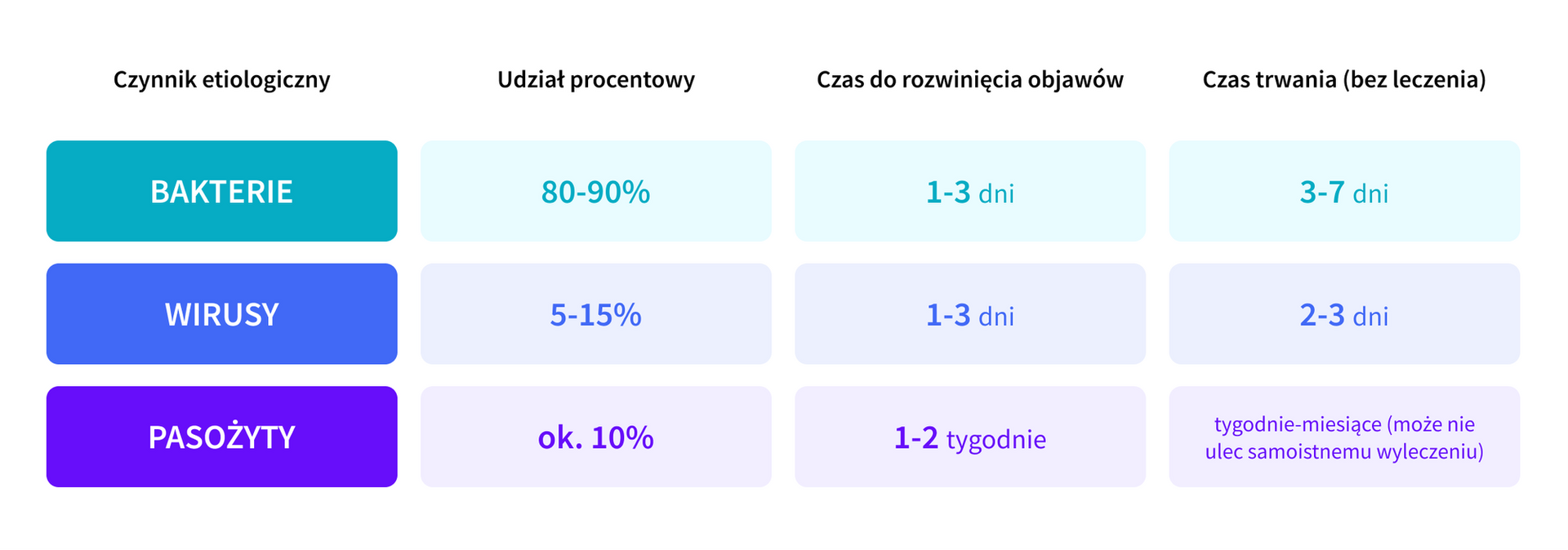
Biegunka podróżnych (ang. travelers’ diarrhea, TD) to zespół objawów zakażenia przewodu pokarmowego, który występuje u osób podróżujących do krajów o niższym standardzie sanitarnym. Dominującym czynnikiem etiologicznym są bakterie (odpowiedzialne za 80-90% przypadków), najczęściej enterotoksyczne (ETEC) i enteroagregacyjne (EAEC) szczepy E.coli, rzadziej Campylobacter spp., Shigella spp. czy Salmonella spp. Do pozostałych czynników infekcyjnych należą wirusy (noro-, rota-, astrowirusy) i rzadziej pasożyty (przede wszystkim intestinalis, inaczej Giardia lamblia).
Zakażenia rozwijają się najczęściej na skutek spożycia skażonej wody lub żywności oraz nieodpowiedniej higieny rąk. Szacuje się, że biegunka podróżnych dotyka 30-70% podróżujących.
Wywiad
- Jaki jest główny objaw? – podstawową dolegliwością zgłaszaną przez pacjentów jest biegunka, definiowana jako wystąpienie co najmniej 3 płynnych lub półpłynnych stolców na dobę;
- Czy występują objawy dodatkowe? – objawy takie jak gorączka, bóle brzucha, bolesne parcie na stolec, krew i/lub śluz w stolcu są typowe dla zakażeń inwazyjnych z zajęciem jelita grubego wywołanych m.in. przez bakterie z rodzaju Shigella, Salmonella, Campylobacter; w przypadku infekcji jelita cienkiego dominują bolesne skurcze brzucha, wzdęcia, nudności i/lub wymioty;
- Kiedy wystąpiły objawy? – biegunka podróżnych rozwija się najczęściej w ciągu pierwszych dni pobytu w nowych warunkach sanitarnych; w ustaleniu etiologii pomocne może być ustalenie związku czasowego między spożyciem skażonej wody/żywności a wystąpieniem objawów:
- kilka godzin – toksyny bakteryjne (produkowane m.in. przez Staphylococcus aureus lub Bacillus cereus),
- 6-72 godziny – bakterie i wirusy,
- 1-2 tygodnie – pasożyty;
- Jaki jest dotychczasowy przebieg choroby? – biegunka o etiologii bakteryjnej i wirusowej rozpoczyna się gwałtownie i zwykle samoistnie ustępuje w ciągu kilku dni (3-7 dni w przypadku etiologii bakteryjnej lub 2-3 dni jeśli czynnikiem infekcyjnym są wirusy); w przypadku infekcji pasożytniczej objawy narastają stopniowo i utrzymują się przez wiele tygodni lub miesięcy;
- Do jakiego kraju podróżuje pacjent? – ryzyko zachorowania jest najwyższe (>20%) u osób podróżujących do Azji Południowej, Afryki, Ameryki Południowej i Bliskiego Wschodu.

Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Ocena stanu ogólnego pacjenta
- pomiar temperatury – obecność gorączki przemawia za biegunką inwazyjną,
- ocena parametrów życiowych (HR, BP, saturacja) – hipotensja i tachykardia mogą świadczyć o odwodnieniu;
- Ocena objawów odwodnienia – obejmuje poszukiwanie objawów takich jak: suche lub podsychające śluzówki, skóra o zmniejszonej elastyczności, stojący fałd skórny, zapadnięte gałki oczne, powrót włośniczkowy wydłużony >2 s, tachykardia, obniżone ciśnienie tętnicze – patrz UWAGA! CZERWONA FLAGA!;
- Badanie fizykalne jamy brzusznej – może wykazać przyspieszenie perystaltyki i bolesność uciskową; w każdym przypadku bólu brzucha wykluczyć objawy ostrego brzucha, które mogą wskazywać na inną przyczynę dolegliwości.
UWAGA! CZERWONA FLAGA!
- Hipotensja, opóźniony powrót włośniczkowy (>3 s.), senność, splątanie, zapadnięte gałki oczne, wolne rozprostowanie się fałdu skórnego, skąpomocz lub bezmocz brak możliwości nawadniania doustnego (np. z powodu uporczywych wymiotów) – wskazują na ciężkie odwodnienie – konieczne skierowanie do szpitala celem uzupełniania płynów oraz elektrolitemii dożylnie;
- Gorączka u osoby przebywającej w obszarze endemicznym dla malarii – możliwe zakażenie zarodźcem malarii – konieczna pilna konsultacja lekarska i wykonanie badań laboratoryjnych;
- Biegunka przebiegająca z bardzo licznymi (>10/dobę), wodnistymi wypróżnieniami – możliwe zakażenie Vibrio cholerae – ryzyko ciężkiego odwodnienia – konieczne skierowanie do szpitala celem uzupełniania płynów oraz elektrolitemii dożylnie;
- Objawy “ostrego brzucha” (objawy otrzewnowe, obrona mięśniowa, sztywność powłok brzusznych) – możliwe zapalenie uchyłków, megacolon toxicum, niedokrwienne zapalenie jelita grubego, perforacja jelita – należy skierować na pilną konsultację chirurgiczną lub zapewnić natychmiastowy transport do szpitala do oddziału chirurgicznego.
Postępowanie diagnostyczne
W większości przypadków biegunka podróżnych występuje w pierwszych dniach pobytu za granicą i jest samodzielnie rozpoznawana przez osoby podróżujące na podstawie typowego obrazu klinicznego.
Zwykle nie jest konieczne wykonywanie badań dodatkowych, jednak u pacjentów z cechami odwodnienia warto wykonać badania dodatkowe celem wykluczenia ewentualnych zaburzeń gospodarki wodno-elektrolitowej:
- jonogram, oznaczenie stężenia mocznika, kreatyniny,
- 12-odprowadzeniowe EKG.
Biegunka podróżnych trwająca ≥14 dni jest wskazaniem do wdrożenia diagnostyki w kierunku zakażenia pasożytniczego. Giardia intestinalis, wywołująca lambliozę, jest najczęstszym czynnikiem etiologicznym wywołującym biegunkę pierwotniakową.
- Zakażenie G.intestinalis może przebiegać pod postacią bezobjawowej kolonizacji, lambliozy ostrej trwającej 2-4 tygodnie (biegunka, ból brzucha, nudności i wymioty, gorączka, zaburzenia łaknienia) lub przewlekłej (dominują osłabienie, utrata masy ciała, wzdęcia, łagodna lub epizodyczna biegunka tłuszczowa).
- Przy podejrzeniu zakażenia G. intestinalis w warunkach POZ należy zlecić badanie ogólne kału na obecność cyst (badanie ≥3 próbek kału pobranych co 2. dzień). W morfologii krwi może pojawić się eozynofilia (nie jest częsta w zakażeniach ostrych).
Zalecenia
Biegunka podróżnych ma najczęściej przebieg łagodny i ustępuje samoistnie w ciągu kilku dni. Leczenie obejmuje postępowanie objawowe, a w niektórych przypadkach również antybiotykoterapię. Podstawowe znaczenie ma wyrównanie zaburzeń wodno-elektrolitowych za pomocą płynów nawadniających.
Leczenie objawowe obejmujące:
- uzupełnianie płynów i elektrolitów,
- stosowanie leków przeciwbiegunkowych w ściśle określonych sytuacjach,
- leczenie rozkurczowe i przeciwbólowe,
odbywa się według zasad ogólnych obowiązujących w przypadku innych ostrych biegunek infekcyjnych (patrz: Biegunka, sekcja: Zalecenia).
Antybiotykoterapia powinna być zastosowana w następujących przypadkach:
- biegunka o ciężkim przebiegu (zastosowanie antybiotyków można także rozważyć w razie umiarkowanego nasilenia),
- u osób obciążonych wysokim ryzykiem ciężkiego przebiegu choroby (np. osoby w stanie immunosupresji, z nieswoistymi chorobami zapalnymi jelit, po resekcji żołądka, przyjmujący IPP lub leki zobojętniające),
- u osób bez dostępu do placówek medycznych w miejscu pobytu.
Nie zaleca się stosowania antybiotykoterapii w biegunce podróżnych przebiegającej łagodnie ze względu na ryzyko działań niepożądanych i możliwość kolonizacji przewodu pokarmowego drobnoustrojami lekoopornymi.
Antybiotyki stosowane w biegunce podróżnych wraz z zalecanym dawkowaniem
| Lek | Schematy dawkowania | Uwagi |
|---|---|---|
1 g 1x1 p.o. jednorazowo500 mg 2x1 p.o. przez 1 dzień (jeśli dawka 1 g w przeszłości była źle tolerowana)500 mg 1x1 p.o. przez 3 dni | lek pierwszego wyboru u pacjentów z biegunką o ciężkim przebiegu i u pacjentów podróżujących do Azji Południowo-Wschodniej; jednorazowa dawka 1 g może wywoływać nudności i być źle tolerowana przez chorych | |
200 mg 3x1 p.o. przez 3 dni | skuteczna głównie wobec ETEC i EAEC; w przypadku wystąpienia zakażenia inwazyjnego konieczne jest zastosowanie innego antybiotyku | |
750 mg 1x1 p.o. jednorazowo500 mg 1x1 p.o. przez 3 dni | ograniczona skuteczność w rejonie Azji Południowej i Południowo-Wschodniej ze względu na narastającą oporność drobnoustrojów, zwłaszcza Campylobacter | |
500 mg 1x1 p.o. jednorazowo; jeżeli po 1. dawce nie nastąpiła poprawa leczenie można kontynuować przez 3 dni | ograniczona skuteczność w rejonie Azji Południowej i Południowo-Wschodniej ze względu na narastającą oporność drobnoustrojów, zwłaszcza Campylobacter | |
400 mg 1x1 p.o. jednorazowo; jeżeli po 1. dawce nie nastąpiła poprawa leczenie można kontynuować przez 3 dni |
Przepisując antybiotyk przed podróżą do kraju wysokiego ryzyka wystąpienia biegunki podróżnych, pacjentowi należy przekazać szczegółowe instrukcje dotyczące rozpoznawania objawów, a także zasad postępowania objawowego i przyczynowego. W każdym przypadku należy również poinformować o objawach będących wskazaniem do pilnej konsultacji lekarskiej, takich jak:
- biegunka krwista,
- biegunka z bardzo licznymi (>10/dobę), wodnistymi wypróżnieniami,
- uporczywe wymioty uniemożliwiające doustne nawadnianie,
- biegunka przebiegająca z gorączką w rejonie zagrożonym malarią,
- brak poprawy po samodzielnym leczeniu.
Biegunka o etiologii pasożytniczej jest wskazaniem do leczenia przyczynowego. W przypadku potwierdzonego zakażenia Giardia intestinalis, leczenie należy wdrożyć w każdym przypadku, bez względu na objawy:
- tynidazol: 2 g 1x1 p.o. jednorazowo;
- nitazoksanid: 500 mg 2x1 p.o. przez 3 dni;
- metronidazol 250 mg 3x1 lub 500 mg 2x1 p.o. przez 5-7 dni (lek II wyboru).
Profilaktyka
Podstawą profilaktyki jest zachowanie higieny:
- częste mycie rąk wodą z mydłem, zwłaszcza podczas korzystania z toalet i przed spożyciem lub przygotowaniem posiłków; jeśli nie ma takiej możliwości – stosowanie preparatów do dezynfekcji z ≥60% zawartością alkoholu;
- unikanie pokarmów z niepewnego źródła i trzymanych przez wiele godzin w temperaturze pokojowej;
- mycie i obieranie ze skórki owoców oraz warzyw;
- unikanie potraw przyrządzanych bez obróbki termicznej, w szczególności surowego/niedogotowanego mięsa, ryb i owoców morza;
- picie wyłącznie wody butelkowanej, przegotowanej lub uzdatnionej za pomocą specjalnych filtrów bądź środków chemicznych; unikanie spożywania napojów z lodem nieznanego pochodzenia.

U osób planujących podróże do rejonów o niższym standardzie sanitarnym, zawsze należy rozważyć szczepienia dodatkowe przeciw chorobom przenoszonym drogą pokarmową, np. cholerze, WZW typu A, durowi brzusznemu. Informacje dotyczące zalecanych szczepień i profilaktyki można znaleźć na stronie CDC po wybraniu docelowego miejsca podróży: https://wwwnc.cdc.gov/travel/destinations/list.
Wykazano skuteczność doustnej szczepionki przeciwko cholerze w ramach profilaktyki biegunki podróżnych wywołanej szczepami ETEC. W tym wskazaniu skuteczność preparatu może sięgać 73%. W Polsce szczepionka może być stosowana w profilaktyce biegunki podróżnych off-label, ponieważ rejestracja obejmuje wyłącznie ochronę przeciw cholerze.
Przykładowa wizyta
Wywiad
28-pacjentka zgłosiła się celem porady dotyczącej profilaktyki chorób zakaźnych podczas podróży do zachodnich obszarów Tajlandii. Dotychczas nie leczyła się przewlekle, nie była hospitalizowana. Nie zgłasza dolegliwości. Podaje, że nie jest w ciąży.
Badanie przedmiotowe
Stan ogólny dobry. Pacjentka w kontakcie słowno-logicznym prawidłowym. Temperatura ciała 36,6°C. Skóra czysta, bez wykwitów, prawidłowo ucieplona. Tony serca czyste, HR 78/min. BP 135/84 mmHg. Brzuch miękki, niebolesny, bez objawów otrzewnowych. Objaw Goldflama obustronnie ujemny. Bez obrzęków obwodowych. Neurologicznie bez odchyleń od normy.
Zalecenia i leczenie
Poinformowano pacjentkę o konieczności zachowania zasad higieny oraz spożywaniu pokarmów i płynów pochodzących z pewnych źródeł. Poinformowano, że w niektórych rejonach Tajlandii wskazane jest stosowanie chemioprofilaktyki przeciwmalarycznej – zalecono konsultację w poradni medycyny podróży. Zaproponowano szczepienie przeciw WZW A, durowi brzusznemu oraz cholerze. Poinstruowano o zasadach postępowania w przypadku wystąpienia biegunki podróżnych, wystawiono receptę na azytromycynę z zaleceniem przyjęcia dawki 1 g 1x1 p.o. jednorazowo w razie nasilonych objawów. Przekazano informację o sposobach nawadniania doustnego i objawach alarmowych będących wskazaniem do pilnej konsultacji lekarskiej.
Kody ICD-10
Wybrane choroby zakaźne i pasożytnicze
Referencje
- Interna Szczeklika 2023/24. Mały Podręcznik. Medycyna Praktyczna, 2023.
- Shane, A. L., Mody, R. K., Crump, J. A., Tarr, P. I., Steiner, T. S., Kotloff, K., Langley, J. M., Wanke, C., Warren, C. A., Cheng, A. C., Cantey, J., & Pickering, L. K. (2017). 2017 Infectious Diseases Society of America Clinical Practice Guidelines for the Diagnosis and Management of Infectious Diarrhea. Clinical Infectious Diseases/Clinical Infectious Diseases (Online. University of Chicago. Press), 65(12), e45–e80. https://doi.org/10.1093/cid/cix669
- Travelers’ Diarrhea | CDC Yellow Book 2024, https://wwwnc.cdc.gov/travel/yellowbook/2024/preparing/travelers-diarrhea (ostatni dostęp: 30.06.2024)
- Narodowy Instytut Zdrowia Publicznego Państwowy Zakład Higieny – Państwowy Instytut Badawczy (2024). Cholera - Szczepienia.Info. Szczepienia.Info. https://szczepienia.pzh.gov.pl/szczepionki/cholera/ (ostatni dostęp: 30.06.2024)

![PKwPOZ_Gastroenterologia_Choroby_odzwierzęce_i_pasożytnicze_przewodu_pokarmowego[jesień2025]](https://cdn.remedium.md/image/video_thumbnail/2025/11/27/09/prof-dr-hab-n-med-marta-rorat-png-69280d5769dca.png)



![PKwPOZ_Gastroenterologia_Wszystko_o_uchyłkach[jesień2025]](https://cdn.remedium.md/image/video_thumbnail/2025/11/27/09/dr-n-med-anna-pietrzak-png-692807b13b90d.png)