Wyszukaj w wideo
Antybiotykoterapia praktyczna krok po kroku
Konferencja "Pierwsze kroki w POZ - Infekcje, szczepienia i antybiotykoterapia" (jesień 2024)
Kolejna edycja konferencji „Pierwsze kroki w POZ” skupiła się na zagadnieniach szczególnie istotnych w nadchodzącym sezonie infekcyjnym. Zapis z tego wydarzenia stanowi kompleksowe źródło najnowszej wiedzy na temat leczenia infekcji, przeprowadzania szczepień oraz zarządzania antybiotykoterapią w warunkach podstawowej opieki zdrowotnej.
Odcinek 13
Czwartą sesję zainaugurowało wystąpienie dr. n. med. Moniki Wanke-Rytt, które wyjaśniło, dlaczego racjonalna antybiotykoterapia jest kluczowa dla optymalizacji korzyści i minimalizacji działań niepożądanych w działaniach terapeutycznych. Ekspertka omówiła przyczyny narastającej antybiotykooporności oraz przypomniała zasady doboru optymalnej antybiotykoterapii.
Witam państwa ponownie.Mam wielką przyjemność otworzyć czwartąsesję, które będzie w moim wykładziepewnym powtórzeniem tego, co byłowcześniej, bo już pan docent mówiło antybiotykach, więc teraz spróbujęto wszystko włożyć w takie kompendium,z którego mam nadzieję, Państwowyciągną dobre wnioski.
Czemu właściwie stosowanie antybiotyków matak kluczowe znaczenie?Dlaczego my tak często otym mówimy i grzmimy, że racjonalnaantybiotykoterapia jest tak istotna?Zresztą macie Państwo jeden zkursów w Remedium, dotyczący właśnie racjonalnejantybiotykoterapii, prowadzony przez prof.Dzierżanowską-Fangrat.Natomiast jeżeli sobie spojrzymy naantybiotykoterapię, to od tego antybiotyku —a antybiotyk jest jedynym lekiemw swoim rodzaju, chociażby dlatego, żeto jest jedyny lek, któryjest przepisywany przez specjalistów wszystkich maści,tak?Od okulisty po internistę.Wszyscy prędzej czy później antybiotyk,nawet zabiegowcy, przepisują.W związku z tym, teracjonalne stosowanie antybiotyków ma na celuzapobieganie antybiotykooporności, minimalizacji działań niepożądanychczy optymalizacji kosztów.A to wszystko po to,aby zapewnić skuteczność leczenia tu iteraz, ale na przyszłość, boproblem antybiotykooporności jest problemem olbrzymim.
Tak naprawdę trwają dyskusje, czyjuż żyjemy w erze postantybiotykowej, czysię do tej ery zbliżamy.Zdania są podzielone.Według mikrobiologów, którzy na codzień pracują z tymi patogenami opornymi,jesteśmy już raczej w tejerze postantybiotykowej i co gorsze jeszczekilka lat temu szczepy wieloopornebyły przede wszystkim domeną szpitala.Teraz widzimy, że pojawiają siępacjenci z tymi zakażeniami wieloopornymi równieżw POZ.Oczywiście to, jakie my antybiotykiprzepisujemy naszym pacjentom, czy to wPOZ, czy w szpitalach, tonie jest jedyna przyczyna narastania oporności,ponieważ mamy jeszcze hodowlę zwierząt,mamy warzywa, które są również nawożoneantybiotykami.To wszystko razem powoduje, żeantybiotykooporność narasta i będzie narastała.Według szacunków WHO już niedługodziewięć milionów rocznie osób będzie umierałoz powodu zakażeń, których niebędziemy mieli czym leczyć właśnie z
powodu antybiotykooporności.Na podstawie różnych badań obserwacyjnychoraz ankietowych udało się zebrać, czymczęsto my lekarze kierujemy sięprzy wyborze antybiotyku.To czasami się zdarza, żeniestety jest sugestia pacjenta albo doświadczeniewłasne lub doświadczenie kolegi.Często też sugerujemy się wynikamibadań laboratoryjnych, czy to CRP zpalca, czy CRP z żyły.Natomiast przypominam, że CRP niejest tym wyznacznikiem, czy mamy doczynienia z infekcją wirusową czybakteryjną.To jest tylko taka pomocdiagnostyczna.Niektórzy lekarze sugerują się reklamą,a inni strachem przed prokuratorem, myśląc,że lepiej dać antybiotyk, tona pewno prokurator nic mi niezrobi.Nic bardziej mylnego.
Zastanówmy się, czym powinniśmy kierowaćsię przy wyborze antybiotyku.Zawsze podkreślam, że stan pacjentajest niezwykle istotny.Czy pacjent ma zakażenie zlokalizowane,czy zakażenie uogólnione?Kierujmy się wynikami badań mikrobiologicznychzarówno w szpitalu, jak i wPOZ.Mamy do wyboru badania mikrobiologiczne,które pomogą nam w diagnozie.Rekomendacjami, ale lokalnymi rekomendacjami opartymiwłaśnie na tej lokalnej epidemiologii.To, że w Stanach Zjednoczonychkierują tylko wybrani pacjenci z zagrażającymiżyciu zakażeniami i pod ścisłymmonitoringiem polityki antybiotykowej w szpitalu.
Czym można się kierować wczasie wyboru antybiotyku w ramach POZ?Można się kierować badaniami mikrobiologicznymi,które są niestety bardzo ograniczone.Zdajemy sobie sprawę z tego,że mamy możliwość wykonania konwencjonalnych posiewów,na które czekamy długo.Mamy testy antygenowe, również dostępne,ale niestety nie w takiej liczbie,jak byśmy chcieli.Niektóre przychodnie w ramach własnegozakresu proponują dodatkowe testy antygenowe, aleo niektórych warto pamiętać wswojej praktyce takiej codziennej, prywatnej, jeżelitakową jeszcze prowadzimy.Pan docent już przedstawiał wynikiprojektu RESPI-NET.Natomiast ja tutaj jeszcze pokażęwyniki z 2023 roku.Jeżeli cofniecie się do slajdówwłaśnie poprzednich, gdzie były przedstawione orok wcześniejsze wrażliwości szczepów, tozobaczycie, że doszło do pewnych zmian.One w jednych przypadkach byłyna korzyść, innych na niekorzyść, nastronę antybiotyków.
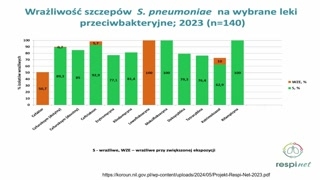
Tutaj chciałabym tylko pokazać, jakajest wrażliwość Streptococcus pneumoniae na najprostszeantybiotyki, czyli właśnie na amoksycylinęczy nawet na penicylinę w wysokichdawkach.I właśnie to jest tadawkozależność, jeżeli chodzi o skuteczność.Im większa dawka, tym bardziejskuteczny antybiotyk z tej grupy.
Jeżeli spojrzymy sobie na wrażliwośćpneumokoków już na inne leki przeciwbakteryjne,to też zawsze zaznaczam, żepo pierwsze cefalosporyna drugiej generacji wpostaci cefa-kloru — jej wrażliwiej--jej skuteczność wobec zakażeń Streptococcus pneumoniaejest bardzo niska.To znaczy, że jeżeli Państwosięgacie po ten antybiotyk u pacjentaz infekcją dróg oddechowych, tonajprawdopodobniej skuteczność tego leczenia będzie żadna,bo pacjent ma pięćdziesiąt procentszansy, że w ogóle trafiliśmy akuratw ten typ, który jestwrażliwy.A nawet jeśli, to byćmoże zastosowaliśmy za małą dawkę, ponieważsą to szczepy, które wymagająwyższej dawki niż standardowa.Podobnie jest niestety z makrolidami,które no, nie najlepiej wyglądają namapie pneumokoków.To znaczy, że coraz częściejmakrolidy nie są dobrym wyborem zakażeniadróg oddechowych.Stąd zawsze przypominam: nie stosujemymakrolidów, jeżeli nie musimy ich stosować. Jeżelispojrzymy sobie na Haemophilus influenzae,czyli ten drugi najczęstszy patogen zarównou dzieci, jak i udorosłych w zakażeniach dróg oddechowych.
To jest ten pato-patogen, przypominam,który wytwarza beta-laktamazy, ale też niewszystkie Haemophilusy wytwarzają beta-laktamazy.Szacuje się, że w Polsceokoło dziesięciu procent wytwarza te beta-laktamazy,ale jednak to pokazuje, żeamoksycylina z kwasem klawulanowym będzie bardzodobrym wyborem.Ale spójrzcie proszę na cefuroksym,który w formie doustnej i dożylnejnie charakteryzują się dobrą skutecznością.Ponownie nie dość, że musimyzastosować wysokie dawki, to mimo zastosowaniawysokiej dawki w kierunku Haemophilusinfluenzae, ta wrażliwość jest nie zaciekawa.I takim dobrym przykładem zakażeńzarówno u dzieci, jak i udorosłych jest jedno z moichulubionych, czyli zapalenie ucha środkowego.
Dlaczego lubię o tym mówić?Dlatego, że przypominam o tym,że są pewne odmienności anatomiczne udzieci i u dorosłych, którepowodują, że u dorosłych ropne zapaleniauszu to jest naprawdę niezwykłarzadkość.Mamy małe szanse, że pacjentdorosły będzie miał bakteryjne zapalenie uszuz uwagi na tą właśniebudowę anatomiczną.Ale u małego dziecka sprawawygląda już zupełnie inaczej.Według Amerykańskiej Akademii Pediatrii prawiepołowa dzieci poniżej piątego roku życiabędzie miała na swoim koncieprzynajmniej jeden epizod zapalenia ucha środkowego.Najczęstszą etiologią jest pneumokok, późniejznowu Haemophilus, Moraxella catarrhalis, która piękniesię nazywa, ale niestety małokto ją widział i coraz częściejnotowany Streptococcus pyogenes.Mówię to też dlatego, żemy w ostatnim czasie w ramachpracy w szpitalu widzimy tychpacjentów dużo więcej i zresztą laryngolodzy
też potwierdzą, że pyogenes utorowałsobie drogę do powikłanych zakażeń uchaśrodkowego chociażby.Więc też uczulam na tąbakterię, która wydaje się być prostą,a w rzeczywistości potrafi naprawdępłatać figle.Jaki w związku z tymbędzie antybiotyk pierwszego wyboru, jeżeli mamypacjenta z zakażeniem ucha środkowego?
Jak sobie przemyślimy nasz tokmyślenia i przejdziemy do etiologii, czylimamy pacjenta i zastanawiamy się,jaką on ma etiologię, powinniśmy wpierwszej kolejności wziąć pod uwagęwłaśnie pneumokoka.Pneumokok nie wytwarza beta-laktamazy, więczastosowanie amoksycyliny z kwasem klawulanowym niema większego sensu.Jedyne co spowoduje, to większepowikłania ze strony przewodu pokarmowego.Kwas klawulanowy bardzo lubi wyczyścićprzewód pokarmowy z flory bakteryjnej, aostatnio coraz więcej się otym mówi, jak ważne jest prawidłowymikrobiom.Jeżeli mamy pacjenta, u któregopodejrzewamy Haemophilus influenzae, to rzeczywiście mamyryzyko, że tutaj będzie pacjentmiał powik— nie powikłania, tylko nieskutecznośćterapii samą amoksycyliną.Ale nie każdy pacjent zHaemophilusem, bo tak jak wspominałam, niekażdy Haemophilus wytwarza beta-laktamazę.W związku z tym, jeżelizastosujecie amoksycylinę w wysokiej dawce, tozarówno pneumokok, jak i Haemophilusinfluenzae, jest duża szansa, że przyprawidłowym stosowaniu antybiotyku, czyli wdobrej dawce, przez dobry czas, taterapia będzie skuteczna.Czyli to mamy jako leczeniepierwszego rzutu, a w przypadku, kiedymamy pacjenta z podejrzeniem, żejednak jest duże ryzyko etiologii bakteriiwytwarzających beta-laktamazy albo się niepoleczył za pierwszym razem, wtedy możemyzastosować amoksycylinę z kwasem klawulanowym.
Kiedy podejrzewać, że pacjent mazwiększone ryzyko tej bakterii, która wytwarzabeta-laktamazę?Otóż rzeczywiście we wszystkich rekomendacjachjest napisane, że jeżeli pacjent otrzymywałw ostatnich dniach, trzydziestu dniachamoksycylinę, to raczej powinniśmy sięgnąć poszersze spektrum, czyli właśnie amoksycylinęz kwasem klawulanowym.Kraje o wysokim odsetku dziecizaszczepionych przeciwko pneumokokom mają zupełnie innąw ostatnim czasie częstość występowaniaHaemophilusa względem pneumokoka.Współwystępowanie ropnego zapalenia spojówek bardziejsugeruje właśnie haemophilusową etiologię i nawracająceOZUŚ też częściej są właśniew przypadku bakterii wytwarzających beta-laktamazy.Co zrobić, jeżeli mamy pacjenta,u którego nie możemy zastosować amoksycyliny?Otóż mamy oczywiście wytyczne, którenas przygotowały na taką sytuację ijeżeli mamy pacjenta z alergią
na penicylinę IgE niezależną, to możemyzastosować cefuroksym, ale nie osiągaten lek dobrego stężenia w uchuśrodkowym.Jest większe ryzyko niepowodzenia weradykacji Streptococcus pneumoniae.I mamy też gorszą penetracjędo ucha środkowego.W związku z tym, jeżelinie musimy stosować tego leku, jeżelipacjent no mówi, że niema alergii i my tego niepodejrzewamy, to cefuroksym nie jestwyborem.Jest to lek, który powinienbyć zastosowany tylko w tym konkretnymprzypadku.Jeżeli mamy pacjenta z alergiąna penicylinę IgE zależną, to wtedymamy już do wyboru tylkomakrolidy i niestety z powodu nadużywaniamakrolidów, tak jak pokazywałam naostatnich slajdach, oporność wobec makrolidów narasta.Z roku na rok mamyniestety trochę więcej szczepów, które sąoporne.Dodatkowo jeszcze zastosowanie tych antybiotykóww zapaleniu ucha ponownie zmniejsza skutecznośćeradykacji.Co to oznacza?To oznacza, że mamy zwiększoneryzyko nawrotu zapalenia ucha.Mamy też mniejszą aktywność wobecbakterii wytwarzających beta-laktamazy.Według zaleceń azetronycyna z uwagina swój mechanizm działania i penetracjęw ogóle nie powinna byćzalecana w zakażeniach ucha środkowego.
A tutaj takie jedno zbadań, które właśnie pokazuje, jak zmieniłasię etiologia zakażeń od momentuwprowadzenia powszechnych szczepień przeciwko pneumokokom.Czyli trochę się odwróciły proporcje.Mamy w niektórych krajach częściejnotowane Haemophilus influenzae, ale są tobadania na podstawie pacjentów zperforacją błony bębenkowej, co oznacza już,że najprawdopodobniej jest to pacjentz nawracającym zakażeniem ucha środkowego, cojuż jest w tej grupieryzyka właśnie innej etiologii.Czyli-Decydując się w ogóle naleczenie antybiotykiem w zapaleniu ucha, musimybrać pod uwagę kilka aspektów.To jest zadanie sobie pytania,który to jest w ogóle epizod?Jakie leczenie pacjent otrzymywał wcześniej?Czy mamy w ogóle obecnywywiad na alergię na antybiotyki?Czy są objawy towarzyszące, którena przykład mogą sugerować, że tow ogóle nie jest zakażeniebakteryjne, tylko wirusowe.
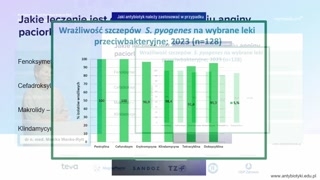
Drugą taką bardzo przydatną jednostkąchorobową w pokazaniu, na czym polegaw ogóle wybór antybiotyku, jestzapalenie gardła i migdałków podniebiennych.Niby super prosta choroba.Każdy z nas kiedyś nato chorował.Część z nas miała bakteryjnezapalenie.W związku z tym pamiętamy,że są to, są to zakażenia,które nie przebiegają często łagodnie.Jesteśmy wyjęci z życia nakilka dni.Natomiast są już kraje, któretakie jak na przykład Belgia czyHolandia, które uznały, że leczenieantybiotykiem anginy paciorkowcowej powinno być zarezerwowane
tylko dla pacjentów z grupryzyka.My nie jesteśmy krajem skandynawskim,więc u nas zalecenia jasno mówią,że u pacjentów, u którychjuż wykryliśmy Streptococcus pyogenes, powinniśmy włączyćantybiotykoterapię.I mamy zalecenia, o którychmówił pan docent, że lekiem pierwszegowyboru jest penicylina.Ale wiemy też, że częstostosujemy inne antybiotyki.Mamy w zeszłym roku opublikowanyprzegląd Cochrane, który przeanalizował, jakie sąróżnice pomiędzy poszczególnymi antybiotykami względempenicyliny odnośnie kilku punktów końcowych.Ja wzięłam pod uwagę takiepunkty końcowe, jak szybkość ustąpienia objawóworaz nawracanie objawów.Jeżeli spojrzymy sobie na makrolidyversus penicyliny, to okazuje się, żemakrolidy nie są tym lekiemdobrego wyboru.To znaczy, że częściej jednakbędzie nawrót, częściej będzie dłuższy czaszdrowienia.W związku z tym makrolidynie są dobrym wyborem w leczeniuanginy paciorkowcowej.Porównując cefalosporyny, tutaj już tewyniki nie są tak oczywiste.Mamy do linii ciągłości, dolinii jedności bliżej cefalosporyn, ale nadalten rąb dotyka linii.W związku z tym niemożna powiedzieć, że cefalosporyny są dużolepsze.Można spokojnie powiedzieć, że sątak samo skuteczne, co oznacza, żezastosowanie penicyliny jako leku owąskim spektrum będzie lepszym wyborem, jeżelijest tak samo skuteczny jakcefalosporyna.Jeżeli mamy wąskie spektrum, mamymniejsze ryzyko działań niepożądanych, mamy mniejszykoszt dla pacjenta i mniejpowikłań.
Jakie leczenie jest optymalne wleczeniu anginy?Fenoksymetylpenicylina sto procent wrażliwości Streptococcuspyogenes.I oczywiście ja wiem, żeusłyszę najpewniej pytanie, Ale jak totylu pacjentów się nie poleczyłopenicyliną? Jest to możliwe rzeczywiście, chociażbywtedy, kiedy źle rozpoznaliśmy anginępaciorkowcową, kiedy wykonaliśmy test antygenowy ukogoś, kto nie ma tegozakażenia.Test wyszedł, wyszedł fałszywie dodatni,co też się zdarza.Jeżeli mamy pacjenta z nawrotemzakażenia z powodu nieskuteczności leczenia, możemyzastosować cefalosporynę pierwszej generacji.Znowu wąskie spektrum, czyli cefadroksyl.Makrolidy tylko w alergii natychmiastowej.Klindamycyna w przypadku nawrotu onieznanej przyczynie.
Było pytanie, które padło wremedium dotyczące właśnie zastosowania antybiotyku.Jeżeli pacjent nie przestrzega, samowolnieskrócił pierwotną antybiotykoterapię.Część osób zgadła, że należywtedy zastosować benzylpenicylinę benzatynową, ale niema jej dostępnej na rynku.Jest w rekomendacjach, ale tojest tak naprawdę nieskuteczne, no nieda się tego zalecić.
Więc część osób dobrze odpowiedziałai przypominam, że penicylina jest tymlekiem pierwszego wyboru z uwagiwłaśnie na wrażliwość.Makrolidy wyjątkowo dobrze wypadły wzeszłym roku odnośnie wrażliwości.Nie do końca wiemy dlaczegoi zresztą Narodowy Instytut Leków dałtaką wskazówkę, że jest totrend, który należy obserwować, dlatego żew poprzednich latach ten-wrażliwość byłazdecydowanie wyższa.W związku z tym byćmoże doszło tutaj do jakiegoś biasu,który spowodował, że tak wysocebyła zanotowana wrażliwość na makrolidy.W związku z tym tutajbyłabym czujna, bo jednak ryzyko niepowodzeniaterapii jest dosyć wysokie.
I przygotowując się do tegowykładu, przeszukałam jeszcze PubMed na wszelkiwypadek, czy nic się przypadkiemnie znalazło nowego.I się oczywiście znalazło.Bardzo dobre badanie, zresztą zachęcamdo znalezienia go, jest dostępne wformie otwartej dla wszystkich czytelników.Ponieważ zawsze zadajemy sobie pytanie,czy ten pyogenes, którego znaleźliśmy, tojest tylko i wyłącznie pasażer,czy ten, który jest odpowiedzialny zazakażenie?I tutaj przyjęto skalę Centorajako punkt odniesienia.I proszę sobie zauważyć, żejednak ta skala, którą tak nazywamyjako archiwalna i taka, którajest mało przydatna, jednak daje nampoczucie, że u pacjenta zwysoką punktacją zastosowanie tego testu bardziejpokazuje wiarygodność tego wyniku.Czyli mamy wyższą czułość badaniai jeżeli mamy osobę dorosłą, któraspełnia większość kryteriów, to uniej test antygenowy częściej wychodzi prawdziwiedodatni, bo dzieci częściej sąnosicielami i u dzieci niestety częstodochodzi do sytuacji, kiedy nadrozpoznajemyzapalenie o etiologii bakteryjnej, ponieważ testdodatni wychodzi wtedy, kiedy mamypacjenta z nosicielstwem pyogenesa, czyli właśniez pasażerem, a nie zpatogenem.Podsumowując, pyogenes występuje w wymazachz gardła u chorych pacjentów, alerównież u zdrowych nosicieli itrzeba być czujnym.Nosiciele chorują na wirusową infekcję,idą do lekarza i sprawiają, żepo wykonaniu tego badania, którepodkreślam wykonanie badania mikrobiologicznego czy toposiewu, czy antygenu jest złotymstandardem rozpoznawania anginy paciorkowcowej, której niemożna rozpoznać bez wykonania testu.I właśnie to wykrycie test-testemStreptococcus pyogenes ma różną czułość iswoistość w zależności od wiekupacjenta.I podsumowując życzę Państwu powodzeniaw antybiotykoterapii.
Rozdziały wideo

Wprowadzenie i znaczenie racjonalnej antybiotykoterapii

Cechy antybiotyków i cele racjonalnego stosowania
Antybiotykooporność: era postantybiotykowa i przyczyny narastania

Kryteria wyboru antybiotyku: pacjent, badania i rekomendacje

Diagnostyka w POZ i wrażliwość szczepów (RESPI-NET, 2023)

Zapalenie ucha środkowego: etiologia, leki pierwszego wyboru i alergie