Wyszukaj w poradnikach
Astma oskrzelowa
Krótka teoria
Astma oskrzelowa to heterogenna choroba, charakteryzująca się występowaniem zmiennych w czasie i nasileniu objawów, takich jak świszczący oddech, duszność, uczucie ściskania w klatce piersiowej oraz kaszel. Podłożem astmy jest przewlekły stan zapalny dróg oddechowych połączony z nadreaktywnością oskrzeli na czynniki drażniące.
W Polsce liczba dorosłych pacjentów z astmą (zgodnie z rejestrowaną chorobowością w 2022 roku) wynosi ponad 1,3 miliona. Występowanie choroby zależy od wieku i płci – u dzieci astma częściej dotyka chłopców, natomiast u dorosłych rozpoznaje się ją częściej u kobiet.
Astma może mieć różne fenotypy, które mogą wpływać na dobór leczenia:
- astma alergiczna,
- astma niealergiczna,
- astma o późnym początku,
- astma z utrzymującą się obturacją oskrzeli,
- astma aspirynowa,
- astma związana z pracą zawodową,
- powysiłkowy skurcz oskrzeli,
- astma związana z otyłością.
Wywiad
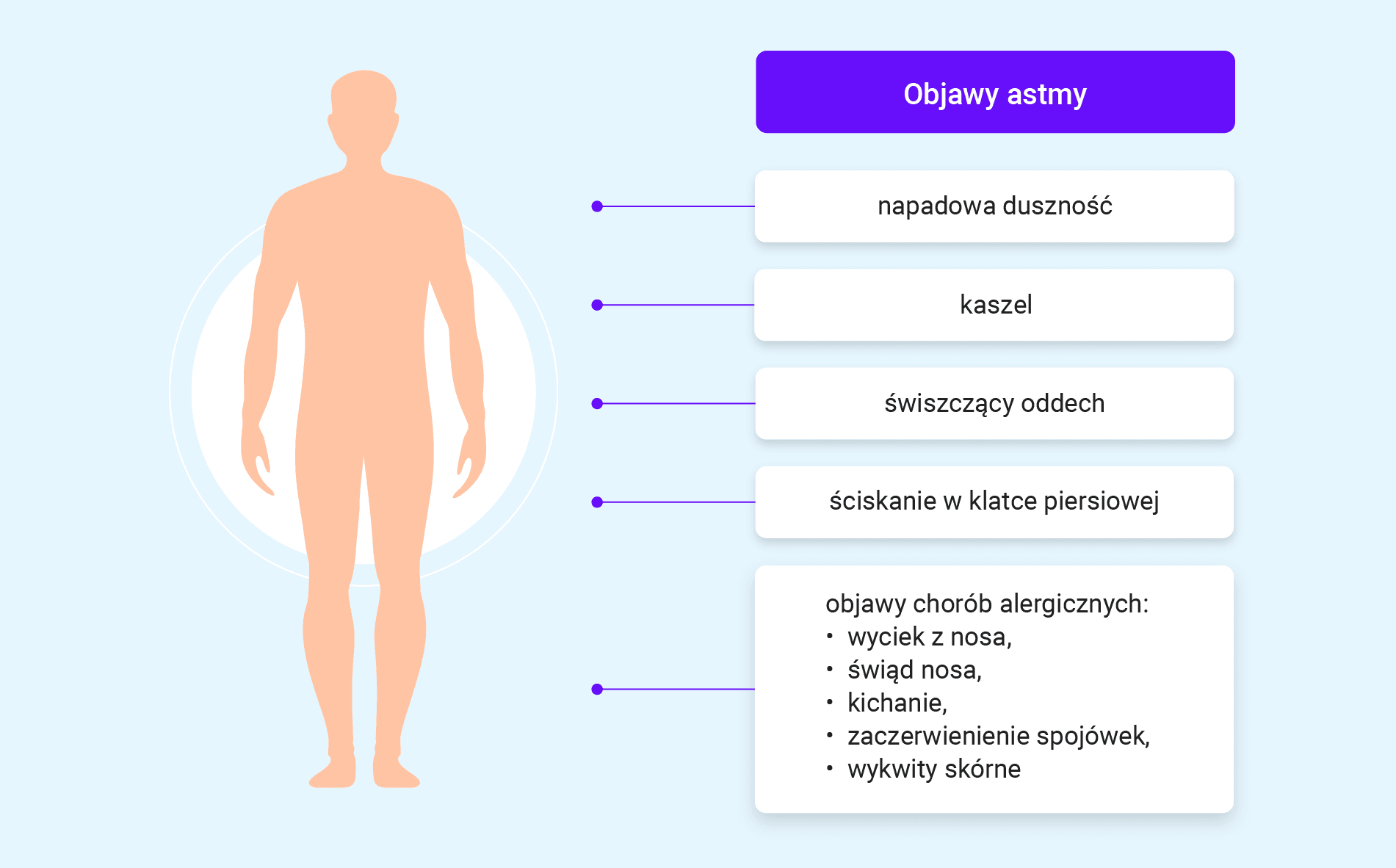
- Jaki charakter ma kaszel? – kaszel to najczęstszy objaw astmy; suchy, napadowy, często występujący w nocy lub po wysiłku.
- Jaki charakter ma duszność? – najczęściej występuje duszność wydechowa, napadowa, ekwiwalentem może być uczucie ściskania w klatce piersiowej lub płytki oddech.
- Czy coś wywołuje powyższe objawy, czy coś je łagodzi? – do czynników wywołujących objawy astmy należy ekspozycja na alergeny, zakażenia układu oddechowego (głównie wirusowe), zanieczyszczenia powietrza, dym tytoniowy, wysiłek fizyczny, silne emocje, zmiany pogody, leki (β-blokery, NLPZ), pokarmy. Objawy mogą ustępować samoistnie lub po lekach rozkurczających oskrzela.
- Od jak dawna występują powyższe objawy, czy mają one stałe nasilenie, czy zmienne? – charakterystyczne dla astmy jest zmienne nasilenie objawów, napadowy charakter dolegliwości, przewlekły kaszel (>8 tyg.).
- Czy pacjent choruje na choroby atopowe (AZS, alergiczny nieżyt nosa, alergiczne zapalenie spojówek, alergia pokarmowa w dzieciństwie) lub czy występują one w rodzinie? – astma alergiczna często współistnieje z innymi chorobami atopowymi.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne. W okresie stabilnym choroby badanie fizykalne może nie wykazywać odchyleń od normy, dlatego jego przydatność jest ograniczona!
- Świsty wydechowe – obustronne nad polami płucnymi, ich nasilenie nie koreluje ze stopniem obturacji, cisza nad klatką piersiową może sugerować ciężką obturację i niewydolność oddechową, czasami furczenia.
- Duszność, tachypnoe, wydłużenie wydechu, praca dodatkowych mięśni oddechowych z zaciąganiem międzyżebrzy.
- Tachykardia – dobrze koreluje ze stopniem ciężkości napadu.
- Nadmierna pobudliwość, w późniejszych stadiach zaburzenia świadomości, utrata przytomności.
- Sinica– świadczy o ostrej niewydolności oddechowej.
UWAGA! CZERWONA FLAGA!
Duszność, tachypnoe, wydłużenie wydechu, praca dodatkowych mięśni oddechowych, świsty wydechowe obustronne nad polami płucnymi, czasami furczenia, cicha klatka piersiowa; tachykardia; nadmierna pobudliwość, zaburzenia świadomości, utrata przytomności, sinica — podejrzenie zaostrzenia astmy oskrzelowej.
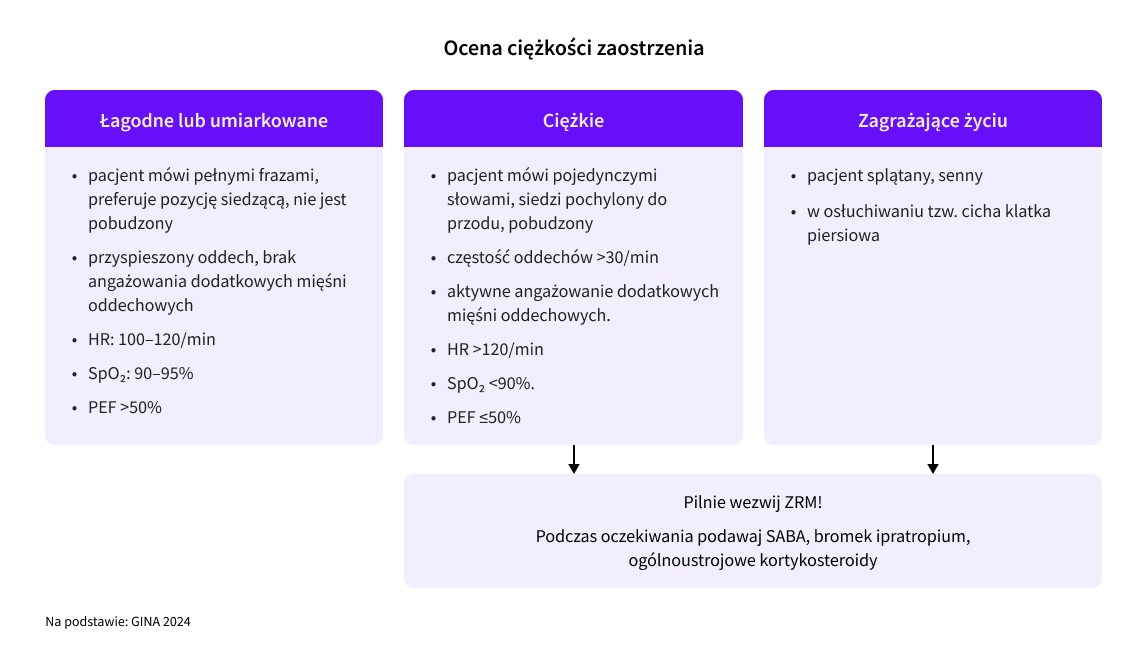
W przypadku zaostrzenia astmy każdemu pacjentowi podaj:
- krótko działający β2-mimetyk, np. salbutamol:
- inhalator pMDI – 4-10 dawek (100 mikrogramów), co 20 min przez 1 godz. (max. 20 dawek);
- nebulizator – 2,5-5,0 mg, co 15-20 min; w ciężkim napadzie nebulizacja ciągła 10 mg/h;
- u chorych z ciężkim zaostrzeniem astmy – bromek ipratropium:
- inhalator MDI – 4–8 dawek (po 20 μg), co 15–20 min;
- nebulizator – 0,5–1 mg, powtarzane co 15–20 min lub nebulizacja ciągła (razem z salbutamolem);
- preparat skojarzony zawierający fenoterol i ipratropium 1–4 ml (20–80 kropli), powtarzane w razie potrzeby;
- u wszystkich pacjentów z zaostrzeniem astmy, za wyjątkiem najłagodniejszych zaostrzeń, należy zastosować GKS ogólnoustrojowo: prednizon p.o. 40-50 mg/d przez 5-7 dni lub metyloprednizolon/hydrokortyzon i.v.
W przypadku braku poprawy po zastosowanym leczeniu wezwij ZRM i skieruj pacjenta do szpitala.
| Wskazania do hospitalizacji w zaostrzeniu |
|---|
Pacjent z czynnikami ryzyka zgonu z powodu astmy, m.in.: hospitalizacja lub pobyt na SOR z powodu astmy w ostatnim roku, wywiad w kierunku konieczności stosowania mechanicznej wentylacji lub intubacji w związku z astmą, stosowanie w ostatnim czasie doustnych glikokortykosteroidów, niestosowanie w momencie zaostrzenia GKS wziewnych, nadużywanie SABA (>1 opakowanie zawierające 200 dawek na miesiąc), wywiad niestosowania się do zaleceń. |
Saturacja poniżej 90%, użycie dodatkowych mięśni oddechowych, liczba oddechów powyżej 30/minutę, akcja serca powyżej >120/minutę, wypowiadanie tylko pojedynczych słów, dezorientacja, pobudzenie. |
Brak poprawy po podaniu leków doraźnych w ramach POZ. |
Brak odpowiedzi na dotychczasowe leczenie zaostrzenia. |
Obecność schorzeń współistniejących, takich jak przewlekła niewydolność serca, zapalenie płuc. |
Brak odpowiedniej opieki w domu. |
Na podstawie: Wytyczne konsultanta krajowego alergologii, konsultanta krajowego medycyny rodzinnej oraz prezydenta Polskiego Towarzystwa Alergologicznego dotyczące diagnostyki i leczenia astmy u dorosłych w POZ, z uwzględnieniem opieki koordynowanej (2024). |
Postępowanie diagnostyczne
Rozpoznanie astmy opiera się na obrazie klinicznym oraz potwierdzeniu zmienności czynności płuc w badaniach czynnościowych układu oddechowego.
- Obecność zmiennych objawów ze strony układu oddechowego (zwykle więcej niż jeden objaw jednocześnie), takich jak:
Objawy cechują się zmiennością w nasileniu i częstotliwości. Często nasilają się w nocy lub nad ranem lub są wywoływane przez wysiłek fizyczny, ekspozycję na alergeny, zimne powietrze, infekcje wirusowe.
Prawdopodobieństwo astmy zmniejszają:
- przewlekła produkcja plwociny,
- duszność związana z zawrotami głowy lub parestezjami,
- ból w klatce piersiowej.
- Zmienność czynności płuc w badaniach diagnostycznych:
- Spirometria z próbą rozkurczową – badanie pierwszego wyboru:
- dodatnia próba rozkurczowa (po inhalacji 200–400 µg salbutamolu) potwierdzona wzrostem FEV₁ i/lub FVC o ≥12% i >200 ml w porównaniu z wartością wyjściową (większa pewność diagnostyczna przy wzroście ≥15% i >400 ml). Badanie dostępne w POZ w ramach opieki koordynowanej w ścieżce pulmonologicznej. W koszyku POZ znajduje się spirometria bez próby rozkurczowej!
- dodatnia próba rozkurczowa (po inhalacji 200–400 µg salbutamolu) potwierdzona wzrostem FEV₁ i/lub FVC o ≥12% i >200 ml w porównaniu z wartością wyjściową (większa pewność diagnostyczna przy wzroście ≥15% i >400 ml). Badanie dostępne w POZ w ramach opieki koordynowanej w ścieżce pulmonologicznej. W koszyku POZ znajduje się spirometria bez próby rozkurczowej!
- Spirometria z próbą rozkurczową – badanie pierwszego wyboru:
Spirometria powinna być wykonywana przed rozpoczęciem leczenia kontrolującego (GKSw, LABA, LAMA, LTRA, leki biologiczne). U pacjentów już leczonych należy rozważyć odstawienie leków przed badaniem.
| Grupa leków | Czas odstawienia przed spirometrią |
|---|---|
SABA (np. salbutamol, fenoterol) | co najmniej 4 godziny |
GKSw + LABA (formoterol, salmeterol) przyjmowane dwa razy dziennie | 24 godziny |
GKSw + LABA przyjmowane raz dziennie | 36 godzin |
36–48 godzin | |
Na podstawie: GINA 2024. | |
Pacjenci powinni również unikać przed spirometrią:
- do 1 godziny przed badaniem:
- palenia tytoniu i papierosów elektronicznych,
- intensywnego wysiłku fizycznego;
- do 2 godzin przed badaniem:
- spożywania obfitych posiłków;
- do 8 godzin przed badaniem:
- środków odurzających, np. alkoholu.
Alternatywne metody diagnostyczne
| Metoda | Opis |
|---|---|
pomiary PEF (szczytowy przepływ wydechowy) | pomiar 2 razy dziennie przez 2 tygodnie: zmienność dobowa PEF >10% u dorosłych potwierdza nadmierną zmienność czynności płuc |
wysiłkowa próba prowokacyjna | dodatnia, gdy spadek FEV₁ ≥10% i >200 ml w porównaniu z wartością wyjściową |
znamienna poprawa w funkcji płuc po 4-tygodniowym leczeniu przeciwzapalnym | wzrost FEV1 >12% i >200 ml (lub PEF o >20%) od pomiaru początkowego (bez zaostrzeń, bez infekcji układu oddechowego) |
nadmierne wahania czynności płuc podczas kolejnych wizyt (mniej wiarygodne) | zmienność FEV1 >12% i >200 ml w pomiarach podczas kolejnych wizyt (bez zakażenia dróg oddechowych w tym okresie |
Na podstawie: Wytyczne konsultanta krajowego alergologii, konsultanta krajowego medycyny rodzinnej oraz prezydenta Polskiego Towarzystwa Alergologicznego dotyczące diagnostyki i leczenia astmy u dorosłych w POZ, z uwzględnieniem opieki koordynowanej (2024). | |
Astma powinna być różnicowana z innymi chorobami układu oddechowego i krążeniowego, takimi jak:
- POChP (przewlekła obturacyjna choroba płuc),
- hiperwentylacja z napadami paniki,
- niewydolność serca,
- rozstrzenie oskrzeli,
- mukowiscydoza,
- zakażenia układu oddechowego.
Zalecenia
Edukacja
- Wszyscy chorzy powinni otrzymać plan leczenia oraz podstawowe informacje dotyczące techniki prawidłowej inhalacji leków wziewnych, postępowania w razie zaostrzeń choroby oraz monitorowania kontroli choroby.
Leczenie niefarmakologiczne
- Poprawne użycie inhalatora – każdorazowo należy ocenić technikę inhalacji, ponieważ nieprawidłowe stosowanie leków wziewnych jest jedną z głównych przyczyn nieskuteczności terapii.
- Unikanie ekspozycji na czynniki wyzwalające zaostrzenia – np. alergeny, substancje drażniące, zimne powietrze.
- Zaprzestanie palenia tytoniu – interwencja antynikotynowa powinna być przeprowadzana na każdej wizycie. Używanie e-papierosów zwiększa ryzyko zaostrzeń astmy.
- Szczepienia zalecane:
- sezonowe szczepienie przeciw grypie,
- szczepienie przeciw COVID-19 zgodnie z aktualnymi wytycznymi,
- szczepienie przeciw pneumokokom,
- szczepienie przeciw błonicy, tężcowi i krztuścowi co 10 lat,
- szczepienie przeciw półpaścowi,
- szczepienie przeciw RSV u osób po 60. roku życia.
- Regularna aktywność fizyczna – wskazana u pacjentów z astmą, jednak należy poinformować o ryzyku wywołania objawów wysiłkowych oraz ustalić schemat postępowania w takich sytuacjach.
- Redukcja masy ciała – szczególnie istotna u pacjentów z astmą związaną z otyłością.
W przypadku lęku emocjonalnego utrudniającego przebieg leczenia zaproponuj dodatkowe metody postępowania (techniki relaksacyjne, techniki kontrolowanego oddychania, pomoc psychologiczna).
Leczenie farmakologiczne
- Leki kontrolujące przebieg choroby, przyjmowane stale, codziennie:
- GKS wziewne – np. beklometazon, budezonid, mometazon,
- długo działające β2-mimetyki wziewne (LABA) (zawsze razem z GKS!) – formoterol, salmeterol,
- długo działające leki przeciwcholinergiczne (LAMA) – tiotropium, umeklidynium, glikopironium,
- leki przeciwleukotrienowe.
- Leki objawowe, przyjmowane doraźnie:
- szybko działające β2-mimetyki wziewne (SABA) – salbutamol, fenoterol,
- krótko działające wziewne leki przeciwcholinergiczne (SAMA) – bromek ipratropium.
- W leczeniu przewlekłym preferuje się doraźne stosowanie preparatu zawierającego GKS wziewny i formoterol, np.:
Leczenie należy dopasować w zależności od stopnia nasilenia objawów astmy (stopnie od 1 do 5) oraz ewentualnie preferencji pacjenta.
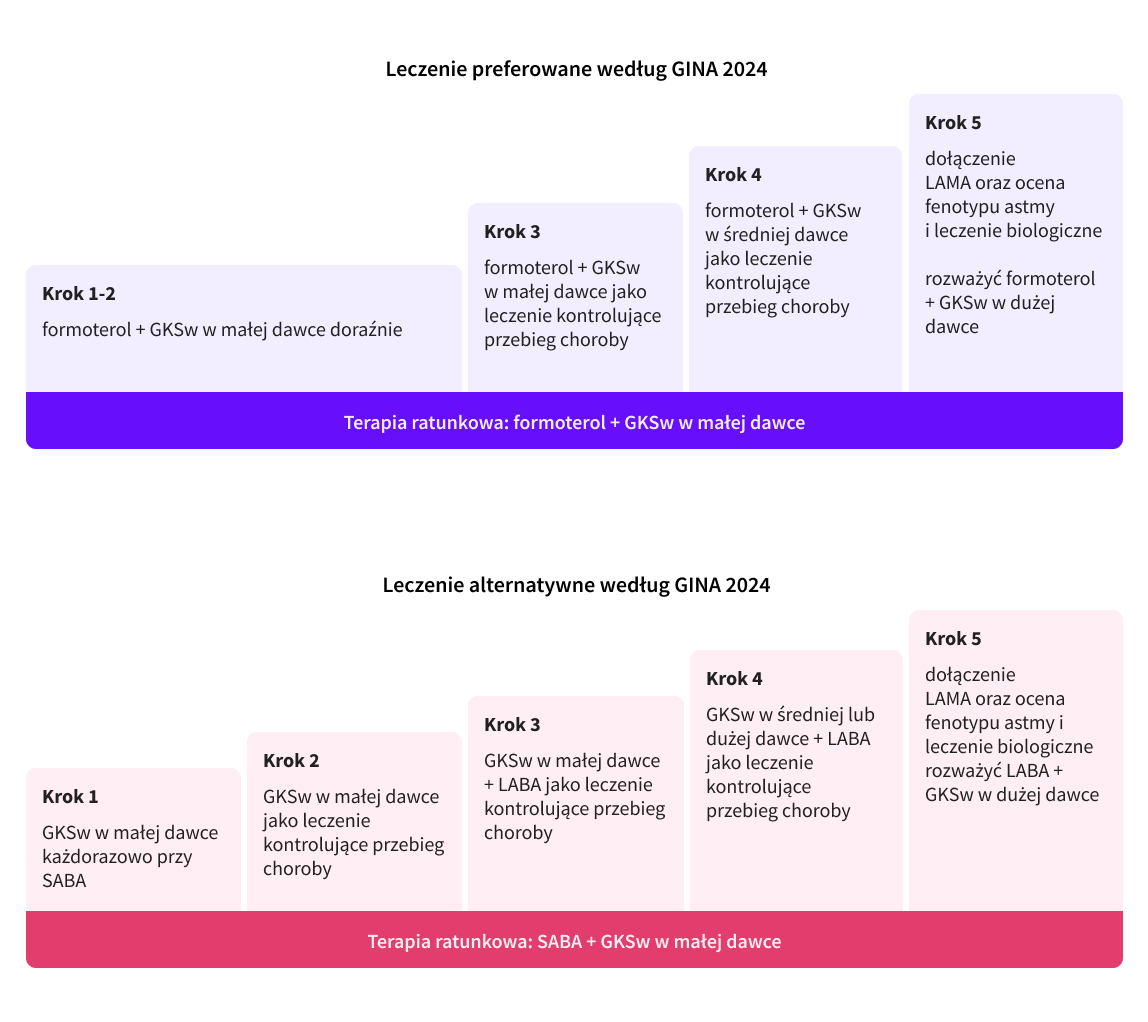
Rozpoczynanie terapii u pacjentów wcześniej nieleczonych
| Stan pacjenta | Krok, od którego należy rozpocząć leczenie |
|---|---|
Objawy rzadziej niż 2 razy w miesiącu | Krok 1 |
Objawy częściej niż 2 razy w miesiącu, ale rzadziej niż 4-5 dni w tygodniu | Krok 2 |
Objawy przez większość dni lub objawy nocne budzące chorego ≥1 raz w tygodniu | Krok 3 |
Objawy codziennie, objawy nocne budzące chorego ≥1 raz w tygodniu lub upośledzenie czynności płuc w badaniu spirometrycznym | Krok 4 |
Jeżeli udaje się utrzymać kontrolę astmy przez ≥3 miesiące, można rozważyć zmniejszenie intensywności leczenia.
Kontrolę objawów można ocenić przy pomocy poniższych kalkulatorów:
- Częstotliwość wizyt kontrolnych:
- pierwsza kontrola: 1–3 miesiące od rozpoczęcia leczenia,
- dalsze wizyty: co 3–12 miesięcy w stabilnym przebiegu.
- U wszystkich chorych po ustaleniu skutecznego leczenia i kilkumiesięcznej obserwacji należy określić stopień ciężkości choroby:
- astma lekka – kontrolowana za pomocą leczenia stopnia 1 lub 2,
- astma umiarkowana – kontrolowana za pomocą leczenia stopnia 3,
- astma ciężka – konieczne leczenie stopnia 4 lub 5, lub astma pozostaje niekontrolowana pomimo takiego leczenia.
- Wszystkich pacjentów przed rozpoczęciem leczenia, po upływie 3–6 miesięcy leczenia przeciwzapalnego, okresowo (≥1×/2 lata) skieruj na spirometrię z próbą rozkurczową. U pacjentów przyjmujących duże dawki wGKS-formoterolu lub GKS doustnie należy rozważyć badania w kierunku niewydolności kory nadnerczy.
- Okresowo należy oceniać narażenie na czynniki ryzyka zaostrzeń astmy i modyfikować je.
- Okresowo należy oceniać technikę inhalacji, przestrzeganie zaleceń przez chorego oraz działania niepożądane leków.
- Należy określić i kontrolować choroby współistniejące, które mogą nasilać objawy astmy, tj. otyłość, przewlekły nieżyt nosa i zatok przynosowych, alergia pokarmowa. Przy eozynofilii >300/µl należy poszukiwać innych przyczyn niż astma, np. pasożytnicze zakażenie Strongyloides.
- W przypadku astmy o łagodnym przebiegu należy przypomnieć pacjentom, że nieregularne lub rzadkie objawy wciąż niosą za sobą ryzyko ciężkich zaostrzeń i zgonu.
Przykładowa wizyta
Wywiad
Pacjent (35 lat) zgłosił się z narastającym od kilku godzin uczuciem duszności, świszczącym oddechem i napadowym suchym kaszlem. Chory z powodu duszności mówi fragmentami zdań. W wywiadzie astma dobrze kontrolowana, atopowe zapalenie skóry. Do tej pory pacjent przyjmował jedynie doraźnie budezonid+formoterol. Od wczesnego ranka, pomimo przyjęcia kilku dawek leku przy pomocy inhalatora ciśnieniowego, objawy zaczęły się nasilać. Wywiad rodzinny: matka – astma, alergiczny nieżyt nosa. Neguje przyjmowanie na stałe innych leków, alergie i uczulenia na leki.
Badanie przedmiotowe
Stan ogólny średni. Pacjent z kontaktem słowno-logicznym zachowanym. Temp 37,0 oC. Skóra blada, spocona. Tachypnoe ok. 30/min, osłuchowo obustronnie nad polami płucnymi liczne świsty i wydłużony wydech, SpO2 91%. Widoczne użycie dodatkowych mięśni oddechowych. Czynność serca miarowa, o częstości ok. 123/min. BP 110/70 mmHg. Brzuch miękki, niebolesny, bez oporów patologicznych, perystaltyka słyszalna prawidłowo. Objawy otrzewnowe ujemne. Objaw Goldflama obustronnie ujemny. Bez obrzęków obwodowych. Neurologicznie bez zmian.
Zalecenia i leczenie
Na podstawie prezentowanych objawów klinicznych stwierdzono ciężkie zaostrzenie astmy.
Wezwano ZRM i przetransportowano pacjenta do szpitala. W oczekiwaniu na karetkę podano salbutamol z inhalatora pMDI, 4 dawki po 100 mikrogramów. Po 20 min powtórzono w tym samym schemacie. Podano również prednizon 40 mg p.o.
Monitorowano częstość oddechów, tętno, SpO2.
Kody ICD-10
Referencje
- Global Initiative for Asthma. (2024). Global Strategy for Asthma Management and Prevention. https://ginasthma.org/2024-report/
- Wytyczne konsultanta krajowego alergologii, konsultanta krajowego medycyny rodzinnej oraz prezydenta Polskiego Towarzystwa Alergologicznego dotyczące diagnostyki i leczenia astmy u dorosłych w POZ, z uwzględnieniem opieki koordynowanej z dnia 16 lutego 2024.
- Boros, P., Mejza, F., & Gomółka P.: Wykonywanie spirometrii według standardów American Thoracic Society i European Respiratory Society 2019. Med. Prakt., 2020; 6: 48–55



