Wyszukaj w wideo
Arytmogenna kardiomiopatia prawej komory
I Międzynarodowy Kongres Kardiomiopatii – sesja studencka
Podczas I Międzynarodowego Kongresu Kardiomiopatii znakomici eksperci omówili najważniejsze zagadnienia dotyczące leczenia i diagnostyki tych schorzeń. Jakie trudności niesie ze sobą kompleksowa opieka nad pacjentem zmagającym się z kardiomiopatią?
Odcinek 4
Tematem wystąpienia Kingi Brawańskiej i Kamili Florek z SKN Chorób Serca Wrocławskiego Uniwersytetu Medycznego była arytmogenna kardiomiopatia prawej komory. Omówiły jej epidemiologię, kryteria diagnostyczne i odrębności w EKG, a następnie przedstawiły najważniejsze zasady leczenia zachowawczego oraz zabiegowego, a także genotypowania pozwalającego na wdrożenie terapii celowanych.
Dzień dobry, nazywamy się- KingaBramańska.I Kamila Florek jesteśmy studentkamiWydziału Lekarskiego na Uniwersytecie Medycznym imieniaPiastów Śląskich we Wrocławiu.Dzisiaj mamy przyjemność przybliżyć Państwutematykę arytmogennej kardiomiopatii prawej komory.Plan naszej prezentacji jestnastępujący.
I przechodząc już do charakterystykischorzenia.Kardiomiopatia arytmogenna to choroba, którapolega na postępującym zastępowaniu zdrowych włókienmięśnia sercowego przez tkankę tłuszczowąi włóknistą.Towarzyszy jej znaczne ryzyko wystąpieniaarytmii komorowych.Pomimo początkowych przekonań, że chorobadotyczy głównie prawej komory, coraz częściejobserwuje się, że może onaobjąć także lewą komorę.Jest to schorzenie genetyczne, zazwyczajdziedziczone w sposób autosomalnie dominujący, chociażu jednej trzeciej pacjentów nieudaje się zlokalizować genów odpowiedzialnych zapowstanie tej choroby.Pomimo, że dokładne mechanizmy molekularnepozostają niejasne, najczęściej przypuszcza się, żeutrata kardiomiocytów oraz ich zastąpienietkanką tłuszczową i włóknistą wynika znieprawidłowej adhezji komórek mięśnia sercowego,a także zaburzeń w budowie desmosomówi połączeń adhezyjnych.To z kolei predysponuje dozaburzeń równowagi sodowej i wapniowej wkomórkach kardiomiocytów, a także dodezintegracji tych miocytów i śmierci komórek,zwłaszcza podczas intensywnych ćwiczeń fizycznychchorego.Zmiany włóknisto-tłuszczowe koncentrują się zazwyczajna wolnej ścianie prawej komory iznajdują się w obszarze zwanymtak jak, zwanym jako trójkąty dysplazji,czyli obszar pomiędzy wierzchołkiem serca,lejkiem a drogą odpływu z prawejkomory.W wyniku opisanych zmian zachodzących
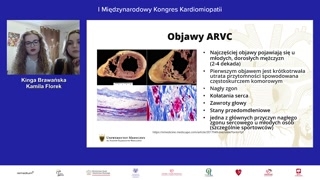
w sercu powstają arytmogenne obwody reentry,prowadząc do zaburzeń komorowych, jakrównież może postępować niewydolność serca.Częstość występowania tego schorzenia tojeden na dwa do pięciu tysięcyurodzeń, z trzykrotną przewagą upłci męskiej.Choroba ta zwykle manifestuje sięu młodych dorosłych mężczyzn.Najczęściej pierwszym symptomem jest nagłautrata przytomności, która wynika często zeskurczu komorowego.Arytmia ta w niektórych przypadkachmoże przejść w migotanie komór idoprowadzić do nagłego zgonu sercowego.Innymi objawami mogą być kołataniaserca, zawroty głowy i stany przydomdleniowe.Dodatkowo arytmogenna kardiomiopatia prawej komoryjest jedną z głównych przyczyn nagłegozgonu sercowego u młodych ludzi,szczególnie sportowców.
Rozpoznanie arytmogennej kardiomiopatii prawej komoryopiera się o kryteria diagnostyczne opracowaneprzez grupę roboczą Europejskiego TowarzystwaKardiologicznego w 2010 roku.Wyróżniamy kryteria duże i kryteriamałe, które możemy podzielić na sześćkategorii.Po pierwsze, te związane zbadaniami obrazowymi, czyli echo serca irezonans magnetyczny, w których koncentrujemysię właśnie na zobrazowaniu poszerzenia prawejkomory, jak i drogi odpływuprawej komory, a także na identyfikacjiobszarów hipokinezy, akinezy czy tętniaków.Kolejne kryterium odnosi się dozmian histopatologicznych diagnozowanych za pomocą biopsjiendomiokardialnej.Kolejne trzy kategorie związane sąz ze zmianami obserwowanymi w EKG,dotyczą depolaryzacji, repolaryzacji i innychzaburzeń arytmicznych.Niezwykle istotny jest również wywiadrodzinny.W sytuacji, w której zdiagnozujemyu pacjenta arytmogenną kardiomiopatię prawej komory,należy pamiętać o przesiewowym genetycznymtestowaniu kaskadowym najbliższych chorego.Za definitywnym rozpoznaniem arytmogennej kardiomiopatiiprawej komory przemawia spełnienie dwóch kryteriówdużych lub jednego kryterium dużego,dwóch kryteriów małych, alternatywnie czterech kryteriów
małych.Ponadto w diagnostyce różnicowej należypamiętać o sarkoidozie, zapaleniu mięśnia sercowegoczy sercu sportowca, które równieżmogą spełnić rzeczone kryteria diagnostyczne.
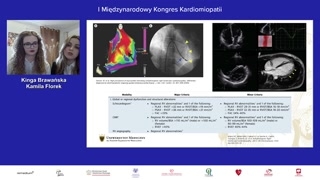
Odnosząc się do obrazowania należypamiętać, że rezonans magnetyczny ma wyższączułość i specyficzność niż echoserca w diagnozowaniu arytmogennej kardiomiopatii prawejkomory, a najwyższą czułością charakteryzujesię biopsja endomiokardialna, w której przydatnemoże być mapowanie elektroanatomiczne serca,by pobrać materiał z odpowiednich miejsc.Obecność miokardium poniżej sześćdziesięciu procentprawidłowych miocytów świadczy o spełnieniu kryteriumdużego.
Odnosząc się do kryteriów możliwychdo zaobserwowania w EKG, należy wspomnieć,że najbardziej charakterystyczną zmianą, leczwystępującą stosunkowo rzadko jest fala Elpsonbędąca zapętleniem o wysokiej częstotliwości,występującym na ramieniu zstępującym załamka R'lub tu w obrębie odstępuST tuż przed, za zespołem QRSi fala Elpson to jesttutaj greckim akcentem, jednakowoż nie jedynymzwiązanym z arytmogenną kardiomiopatią prawejkomory, gdyż również należy wspomnieć ochorobie Naxos, która w swoimwłaśnie tej przebiegu, poza występowaniem arytmogennejkardiomiopatii prawej komory, obejmuje równieżzmiany skórne, takie jak rogowiec dłonii stóp, które wpisują sięw tak zwany zespół sercowo-skórny.
Jeśli chodzi o najbardziej charakterystycznązmianę, skoro nie jest nią właśnieta fala Elpson, to należywspomnieć, że jest to zaburzenie związanez repolaryzacją, obrazu widoczne jakoodwrócone załamki T w odprowadzeniach odV1 do V3 lub dalszychodprowadzeniach przedsercowych.Zaburzenia depolaryzacji widoczne są jakoposzerzenia zespołów QRS w odprowadzeniach przedsercowych,a spektrum notowanych arytmii obejmujedodatkowe powodzenia komorowe oraz częstoskurcze komorowe.
Najbardziej typową arytmią dla arytmogennejkardiomiopatii prawej komory jest jednokształtny częstoskurczkomorowy o morfologii bloku lewejodnogi pęczka Hisa. Pacjentom cierpiącym na arytmogennąkardiomiopatię prawej komory zaleca sięograniczenie aktywności fizycznej.Badania kohortowe na wskazanych pacjentachwykazały, że taki reżim może znaczącozmniejszyć liczbę arytmii oraz obniżyćryzyko niewydolności serca w przebiegu tejchoroby.
Przyjmuje się, że ograniczenie aktywnościfizycznej powinno wynosić mniej niż sześćsetpięćdziesiąt metr godzin rocznie, comożna porównać do mniej więcej trzydziestuminut szybkiego marszu dziennie.A przechodząc do leczenia farmakologicznego,
arytmie w arytmogennej kardiomiopatii prawej komorysą wrażliwe na stymulację betaadrenergiczną.Dlatego jako leki pierwszego wyborustosuje się beta blokery.Najczęściej do tych beta blokerówdodaje się leki antyarytmiczne, takie jaksotalol i amiodaron.Niestety żaden z tych lekównie wykazuje skuteczności w znacznym zmniejszaniuryzyka nagłego zgonu sercowego utych pacjentów.W przypadku wystąpienia niewydolności sercaw przebiegu tej choroby zaleca sięleczenie zgodnie z wytycznymi.Niestety aktualnie nie istnieje żadnafarmakologiczna terapia specyficzna dla rzeczonej kardiomiopatii,a istotną wiadomością jest fakt,że ta farmakologiczna terapia antyarytmiczna prowadzonaw tych przypadkach nie wydajesię zmieniać ryzyka poważnych incydentów arytmicznychw stopniu, w którym możnaby było wyeliminować leczenie w postaciwszczepienia kardiowertera defibrylatora.
Tak, i tutaj właśnie szczególnieprzydaje się stratyfikacja ryzyka dla chorychz arytmogenną kardiomiopatią prawej komory.Też jest ona istotna wpodjęciu decyzji o implantacji ICD.Kalkulacja ryzyka dotyczy wystąpienia zdarzeńsercowych, takich jak nagły zgon sercowy,nagłe zatrzymanie krążenia czy arytmiekomorowe niestabilne hemodynamicznie.Kardiowerter defibrylator należy wszczepić wsytuacji wysokiego ryzyka wystąpienia groźnych arytmii,czyli jeśli pacjent przebył zatrzymaniekrążenia, gdy mamy do czynienia zutrwalonym częstoskurczem komorowym, a takżeciężką dysfunkcją prawej komory ocenioną napodstawie frakcji wyrzutowej czy zmianypola powierzchni prawej komory.Implantacje ICD należy rozważyć takżew razie wystąpienia omdleń u pacjentówz rozpoznaniem.Wszczepienia ICD nie rozważamy tylkou pacjentów dodatnich genetycznie, ale bezobjawowych.Ponadto w przypadku pacjentów zczęstymi jednokształtnymi, częstoskurczami komorowymi rozważa sięablację w celu złagodzenia objawów.Jednak pełne ustąpienie arytmii komorowychjest praktycznie niemożliwe ze względu napostępujący charakter choroby.
Ponadto, ponieważ substraty arytmii wprawej komorze są zlokalizowane głównie wnasierdziu, zwykle konieczne jest łącznepodejście wsierdziowe i nasierdziowe.Niemniej jednak ostatnie badania sugerują,że ablacja prawej komory może przynieśćbardzo obiecujące wyniki, znacznie zmniejszającryzyko wystąpienia arytmii.U pacjentów z nieuleczalnymi komorowymizaburzeniami rytmu lub z ostoinową niewydolnościąserca oporną na leczenie, ostatecznym,ostatecznym rozwiązaniem jest przeszczep serca.Co ciekawe, ci pacjenci mająkorzystniejsze wyniki przeszczepu w porównaniu zpacjentami z kardiomiopatią niedokrwienną irestrykcyjną.Rokowanie u tych pacjentów jestzróżnicowane w zależności od obrazu klinicznego.Ze względu na możliwość wszczepieniakardiowertera defibrylatorów najczęstszą przyczyną zgonów utych pacjentów jest niewydolność serca,a śmiertelność roczna wynosi około jedendo trzech procent.
W arytmogennej kardiomiopatii prawej komoryprzyszłość należy do testów genetycznych ize względu na stosowanie właśnietej genotypowania można dobrać dla pacjentaodmienną terapię, jak i stratyfikowaćryzyko tych pacjentów.Na przykład standardowym fenotypem arytmogennejkardiomiopatii prawej komory jest mutacja genuplakofiliny.U pacjentów z mutacją wgenie desmoplakiny najczęściej rozwija się agresywnywariant z dominującą patologią lewejkomory.Mutacja desmogleiny związana jest zwiększą szansą rozwoju niewydolności serca dozaawansowanej niewydolności serca wymagającej transplantacjiwłącznie.A w fenotypie z mutacjąplakoglobiny pacjentów powinno się poddawać osobnejstratyfikacji ryzyka według innych kryteriów.Natomiast mutacje genu MEM44 niesiewyższe ryzyko wystąpienia poważnych arytmii.
Perspektywą na poprawę sytuacji pacjentówsą też nowe strategie terapeutyczne, równieżna polskim gruncie.Prowadzone jest wielośrodkowe, randomizowane badaniekliniczne badające wpływ sakubitylu z walsartanemna progresję arytmogennej kardiomiopatii prawejkomory.I już tak na szybkokończąc, to co chciałybyśmy, żeby Państwozapamiętali z naszej prezentacji, tofakt, iż należy zachowywać szczególną czujnośću młodych pacjentów z pozornieniegroźnymi objawami, takimi jak omdlenia czykołatania serca.Tą kardiomiopatię należy diagnozować napodstawie kryteriów diagnostycznych ustalonych przez EuropejskieTowarzystwo Kardiologiczne i nie zapominaćo różnicowaniu z sarkoidozą, zapaleniem mięśniasercowego czy sercem sportowca.Aktualnie wciąż za podstawę leczeniauznaje się wszczepienie ICD.A perspektywa genotypowania ma szczególneznaczenie dla personalizacji leczenia i dziękitemu czynienia i dla pacjentaterapią szytą na miarę.Bardzo dziękujemy za uwagę.Dziękujemy.
Rozdziały wideo

Wprowadzenie i charakterystyka arytmogennej kardiomiopatii
Epidemiologia, objawy kliniczne i kryteria diagnostyczne
Zmiany w EKG, spektrum arytmii i ograniczenia aktywności

Leczenie farmakologiczne, stratifikacja ryzyka i interwencje inwazyjne