Wyszukaj w poradnikach
Terapia przeciwbólowa u pacjentów stosujących leki przeciwkrzepliwe
Leczenie przeciwkrzepliwe stanowi standard postępowania w licznych jednostkach chorobowych, m.in. migotaniu przedsionków czy stenozie aortalnej. Jest ono stosowane z dobrym efektem terapeutycznym u coraz szerszej grupy pacjentów, o czym świadczy fakt, że statystycznie nawet 5-10% dorosłych mieszkających w Europie i USA przyjmuje te leki [1].
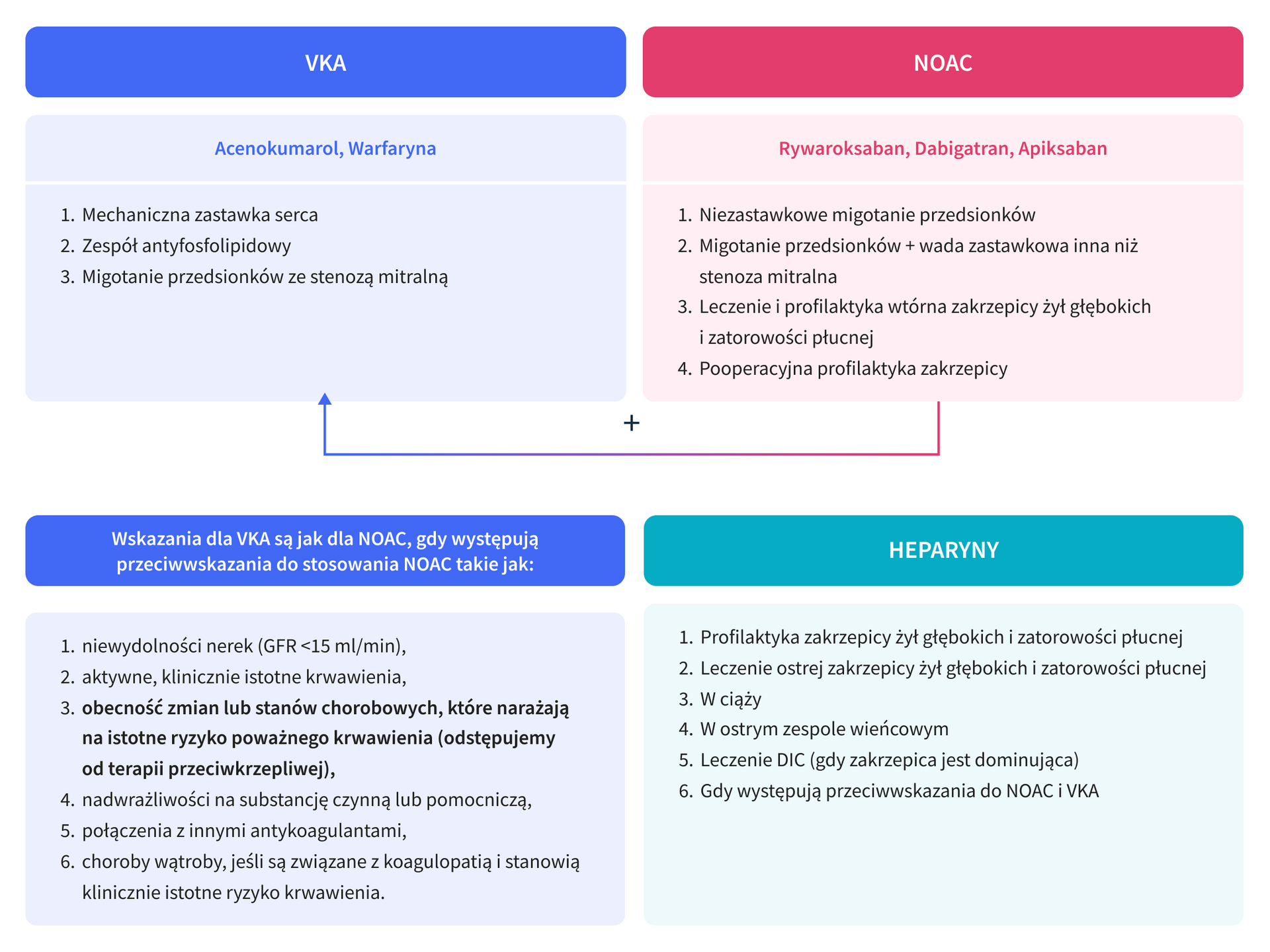
Leczenie to obejmuje główne grupy leków:
- nowe doustne antykoagulanty niebędące antagonistami witaminy K (NOAC) – dabigatran, rywaroksaban, apiksaban;
- antagoniści witaminy K (VCA) – warfaryna i acenokumarol;
- heparyny i ich pochodne.
Szacuje się, że rocznie nawet u 1 na 10 dorosłych zostanie zdiagnozowany przewlekły ból wymagający racjonalnej terapii [2]. W świetle tego, że społeczeństwo się starzeje i wielochorobowość stanowi istotny problem populacji geriatrycznej, można by się spodziewać, że u części z nich będzie prowadzone zarówno leczenie przeciwbólowe, jak i przeciwkrzepliwe.
Jakie interakcje lekowe należy mieć na uwadze przy prowadzeniu jednoczasowego leczenia przeciwkrzepliwego i przeciwbólowego? Jak dobierać strategie przeciwbólowe, aby nie zwiększać ryzyka powikłań wynikających z terapii przeciwkrzepliwej?
Leczenie przeciwkrzepliwe a ryzyko krwawienia z przewodu pokarmowego
Z terapią przeciwkrzepliwą wiąże się szereg powikłań, z których jednym z najczęściej wymienianych jest krwawienie z przewodu pokarmowego. Ryzyko to jest tym wyższe, im starszy jest pacjent oraz im więcej chorób współtowarzyszących prezentuje – zwłaszcza tych upośledzających ciągłość błony śluzowej żołądka lub dwunastnicy, m.in. choroba wrzodowa.
Co więcej, określone interakcje lekowe, które mogą wystąpić w połączeniu z farmakoterapią w przebiegu terapii przeciwbólowej (m.in. NLPZ, SSRI, TLPD), mogą nasilać działania niepożądane terapii przeciwkrzepliwej. Mając to na uwadze, należy rozważyć przepisanie leku z grupy inhibitorów pompy protonowej celem osłonowego działania na żołądek.
Zasady racjonalnej terapii przeciwbólowej u pacjentów leczonych przeciwkrzepliwie
Strategie terapeutyczne należy stosować w sposób adekwatny do poziomu odczuwanego bólu oraz stanu klinicznego pacjenta. Powinny być one także dobierane zgodnie z zasadami drabiny analgetycznej WHO, rozpoczynając leczenie od najsłabszych środków przeciwbólowych i zwiększając na te o silniejszym mechanizmie działania w przypadku braku efektu klinicznego.
Paracetamol a leczenie przeciwkrzepliwe
Jest lekiem pierwszego wyboru w leczeniu bólu o niskim nasileniu u pacjentów stosujących leki przeciwkrzepliwe, ponieważ nie wpływa on na funkcję płytek krwi i nie zwiększa ryzyka krwawienia. W dawkach przekraczających 2 g na dobę może on zwiększać wrażliwość na VKA i wtórnie prowadzić do wydłużenia czasu protrombinowego (INR) [3]. Brak jest natomiast istotnych interakcji farmakologicznych pomiędzy paracetamolem a VKA i heparynami.
NLPZ a leczenie przeciwkrzepliwe
NLPZ to obszerna grupa powszechnie stosowanych leków o działaniu przeciwbólowym, przeciwzapalnym i przeciwgorączkowym. W kontekście terapii przeciwkrzepliwej istotną właściwością jest to, że hamują one aktywność cyklooksygenazy (COX), wtórnie zmniejszając syntezę prostaglandyn, które odgrywają istotną rolę w agregacji płytek krwi i ochronie błony śluzowej przewodu pokarmowego. Upośledzenie agregacji płytek może zwiększać ryzyko krwawień, zwłaszcza u pacjentów stosujących VKA, heparyny czy NOAC. Co więcej, NLPZ mogą zaburzać metabolizm warfaryny przez wpływ na enzymy wątrobowe (zwłaszcza cytochrom P450), co prowadzi do wydłużenia INR, a tym samym zwiększa ryzyko krwawienia [4].
Dokładne właściwości leków z grupy NLPZ zostały dokładnie opisane w poniższym artykule:
Koanalgetyki a leczenie przeciwkrzepliwe
Koanalgetyki – substancje wspomagające działanie leków przeciwbólowych – stanowią kluczową rolę w leczeniu bólu przewlekłego i obejmują obszerną grupę terapeutyków, m.in. SSRI, TLPD czy leki przeciwpadaczkowe.
Ich stosowanie wymaga jednak ostrożności i monitorowania, ponieważ wchodzą w interakcje, m.in. z lekami przeciwkrzepliwymi. I tak w przypadku SSRI dochodzi do obniżenia poziomu serotoniny w płytkach krwi, a co za tym idzie do osłabienia ich agregacji i zdolności do hemostazy pierwotnej. Jednym z mechanizmów TLPD jest również hamowanie wychwytu zwrotnego serotoniny, więc interakcja lekowa będzie opierała się na tym samym mechanizmie, co w przypadku SSRI [5].
Leki przeciwpadaczkowe takie jak pregabalina i gabapentyna wykazują skuteczność w terapii bólu neuropatycznego i wykazują korzystny profil bezpieczeństwa w kontekście krwawień, przez co są chętnie wybieranymi substancjami wspomagającymi działanie przeciwbólowe. Co więcej, nie są one gastrotoksyczne, a ewentualne efekty niepożądane, takie jak nudności czy wymioty, są związane bardziej z ich wpływem na układ nerwowy (m.in. poprzez modulację neuroprzekaźników działających w obrębie przewodu pokarmowego, m.in. serotoninę i substancję P) [6].
Pacjent onkologiczny
Obecność nowotworu złośliwego często zwiększa stan krzepliwości krwi pacjenta. Leczenie przeciwkrzepliwe w przebiegu nowotworu jest wdrażane, gdy występują określone wskazania, tj.:
- żylna choroba zakrzepowo-zatorowa (ŻChZZ) – w tym zakrzepica żył głębokich (ZŻG) i zatorowość płucna (ZP),
- profilaktyka zakrzepicy – zwłaszcza w kontekście leczenia chemioterapią, hospitalizacji, zabiegów chirurgicznych lub obecności cewników centralnych,
- zakrzepica związana z nowotworami o wysokim ryzyku zakrzepowym (np. rak trzustki, płuca, żołądka).
Pacjenci onkologiczni nierzadko wymagają również przewlekłego leczenia bólowego, którego podstawą stanowią leki opioidowe. Ryzyko ich interakcji ze środkami przeciwkrzepliwymi jest niskie, co czyni je atrakcyjnymi strategiami terapeutycznymi u pacjentów na leczeniu przeciwkrzepliwym.
Przypadek kliniczny
Do lekarza POZ zgłosił się 73-letni pacjent z migotaniem przedsionków, leczony apiksabanem w dawce 5 mg dwa razy dziennie, z powodu przewlekłego bólu kręgosłupa w odcinku lędźwiowym. Dotychczas pacjent stosował ibuprofen 3 razy dziennie 400 mg. Z uwagi na leczenie apiksabanem zdecydowano się na zastąpienie leku paracetamolem w dawce 1 g co 8 godzin. Po dwóch tygodniach zgłasza się ten sam pacjent, negując poprawę po paracetamolu – leku z pierwszego elementu drabiny analgetycznej. W związku z nieskutecznością takiej strategii przeciwbólowej zdecydowano o dodaniu tramadolu w dawce 50 mg dwa razy dziennie, tym samym wkraczając na wyższy poziom drabiny.
Kody ICD-10
Choroby układu krążenia
Referencje
- Troy, A., & Anderson, T. S. (2021). National Trends in Use of and Spending on Oral Anticoagulants Among US Medicare Beneficiaries From 2011 to 2019. JAMA health forum, 2(7), e211693. https://doi.org/10.1001/jamahealthforum.2021.1693
- Goldberg, D. S., & McGee, S. J. (2011). Pain as a global public health priority. BMC public health, 11, 770. https://doi.org/10.1186/1471-2458-11-770
- Wise J. (2015). True risks of paracetamol may be underestimated, say researchers. BMJ (Clinical research ed.), 350, h1186. https://doi.org/10.1136/bmj.h1186
- Fiumara, K., Goldhaber, S. Z. (2009). "Paracetamol and warfarin: evidence for increased anticoagulation and a need for vigilance."
- Yuet, W. C., Derasari, D., Sivoravong, J., Mason, D., & Jann, M. (2019). Selective Serotonin Reuptake Inhibitor Use and Risk of Gastrointestinal and Intracranial Bleeding. The Journal of the American Osteopathic Association, 119(2), 102–111. https://doi.org/10.7556/jaoa.2019.016
- Chincholkar M. (2020). Gabapentinoids: pharmacokinetics, pharmacodynamics and considerations for clinical practice. British journal of pain, 14(2), 104–114. https://doi.org/10.1177/2049463720912496