Wyszukaj w wideo
Depresja w praktyce lekarza POZ – kiedy podejrzewać depresję u seniora?
U osób starszych depresja rzadko przebiega „klasycznie”. Zamiast smutku i obniżonego nastroju mogą dominować objawy somatyczne: bezsenność, zmęczenie, bóle ciała, drażliwość czy spowolnienie poznawcze. Pacjent mówi, że „nie śpi” lub „nie ma siły” – a nie, że „jest mu smutno”.
Dla lekarzy POZ to codzienne wyzwanie: czy mamy do czynienia z depresją, czy z kolejną chorobą somatyczną? Czy bezsenność u seniora to tylko objaw uboczny wieku, czy może maska poważnego zaburzenia nastroju?
Zapraszamy do obejrzenia nagrania z webinaru „Depresja w praktyce lekarza POZ – kiedy podejrzewać depresję u seniora?”, który odbył się 19 listopada 2025 r. Spotkanie poprowadzili dr hab. n. med. Marcin Siwek, prof. UJ oraz dr n. med. Mateusz Babicki.
Tematyka spotkania
Podczas webinaru omówione zostały kluczowe zagadnienia, które pomogą lekarzom POZ skuteczniej rozpoznawać i leczyć depresję u seniorów:
- depresja maskowana a choroby somatyczne i otępienie;
- bezsenność jako najczęstsza „maska” depresji u osób starszych;
- rola prostych narzędzi przesiewowych (PHQ-2, PHQ-9) w diagnostyce gabinetowej;
- pułapki leczenia objawowego – dlaczego benzodiazepiny, Z-leki czy neuroleptyki mogą szkodzić;
- zasady bezpiecznej terapii przeciwdepresyjnej w wieku podeszłym;
- trazodon jako przykład leczenia przyczynowego – poprawa snu, redukcja lęku, dobra tolerancja w polifarmakoterapii;
- praktyczne strategie „odmaskowania” depresji – jak rozmawiać z pacjentem i jego rodziną;
- kiedy warto (i należy) kierować seniora do poradni zdrowia psychicznego.
O prowadzących
Dr hab. n. med. Marcin Siwek, prof. UJ – specjalista psychiatrii, kierownik Zakładu Zaburzeń Afektywnych Katedry Psychiatrii Collegium Medicum Uniwersytetu Jagiellońskiego.
Dr n. med. Mateusz Babicki – specjalista medycyny rodzinnej. Asystent w grupie badawczo-dydaktycznej w Katedrze i Zakładzie Medycyny Rodzinnej Uniwersytetu Medycznego im. Piastów Śląskich we Wrocławiu.
Już dziś obejrzyj nagranie i nie pozwól, by depresja w wieku podeszłym pozostała niezauważona!
Wybiła 19:00, to czasrozpocząć naszego spotkania.U mnie na Śląsku byłotakie powiedzenie środa minie, tydzień zginie.Tak więc to znak właśnie,że po tym spotkaniu będziemy jużzmierzali w kierunku weekendu.Także tym bardziej dziękuję Państwu,że dzisiaj jesteście z nami otak późnej godzinie.
Temat, który dzisiaj dla Państwaprzygotowaliśmy, budzi wiele pytań, wątpliwości, czasamikontrowersji, więc te Państwa pytaniazebraliśmy dzisiaj i zaprosiliśmy naszych ekspertów,którzy pozwolą Państwu przełożyć różnegorodzaju wytyczne, wiedzę na praktykę, takżebyście Państwo byli w staniepomagać pacjentom jeszcze lepiej.
Tak więc witamy dzisiaj bardzoserdecznie naszych gości z Krakowa prof.Marcin Siwek, dobry wieczór.I z Wrocławia dr MateuszBabicki.Dobry wieczór.Witam bardzo serdecznie.
Drodzy Państwo, w związku ztym, że ten temat właśnie budziróżne pytania, pewnie Państwo zjakimiś swoimi przyszliście.Zapraszam Was do tego, żebyściejuż teraz umieścili je w czacie.Ja postaram się teraz iw trakcie spotkania zbierać te pytaniai później, w drugiej częścinaszego spotkania, przedstawimy je naszym prowadzącym.
Spotkanie jest nagrywane, tak więcPaństwo możecie później na niego wrócićna platformie Remedium.
I w zasadzie z kwestiitechnicznych to, to tyle, oddaję głosnaszym prowadzącym i życzę Państwumiłego odbioru.
Szanowni Państwo, ja jestem bardzozadowolony z tego, że możemy siędzisiaj spotkać i porozmawiać obardzo istotnym problemie, mianowicie depresji ito w szczególnej grupie pacjentów,ponieważ wśród naszych seniorów, czyli osóbpo sześćdziesiątym piątym roku życiai szczególnie lubię rozmowy między dwomaspecjalistami, gdzie zderza się specjalistadziedzinowy ze specjalistą medycyny rodzinnej ipokazujemy Państwu, jak może wyglądaćopieka nad pacjentem z przeróżnymi problemami.Dzisiaj skupimy się właśnie nazaburzeniach depresyjnych.
Proszę Państwa, zaburzenia zdrowia psychicznegow perspektywie problemów sfery występującej naszychpacjentów są naprawdę bardzo, bardzopowszechne.I jakbyśmy sobie zrobili przeglądproblemów zdrowotnych, z którymi zgłaszają sięnasi pacjenci do naszych gabinetów,to zaburzenia sfery psychicznej stanowią naprawdębardzo istotny odsetek osób, którezgłaszają różnego rodzaju problemy zdrowotne.Jak przejrzelibyśmy sobie dane epidemiologiczne,to one jasno wskazują, że sporaczęść osób cierpi na różnegorodzaju problemy zdrowia psychicznego i dotyczyto de facto zarówno kobiet,jak i mężczyzn.Może występować w każdej grupiewiekowej, co pokazuje nam, jak bardzoistotne jest takie holistyczne podejściei weryfikacja zaburzeń zdrowia psychicznego wkażdej grupie naszych pacjentów.
Proszę Państwa, szacuje się, że1 na 4 pacjentów może miećróżnego rodzaju problemy zdrowia psychicznego.Około 4 milionów Polaków możecierpieć z powodu depresji.Nawet WHO w swoim komunikaciepokazuje nam, jak istotnym elementem jestocena zdrowia psychicznego, szczególnie uosób po sześćdziesiątym piątym roku życia,ponieważ to właśnie w tejgrupie pacjentów zaburzenia sfery psychicznej mogąmieć również bardzo istotne przełożeniena ich codzienne funkcjonowanie.Osoby nagle mogą stracić poczuciezainteresowania swoimi codziennymi zachowaniami, swoimi codziennymiczynnościami, mogą mieć również trudnościw realizacji swoich zadań.Stąd bardzo istotne jest, żebyproaktywnie wychodzić do diagnostyki i poszukiwaćtychże zaburzeń u naszych pacjentów.
Proszę Państwa, my mamy jednoz polskich badań, które zostało przeprowadzonena dużej populacji pacjentów posześćdziesiątym roku życia Pol Senior 2,gdzie przebadano ponad 6 tysięcyosób.Jak Państwo widzicie, tak zwanaczęść osób po sześćdziesiątym roku życianiestety spełnia kryteria rozpoznania zaburzeńdepresyjnych i to bez względu nagrupę wiekową.Czy my mówimy o seniorachpo sześćdziesiątym roku życia, po siedemdziesiątymroku życia, po osiemdziesiątym rokużycia?Depresja występuje zarówno w umiarkowanym,jak i łagodnym stopniu nasilenia.
To, o czym my musimyrównież pamiętać, to to, że proszęPaństwa, pacjenci seniorali mogą miećbardzo różnorodny obraz kliniczny, jeżeli chodzio depresję.I to pewnie będzie teżjednym z głównych wątków, które będziemydzisiaj poruszać z panem profesoremw zakresie obrazu klinicznego, bo takietypowe objawy, które my kojarzymy<z populacją osób młodych, dorosłych, czylina przykład anhedonia, czy naprzykład brak zainteresowania codziennymi czynnościami, wcaleu osób w wieku starszymnie muszą być aż tak bardzouwidocznione i one wcale ażtak bardzo nie muszą wysuwać sięna pierwszy plan.A często to może byćpacjent, który ma na przykład zaburzeniasnu i to jest jegogłówny problem i on może nawetzgłosić się do naszego gabinetu,wskazując tylko i wyłącznie na występowanietego, tegoż właśnie zaburzeń, tychwłaśnie zaburzeń. E, zaburzeń snu.
Proszę państwa, pacjenci w wiekustarszym mogą mieć bardzo różnorodne problemyzdrowotne czy problemy takiego codziennegoswojego życia, które będą wpływały nato, że oni są wgrupie wysokiego ryzyka rozwoju zaburzeń depresyjnych.
Część osób cieszy się, kiedyprzejdzie na emeryturę, ale dla częścito też wydaje się byćtakiego pewnego rodzaju końcem ich pracyzawodowej.Nagle nie potrafią znaleźć sobiekolejnych zajęć, kolejnych czynności.Często niestety również u osóbw wieku starszym może przydarzyć sięśmierć bliskiej osoby, co równieżbędzie wywierało bardzo istotny wpływ naich kondycję psychiczną.
Nie zapominajmy również, że pacjencipo sześćdziesiątym, sześćdziesiątym piątym roku życiabardzo często obarczeni są jużwspółistnieniem schorzeń somatycznych, które jak bardzodobrze wiemy, potrafią w bardzoklarowny sposób korelować z ryzykiem rozwojuzaburzeń depresyjnych u pacjentów, zaburzeńlękowych.Więc samo już występowanie cukrzycy,nadciśnienia, jak byśmy popatrzyli dalej, chociażbyniewydolności serca i przewlekłej chorobynerek, to już samo w sobiestanowi istotne obciążenie, co możeprze-przełożyć się na to, że zaburzeniadepresyjne będą bardzo często występującew tej grupie pacjentów.
Osoby starsze mają również dużepoczucie takiej samotności, osamotnienia, bo częstoczłonkowie ich rodziny i dziecimają swoje obowiązki, nie mają czasupoświęcać im odpowiedniej ilości czasu.
Często również zdarza się tutajograniczenie sprawności psychoruchowej.Mogą dołączyć zaburzenia neurologiczne, zaburzeniafunkcji neurokognitywnych, co też będzie miałobardzo negatywny wpływ na ryzykorozwoju depresji.
Stąd też bardzo ważne jest,abyśmy proszę państwa, badając, przyjmując pacjentóww naszych gabinetach senioralnych podchodzilitak holistycznie, weryfikowali każdy element ichzdrowia, czyli skupili się zarównona funkcjach poznawczych, ale również nasferze nie tylko somatycznej, októrej pamiętamy i gdzie poszukujemy nadciśnienia,poszukujemy cukrzycy, przewlekłej choroby nerek,bo to są schorzenia, które mogąnie mieć objawów, a któremogą niestety występować u naszych pacjentów.Ale żebyśmy w tym wszystkimnie zapominali również o poszukiwaniu ioceny kondycji psychicznej naszych pacjentówz wykorzystaniem konkretnych skali.
Proszę państwa, mamy kilka skal.Jedną z takich, która teżzostała wykorzystana w tym, w tymbadaniu, o którym państwu wcześniejmówiłem, jest geriatryczna skala oceny depresji,która występuje w dwóch formach,zarówno w takiej dłuższej trzydziestoitemowej, jaki w skróconej piętnastoitemowej, gdziepacjent samodzielnie może wypełnić, bądź teżprzy pomocy personelu medycznego możewypełnić taki kwestionariusz.Ale my wiemy, proszę państwarównież, że mamy przesiewowe narzędzia dooceny zdrowia psychicznego dzięki wprowadzeniuprogramu Moje Zdrowie, gdzie jednym zelementów wypełnianych ankiety przez pacjentajest skala PHQ-2, która później wprzypadku dwóch pozytywnych odpowiedzi udzielonychprzez pacjenta jest rozszerzana o kolejne7 itemów i mamy skalęPHQ-PHQ9, więc mamy kilka de factonarzędzi, którymi możemy oceniać występowaniezaburzeń depresyjnych u naszych pacjentów.
Ja w sumie zawsze zastanawiamsię i to też pewnie będziemoje pytanie do Pana Profesora,czy są jakieś preferencyjne narzędzia, któremy możemy wybierać w populacjigeriatrycznej?Czy skala PHQ-2, która wsumie dedykowana jest dla całości populacji,jest odpowiednia, jest ok, czylepiej jednak sięgać po takie skalegeriatryczne?
To znaczy tak, geriatryczna skaladepresji jest skalą, która jest stosunkowoprosta do wypełnienia, dlatego żetam nie mamy żadnego stopniowania odpowiedzi.Tam jest tylko odpowiedź taklub nie.W związku z tym onabyła tak skonstruowana, żeby to byłojak najprostsze dla seniora, któryma pewne problemy poznawcze, ale akurat,jeżeli porównujemy ją do takiegonarzędzia jak PHQ-9, to PHQ-9 jesttak narzędziem łatwym w użyciu,tak rzetelnym i tak w zasadzieniepodatnym na różne zniekształcenia wynikającez wieku czy z różnych obciążeń,że de facto PHQ-9 możebyć wykonywany oczywiście również u seniorówi nie musimy koniecznie sięgaćpo geriatryczną skalę depresji, jeżeli mamyna podręczniku PHQ-9.Także to jest jak najbardziejbardzo uniwersalne narzędzie.
Zwłaszcza, że jest to skala,która już troszkę jest w takiejnaszej codziennej praktyce i myślę,że sporo lekarzy ma naprawdę sporedoświadczenie w jej takim codziennymwykorzystywaniu.Oczywiście, naj-najważniejsze jest to, żebyśmyużywali tych narzędzi, w których mamywprawę, na których polegamy, którepotrafimy stosować.
Tych narzędzi jest jeszcze więcej,bo na przykład jest coś takiegojak szpitalna skala lęku idepresji, która oprócz nasilenia objawów depresyjnychteż ocenia objawy lękowe ipozwala jakby kliniczne nasilenie lęku stwierdzić.
Skala depresji Becka jeszcze teżmamy, która jest bardziej raczej naukowo.Tak, skala depresji Becka tojuż jest skala, której raczej Państwunie polecam.Ona jest długa, czasochłonna, madużo fałszywych wyników.
Natomiast gdybym miał wskazać jednąidealną do wykorzystania w POZ-cie, tobyłoby to PHQ-9.Zwłaszcza że mamy to przesiewowe,rekomendowane jeszcze PHQ-2, które potrafi namszybki odsiew populacyjny u naszychpacjentów zrobić i ona też sięopiera na kryteriach rozpoznania depresji.Więc to pokazuje jej moci rzetelność.I też prostotę w diagnostycezaburzeń depresyjnych oraz później monitorowania skutecznościleczenia.No w zasadzie skala PHQ-9uczy lekarza, jakie są kryteria rozpoznawaniadepresji.Tak, to jest ściągawka dotyczącatego, na co zwrócić uwagę diagnozując
epizod depresyjny. I proszę państwa, to,co po części już wcześniej wspominałem,że pamiętajmy, że ta depresjau naszego pacjenta w wieku podeszłymwcale nie jest tożsama zdepresją u młodych dorosłych.Czyli te symptomy wcale niebędą takie jednoznaczne, choć wiemy, żedepresja u ludzi młodych równieżmoże przebiegać pod różnorodnymi maskami.Niemniej jednak depresja u pacjentaw wieku podeszłym często będzie miałaróżnorodne maski i one mogąw ogóle być przykryte też taką--brakiem naszej czujności, że myczęsto pewnego rodzaju objawy możemy zrzucać,kolokwialnie mówiąc, na objawy somatyczne,na schorzenia przewlekłe.Czyli na przykład pacjent możemieć dolegliwości bólowe, a my stwierdzimyok, to zapewne są zmianyzwyrodnieniowe stawów.Pacjent może mieć trudności zesnem, możemy przykleić łatkę.To zapewne już związane zwiekiem, więc tak musi być wtym, w tym wieku, tak?Czy chociażby maskowanie przez polipragmazję,czy chociażby spowolnienie psychoruchowe, które myślęteż jest takim częstym problemem,szczególnie u osób po siedemdziesiątym, siedemdziesiątympiątym roku życia, którzy sąobciążeni internistycznie.Więc tutaj trzeba naprawdę zachowaćtaką odpowiednią czujność, ponieważ, no tamaska tej depresji potrafi byćbardzo, bardzo różnorodna.
I teraz, panie profesorze, toco mi się wydaje, to chybanajczęściej jednak gdzieś tam maskau osób starszych to będzie związanaz zaburzeniami snu, tak?Z bezsennością.Nie wiem, czy pan profesorteż ma podobne obserwacje ze swojejcodziennej praktyki, że faktycznie cipacjenci sześćdziesiąt pięć plus to jednakzaburzenia depresyjne, bard-- depresyjne izaburzenia snu często korelują z sobą.
Jak najbardziej tak.No generalnie tak jak panpokazuje tutaj na slajdzie zaburzenia snupo sześćdziesiątym piątym roku życiato jest bardziej reguła niż wyjątek.
O-oczywiście w zależności od tego,jakie przyjmiemy kryteria, jaka jest metodologiabadań, to rozpowszechnienie się tejjuż klinicznej bezsenności waha pomiędzy jedenaściea sześćdziesiąt pięć procent naweti po sześćdziesiątym piątym roku, zkażdym rokiem o kilka, zreguły około pięć procent to ryzykobezsenności rośnie.
W związku z tymbardzo jest tru-- ba-bardzo łatwo jestjakby pomylić kwestie bezsenności zdepresją.Oczywiście musimy pamiętać o jednejistotnej rzeczy, jeżeli mamy do czynieniaz bezsennością przewlekłą, no toona nigdy nie jest chorobą samąw sobie.Ona jest objawem i musimysię zastanowić, co ją wywołało.Jeszcze będę o tym mówił.Niezwykle dużo przypadków chronicznej bezsennościto są niezdiagnozowane zaburzenia psychiczne alboniezdiagnozowana i nieleczona depresja, alboniezdiagnozowane i nieleczone zaburzenie lękowe.
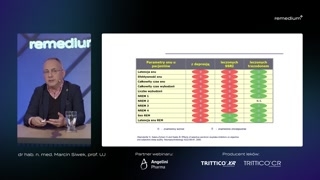
Dokładnie.I to na potwierdzenie naszychsłów znowu przytoczę to badanie, októrym wcześniej mówiłem POLSENIOR 2.Patrzcie proszę państwa, jak znacznyodsetek pacjentów po sześćdziesiątym roku życiai znowu bez względu czymy mówimy o mężczyznach, czy kobietachma określany swój sen jakozłą jakość, tak?Czy pokazuje, że de factonie ma może spełnionych kryteriów rozpoznaniabezsenności, bo my wiemy, żejest to bardziej złożone rozpoznanie kliniczne,ale tak znaczny odsetek pacjentówźle, źle śpi i wykazano znowuna potwierdzenie moich słów, żeniestety, ale te zaburzenia snu bardzoczęsto korelują chociażby z zaburzeniamidepresyjnymi.
Tak jak Państwo widzicie wzałączonej tabeli, wśród osób, które źleśpią, co trzeci pacjent miałrównież wyniku skali GDS, czyli tejgeriatrycznej skali depresji, wartość punktowąpowyżej punktu odcięcia pozwalającym nam narozpoznanie depresji.Czyli średnio co trzeci pacjentźle śpiący miał podstawę do rozpoznaniazaburzeń depre-- depresyjnych, co pokazujejasno, że no te dwie części,te dwa problemy bardzo częstorównież z sobą współistnieją.
I niestety to, co teżjest dużym myślę takim problemem unas w placówkach podstawowej opiekizdrowotnej, to jest fakt, że mymamy pacjenta, który cierpi nazaburzenia snu, który ma problemy zesnem, to my jednak częstoindukujemy różnorodną terapię, która nie dokońca jest odpowiednio dobierana iodpowiednio dedykowana.
I w tym badaniu równieżpochylono się nad tym, jakie grupyleków nasi pacjenci otrzymują najczęściejw przypadku występowania bezsenności.Popatrzcie proszę państwa, że najczęściejpacjenci mają wypisywane tak zwane zetkibądź benzodiazepiny.Wiemy bardzo dobrze, że nonie jest to dedykowane leczenie doleczenia bezsenności, że mamy szereginnych, zdecydowanie lepszych substancji, o którychpewnie tu dzisiaj pan profesorsporo nam jeszcze powie i jakpowinniśmy prowadzić w prawidłowy sposóbte zaburzenia-- leczenie tych zaburzeń snu,zwłaszcza że one bardzo częstomogą występować z zaburzeniami depresyjnymi, astosując tego typu leki myde facto przykrywamy troszkę ten głównyproblem zdrowotny, który występuje unaszych pacjentów.No i nie zapominajmy również,że są to leki o wysokimpotencjale uzależniającym i które mogąmieć szereg działań niepożądanych, również występująceu naszych, u naszych pacjentów.
Proszę państwa, tak jak pandoktor Babiński wcześniej wspomniał, depresja upacjentów w starszym wieku rządzisię trochę swoimi prawami, ma swojecharakterystyczne cechy obrazu klinicznego ipowinniśmy się na nich skupić.Ja teraz zaraz o-o nichbędę mówił.Powinniśmy jakby wykazać bardzo dużączujność w kierunku obecności depresji useniora, choćby z tego względu,że to rozpowszechnienie depresji jest mniejwięcej dwa razy większe albonawet ponad dwa razy większe niżw populacjach osób młodszych.
No i zwróćmy uwagę nato, że ta depresja u pacjentaw podeszłym wieku może miećna przykład objawy subkliniczne, może miećzmienność stanu psychicznego.Nie zawsze ten obraz depresjijest stabilny, ale to, co jestjeszcze istotne, jeszcze raz chciałemzwrócić uwagę na maski depresji.Pod pojęciem maski depresji rozumiemyjeden objaw albo zespół objawów, któryjest tak przemożny, tak uciążliwydla pacjenta, że w zasadzie ipacjent, i lekarz skupiają siętylko na nim, niejako zapominając ointeresowaniu się, czy występują zatym, za tą maską jakieś charakterystycznedla depresji symptomy i mamydo czynienia z fałszywym rozpoznaniem bezsenności,chronicznego bólu, prawda, zaburzeń motorykiprzewodu pokarmowego, różnych innych dolegliwości.
Co jest jeszcze istotne wtym?W depresji w starszym wieku częstomamy również nastawienia hipochondryczne, czujneze-- ześrodkowanie, obserwowanie objawów ze swojegociała.To może spowodować, że będziemymieć wrażenie, że to nie jestdepresja, tylko że to jestnerwica, że to jest zaburzenie somatyzacyjne.
Kolejna kwestia to jest-- tosą skargi na zmęczenie, na osłabienie.No i to, co chciałbymjakby szczególnie podkreślić, to, to, że
oczywiście możemy ulec kwestii takichmasek, które tworzą choroby somatyczne, takiesymptomy depresyjne jak anhedonia, alergia,apatia, spadek apetytu, spowolnienie.One przecież bardzo często występująw przebiegu różnych chorób somatycznych, amamy u pacjenta w wiekusenioralnym wielochorobowość, więc łatwo jest ulectakiej iluzji.To nie depresja.To są po prostu wpewnym sensie naturalne efekty ciężkiego schorzeniasomatycznego czy też wielochorobowości.
Pamiętajcie Państwo, nie interesujemy się,skąd pochodzą dane symptomy.Jeżeli one należą do objawówdepresyjnych, to je zliczamy i sprawdzamy,czy ktoś nie spełnia kryteriówepizodu depresyjnego.
Trudnością może być też to,że pacjenci w starszym wieku niecoinaczej relacjonują swoje samopoczucie emocjonalnei objawy depresyjne.Oni rzadziej mówią jestem smutny,nie odczuwam przyjemności.Częściej będą skarżyli się na-naprzykład na to, że majągo-gorszy sen, że się więcejmartwią, że mają lęk przed bólem,przed śmiercią, przed demencją, przedstarością, że czują się niesprawni fizycznie,będą uwypuklali dolegliwości somatyczne, będąjakby mieli skłonność na przykład doprzeżywania bardziej intensywnych działań niepożądanychfarmakoterapii, no czy będą się skarżylina problemy z pamięcią.
Przypominam tutaj o bardzo ważnymelemencie, o bardzo ważnej masce depresjiw starszym wieku, jaką jestpseudodemencja depresyjna.To jest sytuacja, gdzie pacjentwygląda jak chory z otępieniem, matak nasilone zaburzenia funkcji poznawczych,przy czym, no o ile uchorego z otępieniem rozwój tegoupośledzenia funkcji poznawczych no ma bardzodługi wywiad, on postępuje miesiącami,latami, to tutaj ten wywiad jestkrótki.Ba, bardzo szybko doszło dorozwoju objawów jakby otępiennych i okazujesię, że po skutecznym leczeniufarmakologicznym te dolegliwości przechodzą, tak?
I chciałbym przestrzec przed jednąistotną sprawą, żebyśmy nie ulegali takiejpułapce, że obniżony nastrój, anhedonia,prawda i różne symptomy depresyjne tojest naturalny stan dla starości.No bo z czego tusię cieszyć, skoro zbliżamy się dokresu życia, dużo nas bolii mamy różne ciężkie choroby somatyczne.Absolutnie.Depresja nigdy nie jest jakbynaturalnym stanem.Jeżeli ktoś spełnia kryteria epizodudepresyjnego, to po prostu musimy wziąćsię za ich leczenie.
Mogą być też takie symptomy,które pośrednio nam mówią o ryzykudepresji.Jeszcze raz zwracam uwagę napacjenta, który mówi o męczliwości, obezsenności, o nadmiernym bólu alboo pacjencie, który doznał w niedawnymczasie nagłej dekompensacji stanu somatycznego.Na przykład świeży udar, świeżyzawał.Zabiegi ortopedyczne czy chirurgiczne sączynnikami ryzyka wystąpienia depresji, a czasamijakby tą maską depresyjną możebyć spadek apetytu, odmowa jedzenia, odmowawspółpracy czy też na przykładbardzo znaczne utrudnienie procesów rehabilitacji, czyspowolnienie tego procesu rehabilitacji wchorobie, w chorobie somatycznej.
Więc pamiętajmy jeszcze raz owykonywaniu testów przesiewowych, testów diagnostycznych wkierunku depresji i jeżeli sąjakieś objawy, które należą do tychkryteriów, które Państwo mają wkwestionariuszu PHQ-9, to nie traktujmy ichjako konsekwencję czegoś, jako stannaturalny, tylko jeszcze raz mówię zliczajmyi jeżeli ktoś spełnia kryteriadepresji, to zajmiemy się jej leczeniem.
Jeżeli chodzi o kwestię bezsenności,ja chciałem tutaj jakby zwrócić uwagęna pewien bardzo ważny aspekt.Mamy różne typy bezsenności.Mamy bezsenność krótkotrwałą czy przygodną.To jest taka, która trwakilka dni.Tu jest bardzo łatwo identyfikowalna,przemijająca, krótkotrwała przyczyna, stres, prawda?Utrata, czekanie na operację, zmianastref czasowych, jakieś elementy, co doktórych wiemy, że one szybkoprzeminą i w związku z tymminie ta bezsenność.To jest ta sytuacja, gdzieczęsto na przykład decydujemy się naprzepisanie komuś na kilka dniZLTK, no bo wiemy, że tenproblem szybko zniknie.
Ale jeżeli mówimy o bezsenności,która trwa, prawda, miesiąc lub dłużej,a z reguły przychodzi donas chory, który tą bezsenność maod bardzo wielu miesięcy, anawet lat, o bezsenności chronicznej, totutaj absolutnie nie możemy zadowalaćsię przepisaniem leku nasennego.Musimy przede wszystkim przejść doprocesu diagnostycznego, do zidentyfikowania czynników, które
ją wywołały.Wcześniej mówiłem, że bardzo częstoto może być niezdiagnozowana depresja albozaburzenia lękowe, ale też tomogą być działania niepożądane leków lubefekty źle kontrolowanych chorób somatycznych.
Pamiętajmy o tym, że bezsennośćmoże być wywołana przez zjawiska, któresię dzieją w nocy iprzeszkadzają w spaniu.To może być duszność, tomoże być prawda, oddawanie moczu wnocy, to może być świąd,kaszel, to może być bezdech nocnyczy niekontrolowany ból, czy teżróżne obostrzenia. Nie do końca skontrolowanechoroby somatyczne, takie jak chorobarefluksowa, jak POChP, jak choroba otyłościowa,nadczynność tarczycy czy też nadciśnienie.
Bardzo istotne jest to, żebyśmysię u pacjenta z bezsennością chronicznąteż zastanowili, czy jakieś leki,które stosujemy, nie wywołują tej bezsenności.Przypominam o tym też, żebardzo często jest tak, że bezsennośćchroniczna ma wieloczynnikowe podłoże, czylimożemy mieć i depresję niezdiagnozowaną równocześniez objawami fizykalnymi i zjakimiś lekami, które ten sen namzaburzają.
Zwracam tu uwagę między innymina lipofilne beta blokery, np.Metoprolol jest bardzo częstą przyczynąbezsenności, podobnie jak propranolol.Już zamiana na inny betabloker może nam tutaj polepszyć sprawę.Fluorochinolony, zwłaszcza ciprofloksacyna, ale wogóle wszelkie fluorochinolony mają ogromny potencjałgenerowania bezsenności.Oczywiście wszystkie leki stosowane, wszystkieleki moczopędne, glikokortykosteroidy, tutaj jakby jestto efekt dawkozależny.No i na przykład inhibitorykonwertazy też mogą się przyczyniać dogenerowania bezsenności.W końcu leki przeciwparkinsonowskie, niewłaściwiedawkowane, za bardzo skumulowane też mogąpacjenta nadmiernie stymulować.Czy niektóre leki przeciwdrgawkowe, takiejak topiramat czy levetiracetam.
Ale jeżeli mielibyśmy wskazać najczęstsząprzyczynę bezsenności polekowej, to proszę Państwa,na całym świecie tą najpowszechniejsząprzyczyną są przewlekle i źle stosowanebenzodiazepiny i leki z grupyZet.Ponieważ tych leków w chronicznejbezsenności nie stosujemy, one po prostubędą nam tą bezsenność utrwalały,będą nam to błędne koło bezsennościzwiększały.
Oczywiście leki przeciwdepresyjne mogą byćteż przyczyną bezsenności, zwłaszcza te, którebardziej aktywizują.Na przykład może się okazać,że pacjent ma źle dawkowane leki.Jeżeli pacjent na przykład bierzeinhibitor uchwytu zwrotnego serotoniny lub serotoninyi noradrenaliny na noc, toma gwarantowaną bezsenność.Może być ta bezsenność teżspowodowana na przykład przez bupropion, teżaktywizujący, aktywizujący lek przeciwdepresyjny.
W końcu może się zdarzyćtak, że to leki, które mystosujemy zna-- jakby z zamiarempolepszenia snu, to one nam tensen pogarszają.Może tak być na przykład,jeżeli stosujemy kwetiapinę, mirtazapinę, mianserynę czyhistaminolityki, takie jak doksylamina czyhydroksyzyna, ale też zolpidem.Mianowicie, proszę państwa, tutaj wymienioneleki mogą generować na przykład zespółniespokojnych nóg albo mogą wiązaćsię z zaburzeniami przebiegu snu inapadami głodu, głodu w nocyi w ten sposób wtórnie wywoływaćbezsenność.Z drugiej strony zetki czybenzodiazepiny, nawet jeżeli nie są onestosowane chronicznie, to one niestetynie poprawiają architektury snu.One mogą ją zaburzać iw związku z tym ten chorybędzie brał lek nasenny, alebędzie się budził niewypoczęty.Ten sen będzie po prostunieefektywny.
W końcu oczywiście to, cojest istotne, no to przyczyną bezsennościmogą być różnorakie, można powiedzieć,grzechy popełniane w zakresie higieny snu.Przypominam, że pacjent z bezsennościąnie może drzemać w ciągu dnia.Pacjent z bezsennością musi miećumiarkowaną aktywność fizyczną.Nie powinien zbyt długo, zbytdługo czekać w łóżku na sen.Ale to, co jeszcze majątutaj zaznaczone na żółto, to jest,można powiedzieć, taki nowy cywilizacyjnyelement zaburzonej higieny snu.To jest ekspozycja na niebieskieświatło, które nam mówi, które mówinaszemu zegarowi biologicznemu, jest dwunastaw południe.Tak więc jeżeli przed snemskrolujemy komórkę, skrolujemy tablet i niemamy filtru światła niebieskiego włączonegow urządzeniu elektronicznym, no to niestetybędziemy się stymulować i będziemymieć bardzo duży problem z zaśnięciem.
Jaka farmakoterapia w przypadku czybezsenności chronicznej, czy też bezsenności, którawystępuje w depresji czy wzaburzeniach lękowych?No, proszę państwa, trochę zatrważającesą te wyniki badania POL-SENIOR, dlategoże tam na pierwszym miejscusą leki, których absolutnie w bezsennościprzewlekłej, a zwłaszcza u seniora,nie stosujemy, czyli benzodiazepiny czy zetki.
Jeżeli mówimy o bezsenności przewlekłej,jeżeli mówimy o depresji z bezsennością,a zwłaszcza jeśli mówimy opacjencie w starszym wieku, to absolutnieterapią pierwszego wyboru są promującesen leki przeciwdepresyjne.To może być w zależnościod tego, co państwo sobie wybiorą,mianseryna czy mirtazapina, ale tuprzypominam o tym ryzyku zespołu niespokojnychnóg, czy też generowania wzrostuapetytu i mogą być różne formulacjetrazodonu.Mamy w Polsce trzy formulacjetrazodonu, ale od razu chciałbym zaznaczyćjedną rzecz.Trazodon o natychmiastowym uwalnianiu niejest za bardzo lekiem, który pasujenam do pacjenta w wiekusenioralnym, dlatego, że ten lek jakbybardzo szybko narasta stężenie tegoleku do bardzo wysokich poziomów ite piki stężeń mogą sięwiązać z ryzykiem na przykład spadkuciśnienia czy zawrotów głowy, czyupadków.Więc raczej, jeżeli mówimy opacjencie w wieku senioralnym o bezsenności,no to myślimy o trazodonieCR.A jeśli mówimy o depresjiz bezsennością, to mówimy o trazodonieXR.To, co jest zalotą-- zaletą
wszystkich tych wymienionych na tym slajdzieleków przeciwdepresyjnych, to jest to,że oczywiście one mają zerowy potencjałuzależniający.Tak?Możecie je Państwo stosować dowolniedługo i nie rozwinie się tolerancja,nie rozwinie się uzależnienie, awręcz będą one poprawiały charakterystykę snu.
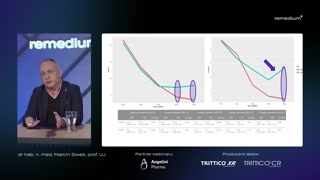
Koronnym tego przykładem jest trazodon.Zobaczmy, co się dzieje upacjenta z depresją w zapisie polisomniograficznym.Ma wydłużoną latencję snu, skróconąlatencję REM-u.Nieefektywny sen, zbyt dużo snuREM, za mało snu wolnofalowego.No i zobaczcie Państwo, żetrazodon odwraca te wszystkie elementy, niejakoprzywraca zdrowy sen w tymzapisie polisomniograficznym.To samo się będzie działonie tylko w depresji, ale naprzykład wtedy, kiedy bezsenność towarzyszybólowi, czy też bezsenność po prostuma jakiś inny chroniczny problem.Charakter.
Jeszcze raz wracając do tychformulacji trazodonu, one się bardzo różniąfarmakokinetyką.W związku z tym trazodonIR bardziej indukuje sen, nie bardzosprawdza się w śnie płytkim,przerywanym, w przedwczesnym budzeniu.I przypominam o tym jakbyostrzeżeniu w przypadku pacjentów w starszymwieku, trazodon CR bardziej zabezpieczajakby całą długość snu, zwłaszcza zabezpieczająckwestie fragmentacji snu bu-- ,snu płytkiego.A to jest jakby bardzoduży problem u pacjenta w starszymwieku.Trazodon XR będzie najsilniej działałw ostatniej fazie snu, czyli tam,gdzie ten chory ma problemyz przedwczesnym, nie, wybudzaniem się.
I tutaj zobaczcie Państwo jakwygląda krzywa stężeń tych leków, tak?IR-ką błyskawicznie narasta stężenie dobardzo wysokich poziomów.Stąd to ryzyko, prawda, żemogą się pojawić zawroty głowy czyspadki ciśnienia.Stąd raczej u seniorów ostrożniez IR-ką.Natomiast CR-ką czy XR-ką stężenieleku, prawda, narasta bardzo łagodnie, niedo takich wysokich stężeń, więcto ry-ryzyko tych ostrych działań niepożądanychjest po prostu znacząco mniejsze.
Co z innymi lekami, któreu seniora moglibyśmy mieć jakby pomysł,żeby je zastosować?
Proszę państwa, histaminolityki, niekiedy reklamowanew telewizji, na przykład doksylomina czydifenhydramina są lekso-- reklamowane wtelewizji, nie nadają się do terapiidepresji u seniorów.Dlaczego?Dlatego, że to są leki,które bardzo szybko przestają działać.Ale przede wszystkim to sąleki o bardzo silnym ośrodkowym działaniuantycholinergicznym.W związku z tym będąone pogłębiały zaburzenia poznawcze u seniora.Mogą nawet wyindukować, prawda, delirium,mogą powodować senność w ciągu dnia,no i niestety mają działaniekardiotoksyczne, a działanie ośrodkowe, antycholinergiczne teżupośledza nam kontrolę bólu.A pamiętamy, że przecież pacjentw starszym wieku to pacjent, którybardzo często ma chroniczne dolegliwościbólowe.
Jeżeli chodzi o melatoninę, tomoże być jakieś rozwiązanie, dlatego żezwłaszcza po siedemdziesiątym roku życiamamy endogenny rozwój endogennego niedoboru melatoniny.Ale tu nie chodzi omelatoninę, prawda, reklamowaną w telewizji, onatychmiastowym uwalnianiu, tylko o melatoninę,o przedłużonym, zmodyfikowanym uwalnianiu.Ale też pamiętajmy o tym,że taka, że melatonina częściej jestjednak lekiem chronobiologicznym, lekiem najetlag, na, na zmianę zmiany ja-jakbyfaz, faz snu.I pamiętajmy, że wysokie dawkimelatoniny mogą indukować CYP3A4, a dużonaszych leków, prawda, w tymleków internistycznych, jest metabolizowanych przez CYP3A4.
Jeżeli chodzi teraz o jakbykolejne pomysły.
Absolutnie odradzam stosowanie u pacjentaw podeszłym wieku leków przeciwpsychotycznych wterapii bezsenności.A w tym badaniu PolSeniortam było prawda- jakieś dziesięć, kilkanaścieprocent, tak?Proszę państwa, neuroleptyki nie służądo leczenia bezsenności, takie jak fetyapina,perazyna, promazyna czy chlorprotixen.To są leki, gdzie mamycały czas wysokie ryzyko, zwłaszcza u-useniora.Upadków, prawda?Spadków ciśnienia, złamań, ale teżpóźnych dyskinezji i powikłań kardiologicznych.To są leki, które poprostu poprzez swoje działania niepożądane wywierająnadmiarowe uspokojenie i trochę możnapowiedzieć, no trzymają na siłę tegopacjenta w łóżku.Nie jest to jakby zdrowele-leczenie bezsenności.
No i te zetki ibenzodiazepiny.Proszę państwa, u pacjenta wpodeszłym wieku benzodiazepiny nawet pięćset ra--pięćset procent zwiększają ryzyko upadkówi złamań.W związku z tym ztego względu absolutnie nie jest to,prawda, najlepszy, najlepszy wariant doleczenia bezsenności u pacjenta w starszymwieku.Oprócz tego znowu mamy ryzykoza-zaburzenia funkcji poznawczych, pogłębienia bezdechu, nasileniaobjawów POChP, a przy chronicznymstosowaniu również ryzyko udaru.
Jeżeli chodzi o pregabalinę, onajest lekiem bezpiecznym, natomiast jej działanienasenne ogranicza się głównie dopacjentów, którzy mają albo chroniczny ból,na przykład ból neuropatyczny czyfi-fibromialgi, albo do pacjentów, którzy majązespół lęku uogólnionego.
No i raczej pa-pamiętamy, żedoksepina, która przecież jest lekiem stosowanymw bezsenności, nie nadaje siędo leczenia seniorów.Dlaczego?Dlatego, że to jest lektrójpierścieniowy, o bardzo dużym indeksie antycholinergicznym,a pamiętajmy o pra-prawda, kryteriachBersa i o unikaniu jakby wysokiegoindeksu antycholinergicznego u pacjenta wstarszym wieku.
Tutaj macie Państwo zebranejeszcze, jeżeli mówimy o prawda tra-trazodoniei-i jego różnej roli wterapii bezsenności czy w terapii depresji,te różne formulacje trazodonu.I ja się trochę chciałemteraz skupić na trazodonie XR.Dlaczego?Dlatego, że to jest tenlek, który może być szczególnie przydatnyu pacjenta w podeszłym wieku,który ma przede wszystkim pełnoobjawową depresję,ale i tej depresji towarzyszą,prawda, objawy zaburzeń snu.
Miałem przyjemność prowadzić badanie TET.To jest takie ba-badanie naturalistyczne,w którym porównywaliśmy u pacjentów ten,tenże trazodon XR z inhibitoramiwychwytu zwrotnego serotoniny w epizodzie depresyjnym.No i co wykazaliśmy wtakiej dwunastotygodniowej obserwacji?No, wykazaliśmy, że ten trazodonXR w leczeniu de-depresji nie tylkojest nie gorszy od inhibitorówwychwytu zwrotnego serotoniny, ale zobaczcie Państwo,że od ósmego tygodnia dodwunastego on silniej redukował objawy depresyjneniż inhibitory wychwytu zwrotnego serotoniny.
Oczywiście też znakomicie poradził sobiez bezsennością.Zobaczmy, że ci pacjenci, którzybrali trazodon, to jest ta grupaniebieska.Oni startowali z poziomu bardziejnasilonych problemów ze snem niż pacjenci,którzy brali inhibitory wychwytu zwrotnegoserotoniny, ale bardzo szybko ten trazodonsobie poradził i bardzo szybkowysforował się jakby na prowadzenie wzakresie redukcji bezsenności, ale teżusuwania resztkowych objawów zaburzeń snu. W końcu
też to, na co wartozwrócić uwagę lepiej sobie poradził zredukcją anhedonii.Tutaj są.Tutaj jest redukcja nasilenia anhedoniiw skali CHAPS.To jest taka typowa skalado leczenia, do badania an-anhedonii.
I jeszcze jedna sprawa działanieprzeciwlękowe.To działanie przeciwlękowe trazodonu XRi SSRI do czwartego tygodnia byłoidentyczne, ale potem okazało siępod koniec, że silniej wyrugowywał objawylękowe trazodonu niż inhibitory wychwytuzwrotnego serotoniny, dawał mniej resztkowych objawówzaburzeń snu i przy okazjiteż poprawiał różne elementy związane zjakością życia, typu prawda, samoobsługa,ból, dyskomfort czy codzienne aktywności.
Więc warto pamiętać o tejopcji Trazodonu XR.Wtedy oczywiście, jeżeli chcemy trazodonstosować w leczeniu depresji, to musibyć dawka od stu pięćdziesięciumiligramów w górę.Ta formulacja XR daje namszansę na stosowanie tego jakby wjednej dawce, stosowanej kilka godzinprzed, przed snem.
Gdybyśmy chcieli porównać jeszcze trazodondo inhibitorów wychwytu zwrotnego serotoniny, zwłaszczajeżeli mówimy o seniorach, topamiętajcie Państwo, że trazodon ma dużomniejsze ryzyko interakcji niż inhibitorywychwytu zwrotnego serotoniny, mniej wpływa naizoenzymy CYP450, nie powoduje zaburzeńseksualnych, no ale przede wszystkim teżnie powoduje takich powikłań, któresą istotne z punktu widzenia pacjentaw starszym wieku.Pamiętajmy, że SSRI w starszymwieku to jest ryzyko krwawień, tojest ryzyko hiponatremii, to jestryzyko progresji osteoporozy czy ryzyko stępieniaemocjonalnego, czy progresji zaćmy.W przypadku trazodonu tego ryzykanie mamy.
Oczywiście pan profesor tutaj omówiłbardzo praktyczne aspekty dotyczące pokazania różnorodnościobrazu klinicznego pacjenta senioralnego, uktórego możemy podejrzewać depresję.I żebyśmy nie zapomnieli otej czujności, tak żebyśmy nie przypisywalitych łatek, o których teżwcześniej rozmawialiśmy.Gdzie pacjenta jak coś boli,pacjent jak ma niespecyficzne objawy, tonie zawsze zrzucajmy na takzwaną PESELozę.
Tak tu pacjenci też ładnieprzychodzą i mówią nawet sami pacjenciczęsto wypierają możliwość tego, żeu nich problemy, które pojawiają sięte dolegliwości, które przyprowadziły ichdo naszych gabinetów, wynikają z zaburzeńsfery psychicznej.Łatwiej jest im przypisać dosoma-- do objawów problemów somatycznych aniżelido problemów zdrowia psychicznego.I też to myślę, jestdość spora jeszcze stygmatyzacja też zaburzeńpsychiatrycznych w tej grupie wiekowej,bo myślę, że to, co obserwujemy,to jest wśród młodszych osóbten trend zaburzeń depresyjnych, lękowych, korzystaniaze wsparcia psychiatry, psychoterapii.To jest już można powiedzieć,na porządku dziennym i wśród młodychosób nie wzbudza to ażtylu emocji, ile niestety wciąż jestnegatywnie odbierane dość w populacjiosób senioralnych.
A jak proszę państwa popatrzymysobie na rekomendacje dotyczące diagnostyki ileczenia depresji w POZ-cie, tode facto każda łagodna i umiarkowanadepresja w swobodny sposób możebyć prowadzona w gabinecie lekarza podstawowejopieki zdrowotnej i nie mapotrzeby, żeby taki pacjent, u któregoczy w ramach programu MojeZdrowie zrobicie PHQ-9, czy sami wykonacieu niego PHQ-9, bo będzieciepodejrzewali tło depresyjne objawów, żeby byłskierowany do poradni zdrowia psychicznego,tylko może być spokojnie sposób inicjowaniaoraz zintensyfikowania też terapia zarównozaburzeń depresyjnych, jak i bezsenności.
My zdajemy sobie sprawę, żedla specjalistów, niespecjalistów zdrowia psychicznego, boto jest też taka fajnanazwa dla wszystkich osób, którzy niezajmują się zdrowiem psychicznym jakoniespecjaliści zdrowia psychicznego, że początkowo tezachowanie odpowiedniej czułości i zachowanieodpowiedniej wrażliwości w zakresie diagnostyki ibyć wyczulonym na te objawymoże być trudne.I tu często też jeszczejak nałożymy na to różnorodność objawówklinicznych, że może być maskasomatyczna, maska bezsenności, maska anhedonii, maskalękowa i tak dalej, idalej moglibyśmy wymieniać różnorodne ten obrazkliniczny zaburzeń depresyjnych.To może sprawiać duże trudnościi możecie się Państwo posiłkować różnorodnymirozwiązaniami.Dla przykładu zaproponowana aplikacja, którejmieliśmy przyjemność też być jednymi zautorami i braliśmy udział przyjej opracowaniu, która naprawdę w banalnysposób pozwala państwu przeprowadzić tenproces diagnostyczny i nawet zasugerować, którerozwiązania terapeutyczne mogą być przydatnedla państwa pacjentów.
Ponieważ jak przejdziecie sobie przezten kwestionariusz PHQ-9, który również jestw tej, w tejaplikacji zawarty, macie Państwo rekomendowane leki,ale my to, co musimyrównież pamiętać u pacjentów w wiekustarszym, że oni często mająróżnorodne schorzenia przewlekłe, przyjmują różnorodne inneleki, mogą mieć niewydolność nerek,mogą mieć chorobę otyłościową czy mogąmieć cukrzycę i tak dalej,które mogą troszkę wymagać indywidualnego podejściaw zakresie doboru odpowiedniej farmakoterapii.
I ta aplikacja również pozwalanam, pokazuje nam, które leki mogąbyć bezpiecznie stosowane, a przyktórych powinna nam się zapalić lampka,uważaj na tego pacjenta, boon ma PHN, bo on macukrzycę i ta substancja konkretna,aktywna może nie być w stuprocentach rekomendowana dla tego, dlatego pacjenta.Stąd to warto sobie nawetna początku, jak będziecie Państwo nabieraćdoświadczenia w zakresie diagnostyki ileczenia zaburzeń depresyjnych, korzystać i podpieraćsię wsparciem tutaj aplikacji.
Proszę państwa, na końcu chcielibyśmyprzytoczyć Państwu taki przykład pacjenta.Myślę, że to jest takipacjent wyciągnięty wprost z Państwa gabinetu,bo jest to jeden zpacjentów, który był u mnie wgabinecie.
Siedemdziesięcioczteroletni mężczyzna, który trzy latatemu niestety stracił żonę i pacjents-To jest można powiedzieć, klasykagatunku pod względem zaburzeń somatycznych, schorzeńprzewlekłych, ponieważ leczy się znadciśnienia, cukrzycy i dodatkowo ma oczywiściewystępujące zmiany zwyrodnieniowe stawów, codoprowadza, że bardzo często u niegowystępują dolegliwości bólowe.Z powodu tych swoich schorzeńon przyjmuje leki przewlekłe.
Natomiast to, co zaniepokoiło defacto pacjenta, ale też córkę, którabyła razem z nim nawizycie, to, że zaobserwowała, że odpewnego czasu tata jest takibardzo drażliwy, wybuchowy, kryje w sobiewiele emocji, łatwo się denerwuje.Ponadto to już sam pacjentraportował, że ma znaczne problemy zesnem, ma trudności w zaśnięciu,wcześnie się wybudza, przez co wstajezmęczony, osłabiony, nie może byćaktywny w ciągu dnia.Dodatkowo jeszcze to, co panprofesor wspominał pomimo tego, że pacjentnie powinien mieć drzemek, toi tak jego cykl dobowy wymuszałna nim de facto, żeon krótkie drzemki w ciągu dniamiał.I na to wszystko występowałooczywiście nasilone uczucie zmęczenia, brak energii,co pacjent mocno wiązał właśniez tymi zaburzeniami snu.Występowały również bóle różnych częściciała, szczególnie tutaj barki, które byływłaśnie wyjaśniane tymi zmianami zwyrodnieniowymi.
No i proszę państwa, pacjent,który zgłosił się na samym początkuu innego lekarza, dostał leczeniededykowane na to, żeby ułatwić pacjentowizaśnięcie.Czyli on dostał na początkuhydroksyzynę doraźnie na noc, ale późniejwłączono u pacjenta Zolpidem, którybył stosowany już przez okres czterechmiesięcy.
Gdzie my wiemy, że tegotypu leki to jest to, copan profesor wspomniał- raczej terapiakrótkoterminowa.Tak, my mówimy pacjentom właśniew przypadku tych bezsenności epizodycznych ozastosowaniu tychże możliwości.No i raczej to teżpacjent siedemdziesięcioczteroletni to nie jest pacjent,który powinien mieć tego typuleczenie wdrażane z uwagi chociażby nate powikłania, o których wcześniejjuż była mowa.
Proszę państwa, obawiano się równieżtego pacjenta, czy czasem nie doszłonp.Do zaostrzeń jego schorzeń przewlekłych.Więc on miał rutynowo wykonaneswoje badania kontrolne, które nie wykazaływiększych odchyleń, jakichś istotnych zmianw badaniach laboratoryjnych.No ale niestety, pomimo stosowaniatego leczenia, które pacjent uzyskiwał, onmiał pogłębiające się zaburzenia, zaburzeniasnu, które początkowo oczywiście po włączeniuleków była poprawa, ale późniejpacjent był coraz bardziej apatyczny, przestałsię spotykać, nie miał ochotyspotykać się z rodziną, nie chodziłna spotkania senioralne, bo wiemy,że często jeszcze nasi pacjenci sąaktywni w tym wieku, cojest bardzo, bardzo dobrze, że sąaktywni towarzysko.
No i proszę państwa, jakbyśmyrozłożyli sobie tego pacjenta na teczynniki pierwsze i to, comogło nam maskować objawy depresyjne, tote zmęczenie i bóle barkubyły przypisywane do zmian zwyrodnieniowych, doschorzeń przewlekłych, a one mogłyjuż być objawami somatycznymi depresji.
Drażliwość, wybuchowość, spłucenie emocjonalne.To co pan profesor teżwcześniej wspominał, często przypisujemy takie zmianyosobowościowe do wieku i żetak w tym wieku już utego pacjenta musimy mieć.A to też jak najbardziejjuż mogła być wczesna faza depresji.
No bezsenność już wielokrotnie przeznas wspomniana.Myślę, że bardzo dobrze jużo tym wiemy, że jest tojedna z częstszych masek występującychu naszych pacjentów, szczególnie w wiekustarszym.
No i też apatia itakie wycofanie.Brak chęci do spotykania sięz rówieśnikami przypisywano jako właśnie teżzmianom wiekowym czy zmianom wynikającymz poczucia osamotnienia po stracie, postracie żony.A to również mogło byćchociażby objawami anhedonii, które są typowymobrazem dla zaburzeń depresyjnych.
Jak wykonano u tego pacjentaw tym wypadku akurat skalę GDS,której wynik pokazał nam jasno,że u pacjenta mamy kryteria rozpoznaniazaburzeń depresyjnych, przy czym pacjentwciąż negował, że on nie machorej głowy, że on nieczuje się smutny, on nie czujesię chory psychicznie, jak topacjenci niestety często opowiadają.I tu była bardzo tanasilona właśnie stygmatyzacja, ale to byłtypowy obraz tak zwanej tejdepresji maskowanej, gdzie my patrząc nacałokształt pacjenta, byliśmy w staniezweryfikować, że u podłożu tych wszystkich,u podłoża tych wszystkich dolegliwości,u tego pacjenta mogły występować zaburzeniadepresyjne, no i wdrożono odpowiedniepostępowanie farmakologiczne z wykorzystaniem trazodonu.
I panie profesorze, tu myślę,no nie byłbym sobą, ja bymnie zadał pytania, czy tofaktycznie u pana też tak częstotacy pacjenci w wieku starszymmają?Taki obraz kliniczny, gdzie myrozpoznajemy, wtedy możemy rozpoznać depresję.
To jest bardzo typowy przypadek,który pan przedstawia i też bardzotypowe jest to, że pacjentw podeszłym wieku często nie chcejakby nazywać tego depresją ito może być mylące.Bo my często też przyjmujemypóźniej narrację pacjenta.Tak dokładnie i to jestniebezpieczne przyjmowanie narracji pacjenta.
Przy okazji, jeżeli mówimy otym, o tych wybuchach gniewu idrażliwości, to w ogóle tojest bardzo częsty obraz depresji umężczyzny, niekoniecznie u mężczyzny wpodeszłym wieku.To jest jakby też dośćcharakterystyczna sprawa, że my trochę zapominamy,że duża część mężczyzn inaczejchoruje na depresję, ma dysforię, manapięcie, ma labilność emocjonalną, radzićsobie czasami alkoholem czy przez pewneimpulsywne zachowania.Przy okazji, jeżeli chodzi odepresję z wybuchami złości, no toTrazodon jest jedną z takichopcji, która te wybuchy złości może
bardzo dobrze zredukować. I proszę państwa,o tym, o czym również powinniśmypamiętać de facto w każdejgrupie wiekowej naszych pacjentów, to niestetypacjent z zaburzeniami depresyjnymi tojest, pacjent, który ma niestetyduże, wysokie ryzyko samobójstw, amyślę, że u osób starszych niestetyjeszcze częściej to, emm, ryzykosamobójstw występuje, samobójstwa i powinniśmy zawszeto weryfikować.
I to jest często takiepraktyczna, ymm, obawa, jak zadać pacjentowitakie pytanie, czy to wprost,czy on ma myśli samobójcze?Czy on ma czyny jakieśza sobą, już wykonane?Jak pan profesor to wswojej praktyce podejmuje?
Absolutnie zapytać wprost.Absolutnie się nie nie- nie-nie bójmy tego pytania.To pytanie nie zaszkodzi.To pytanie nikogo nie sprowokujedo dokonania samobójstwa.Jest dowiedzione to ponad wszelkąwątpliwość, że otwarcie tego tematu zmniejszanapięcie i de facto redukujeryzyko samobójcze.Samo zapytanie o myśli samobójczeredukuje ryzyko samobójcze, a podjęcie rozmowyna ten temat jeszcze bardziej.Także naj-najgorzej jest nie zapytaći zostawiać pacjenta samego z tymimyślami.
Zwłaszcza że nawet w skaliPHQ-9 mamy też jedno z pytań-Dotyczących myśli samobójczych, więc tutajto jest coś, o czym każdorazowow każdym przypadku u pacjentaz depresją powinniśmy, pamiętać.
Proszę państwa, to jest wszystko,co mieliśmy dzisiaj dla państwa przygotowane.
Świetnie.Bardzo dziękuję za praktyczny wykład.W zasadzie rozmowę między-między panamii ta rozmowa zachęciła naszych słuchaczydo wielu pytań.Tak więc świetnie, że mamyjeszcze chwilę czasu, żeby na nieodpowiedzieć.
Będę leciał od końca, czylipacjent starszy z bezsennością, bez depresjiczy kwetjapina na wieczór jestw porządku?
Nie jest w porządku.Absolutnie.Tak jak mówiłem wcześniej, kwetjapinanie jest lekiem nasennym.Nie stosujemy jej w chronicznejbezsenności.W psychiatrii po kwetjapinę,sto-- jakby sięgamy jako lekbardzo dalekiego wyboru, jeżeli chodzio bezsenność oporną na leczenie, araczej nie stosujemy jej wbezsenności w starszym wieku.Pamiętajmy, że kwetjapina ma działaniealfa jeden adrenolityczne, w związku ztym zwiększa ryzyko spadków ciśnieniai upadków, zwłaszcza u pacjenta wstarszym wieku.Poza tym nawet małe dawkineuroleptyków stosowane przewlekle, zwłaszcza jeśli mówimyo pacjencie starszym, o mózgustarzejącym się, zwiększają ryzyko późnych dyskinez.Pamiętajmy też również, że jeszcze,wpływa na zachowanie dnia następnego,tak?Absolutnie wywołuje sedację.Mogą mieć objawy sedacyjne.Poza tym, ymm, no tosą nowe badania pokazujące, że nawetmałe dawki kwetjapiny dają takiesamo ryzyko zaburzeń metabolicznych, jak wysokiedawki, czyli hiperglikemia, wzrost masyciała, pra-prawda, zaburzenia lipidogramu etc.To często występujące już apriori problemy zdrowotne u naszych pacjentów.
Mhm.Doktor Karolina pyta, jak bezpieczniezaplanować ustawienie leków Z przyjmowanych przewlekleprzez pacjenta i włączenie trazodonu?
Mhm.To znaczy, jeżeli pacjent rzeczywiścieprzewlekle stosuje zetki i jakby niebardzo wyobraża sobie tą, tej,tej sytuacji ich od-odstawienia.No to pierwsza sprawa tonaj-- zanim zetki odstawimy, dajemy substytucjęw postaci, yym, leku przeciwdepresyjnegoprom-promującego sen, na przykład w postacitrazodonu.Dochodzimy do takiej dawki, którama szansę być skuteczna na sen,czyli powiedzmy u pacjenta wpodeszłym wieku.No to, to będzie, nojuż myślę, da-dawka pięćdziesiąt, siedemdziesiąt pięćmiligramów może być efektywna idopiero wtedy próbujemy dawkę tej zet-zetki zmniejszyć o połowę, apowiedzmy za kilkanaście dni ją odstawiamy.Jeżeli tą zetką był zolpidem,no to próbujemy przy okazjigo zamienić na ezopiklon, dlategoże ezopiklon jest najbezpieczniejszym lekiem zgrupy Z, jeżeli chodzi opacjentów w podeszłym wieku, ma przyokazji długi okres półtrwania, wzwiązku z tym nie będzie dawaćtakich ostrych objawów odstawiennych jak,jak zolpidem.I to też jeszcze ważne,żebyśmy się nie bali w podstawowejopiece zdrowotnej.Robić te procedury, bo częstogdzieś pokutuje jednak przekonanie, że tenpacjent musi być przekierowany dopsychiatry i tylko psychiatra może prowadzić,że tak powiem- Wejście upacjenta do zastosowania tego typu leku.To miałoby sens wtedy, kiedymówilibyśmy o pacjencie, który jest uzależnionyi bierze supraterapeutyczne dawki.To wtedy tak.Ale jeśli to jest pacjent,który bierze dawki, no, poz-- nazwijmyto normalne, to absolutnie nie-nietrzeba kierować go do psychiatry ztego powodu.
Teraz dwa bardzo praktyczne pytaniao trazodon.
Czy pierwsze, pierwsze pytanie znich to, czy, ten lekwykazuje istotne interakcje z jakimiśpowszechnie stosowanymi lekami lub suplementami?Trazodon bardzo mało interakcji wykazuje.
To jest lek, który samz siebie wpływa w bardzo niewielkimstopniu na izoenzymy.Głównie jest to słaby wpływna CYP2D6, ale, ale rzeczywiście stosunkowosłaby, więc raczej rzadko spotykamysytuację, żeby trazodon wywołał interakcje lekowe.To jest jakby różnicaw-w porównaniu do SSRI-ów na przykład,prawda?Czy na przykład w porównaniudo duloksetyny.
Natomiast no musimy pamiętać otym, że on jest zmetabolizowany przezCYP3A4.W związku z tym to,co będzie indukować albo hamować CYP3A4,no to może spowodować zmianyw zakresie tolerancji i skuteczności trazodonu.Dziękuję.
O której godzinie podawać TrazodonXR u pacjentów z depresją ibezsennością?
Tak, to jest lek, któryma bardzo długi T max iw związku z tym tutajjakby musimy trochę zmienić swoje nawyki.Dlatego, że, jeżeli mówimyo lekach promujących sen, to namsię to kojarzy z podawaniemtuż przed snem, tak?Mirtazapina czy mianseryna, czy trazodonER to są podawane pół godzinydo godziny przed snem.Natomiast Trazodon XR-- on-- tumusimy jakby trochę pokonać nasze przyzwyczajeniai zadziałać wbrew intuicji.On powinien być po-podawany nawettrzy, cztery godziny przed snem.
Em, a teraz dwa wzasadzie case'y, ehm, od naszych słuchaczy.
Pacjentka zdiagnozowana-- diagnozowana z powodubiegunki.Po wywiadzie z synem okazałosię, że dolegliwości pojawiły się tużpo rozpoznaniu choroby nowotworowej ujej męża. Jakie leki preferowane są wdepresji z objawami somatycznymi?I tu jest taki dopisek,że podobno gastroenterolodzy preferują w takichleczeniach trójpierścieniowe, trójpierścieniowe leki depresyjne.
Mhm.Tak, oczywiście.Ja nie wiem, czy tojest pacjentka w podeszłym wieku.Jeżeli to nie jest pacjentkaw podeszłym wieku, to jak najbardziej.Jeżeli mamy objawy podobne dozespołu jelita drażliwego, to rzeczywiście tutajgastrolodzy mają rację, dlatego żeamitryptylina jest lekiem akurat trójpierścieniowym, któryw małych dawkach ma znakomitąliteraturę i bardzo dobrą efektywność wob-objawach zespołu jelita drażliwego.Oczywiście to może być teżinny lek, bo niekoniecznie to jesttak, że mamy tutaj patofizjologięIBS-u, tylko mamy somatyzację towarzyszącą depresji.Jeśli to jest tylko somatyzacjatowarzysząca depresji, no to każde skuteczneleczenie przeciwdepresyjne może też zatrzymaćte dolegliwości.Aczkolwiek raczej unikamy takichleków, które są no na-nazwijmy tobiegunkotwórcze.Najbardziej biegunkorodnym lekiem przeciwdepresyjnym jestsertralina, więc tutaj na pewno niebyłoby to dobre wskazanie.
Mhm.I jeszcze jedno pytanie, jakieleki antydepresyjne zastosować u osoby zbrakiem apetytu i u osobyz apetytem nadmiernym, otyłością?Czyli dwa- Mhm.
Jeżeli mówimy o braku apetytu,różnych objawach dyspeptycznych, no to mamytakie leki, które mogą tenapetyt zwiększyć.Mirtazapina jest takim lekiem iwcześniej wspomniana amitryptylina.Oczywiście tutaj zaznaczam, że amitryptylinanie u seniorów, tak, bo dzisiajmówimy o depresji u seniorów.Natomiast jeżeli mówimy o pacjentu,pacjencie z objadaniem się, z chorobąotyłościową, no to takim lekiem,który ułatwia redukcję masy ciała, obniżaapetyt, obniża objadanie się, jestna przykład bupropion.Takim lekiem może być teżfluoksetyna, może być sertralina, no alekami neutralnymi, jeżeli chodzi oapetyt, takimi, które nie będą przeszkadzać,no to na przykład jesttrazodon, wortioksetyna, duloksetyna.
Świetnie.Dobrnęliśmy do końca naszego spotkania.Dziękujemy za Państwa wykład, zaodpowiedzi na pytania.Państwu dziękujemy za obecność iza ogromną aktywność w czacie.Życzymy dobrego wieczoru i wszystkiegodobrego.
Dzięki wielkie.Dziękujemy.Do zobaczenia.Dziękujemy.Do zobaczenia.
Rozdziały wideo

Otwarcie spotkania i przedstawienie ekspertów

Skala problemu: depresja u osób starszych

Czynniki ryzyka i holistyczne podejście do seniorów

Narzędzia przesiewowe i skale diagnostyczne (GDS, PHQ)
Maski kliniczne depresji i pseudodemencja depresyjna
Zaburzenia snu u seniorów: korelacja z depresją
Przyczyny bezsenności i wpływ leków
Trazodon: formulacje, działanie i badanie TET
Porównanie trazodonu z inhibitorami wychwytu zwrotnego

Przykład pacjenta: maskowana depresja i postępowanie

Ocena ryzyka samobójczego i zasady rozmowy z pacjentem