Wyszukaj w wideo
Depresja w gabinecie POZ – czy każdy pacjent wymaga konsultacji psychiatrycznej?
W praktyce POZ coraz częściej pojawiają się pacjenci z przewlekle obniżonym nastrojem, bezsennością czy utratą zdolności odczuwania przyjemności. Choć depresja kojarzona jest głównie z opieką psychiatryczną, w przypadku łagodnej i umiarkowanej postaci tej choroby to właśnie lekarze rodzinni mogą samodzielnie zainicjować i skutecznie poprowadzić leczenie – pod warunkiem znajomości odpowiednich narzędzi i wskazań. Kiedy rozpocząć leczenie i jakich błędów unikać?
Zapraszamy do obejrzenia nagrania z webinaru „Depresja w gabinecie POZ – czy każdy pacjent wymaga konsultacji psychiatrycznej?”, podczas którego nasi eksperci – dr hab. n. med. Marcin Siwek, prof. UJ oraz dr n. med. Mateusz Babicki – przedstawili wspólne, praktyczne spojrzenie na leczenie depresji w warunkach POZ.
Tematyka spotkania
- kiedy rozpocząć leczenie łagodnej i umiarkowanej depresji w gabinecie POZ;
- jak rozpoznać pacjenta, który może być skutecznie leczony w warunkach POZ bez konieczności skierowania do psychiatry;
- praktyczne wskazówki dotyczące doboru leków przeciwdepresyjnych;
- jak rozmawiać z pacjentem o możliwych działaniach niepożądanych oraz czasie oczekiwania na pełen efekt terapii;
- jak zwiększyć compliance – dlaczego prostota schematu leczenia i edukacja pacjenta mają kluczowe znaczenie;
- case study – pacjent z przewlekłą bezsennością, u którego w wywiadzie ujawniono objawy depresji – omówienie korzyści z zastosowania trazodonu w formie XR.
O prowadzących
Dr hab. n. med. Marcin Siwek, prof. UJ – specjalista psychiatrii, kierownik Zakładu Zaburzeń Afektywnych Katedry Psychiatrii Collegium Medicum Uniwersytetu Jagiellońskiego.
Dr n. med. Mateusz Babicki – specjalista medycyny rodzinnej. Asystent w grupie badawczo-dydaktycznej w Katedrze i Zakładzie Medycyny Rodzinnej Uniwersytetu Medycznego im. Piastów Śląskich we Wrocławiu.
Zdobądźcie aktualną wiedzę i poznajcie praktyczne wskazówki, które pozwolą Wam skutecznie rozpoznawać i leczyć depresję – już od najbliższych wizyt w Waszych gabinetach.
Dzień dobry, witam serdecznie wszystkichuczestników naszego dzisiejszego spotkania, którepoświęcone będzie diagnozowaniu oraz leczeniu depresjiw warunkach lekarza rodzinnego.
Nazywam się Michalina Dutkiewicz, jestemlekarką, rezydentką oraz członkinią zespołu Remediumi będę w dniu dzisiejszymmoderować nasze dzisiejsze spotkanie.
Depresja jest jednym z najczęstszychzaburzeń psychicznych pojawiających się w ramachgabinetu lekarza rodzinnego.I to właśnie tam możemypostawić diagnozę oraz wdrożyć leczenie.Dlatego bardzo ważne jest, żebylekarze rodzinni oraz lekarze pierwszego kontaktumieli pewność tej terapii, wiedzieli,kiedy taką terapię mogą włączyć orazjak ją poprowadzić.
Mam przyjemność powitać naszych dzisiejszychgości Pan profesor Marcin Siwek, pandoktor habilitowany nauk medycznych, jestspecjalistą psychiatrii, kierownikiem Zakładu Zaburzeń AfektywnychKatedry Psychiatrii Collegium Medicum UniwersytetuJagiellońskiego.Dzień dobry panie profesorze orazpan doktor nauk medycznych Mateusz Babicki,specjalista medycyny rodzinnej, asystent wgrupie badawczo dydaktycznej w Katedrze iZakładzie Medycyny Rodzinnej Uniwersytetu Medycznegoimienia Piastów Śląskich we Wrocławiu.Dzień dobry panie doktorze.
Dzień dobry.Serdecznie dziękuję panom za przybyciena dzisiejsze spotkanie.
Podczas naszego spotkania omówimy, kiedymożemy zastosować leczenie przeciwdepresyjne, u jakichpacjentów ono będzie stosowane wgabinecie lekarza rodzinnego.Jakie leki mamy do wyboruw naszej terapii?Porozmawiamy także o tym, jakuzyskać lepszy compliance z takim pacjentem,jak zdobyć jego zaufanie, jakprzedstawić, że terapia jest bardzo istotnymelementem tego leczenia.Jak zachęcić go do tego,żeby nie tracił cierpliwości, że jestto często proces długofalowy iże mogą się pojawić także skutkiniepożądane niektórych terapii i żebyta współpraca przebiegała jak najlepiej.
A na koniec omówimy sobiekilka case study oraz tego, jakmożemy stosować Trazodon o przedłużonejformie uwolnienia.
Nasze spotkanie będzie trwało dziewięćdziesiątminut, a jego nagranie pojawi sięna platformie Remedium w ciągukilku najbliższych dni w zakładce Video.Zachęcamy wszystkich uczestników do aktywnego
zadawania pytań.Po zakończeniu części prezentacyjnej odbędziesię sesja Q&A.Postaramy się odpowiedzieć na wszelkiepytania.Może nie uda się odpowiedziećna wszystkie, ale dołożymy wszelkich starań,aby dać Państwu jak najwięcejodpowiedzi na zadane pytania.
Nie przedłużam dalej i oddajęgłos naszym gościom.
Dziękuję bardzo za zaproszenie icieszę się, że mam w ogólemożliwość dzisiaj rozmawiania o bardzoistotnym problemie dotykającym olbrzymiej rzeszy pacjentóww ramach podstawowej opieki zdrowotnej,jakim jest depresja.
Ponieważ jest to tak interdyscyplinarnyproblem zdrowotny, który pojawia się nietylko w gabinecie lekarza podstawowejopieki zdrowotnej, lekarza rodzinnego, ale jakpopatrzymy sobie przekrojowo, to myślę,że pan profesor będzie miał podobnespostrzeżenia, że problemy zdrowia psychicznegoto jest problem, który dotyka pacjentao każdym profilu.Kardiolodzy spotkają się z pacjentamiz zaburzeniami psychiatrycznymi czy nefrolodzy, czykażde, każda specjalizacja.
I to, co ostatnio bardzogłośno pojawia się w różnego rodzajumediach i też my obserwujemyna różnego rodzaju spotkaniach, forach lekarskich.To jest pytanie, czy myw ogóle w Polsce mamy obecniekryzys zdrowia psychicznego?Czy czy my jesteśmy jużna tym etapie, że mamy takbardzo rozpowszechnione zaburzenia zdrowia psychicznego,że nie ma możliwości, żebyśmy myjako lekarze podstawowej opieki zdrowotnejnie spotkali na swojej drodze pacjenta,który będzie miał jakiekolwiek problemyzdrowia psychicznego?
I proszę państwa, no statystykajest tu nieubłagana i statystyka jasnowskazuje, że no nie maszans, żebyśmy na swojej drodze niespotkali pacjenta, który będzie miałróżnego rodzaju problemy zdrowia psychicznego, czyto właśnie zaburzenia depresyjne, októrych dzisiaj będziemy rozmawiali, czy zaburzenialękowe, czy jakiekolwiek inne zaburzeniaze spektrum zdrowia psychicznego.
I proszę państwa, statystyka pokazuje,że co czwarty Polak, czyli jedenna czterech statystycznych Kowalskich, wciągu całego swojego życia będzie miałjakiekolwiek zaburzenia psychiczne.A jak popatrzymy sobie nawetw takiej perspektywie krótkoterminowej, to wciągu dwunastu miesięcy nawet osiemprocent Polaków może mieć właśnie zaburzeniazdrowia psychicznego.Jak to przełożymy sobie naliczbę pacjentów, którzy zgłaszają się donaszego gabinetu, no to jestiście nieprawdopodobne, żebyśmy nie spotkali takiegopacjenta, który będzie manifestował objawynieprawidłowości czy zaburzeń zdrowia psychicznego, którejak pan profesor pewnie późniejnam dobrze opowie, dokładnie mogą miećbardzo różnorodne spektrum objawów klinicznych.
Proszę państwa, jak już skupiamysię na samej depresji, to pokazująnam dane, że nawet czterymiliony Polaków może cierpieć z powodutej choroby.A w ogóle szacunki sątakie, że w ciągu najbliższych latto depresja będzie uważana jakojedna z najczęstszych chorób przewlekłych, którabędzie dotykała największego odsetka pacjentów.
My mówimy często o nieprawidłowościachczy o schorzeniach somatycznych, o schorzeniach,nadciśnieniu tętniczym, o cukrzycy, chorobieotyłościowej, że z roku na rokzwiększa nam się niestety liczbapacjentów cierpiąca z tego powodu.Natomiast zapominamy często o tymwłaśnie tej sferze psychicznej, o tymzdrowiu psychicznym, że ono równieżjest niezbędnym elementem holistycznej opieki nadpacjentem i utrzymanie takiego całościowegostanu zdrowia, ponieważ no, jak-Psychika jestściśle powiązana ze zdrowiem somatycznymi jak wiemy zaburzenia sfery psychicznejczęsto mogą manifestować się nawetpod postacią nieprawidłowości somatycznych.Czyli pacjent somatyzuje.
Proszę państwa, olbrzymim problemem jestrównież to, że jeżeli popatrzymy sobiena dostęp do specjalistów zdrowiapsychicznego, to niestety w Polsce liczbapsychiatrów jest niewystarczająca do zapotrzebowania.
Gdybyśmy popatrzyli na problem taki,że każdy pacjent z zaburzeniami depresyjnymi,zaburzeniami lękowymi powinien trafić nakonsultację psychiatryczną.Proszę państwa, w Polsce jestto niewystarczająca liczba.Dlatego nie wyobrażam sobie sytuacji,żebyśmy my, jako lekarze podstawowej opiekizdrowotnej, gdzie ten pacjent najczęściejdo nas się zgłasza na tympoczątkowym etapie nie sprawowali prawidłowejopieki nad tymi pacjentami, którzy sąna początku swojej choroby, mająłagodne bądź umiarkowane nasilenie dolegliwości imy śmiało jesteśmy w pełnikompetentni do tego, żebyśmy mogli przeprowadzaćdiagnostykę, żebyśmy mogli wdrażać odpowiednieleczenie, oczywiście do odpowiedniego etapu iw odpowiedniej grupie pacjentów, bojest pewna grupa pacjentów, o którejteż będziemy później rozmawiać, którapowinna niewątpliwie trafić do specjalistów zdrowiapsychicznego.Mam na myśli psychiatrów ioni powinni wdrożyć i prowadzić takiegopacjenta.Natomiast jak popatrzymy sobie statystycznie,najczęściej jednak cała rzesza pacjentów tosą osoby, które śmiało mogąbyć diagnozowane i leczone w ramachpodstawowej opieki zdrowotnej.
My od wielu lat wogóle budujemy przeświadczenie wśród lekarzy rodzinnychw kontekście możliwości rozpoznawania ileczenia schorzeń przewlekłych.Czy mówimy właśnie o somatycznychproblemach, chociażby takich jak przewlekła chorobanerek, cukrzyca typu drugiego, boczęsto niestety jeszcze w tych starszychpokoleniach, wśród starszych pokoleń lekarzyrodzinnych jest takie przeświadczenie o brakukompetencji do rozpoznawania chorób, dowdrażania leczenia przewlekłego, do intensyfikacji leczenia.Proszę państwa, my jako lekarzerodzinni jesteśmy tak samo specjalistami wswojej dziedzinie, jak każdy innyspecjalista dziedzinowy i mamy równe kompetencjedo tego, żeby rozpoznawać ileczyć jednostki chorobowe przewlekłe.Jaką niewątpliwie jest też depresja.
Proszę państwa, jakbyśmy zagłębili sięgłębiej w system opieki psychiatrycznej wPolsce, to liczba psychoterapeutów, czyteż liczba szpitali oddziałów psychiatrycznych równieżjest niewystarczająca do takich całościowych,do całościowego zapotrzebowania.Dlatego tu kluczowym elementem jestnasze wsparcie jako lekarzy rodzinnych, żebyśmywcześniej, kolokwialnie mówiąc, wyłapywali tychpacjentów, którzy mają już problemy zezdrowiem psychicznym, którzy mogą manifestowaćobjawy depresyjne, bo to są pacjenci,których my też najczęściej bardzodobrze znamy, którzy od wielu latleczą się w naszych gabinetach,którzy przychodzą nierzadko całymi rodzinami, leczymypokoleniami, leczymy babcie, leczymy rodziców,leczymy dzieci tych pacjentów, więc jeżelicoś zaczyna się dziać, tomy też jesteśmy w stanie wcześniewyłapać u tych, u tychosób, że coś tam jednak ztym zdrowiem psychicznym może zacząćsię dziać.Bo niestety zdrowie psychiczne wPolsce, pomimo stałej przebudowy, wciąż pozostajeczęściowo napiętnowane i pozostaje depresjataka stygmatyzowana.Że jak to można?Jak to można chorować nadepresję?Przecież to wstyd.Jak w ogóle można miećzaburzenia zdrowia psychicznego?Pacjenci w ogóle w mediachtakich social mediach i taką pocztąpantoflową przechodzą informację, że przecieżja nie jestem psychiczny, wszystko zemną jest okej.To są bardzo stygmatyzujące pojęciai my budujemy przeświadczenie i budujemyświadomość zarówno w osobach niemedycznych,ale niestety te procesy stygmatyzacyjne zdarzająsię również wśród pracowników systemuopieki zdrowotnej.Ja sam miałem przyjemność prowadzićbadania naukowe w zakresie rozpowszechnienia stygmatyzacjizdrowia psychicznego i niestety, proszępaństwa, my jako pracownicy systemu opiekizdrowotnej, czy to lekarze, czypielęgniarki, czy ratownicy medyczni nie pozostajemydużo w tyle w kontekściestygmatyzacji pacjentów z zaburzeniami psychicznymi, aniestety stygmatyzacja pacjenta psychiatrycznego możeodnieść wiele negatywnych skutków w perspektywiechociażby budowania zaufania, budowania relacjii prawidłowego wdrażania diagnostyki i leczenia.
I proszę państwa, jak popatrzymysobie z perspektywy znowu tej podstawowejopieki zdrowotnej, to mnóstwo pacjentówbędzie zgłaszało się do nas zobjawami depresyjnymi, prawda panie profesorze?
Tak jakby podsumowując to, copan doktor do tej pory tutajprzedstawił, chcieliśmy tak trochę graficzniei tak w uproszczeniu zobrazować Państwu,jak często w ogóle tematykadepresji dotyczy praktyki POZ.Pamiętajmy, że no mniej więcejco piąty dziesiąty chory, który zgłaszasię do państwa z różnymidolegliwościami, niekoniecznie zgłasza się z jakimiśskargami dotyczącymi życia emocjonalnego, maróżne nasilenie symptomów depresyjnych, a coczwarty tą depresję w przeszłościmiał.Jeżeli chodzi o to stwierdzenie,o to pytanie ze strony panadoktora, czy mamy w Polscekryzys zdrowia psychicznego, to można bypowiedzieć, że na całym świeciemamy coś na kształt kryzysu zdrowiapsychicznego i ten kryzys maprzewlekły charakter.Wynika to po prostu zogromnego rozpowszechnienia zaburzeń nastroju i jeszczew kombinacji z zaburzeniami lękowymi.I ten kryzys nam siępogłębił w taki jeszcze bardziej chronicznysposób od czasów pandemii.Badania epidemiologiczne pokazują, że odmomentu pandemii COVID-19 rozpowszechnienie na całymświecie zaburzeń depresyjnych wzrosło jeszczeo dwadzieścia pięć procent.I nie jest to coś,co ma charakter przejściowy, co naprzykład jest efektem jakichś skutkówemocjonalnych pandemii czy skutków ekonomicznych. To zwiększenierozpowszechnienia depresji będzie nam towarzyszyłoprzez najbliższe lata ze względu nazadomowienie się wirusa SARS-CoV-2, aten wirus SARS-CoV-2 jest wirusem silnieneurotropowym.Wirusem, który wywołuje odczyn zapalnyw zakresie centralnego systemu nerwowego ibez względu na to, czyten covid przechodzimy w sposób skąpoobjawowy,podobny do przeziębienia, czy teżw taki sposób, powiedziałbym bardziej nasilonyi cięższy.Przejście covid-19 wiąże się zezwiększonym ryzykiem rozwoju, potem objawów depresyjnych,również innych symptomów psychopatologicznych, aledepresji szczególnie.
Zatem, panie profesorze, myślę, żeto, co już też omawialiśmy wcześniej,że te zaburzenia sfery psychicznebędą zdarzały się w gabinecie każdegolekarza i my jako specjaliścizdrowia, nie-specjaliści zdrowia psychicznego możemy miećwiele trudności, tak?Chociażby w prawidłowym rozpoznawaniu depresjiczy zaburzeń sfery psychicznej, czy teżfakt, że rzadko kiedy pacjenciprzychodzą do naszych gabinetów typowo zzaburzeniami zdrowia psychicznego.My to często musimy gdzieś<wyłapywać pomiędzy wierszami, że pacjent jednakwidzimy, że tam osłabiony napęd,zaburzenia nastroju czy zmniejszona aktywizacja wporównaniu do tego, co cozdarzało się częściej.No i myślę cały tentaki istotny aspekt somatyzacji pacjentów, tak?To też pan profesor będziepewnie o tym więcej mówił później,że pacjent może przyjść donas z niespecyficznymi bólami brzucha, amoże się okazać, że tofaktycznie jest zaburzenie, które podstawy manieprawidłowości sfery psychicznej.
Teraz proszę państwa, jak popatrzylibyśmysobie na rekomendacje, które zostały opublikowanedla lekarzy rodzinnych, to jasnojest wskazane, że powinniśmy przeprowadzać screeningowoocenę zdrowia psychicznego u naszychpacjentów w perspektywie, chociażby zaburzeń depresyjnychi do tego mamy dedykowaneposzczególne kwestionariusze.I tu został opracowany takibardzo fajny i prosty kwestionariusz PHQ-2,który jest kwestionariuszem składającym sięz dwóch prostych pytań, które mynie musimy odczytywać naszym pacjentomw trakcie wizyty, że bierzemy kartkęi nagle czytamy proszę miodpowiedzieć tak czy nie, tylko tosą pytania, które możemy zadaćpomiędzy, w trakcie rozmowy z pacjentem,bo tu pytania dotyczą tego,czy pacjent w ostatnich dwóch tygodniachnie był bardziej zaniepokojony, przygnębiony,czy nie miał obniżony nastrój, czynie stracił zainteresowania bądź przyjemnościtakimi swoimi codziennymi czynnościami.Jeżeli pacjent wskaże nam zarównow jednym, jak i w drugimpytaniu twierdząco, to jak najbardziejpowinniśmy pogłębić tą diagnostykę u pacjentai przeprowadzić rozszerzoną wersję tegokwestionariusza PHQ-2 pod postacią PHQ-9, którypozwoli nam właśnie już natakie wstępne rozpoznanie depresji.
Ja w sumie też będęchciał pana profesora później podpytać, czymy na podstawie tego kwestionariuszajesteśmy w stanie rozpoznać depresję, czyto jest jednak takie przesiewowe,żeby jednak później postawić kilka pytańklinicznych?No bo jednak kryteria rozpoznaniadepresji są troszkę inne.
Mówimy o PHQ-2?
PHQ-2.
PHQ-2 to jest bardzo możnapowiedzieć ciekawa sytuacja, dlatego że tojest niezwykle proste narzędzie.Tylko dwa pytania, ale onoma ogromną wartość właśnie screeningową, boono ma ogromną czułość.Z czego to wynika?Dlatego, że te dwa pytaniato są dwa najważniejsze symptomy dotycząceepizodu depresyjnego.Oczywiście wiadomo, żeby rozpoznać depresję,one są niewystarczające, ale można powiedzieć,że one są niezbędne dotego, żebyśmy mówili o kwestii występowaniazaburzeń depresyjnych.Więc oczywiście samo PHQ-2 absolutnienie pozwala na rozpoznanie depresji, alejest takim bardzo istotnym sygnałemalarmowym, że jeśli wynik PHQ-2 jestdodatni, to absolutnie musimy poprostu pogłębić diagnostykę w kierunku ewentualnegoepizodu depresyjnego i takim niezwyklecennym tutaj narzędziem, które Państwo majądo dyspozycji, które zapewne Panbędzie za chwilę omawiał, jest PHQ-9.Proszę zauważyć, że cały czasporuszamy się w sferze narzędzi niezwykleprostych.Narzędzi, które nie są czasochłonne.W przypadku PHQ-9 to wzasadzie wypełnienie tego narzędzia to jestkilkadziesiąt sekund.A PHQ-9 jest narzędziem otyle istotnym, że tak naprawdę pytaniaw nim zawarte to jestto jest zestaw kryteriów służących dorozpoznania epizodu depresyjnego.Czyli patrząc na PHQ-9 maciePaństwo niejako ściągę dotyczącą tego, oco pytać i czym charakteryzujesię typowy w swoim obrazie epizoddepresyjny.
Mówiąc o screeningu to musimytu pamiętać, znaczy pamiętać, może popatrzećz perspektywy, jakie mamy obecnienarzędzia systemowe, które dają nam wogóle możliwość takiego populacyjnego przeprowadzeniascreeningu.Ponieważ po wprowadzeniu programu profilaktycznegoMoje Zdrowie, które dla przypomnienia jestdla każdego dorosłego od dwudziestegoroku życia, czyli niezależnie od tego,czy on ma jakiekolwiek jednostkichorobowe, czy nie ma jednostek chorobowych,przewlekłych, to jest możliwość wykonaniatego badania profilaktycznego, tego programu profilaktycznegoi proszę państwa, w ramachtego. Programu profilaktycznego na początkowym etapie jestwypełnienie kwestionariusza zdrowia.I ten kwestionariusz jest dostępnyna internetowym koncie pacjenta i pacjentmoże samodzielnie wypełnić sobie gopoprzez IKP i tam jest ocenianychwiele różnorodnych wątków, ale jednymwłaśnie z tych elementów to jest,
popatrzcie państwo, skala PHQ-2 ina początku pacjent właśnie odpowiada namna te dwa pytania, któresą przypisane do skali PHQ-2.Jeżeli pojawiają się dwukrotnie odpowiedzitwierdzące, to mamy rozszerzenie o PHQ-9,co daje nam po prostumożliwość takiego przesiewowego wykonania oceny zdrowiapsychicznego u naszych pacjentów jakojeden z tych elementów działania profilaktycznego,co uważam w perspektywie wogóle profilaktyki, to jest bardzo istotnymelementem, bo my wcześniej mieliśmyprogramy, chociażby profilaktyki chorób układu krążenia,profilaktyka czterdzieści plus, które skupiałysię tylko i wyłącznie na, natej sferze niepsychicznej, czyli takna zdrowiu somatycznym ocenialiśmy ryzyko zdarzeńsercowo-naczyniowych, monitorowaliśmy wyniki badań laboratoryjnych,a w końcu w tym programiemamy takie holistyczne podejście dopacjenta, gdzie oprócz tam oceny zty-- czynników stylu życia, analizywyników badań, oceny ryzyka wirusowego zapaleniawątroby i wielu innych wątków,mamy w końcu poruszony też tenwątek zdrowia psychicznego pod postaciątej prostej skali PHQ-2 i zewentualnym rozszerzeniem o skalę PHQ-9.
Czy panie profesorze, znowu pozwolęsobie tak zadawać do Pana pytania,bo to dla mnie, jakolekarza rodzinnego jest bardzo właśnie ciekawe.Czy według Pana opinii tojest dobre takie podejście, że myw końcu będziemy przesiewowo, mamymożliwość ocenić u każdego pacjenta, czyto dwudziesto, pięćdziesięcio, sześćdziesięciolatka takiscreening?
Tak, ja uważam, że tojest znakomita możliwość, biorąc pod uwagęwłaśnie to, co mówiliśmy wcześniej,że no można powiedzieć praktycznie każdypacjent, który przychodzi do gabinetulekarskiego, bez względu na to, czyto jest gabinet specjalistyczny, czyto jest gabinet, prawda, POZ, nomożna by powiedzieć, jest podejrzanyo posiadanie zaburzeń depresyjnych, a PHQ-9no jest po prostu niezwykleprostym i znakomicie jakby zwalidowanym, przebadanym,rzetelnym i prostym narzędziem służącymdo-do tego, żebyśmy znaczną część pacjentówmogli wyłowić, tych z zaburzeniamidepresyjnymi.
Dokładnie.Natomiast rozmawialiśmy tu o tychtakich screeningowych, natomiast mnóstwo pacjentów będziezgłaszało się do nas zcałkowicie innego problemu.I my właśnie pomiędzy teżpowinniśmy prowadzić czynną diagnostykę, a kiedyśmówiliśmy o aktywnym poszukiwaniu przewlekłejchoroby nerek, tak teraz myślę teżpowinniśmy prowadzić narrację w kierunkuaktywnego poszukiwania zaburzeń depresyjnych, zaburzeń wogóle sfery psychicznej u naszych,u naszych pacjentów.I w tych wcześniej przytoczonychprzeze mnie rekomendacjach również jasno jestwskazane, że jak najczęściej powinnybyć wykonywane takie badania przesiewowe upacjentów, a już w ogólerozszerzone wykonanie takiej skali PHQ-9 upacjenta, u którego podejrzewamy napodstawie obrazu klinicznego czy na podstawiewłaśnie rozmowy z pacjentem występowaniazaburzeń sfery psychicznej.
Często też pacjenci jak przychodządo nas, to rozmawiają i opowiadająo różnych problemach.Im też zastanawiamy się, czyw takim procesie diagnostycznym powinniśmy wykonaćjakieś badania laboratoryjne, badania diagnostyczneu pacjentów, które pozwoliłyby nam zróżnicowaćnp.Czy to są objawy depresyjne,czy może jakieś niedoborowe, tak?Bo chociażby wiemy, że niedobórB12 u pacjentów starszych może pogarszaćfunkcje poznawcze i on teżmoże być jako maska depresji.Tak z pana perspektywy, zpana profesora perspektywy, jak to jestz tymi badaniami laboratoryjnymi wartosięgać po nie?
To znaczy zdecydowanie warto.Natomiast to absolutnie, jeżeli naprzykład dojdzie do zdiagnozowania niedoczynności tarczycy,niedoboru folianu czy niedoboru witaminyB12, czy innych nieprawidłowości laboratoryjnych, naprzykład nie wiem, niedoboru witaminy
D.Głęboki niedobór witaminy D dajechroniczne stany zmęczeniowe i zaburzenia funkcjipoznawczych.One mogą być podobne dozaburzeń depresyjnych.
To aktualna-- jakby aktualne podejściedo diagnostyki depresji jest takie, żenawet jeżeli mamy jakieś schorzenie,które mogłoby tłumaczyć, prawda, występowaniepewnych objawów depresyjnych, ale pacjentspełnia kryteria epizodu depresyjnego, to niezależnieod wykrycia tego czynnika: niedoboruB12, folianu, niedoczynności tarczycy etc.Jeżeli pacjent spełnia kryteria depresji,to mu tą depresję rozpoznajemy.
To jest, jakby można bypowiedzieć, taki konsensus po wielu latachdebat, w których była takakoncepcja na początku, że musimy wykluczyćczynniki inne, nieendogenne, które, prawda,tą depresję mogą powodować.Musimy rozważyć, który z symptomówpochodzi ze stanu somatycznego, a któryze stanu psychicznego.No, były to, można powiedzieć,takie akademickie rozważania, niewykonalne w praktyceklinicznej, prowadzące do niedorozpoznania depresji.
Więc dzisiaj zajmujemy się równocześniesprawdzaniem, czy ktoś spełnia kryteria depresji,jak i oczywiście monitorowaniem jegostanu zdrowia somatycznego, który może namutrudniać leczenie depresji albo dokładaćsię do tej symptomatologii depresyjnej.
Myślę, że warto tu teżwspomnieć, że większość z tych badań,które pan profesor wspominał, tomamy teraz dostępne w ramach podstawowejopieki zdrowotnej, bo witamina B12,ocena stężenia kwasu foliowego to sąprzypisane badania do budżetu powierzonego,które zostały od kilku lat dopierowłączone do realizacji w podstawowejopiece zdrowotnej.Oceny witaminy D3 - niemamy możliwości tego wykonywania, natomiast, nomyślę, że tak, taka dośćszeroka ta diagnostyka jak najbardziej możebyć wykonywana u lekarza podstawowejopieki zdrowotnej.
No i proszę państwa, jużwcześniej wspomniany przez nas ten kwestionariuszPHQ-9, który jest tym dobrymnarzędziem do tego, abyśmy mogli prowadzićrozpoznanie depresji, ale też narzędzie,które możemy później wykorzystać do monitorowaniaskuteczności farmakoterapii u naszych pacjentów,czy też całego procesu leczniczego, boto nie tylko zawsze jestfarmakoterapia, bo ten proces leczenia zaburzeńpsychicznych może być wielo-wielowątkowy.
Jak Pan Profesor wcześniej wspomniał,tak, jest to proste narzędzie, któreskłada się z dziewięciu pytań,które oparte są już ściśle natych kryteriach i objawach depresyjnychi-Objawy, które są tam zawarte pokazująnam właśnie na tą bardzodużą różnorodność spektrum objawów, które możenam manifestować pacjent i uktórego możemy podejrzewać depresję.
Bo depresja to nie jesttylko taki klasyczny obraz, który częstogdzieś tam przewija się wmediach, że pacjent z niską aktywnością,z brakiem chęci do działania,pacjent z anhedonią.Tylko to może być całkowicieróżnorodny obraz kliniczny, prawda, panie profesorze?
Tak.To jest jakby bardzo istotnasprawa właśnie, jeżeli mówimy o pacjencie,który zgłasza się do lekarzanie psychiatry, że oprócz tych przypadkówtypowej depresji, które są znakomiciewychwytywane przez PHQ-9, a czasami sąpo prostu widoczne w gabinecielekarskim, no, możemy mieć do czynieniaz maskami depresyjnymi i nate maski depresyjne powinniśmy być wyczuleni.
Co to w ogóle jestmaska depresji?
No, to jest taka sytuacja,gdzie u pacjenta mamy do czynieniaz dominacją jednego symptomu albogrupy symptomów, które są tak przemożne,że fokusują uwagę i pacjenta,i lekarza i niejako zasłaniają,inne symptomy depresyjne.
I często jest tak, żeten jeden dominujący symptom czy teżgrupa ich trochę imituje innąchorobę czy też inny problem klinicznyodciąga uwagę od koncepcji, żeto może być zaburzenie depresyjne.
W przeciwieństwie do realnej choroby,do której wtedy ta depresja sięupodabnia, ona ma to dosiebie, że z reguły ma epizodycznycharakter.Z reguły ten pacjent jużwcześniej miał dolegliwości depresyjne lub obciążeniezaburzeniami depresyjnymi, a to, cojest najważniejsze, z jakiegoś magicznego powoduta choroba, która jak depresjanie wygląda, świetnie reaguje na lekiprzeciwdepresyjne, a nie reaguje naleczenie, które mogłoby być typowe dlachoroby, do której się upodabnia.
Tych masek depresyjnych, -yym mamyoczywiście całe mnóstwo.Natomiast jeżeli byśmy mieli, prawda,wskazać takie najczęstsze ma-maski depresyjne, toprzede wszystkim chroniczna bezsenność.Druga sprawa to są różnorakiezespoły bólowe, chor-- nawracające, oporne naleczenie bóle wielomiejscowe.Ja zaraz o tych elementachbędę mówił.No i różnorakie skargi somatyczne,takie, które są oporne na leczenie.Oprócz tych skarg bólowych tonajczęściej są na przykład elementy dysfunkcjiprzewodu pokarmowego, trochę podobne dozespołu jelita drażliwego, czy teżna przykład świąd skóry, czy,czy różnorakie oporne na leczenie zmianyskórne.
Jeżeli na chwilę wrócimy dosamej tematyki chronicznej bezsenności, pamiętajcie Państwo,że jeżeli przychodzi do gabinetupacjent, który ma bezsenność chroniczną, obezsenności chronicznej mówimy wtedy, kiedyona trwa co najmniej cztery tygodnie.Ale tak naprawdę z regułyten pacjent przychodzi do nas imówi Nie śpię już odbardzo wielu miesięcy, to aż jednatrzecia przypadków tej chronicznej bezsennościjest spowodowana niezdiagnozowanym zaburzeniem psychicznym.I najczęściej albo jest toniezdiagnozowana depresja, która wygląda jak chronicznabezsenność, albo jest to niezdiagnozowanezaburzenie lękowe, najczęściej zespół lęku uogólnionego.
Który to zespół lęku uogólnionego,często też potrafi upodabniać się dodepresji.Zespół lęku uogólnionego to takiezaburzenie, gdzie mamy lęk wolno płynący,połączony z ciągłym zamartwianiem się,niemożnością relaksacji, licznymi dolegliwościami somatycznymi, noi niemożnością za-zaśnięcia.Taki chory leży w łóżku
bez snu i rozmyśla nad różnymi,rzeczami, które mogą się,mogą się wydarzyć.Oczywiście dwie trzecie chronicznej bezsennościto są czynniki takie jak niewłaściwahigiena snu, jak różne objawyfizykalne, które mogą przeszkadzać, różnych choróbsomatycznych typu prawda, ymm-ymm-ymm chociażbynykturia czy kaszel, czy duszność, prawda?Czy zespół niespokojnych nóg, czyjakieś objawy bólowe, czy świąd.I o-o te elementy musimyjak najbardziej zapytać.I oczywiście pewien odsetek tejchronicznej bezsenności to są przyczyny lekowe,między innymi leki internistyczne.Ja tutaj przypominam, że bardzoczęstą przyczyną, chociażby bezsenności, są lipofilnebeta blokery, takie jak propranololczy metoprolol, czy też mogą byćźle stosowane przez pacjenta lekimoczopędne, mogą być fluorochinolony, czy teżprawda, leki przeciwparkinsonowskie.
Niemniej jednak w przypadku chronicznejbezsenności zawsze na początku powinna namsię zapalić lampka alarmowa podtytułem czy to przypadkiem nie jestdepresja lub jakieś zaburzenie lękoweo chronicznym charakterze.
Jeżeli chodzi o ból, noból jest zjawiskiem niezwykle powszechnym wdepresji.Jeżeli mówimy o pacjencie, któryjest w epizodzie depresyjnym, to mniejwięcej połowa z tych chorychma różnorakie dolegliwości bólowe, a nawetjedna trzecia ma bardzo na-nasilonyból.Ale nawet po zaleczeniu depresji,jeżeli mówimy już o okresie międzyepizodami depresyjnymi, w dalszym ciąguu znacznego odsetka te dolegliwości bólowew dalszym ciągu występują.No, generalnie jest tak, żeból może być takim symptomem typowymdla depresji.Chory, który cierpi na epizoddepresyjny może relacjonować nam, że pojawiłysię de novo lub teżnasiliły się wcześniej występujące dolegliwości, takiejak napięciowe-- jak bóle głowytypu napięciowego, jak migrena, jak bóleurogenitalne.Dość charakterystyczny jest, prawda, bólzamostkowy połączony z lękiem.W zasadzie możemy sobie wymyślećdowolny rejon ciała, gdzie dochodzi doalbo indukcji, albo do eskalacjidolegliwości bólowych.
Z czego to wynika?No, wynika z tego, żedepresja jest stanem hiperalgezji, stanem, gdziespada nam próg bólu, spadanam tolerancja bólu.Yym, dochodzi do zwiększenia intensywności,rozległości dolegliwości bólowych, ale też mamywiększą tendencję do wielobólu, czylido takiego bólu wielomiejscowego.I gdybyśmy porównali pacjenta, któryjest w epizodzie depresyjnym z pacjentem,który tej depresji nie ma,to okaże się, że tych dwóchchorych, -chorych, którzy mająpodobne dolegliwości bólowe, tym się charakteryzuje,że ten z depresją będziemieć dużo większe zapotrzebowanie na lekiprzeciwbólowe i one będą mieć
dużo mniejszą skuteczność. Efektywność, co jestistotne, jeżeli mówimy o maskachdepresyjnych, to chciałbym Państwa szczególną uwagęzwrócić na pacjentów w podeszłymwieku.To jest jakby ta grupachorych, gdzie z jednej strony depresjajest najczęstsza, mniej więcej jeżeliliczymy podeszły wiek od siedemdziesiątego, siedemdziesiątegopiątego roku życia, to tutajto rozpowszechnienie depresji startuje od poziomudwa razy większego niż upacjenta w średnim wieku czy umłodego dorosłego.I to rozpowszechnienie rośnie wrazz wiekiem.Jak mówimy o pacjencie, któryjest w opiece instytucjonalnej typu domstarców, typu prawda, DPS, ZOLczy prawda, jakiś od-oddział geriatryczny tutajto rozpowszechnienie depresji może wynosićnawet czterdzieści procent.
Jest bardzo dużo takich elementów,które są odpowiedzialne za to, żeta depresja się może maskowaću pacjenta w podeszłym wieku.Po pierwsze, pacjenci w starszymwieku bardzo często cierpią na bezsenność.Kolejna kwestia, dużo częściej mająliczne skargi somatyczne i może siępojawić dylemat, czy to jestutyskiwanie, czy to są dolegliwości fizykalnewynikające z choroby somatycznej, czyteż jest to somatyzacja towarzysząca depresji.Istotne jest również to, żew starszym wieku duża część przypadkówdepresji ma łagodniejszy, subkliniczny charakter.Taka depresja łatwiej umyka uwadze,nie jest tak dobrze widoczna.W wieku podeszłym też depresjapotrafi mieć niestabilny, zróżnicowany obraz kliniczny.
No i jeszcze jedna rzecz,bardzo ważna, dlatego ją zaznaczyłem naczerwono.Pamiętajmy, że jednym z symptomówdepresyjnych może być upośledzenie funkcji poznawczych.Chory z depresją może miećodczucie otępienia intelektualnego, wolniej myśleć, miećproblemy z liczeniem, z planowaniem,z doprowadzaniem zadań do końca, zwielozadaniowością, z rozpraszalnością uwagi.I u pacjenta w podeszłymwieku te problemy w zakresie funkcjiwykonawczych czy w zakresie pamięciświeżej mogą być niezwykle nasilone.One mogą być tak nasilone,że będziemy mieć maskę otępienną depresji.Ten chory będzie zupełnie wyglądałtak jak chory, który ma naprzykład otępienie typu alzheimerowskiego, ztą różnicą, że przecież otępienie typualzheimerowskiego no rozwija się całymiprawda latami.Natomiast tutaj mamy bardzo krótkiwy-wywiad, dosłownie kilkutygodniowy, gdzie chory, którybył sprawny intelektualnie, nagle stajesię bardzo niesprawny i ma bardzomało punktów w mini mentaluczy ba-bardzo mało punktów w skaliMocka.No to pseudo otępienie depresyjneod tego otępienia prawdziwego tym sięróżni, że po zastosowaniu skutecznegoleczenia przeciwdepresyjnego ono po prostu znika.
Co jest jeszcze istotnego?Jeżeli jesteśmy w gabinecie POZczy w gabinecie lekarza nie psychiatry,no to też musimy pamiętaćo kolejnej bardzo ważnej rzeczy.Wiele chorób somatycznych wytwarza takzwany sickness behavior.Sickness behavior to jest zespółsymptomów behawioralnych i dolegliwości i somatycznych,i emocjonalnych, które wynikają zuogólnionej reakcji zapalnej, między innymi zdziałania cytokin prozapalnych na układ
limbiczny. No i ten sickness behavior do złudzenia, jeżeli mamy do czynienia z nasilonym czy chronicznym stanem prozapalnym, a taki towarzyszy bardzo wielu chorobom internistycznym, przypomina nam objawy depresyjne. W ramach tego sickness behavior mamy męczliwość, mamy anhedonię, prawda, zaburzenia koncentracji, mamy bezsenność, mamy, prawda, senność w dzień, mamy wycofanie, niechęć do różnorakich działań. I niestety ten prawda, taki odczyn, które mogą dawać choroby somatyczne, jest też źródłem pomyłek diagnostycznych, dlatego że bardzo często możemy ulec takim pułapkom, że jeżeli ktoś ma chorobę somatyczną, ciężką, wiążącą się z cierpieniem, wiążącą się z niesprawnością albo ma kumulację chorób somatycznych, to zaczyna nam się wydawać, że niejako naturalnym zjawiskiem jest jego naturalną reakcją, że jest smutny, wycofany i że ma objawy podobne do depresji. I tutaj podkreślam, to podobne do depresji, bo gdzieś tam można by powiedzieć, no pojawia się pokusa, żeby depresji nie rozpoznawać, tylko traktować te symptomy jako pewien naturalny element reakcji na chorobę somatyczną. To nigdy nie jest naturalny element reakcji. Jeszcze raz podkreślam, że nie interesujemy się tym, z czego dane symptomy pochodzą. Jeżeli ktoś ma objawy depresji i one tworzą konstelację, która pozwala nam na rozpoznanie epizodu depresyjnego według ICD-10 czy ICD-11, czy, czy klasyfikacji DSM-5-TR, to po prostu tą depresję rozpoznajemy, a nie próbujemy nadinterpretowywać, że to jest pewna naturalna reakcja na prawda, zły stan somatyczny.
To jest warte podkreślenia, tym bardziej, że zobaczmy, jak wyglądają statystyki ryzyka rozpoznania depresji w zależności od ilości somatycznych jednostek chorobowych. Jeżeli ktoś nie ma żadnej diagnozy somatycznej, no to oczywiście, to prawda, rozpowszechnienie depresji u osób bez diagnozy somatycznej jest takie jak w populacji ogólnej, czyli ono wynosi kilkanaście procent. Jeżeli ktoś ma jakąkolwiek chorobę somatyczną, jakąkolwiek jedną diagnozę somatyczną, no to, to rozpowszechnienie wzrasta do dwudziestu paru procent. Czyli ryzyko rozpoznania depresji rośnie prawie o siedemdziesiąt procent. Ale zobaczcie państwo, co się dzieje, jak ktoś ma cztery, prawda, jednostki chorobowe, somatyczne, nieważne jakie, ma cztery po prostu rozpoznania somatyczne. Ryzyko, prawda, że będzie mieć depresję, że będzie mieć rozpoznaną depresję rośnie prawie trzy i pół raza, prawda? O trzysta pięćdziesiąt procent, w przypadku pięciu diagnoz rośnie o pięćset procent. Więc naprawdę wraz ze współchorobowością somatyczną powinna rosnąć nasza czujność czy podejrzliwość. Związana z tym, że pewne o-objawy mogą być symptomami depresyjnymi.
To jest o tyle ważne, że tak jak pan doktor wcześniej wspominał, no pacjent, który, prawda zgłasza się do lekarza nie psychiatry. On bardzo niechętnie mówi o tym, że jest smutny, że ma anhedonię, że ma lęk. On częściej mówi, jestem słaby, jestem zmęczony, jestem spowolniały, tu mnie boli, tam mnie boli. Czyli mamy przewagę ekspresji skarg somatycznych i mamy taką tendencję — to wynika z badań — że chory, który jest u lekarza nie psychiatry spontanicznie rzadko mówi o swoim życiu emocjonalnym. W związku z tym to, co jest naszym obowiązkiem, to jest aktywne pytanie, aktywne pytanie o pewne emocjonalne objawy, które mogą zdradzać występowanie zespołu depresyjnego czy, czy zaburzeń lękowych.
No i jakby kolejnym elementem, gdzie ta depresja się może maskować, to jest depresja, która występuje
u mężczyzn, zwłaszcza u mężczyzn wśrednim wieku, która możewyglądać trochę inaczej.Specjalnie to podkreślam dlatego, żetak się składa, że ta depresja,którą państwo znają z klasyfikacjiICD-10, ta typowa depresja, która jestzawarta w PHQ-9, to możnapowiedzieć, że to jest taka trochędepresja, bardziej jak depresjawystępująca u kobiet.No nie bez kozery mamytaki gender bias, jeżeli chodzi okryteria rozpoznawania depresji.On wynika z tego, żepo prostu depresja dwa razy częścieju kobiet występuje niż umężczyzn.No i te badania naddepresją, mają to do siebie,że one, no w przewadzedotyczą, pacjentów płci żeńskiej.
Niemniej jednak bywa tak, żedepresja u mężczyzny wygląda trochę inaczeji możemy być zmyleni.Mężczyzna może się okazać, żenie będzie relacjonował smutku albo niebędzie pokazywał smutku, tylko bardziejbędzie rozdrażniony, będzie mieć napady złości,będzie gorzej panował nademocjami, będzie mieć napady, a-agresjisłownej, zwiększone napięcie, będzie starałsię regulować swoje emocje albo,le-leczyć swój smutek przy pomocyzachowań, ryzykownych typu szybsza jazdasamochodem albo prawda,nadużywanie alkoholu.Będzie mieć też więcej skargsomatycznych, czyli on będzie bardziej skupiałsię na swoim ciele, anie na, prawda, dolegliwościachtypu lęk, smutek, anhedonia etc.
No i kolejna kwestia tojest ta, można powiedzieć nerwicowa maskadepresji.Tutaj trochę odnoszę się dotej kwestii, o której mówił pandoktor, że często jest tak,że pacjenci, no mają różnorakie skargisomatyczne.Mo-może się pojawiać coś takiego,że nie jesteśmy do końca pewni,czy ten pacjent ma depresję,czy też ma zaburzenie nerwicowe typulęk uogólniony, prawda?Zaburzenie somatyzacyjne czy hipochondria.Czasami bywa tak, że jakktoś ma długotrwały, nieleczony lęk uogólnionyczy zaburzenia somatyzacyjne, to uniego się pojawia odczyn depresyjny itrochę, yym nam się ten,pra-prawda zaciemnia, ro-rozmywa kwestia takiejłatwej diagnostyki różnicowej.
Ale pamiętajcie państwo o jednejkwestii, mianowicie o kryteriach czasowych.Jeżeli mówimy o depresji, objawyw epizodzie depresyjnym mają stosunkowo krótkiwywiad i wystarczą dwa tygodnie,żebyśmy rozpoznali epizod depresyjny.Zobaczcie Państwo, jak długo muszątrwać symptomy lęku uogólnionego.Co najmniej sześć miesięcy, żebyśmyten lęk uogólniony, -ym rozpoznali.A jeśli chodzi o zaburzeniesomatyzacyjne co najmniej dwa lata iz reguły lęk uogólniony czyzaburzenia somatyzacyjne, jeżeli już trwa, toono ma charakter ciągły.Ono raz jest mniej, razbardziej na-nasilone, ale jest takim chronicznymi nieustępującym spontanicznie zaburzeniem, jeżelijest nieleczone.Depresja raczej występuje w epizodachpomiędzy tymi dolegliwościami mamy okresy, gdzietych dolegliwości prawie nie maalbo są, prawda, dużo mniej nasilone.Więc to jest jakby istotnasprawa.
No i jeszcze jedno.Chciałem zasugerować narzędzie diagnostyczne dotakiego trochę odróżniania oddzielenia lęku oddepresji.To narzędzie diagnostyczne się Państwumoże przydać.To jest szpitalna skala lękui depresji.Nazwa jest trochę myląca, bow nazwie jest szpitalna, ale taknaprawdę to jest skala, którazostała stworzona, zwalidowana, - dla praktykiambulatoryjnej.Jest to skala, która odbardzo wielu lat, -ym no jestwykorzystywana w badaniach naukowych, wpraktyce klinicznej i ma niezwykle rzetelnycharakter.I zobaczcie Państwo, to jestjedna kartka z czternastoma pytaniami, naktóre odpowiada chory.Są to pytania, gdzie nonie mamy jakby żadnych problemów, tylkojuż, już gradacja w odpowiedzina pytanie jest jakby dla pacjenta-pisana.Siedem z tych czternastu pytańdotyczy depresji, a siedem dotyczy taknaprawdę zespołu lęku uogólnionego.I jakby osobno zliczamy,punktację dla pytań depresyjnych idla pytań lękowych.Jeżeli ktoś prawda ma, -ponad siedem punktów w-w zakresie depresyjnych,no to ma kliniczną depresję.Jeżeli ma ponad siedem punktóww zakresie skali lękowej, no toma klinicznie nasilony lęk.Jeżeli i jedne i drugie,no to prawdopodobnie ma zaburzenia lękowo-depresyjnealbo depresję z nasilonym odczynem,lękowym.Wypełnienie tej skali przez pacjentato jest dosłownie pół minuty iw zasadzie pacjenci nie majążadnych problemów z jej wypełnieniem.
No i kończąc trochę tą. Kwestiemasek depresyjnych.Chciałem zwrócić uwagę na to,że pacjent z depresją może nastrochę jakby zmylić.Może nas, no, wbrew swojejwoli niejako trochę oszukać.Jeżeli mówimy o pacjenciez depresją, który wygląda na osobędepresyjną, czyli jest jednostajnie smutny,wycofany, w trudnym kontakcie, jest zaniedbany,to raczej mówimy o depresjiciężkiej.Natomiast jeżeli mamy do czynieniaz depresją lekką lub umiarkowaną, tojest chory, który może dobrzewyglądać, może być elegancki, może chodzićdo pracy na siłę, wtej pracy jakoś funkcjonować i możemieć reaktywność nastroju.Czyli z jednej strony, no,ma dominujący, przemożny smutek, ale jeżelidzieją się jakieś rzeczy, któresą dla niego ważne, które sąrozweselające, to ten nastrój sięmoże zmieniać.Więc to jest jakby i-istotne,żebyśmy się nie złapali na to,że ktoś, no, niejako niewygląda na osobę, która, którama depresję.Często jest tak, że wdepresji o nasileniu łagodnym lub umiarkowanymważniejszym elementem od smutku jestanhedonia, czyli niemożność, prawda, odczuwania radości,przyjemności, w aspektach, którewcześniej tą radość i przyjemność sprawiały.Brak poszukiwania tych przyjemności, odczucietakiego wypłukania, emocjonalnego.
Oddaję głos panu doktorowi.
Panie profesorze, wspomniał pan, pokazałpan, jak różnorodny obraz kliniczny możemieć depresja.Od somatyzacji, poprzez nawet zdrowąmaskę depresji.Tam pan profesor też miałna slajdzie to, o czym wspominaliśmy
także obawa przed stygmatyzacją społeczną,ale też jest coś takiego jakproces autostygmatyzacji, że pacjenci zzaburzeniami sfery psychiczne auto się stygmatyzują.I to też niestety mabardzo negatywny wydźwięk w takiej właśniechęci diagnostyki i później prowadzonegoprawidłowego leczenia.
Pan profesor pokazywał te maskidepresji, pokazując nam tą różnorodność obrazuklinicznego i my też idziemyteraz w depresji w kierunku właśnieprofilowania depresji, tak?Czyli że wiemy, że tenobraz może być bardzo różnorodny.Z jednej strony to będziesprawowało utrudniony proces diagnostyczny, no boten różny obraz kliniczny jużnie tylko ta anhedonia, nie tylkoto obniżenie nastroju, ale teżspektrum, całe spektrum różnych innych objawów,ale też to profilowanie depresjibędzie miało wpływ na nasze decyzjeterapeutyczne, tak?Bo są pewne grupy lekówpreferowane w zależności od tego, jakimamy dominujący obraz depresji unaszego pacjenta i to dla nas,dla lekarzy nie psychiatrów możesprawiać naprawdę olbrzymią trudność, żeby miećtakie doświadczenie w wyłapywaniu, coakurat u tego pacjenta jest nasilonei w jakim kierunku powinniśmy,powinniśmy pójść.
Teraz proszę państwa, my teżczęsto w gabinecie sięgamy po różnegorodzaju rozwiązania technologiczne, tak?I my też.W ostatnim czasie została opracowanataka bardzo przydatna, prosta w użytkowaniuaplikacja Depresja diagnozu i lecz,która jest zarówno stroną internetową, jaki aplikacją w telefonie, któraumożliwić może Państwu właśnie prowadzenie prawidłowejdiagnostyki depresji.
Bo w tej aplikacji znajdzieciePaństwo zarówno możliwość przeprowadzenia tego kwestionariuszawstępnie PHQ-2.Jeżeli później są dwa wynikipozytywne, to rozszerzenie pytania o PHQ-9,ale znajdziecie Państwo w aplikacjirównież szereg bardzo cennych informacji, chociażbywłaśnie o tym profilowaniu depresji,o opisach dotyczących poszczególnych masek depresji,ale także bardzo ważny aspektdotyczący tego prawidłowego doboru farmakoterapii iewentualnie, które leki są bardziejpreferowane, w jakich typach depresji.Więc my bardzo zachęcamy dokorzystania z tej aplikacji, bo prawdęmówiąc to ja sam wgabinecie często korzystam z tego narzędziai ono faktycznie ułatwia namprowadzenie takiej diagnostyki, bo pozwala mito w łatwy sposób dobraćodpowiednie grupy leków, które mogą byćpreferowane dla, dla poszczególnego pacjentai budowa tej aplikacji jest naprawdębardzo, bardzo prosta, bo onajest tożsama ze standardami prowadzenia prawidłowejdiagnostyki.Czyli mamy PHQ-2 jako tenelement przesiewowy i później przechodzimy dokwestionariusza PHQ, PHQ-9.
Natomiast jest zawsze jedna takakwestia dotycząca profilowania depresji, w ogólepodejścia do pacjenta z depresjąi to też bardzo często przejawiasię w tym programie profilaktycznymMoje zdrowie, bo jedno z pytańdotyczących kwestionariusza PHQ-9 jest bardzotakie newralgiczne, ponieważ dotyczy myśli samobójczychi czynów samobójczych.No i właśnie, panie profesorze,to może takie pytanie od razudo pana pozwolę sobie zadać,jak my właśnie powinniśmy podejść dotych pacjentów, którzy albo wramach tego programu Moje zdrowie, gdziemy nie widzimy tego pacjenta,bo my dostajemy na początku jegoankietę, widzimy, jak on wypełniłte pytania i widzimy.Załóżmy, że w tym pytaniudziewiątym jest pozytywna odpowiedź w kwestiimyśli samobójczych, jak powinniśmy zareagować?A jak zareagować w przypadku,kiedy pacjent u mnie w gabineciewypełniam czy ze mną, czysam wypełni ten kwestionariusz PHQ-9?Bo to jest kwestionariusz, którymoże być wypełniony sam przez pacjentai my możemy razem zpacjentem wypełnić.Jak podejść do takiego pacjenta?
No generalnie jest tak, żez jednej strony musimy pamiętać otym, że myśli samobójcze tojest coś, co jest niezwykle częstew przypadku epizodu depresyjnego, jakmówimy o myślach samobójczych, nawet otakim nasileniu łagodnym czy przelotnym,to osiemdziesiąt procent chorych ma,łagodne myśli samobójcze i wpierwszej kolejności tego się nie boimy.W drugiej kolejności nie boimysię o to pytać, dlatego, żejest udowodnione ponad wszelką wątpliwość,że zapytanie pacjenta o myśli samobójczei porozmawianie o tym, jakone wyglądają, jakie jest ich nasilenie,jaka jest częstość, jakie jestnastawienie pacjenta do tych myśli samobójczych.To jest element, który jużpotencjalne ryzyko samobójcze.Samo to pytanie, sama tarozmowa to jest element, który potencjalneryzyko samobójcze bardzo znacznie redukuje,redukuje napięcie z tym związane, dajepacjentowi odczucie zainteresowania, zaopiekowania ito, że może z kimś siępodzielić trudnymi dla siebie myślami.Więc to jest jakby pierwszasprawa.Jeżeli pacjent w kwestionariuszu PHQ-9zaznacza obecność myśli samobójczych, jeżeli tojest w gabinecie. Bez względu nato, czy to jest w gabinecie,czy to jest prawda, pozagabinetem, no to warto z tympacjentem się skontaktować i porozmawiaćo tym i właśnie zapytać gono jak te myśli samobójczewyglądają.Zupełnie inaczej będziemy się zachowywać,jeśli pacjent stwierdzi: one są rzadkiealbo mam do nich dystans,
wiem, że sobie nic nie zrobię,nie zrobiłbym tego.One się po prostu pojawiają,nie chcę ich mieć albo niewiem, mam dla kogo żyćetc.
Tak, tu mamy do czynieniaz myśleniem, z myślami samobójczymi, któreprawda no można powiedzieć, sątaką mikro biotą, jeżeli chodzi omyślenie depresyjne i one niesą, nie są groźne, wystarczy onich tylko porozmawiać.
Zupełnie inaczej wygląda sytuacja, jeślipacjent mówi: myśli są coraz częstsze,nie mogę się od nichopędzić.Myślę, że mógłbym je zrealizować.Myślę, że byłoby lepiej, gdybym,gdybym je zrealizował albo wyobrażam sobie,jak mógłbym to zrobić.Planowałem, jak mógłbym to zrobić.Zacząłem czynić przygotowania.
Tutaj mamy do czynienia jużz myślami samobójczymi, na-nasilonymi, przeradzającymi sięw tendencje te wymagają zdecydowaniejakiejś formy interwencji.
Chory z tendencjami samobójczymi czyno to jest chory, który wymagaznalezienia się na SOR-ze, równieżchory z nasilonymi myślami samobójczymi conajmniej wymaga konsultacji psychiatrycznej wtrybie pilnym.
Natomiast realnie takich chorych odsetkowo,biorąc pod uwagę cały zbiór pacjentówz depresją, jest naprawdę bardzoniewiele, więc to jest też istotnasprawa, żebyśmy się nie balitej tematyki myśli samobójczych.
Jeszcze wracając do tej aplikacjiDiagnozuj i lecz, którą miałem przyjemnośćwspółtworzyć, to w niej znajdująsię materiały edukacyjne, czyli nie tylkojakby algorytmy służące do diagnostykii do doboru leków, ale całyszereg materiałów, z których Państwomożecie na przykład przeczytać bardzo dużoinformacji o myślach samobójczych tamw aplikacji Diagnozuj i lecz mamyzestaw czynników ryzyka samobójstwa.Mamy m. in.Narzędzia służące do oceny tegoryzyka samobójczego, do na przykład wykrywaniazespołu presu-presuicydalnego.Czyli możemy przy pomocy tychmateriałów z aplikacji diagnozuj i leczpoczuć się, no można powiedziećdobrze, kompetentnie i wiedzieć, co możemyzrobić dalej.
Dokładnie, tworząc tą aplikację tamwłaśnie braliśmy też pod uwagę budowanietakiej świadomości i zebranie wszystkichnajważniejszych informacji w jedno miejsce, żebywiedzieć, jak postępować z tym,z tym pacjentem.
Proszę państwa, mówiliśmy tutaj jużdużo o tej diagnostyce depresji.Skoro już mamy zdiagnozowaną depresję,to teraz należałoby wdrożyć odpowiednie postępowanieu naszych pacjentów.
I znowu, jakbyśmy się odwołalido rekomendacji, które są dedykowane dlawłaśnie lekarzy podstawowej opieki zdrowotnej,to jasno jest wskazane, że to,co już podkreślaliśmy wcześniej, żenasza rola w tym całym etapieleczenia pacjenta jest naprawdę bardzo,bardzo istotna i że to właśnielekarze podstawowej opieki zdrowotnej mogąśmiało prowadzić, inicjować leczenie depresji, szczególniewtedy, kiedy mamy nasilenie łagodnebądź umiarkowane właśnie, oceniając sobie, chociażbynasilenie tej depresji z wykorzystaniemskali PHQ-9.
Natomiast dobór substancji aktywnych, którepowinniśmy rekomendować dla naszych pacjentów wzakresie leczenia, leczenia przeciwdepresyjnego jestnaprawdę spory i tutaj, chociażby wybierającwłaśnie w oparciu o tenprofil depresji, także patrząc całościowo nastan zdrowia naszego pacjenta, bomamy pewnego rodzaju substancje, które mogąbyć przeciwwskazane, które są mniejwskazane na przykład u pacjentów, bomogą predysponować do wzrostu masyciała, czy na przykład u pacjentówz przewlekłą chorobą nerek, którebędą bardzo częste u pacjentów, októrych pan profesor wcześniej wspominał,czyli po sześćdziesiątym piątym, po siedemdziesiątymroku życia, gdzie to rozpowszechnienietej przewlekłej choroby nerek jest naprawdębardzo, bardzo nasilone.
Zatem panie profesorze, jakie sątakie właśnie wskazówki dla lekarzy rodzinnych?Jakby pan profesor nam polecił,to właśnie prowadzić tak rzetelnie, dobrzetaką leczenie depresji w naszymgabinecie.
Jeżeli chodzi o kwestie doborutych leków, o których Pan wspomniał,no to właśnie między innymiw aplikacji diagnozuj i lecz możeciePaństwo, zresztą to zaraz będziemypokazywać na przykładzie opisów przypadków dostaćwskazówki, który lek dobrać wzależności od stanu somatycznego u pacjentaczy profilu depresji.
Ale pierwsza zasadnicza sprawa jesttaka nawiązując do tego, co byłona początku wykładu i dozachęty Pana doktora, że w gabineciePOZ powinniśmy się zajmować diagnoząi leczeniem depresji, no to możnaby powiedzieć, że lekarz POZnie tylko musi zajmować się diagnoządepresji ze względu na to,że psychiatrów jest za mało, arozpowszechnienie depresji jest duże, aleprzede wszystkim spokojnie może to robićmniej więcej jakby ze statystykwynika, że osiemdziesiąt pięć procent przypadkówdepresji to są depresje, którymipsychiatra się zupełnie nie musi zajmować.To są przypadki samej diagnozydepresji, to są.To jest większość depresji łagodnychczy umiarkowanych lub też depresje, którejuż wcześniej prawda, chory jużwcześniej miał epizody depresji i miałhistorię dobrej reakcji na lekiprzeciwdepresyjne czy dobrej tolerancji leków.
I oczywiście również po prostuw każdym przypadku, jeśli pacjent niechce chodzić do psychiatry, tylkochce chodzić do lekarza POZ, tomoże być prowadzony w POZpod warunkiem, że nie ma bezwzględnychwskazań do tego, żeby upsychiatry się znalazł.Ale o tym będziemy mówićna końcu dzisiejszego spotkania.
Więc to, co jest ważne,jak wprowadzamy lek przeciwdepresyjny, równie ważnejak dobór leku przeciwdepresyjnego, tojest informacja, jaką pacjent musi dostać.
Pierwszym zasadniczym elementem tej informacjijest to, że jego-Objawy chorobowe są
wyleczalne i że skuteczność lekówprzeciwdepresyjnych jest bardzo wysoka.W związku z tym jest,że tak powiem, prognoza optymistyczna.
Druga kwestia jest taka, żepacjent musi wiedzieć, że leki przeciwdepresyjnenie działają, nie wiem, jaklek przeciwbólowy, czyli nie będzie efektuza pół godziny.Ten efekt przeciwdepresyjny pojawi sięz opóźnieniem i to znacznym dwutygodniowym,trzytygodniowym.I na początku stosowania pacjentmoże mieć wrażenie, że branie tegoleku jest bez sensu.
Kolejną kwestią jest to, żedziałanie leku przeciwdepresyjnego jest niesynchroniczne, czylinie ustąpią nagle wszystkie symptomydepresyjne.Niektóre z nich zaczną ustępować,inne jeszcze będą się utrzymywały iz opóźnieniem będą reagowały na,na działanie leku przeciwdepresyjnego.
Kolejna rzecz, o której chorymusi wiedzieć.Branie leków przeciwdepresyjnych to jestkwestia długoterminowa.My tak naprawdę zegar branialeku przeciwdepresyjnego włączamy nie, nie wmomencie, kiedy pacjent zażył pierwsząpastylkę, tylko w momencie, kiedy ustąpiłymu objawy depresyjne.Wiemy, że od tego momentuustąpienia o-o-objawów depresyjnych to leczenie powinnotrwać.Jeśli to jest pierwszy epizodchoroby minimum pół roku, ale powiemszczerze, że te pół rokuto jest absolutnie za mało.Namawiamy tego pacjenta, żeby brałrok albo nawet półtora roku.A jeżeli to są kolejneepizody depresji, to raczej namawiamy godo tego, że jeżeli lekjest dobrze tolerowany, nie ma powikłańinterakcji lekowych, to żeby taterapia szła jak najdłużej.Niekiedy musi iść bezterminowo peranalogia, nie wiem, do leczenia nadciśnienia,do leczenia hipercholesterolemii, do leczeniaprawda cukrzycy et cetera.Tam też raczej nie nastawiamysię na terapię krótkoterminową, tylko terapię,która nie ma wyraźnego końca,tak?
Czasami jest tak, że doleku przeciwdepresyjnego dokładamy lek uspokajający czynasenny.I tutaj musi ten chorywiedzieć, że to są leki, któremają pewien potencjał uzależniający, sątylko na chwilę i powinien jebrać krótko i to wnajgorszych momentach.Z drugiej strony sam lekprzeciwdepresyjny, to trzeba podkreślić i odróżnićod leków uspokajających i nasennych.Nie ma absolutnie żadnego działaniauzależniającego.W związku z tym, żebypacjent nie bał, nie bał siębrania tego leku, ale teżw przeciwieństwie do leku uspokajającego czynasennego.Lek przeciwdepresyjny nie działa doraźnie,czyli po wzięciu tabletki nie odczuwamywyraźnej, natychmiastowej ulgi.
Informujemy chorego o profilu działańniepożądanych danego leku, no i otym, że pacjent nie stosujetych leków po swojemu.Że leki muszą być stosowaneściśle według wskazań lekarza i żelek przeciwdepresyjny, który będzie branynieregularnie z przerwami, nie będzie wogóle działał.To musi być zażywanie wsposób ciągły.
Jeżeli mielibyśmy odpowiedzieć na pytanie,kiedy w ogóle wprowadzamy lek przeciwdepresyjnyna poziomie POZ, w zasadziemogą Państwo włączyć lek przeciwdepresyjny wprzypadku depresji o każdym nasileniu,to znaczy nawet jeśli to jestdepresja łagodna.Znajdziecie Państwo oczywiście w podręcznikachpo psychiatrii informację, że w przypadkudepresji łagodnej można zamiennie stosowaćpsychoterapię, ale włączenie u kogokolwiek spełniającego,prawda, kryteria epizodu depresyjnego lekuprzeciwdepresyjnego nigdy nie jest błędem.Zawsze jest właściwym, zawsze jestwłaściwym postępowaniem.I pamiętajmy o tym, żebez względu na to, jakie jestnasilenie depresji, jeżeli to jestpacjent, który ma i depresję, ichorobę somatyczną, to tutaj niema absolutnie żadnych wątpliwości, że lekprzeciwdepresyjny musi być po prostustosowany.
Z tych leków przeciwdepresyjnych no,statystycznie rzecz biorąc najczęściej używane sąinhibitory wychwytu zwrotnego serotoniny, serotoninyi noradrenaliny.Jeżeli zobaczymy na polskie statystykisprzed paru lat, no to możemystwierdzić, że no dobre siedemdziesiątpięć procent wszystkich przepisywanych recept wPolsce na leki przeciwdepresyjne tosą SSRI i SNRI.To przyzwyczajenie, ten nawyk, prawdawynika z tego, że generalnie blokadawychwytu zwrotnego serotoniny ma bardzowiele zalet, mianowicie nie tylko działana objawy depresyjne, ale równieżdziała na objawy lękowe.W związku z tym, noczęsto jest tak, że nie musimysię martwić, czy to napewno jest depresja, czy to niejest zaburzenie nerwicowe.Ten SSRI czy SNRI będziedziałał na obydwie grupy symptomów.Poza tym te leki mająwzględnie zadowalający profil bezpieczeństwa i tolerancji,zwłaszcza jeśli mówimy o pacjentachmłodych.
Ale tutaj diabeł tkwi wszczegółach i na tych szczegółach chwilęsię chciałbym, chciałbym skupić.Mianowicie musimy pamiętać o tym,że inhibitory wychwytu zwrotnego serotoniny, zwłaszczaw terapii długoterminowej, dają uciążliwedziałania niepożądane, między innymi znieczulenie emocjonalnedotyczące mniej więcej połowy chorych.Ono na początku jest bardzodobrotliwe, bo jeśli ktoś ma lęk,niepokój, zamartwia się, to takimożna powiedzieć opatrunek na, na głowiew postaci dystansu emocjonalnego iznieczulenia emocji jest bardzo pożądany, alepotem, po parunastu tygodniach przychodzichory i mówi no dobrze, niemam depresji, ale wszystko mizobojętniało.Nie mogę się zakochać, niemogę się rozzłościć, nie mogę sięucieszyć.Nie no nic mnie niestresuje, nawet się nie mogę zmobilizowaćdo różnych obowiązków, które powinienemwykonywać.Oczywiście SSRI też na początkumogą generować bezsenność.Potem bywa tak, że tąbezsenność podtrzymują albo nie leczą bezsenności,które towarzyszą depresji.Mogą na początku wyzwalać niepokój.No i kolejny problem terapiidługoterminowej to jest spadek libido czyprawda zaburzenia orgazmu. Które niestety nieprzechodzą od samego czekania, tak?
oczywiście na te wszystkiedolegliwości, no, mamy możliwość antidotum.Bardzo często jest tak, żejeżeli ktoś bardzo dobrze, optymalnie reagujena inhibitor zwrotnego serotoniny, ama te problemy, o których wspomniałemwcześniej, no to na przykładdodaje się niewielką dawkę trazodonu, dlatego,że ten lek może zredukowaćte dolegliwości.Rzadko kiedy jest tak, żeusunie je całkowicie, ale zmniejszy ichkaliber, zmniejszy prawda, dyskomfort,z tego wynikający.
No, mamy też niestety pewneryzyko powikłań związanych z SSRI-ami.Takie SSRI-e jak citalopram czyscitalopram mogą wydłużać Q-QTC.Musimy o tym pamiętać, żeprzed włączeniem citalopramu czy scitalopramu koniecznejest wykonywanie prawda, elektrokardiogramu.Wszystkie SSRI-e czy SNRIm wpołączeniu z NOAK-ami czy z niesterydowymilekami przeciwdepresyjnymi czy z warfaryną,zwłaszcza u pacjentów w starszym wieku,no, zwiększają istotnie ryzyko krwawień.To są też krwawienia około,o-operacyjne.Chroniczne stosowanie SSRI-ów może powodowaćzaburzenia motoryki jelit czy stany zapalnejelit.No a u pacjenta wpodeszłym wieku te leki do-dosyć często,bo u jednego, dwóch na,na stu mogą generować hiponatremię, mogąpo-po-powodować przyspieszenie rozwoju osteoporozy ina te elementy nie ma an-antidotum.Tutaj jakby jedynym rozwiązaniem, jeżelite elementy się pojawiają, jest poprostu zmiana leku.Tutaj jakby, nic niemożna dodać, żeby, żeby zredukowało teproblemy.
No i tutaj warto skupićsię na trazodonie.Dla-dlaczego?Dlatego, że to jest lek,który ma szereg tych mechanizmów receptorowych,które służą do redukcji niektórychdziałań niepożądanych, o których mówiłem przyinhibitorach wychwytu zwrotnego serotoniny.Te, te działania receptorowe tojest między innymi działanie na receptory5-HT1, na 5-HT2, na receptory
histaminowe.To między innymi są elementy,które działają przeciwlękowo, redukują ten wstępnyniepokój przy inhibitorach wychwytu zwrotnegoserotoniny, promują sen czy, zmniejszająnasilenie zaburzeń seksualnych w przebieguterapii inhibitorami wychwytu zwrotnego serotoniny.
Ale musimy pamiętać też otym, że trazodon sam w sobieteż jest SSRI-em, tylko żetym SSRI-em się staje od dawkisto pięćdziesiąt miligramów.A co jest istotne, jesttakim SSRI-em, które można powiedzieć tąswoją-- te negatywne elementy,wynikające z nich blokady wychwytu zwrotnegoserotoniny ma schowane za kratkami.Tymi kratkami są te działaniareceptorowe.
Więc można by powiedzieć, żejeżeli zastosujemy trazodon, ale w dawceprzeciwdepresyjnej, czyli w dawce odstu pięćdziesięciu miligramów na dzień, tomamy trochę taki efekt, jakbyśmypołączyli niewielką dawkę trazodonu, prawda,z inhibitorem wychwytu zwrotnego serotoniny,ale bez tego całego ryzyka hiponatremii,krwawień, prawda, zaburzeń żołądkowo-jelitowych i,no, bez konieczności radzenia sobiez zaburzeniami seksualnymi czy zeznieczuleniem emocjonalnym.
Oczywiście takim lekiem-- państwo mająróżne jakby do dyspozycji formulacje Trazodonu,trazodonu o natychmiastowym uwalnianiu TrazodonCR czy Trazodon XR.Jeżeli mówimy o tym stosowaniudawki przeciwdepresyjnej trazodonu, czyli o stupięćdziesięciu miligramów w górę, tąformulacją, która jest najbardziej wygodna, jesttrazodon w postaci XR.Dlaczego?Dlatego, że to jest takafa-formulacja, która daje możliwość za-za-zastosowania pełnejdawki terapeutycznej, przeciwdepresyjnej w jednejtabletce stosowanej przed snem.
No i chciałem Państwu pokazaćtutaj tylko takie niektóre wyniki badań,badania TET.To jest takie ba-badanie, któremiałem przyjemność współprowadzić z panią profesorDominiką Dudek z Katedry Psychiatrii.Mianowicie w tym badaniu myśmyporównywali w takiej obserwacji dwunastotygodniowej traze--trazodon w formulacji XR zinhibitorami wychwytu zwrotnego serotoniny.
To, co zaobserwowaliśmy, to cojest, jakby, no, nie budzi żadnychwan-wątpliwości- to pomimo tego, żeci pacjenci, którzy byli, no, kierowanido grupy biorącej trazodon, wyjściowomieli dużo większe nasilenie zaburzeń snu.Dlatego byli kierowani do grupytra-trazodonowej.To już prawda, w ciągudwóch tygodni te zaburzenia snu zo-zostałyusunięte i potem od czwartegodo dwunastego tygodnia, no, przewaga wzakresie usuwania rezydualnych objawów bezsennościze strony trazodonu, przewaga nad inhibitoramiwychwytu zwrotnego serotoniny była gigantyczna.
Inna kwestia, no to jestkwestia działania na anhedonię, na tąniemożność odczuwania przyjemności.Mniej więcej od drugiego tygodniate dwie grupy nam się rozjeżdżająi w ósmym i dwunastymtygodniu, no, ta zdolność do redukcjiniezdolności do odczuwania przyjemności natrazodonie była dużo większa.A jeszcze zobaczmy, co tutajsię działo.Mianowicie pomiędzy ósmym a dwunastymtygodniem anhedonia rosła na inhibitorach wychwytuzwrotnego serotoniny.No, to jest zjawisko generowaniaznieczulenia emocjonalnego po SSRI-ach, o którymwcześniej wspominałem.
Inhibitory wychwytu zwrotnego serotoniny słynąz działania przeciwlękowego, ale zobaczmy, żejak porównamy sobie trazodon iSSRI-e, no to do czwartego tygodniaobydwie grupy idą łeb włeb w zakresie redukcji nasilenia lęku,ale w ósmym i dwunastymtygodniu to działanie przeciwlękowe trazodonu jestwiększe.Większa jest zdolność trazodonu dousuwania takich resztkowych. objawów,lękowych.
W związku z tym, no,zdecydowanie ten trazodon jest, no, conajmniej tak dobry, jak inhibitoryuchwytu zwrotnego serotoniny, jeżeli chodzi oradzenie sobie z objawami depresyjnymiczy depresyjno- -lękowymi, jeżeli jest stosowanyw odpowiedniej dawce sto, stopięćdziesiąt miligramów lub więcej, a stwarzanam mniej problemów, jeżeli chodzio działania, niepożądane.
Oczywiście jest tak, że,jak wspominałem, mają państwo trzy różneformulacje trazodonu i chciałem zwrócićtutaj uwagę, że te trzy różneformulacje, jakby, mają zupełnie różnezastosowanie.
Jeżeli mówimy o tra-trazodonie IRtym o natychmiastowym uwalnianiu.Ten lek w zasadzie służywyłącznie do indukcji snu.To jest lek bardzo krótkodziałający, da, bardzo szybko dochodzido osiągnięcia wysokiego stężenia terapeutycznegotego leku i jego zaniknięcia, więcten lek się nie nadajedo leczenia depresji, dlatego, że musiałbybyć stosowany trzy razy dziennie,stosowany trzy razy dziennie, stosowany ranoi w południe, no, powodowałbyu-uczuć zmęczenia czy senności w ciągudnia.No, nie byłaby to alternatywa.Nie, nie byłaby to jakaśtaka optymalna opcja terapeutyczna.Poza tym pamiętajmy o tym,że ta formulacja natychmiastowa w związkuz tym, że bardzo szybkonarasta nam stężenie trazodonu, ona naprzykład zwiększa ryzyko, że pojawiąsię zawroty głowy czy spadki ciśnienia,zwłaszcza u pacjenta, który jestw starszym wieku.Więc to też musimy wziąćpod uwagę.
Jeżeli mówimy o formulacji CR,no to ona, żeby byćw, ja-- żeby za-zabezpieczyć całodobowedziałanie przeciwdepresyjne, no to ten trazodonmusiałby być stosowany dwa razydziennie.W związku z tym, no,często tą formulację CR stosujemy upacjenta, który ma różne formybezsenności.Ewentualnie dokładamy tą fo-formulacjęCR do SSRI'a, żeby zredukować różnedziałania niepożądane.
N-natomiast postać XR to jestta, która jakby przez całą dobęzapewnia stężenie terapeutyczne, trazodonui w związku z tym optymalniesię nadaje jako lek przeciwdepresyjny,jako alternatywa dla inhibitora, wychwytuzwrotnego serotoniny.
Zobaczmy jeszcze jedną rzecz.Jak wygląda tutaj, jakby, dopasowanieróżnych leków przeciwdepresyjnych do profilu depresjii zobaczmy, w jak wielumiejscach ten trazodon XR jest lekiemtrafionym, tak, czy u pacjentaz anhedonią, czy z bezsennością, czyz bezsennością w bólu, czyu pacjenta z drażliwością i napadamizłości, z lękiem, z niepokojem,z somatyzacją lęku, z zaburzeniami seksualnymi,czy też ze wzrostem masyciała, czy z nadmierną potliwością.Wszędzie tutaj ja-jakby ten trazodonjest lekiem, który może okazać siębyć trafiony.
Rzecz jasna są jeszcze innealternatywy terapeutyczne.Mają Państwo je na slajdzie.Nigdy nie jest tak, żew danym wskazaniu, w danym objawiemamy tylko jeden lek, któryby pasował, -e-e, do pacjenta.
Przejdźmy teraz do przypadków.
Zanim panie profesorze przejdziemy doprzypadku, mam jeszcze jedno pytanie- Takipraktyczny aspekt prowadzenia leczenia depresjiw podstawowej opiece zdrowotnej, ponieważ częstosłyszymy, że jak za-włączymy leczeniena początku może być spadek nastrojupacjenta poza-- po zainicjowaniu takiegoleczenia przeciwdepresyjnego.Czy to jest faktycznie ukażdych pacjentów?
Jest to szalenie rzadkie zjawisko.Można powiedzieć, że to zjawiskowystępuje głównie w ulotkach, ijakby ono jest takim artefaktemwynikającym przede wszystkim z badań, którebyły prowadzone u dzieci imłodzieży.
Trzeba pamiętać o tym, żeno, mówiąc w pewnym uproszczeniu, mózgdziecięco-młodzieżowy i mózg dorosłego tojest jakby zupełnie inna sytuacja farmakodynamiczna.Inna jest aktywność, inna jestdojrzałość, inna jest reaktywność układów neuroprzekaźnikowych.
Więc rzeczywiście w przypadku mózgudziecięco-młodzieżowego, im młodszy jest pacjent, tymwiększe ryzyko, że na początkuzastosowanie leku przeciwdepresyjnego, zwłaszcza jeżeli tojest lek, który jest inhibitoremwychwytu zwrotnego serotoniny, mogą się pojawićstany niepokoju, rozdrażnienia, nasilenia myślisamobójczych czy zachowań autoagresywnych.
Natomiast tego nie obserwujemy praktycznieu pacjenta dorosłego.Oczywiście bywa tak, że jeślibyśmyźle dobrali lek, nie wiem, upacjenta, który ma bardzo silnyniepokój, wprowadzili lek, lek, który jestaktywizujący, zwiększa napęd, no tomogłoby to jakby sprowadzić sytuację niebezpieczną,ale generalnie zjawisko, zwiększonegona przykład ryzyka samobójczego czy pogorszeniasymptomatyki depresyjnej na początku leczeniadepresji u pacjenta dorosłego jest zjawiskiemniezwykle rzadkim i no wiadomo,no, wszystko się może zdarzyć, ale,-e-e, nie-- no, nie musimyjakby o tym myśleć- Wprowadzając lek.
Lek przeciwdepresyjny.Bo to jest właśnie bardzoczęsto prze-- pojawia się to właśniew dyskusjach czy nawet wobawie przed włączeniem leczenia u pacjenta,że właśnie co w przypadku,gdy włączymy mu leczenie przeciwdepresyjne ibędzie nagły spadek tego, tegonastroju?
Jak nie włączymy leczenia przeciwdepresyjnego,na pewno będzie spadek nastroju.Na pewno będzie, dalejpostępujący, tak?
To, co pan profesor pokazywałwielokrotnie i wspominał, że jest tochroniczne schorzenie, schorzenie przewlekłe, tak?
No i proszę państwa, przygotowaliśmyteż takie dwa przypadki, które zobrazująteż najczęstsze to, co pojawiasię u nas w gabinecie.
Ja chciałem państwu przedstawić przykładmojego pacjenta, trzydziestosześcioletniego, młodego mężczyzny,który od jakichś dwóch miesięcyzaobserwował u siebie takie spadki nastroju,że on nie interesował siętymi swoimi zajęciami, które kiedyś sprawiałymu przyjemność, ale bardziej niżty-Te objawy to bardziej o-- zaniepokoiłogo takie przewlekłe zmęczenie, októrym pan profesor wcześniej wspominał, żetakie właśnie to, co pacjencisię do nas zgłaszają.Panie doktorze, jestem zmęczony, chodzęspać, wstaję niewyspany, jestem rozdrażniony itaka niemożność prawidłowego, prawidłowego wypoczęcia.I też pacjenta zaniepokoiło to,że zaobserwował u siebie takie niespecyficznedolegliwości w zakresie jamy brzusznej.Czyli pojawiają mu się bólebrzucha, które często wiązał z nasileniemsytuacji stresowych w pracy.
Dodatkowo, jak popatrzylibyśmy sobie takcałościowo na pacjenta przysłowiowy okaz zdrowia.Żadnych innych schorzeń przewlekłych, lekównie stosuje, nie ma żadnych alergii,bez przeszłości właśnie leczenia zaburzeńpsychiatrycznych.Mąż mieszka razem z żonąi dzieckiem i z dzieckiem wdomu.
No i proszę państwa, tojest ten przykład tego pacjenta, gdziemożemy właśnie sięgnąć po tąaplikację, także w prosty sposób przeprowadzićdiagnostykę pacjenta przez kwestionariusz.
Wstępnie PHQ-2 i później następnierozszerzenie o PHQ-9.
I jak Państwo tu widziciena tych załączonych slajdach, ja teżtaką procedurę u pacjenta wprowadziłem,co też pozwoliło mi doprowadzenie naprzeprowadzenie takiej diagnostyki depresji.I co się okazało?Ostatecznie pacjent uzyskał wynik 13punktów, co pokazuje nam na takieumiarkowane nasilenie objawów depresyjnych umiarkowanenasilenie depresji.
Więc zgodnie z tym, cojuż tu wielokrotnie padło, rozpoznanie depresjijak najbardziej obligowało nas dotego, żeby zainicjować leczenie, zainicjować farmakoterapięu tego pacjenta.
I proszę państwa, właśnie tutajwidzicie, jak też w tej aplikacjipoprzez umiejscowienie i pokazanie kilkuinnych parametrów, gdzie podajemy masę ciałapacjenta, wzrost pacjenta, podajemy utego pacjenta również płeć, stosowane leki,występujące schorzenia przewlekłe.Aplikacja pokazuje nam te proponowaneleki, które są bezpieczne i sąteż dostosowane względem profilu depresji,który występuje u tego pacjenta.
I popatrzcie proszę Państwa, żemając taki profil pacjenta, który możnapowiedzieć jest klasyką gatunku, tak,bo było osłabienie, zmęczenie, anhedonia plusjakieś tam objawy somatyczne, jaknajbardziej możemy sięgać czy to potrazodon, czy, czy po duloksetynę,więc tych możliwości terapeutycznych jak najbardziejmamy, mamy sporo.
Ja akurat zdecydowałem się utego pacjenta na włączenie trazodonu w,w odpowiedniej dawce i przeprowadzeniewłaśnie procesu takiego terapeutycznego u tego,u tego pacjenta.
Ale właśnie dla przykładu popatrzciesobie Państwo również, że mamy tenierekomendowane leki, których raczej niepowinniśmy sugerować naszym-- temu akurat konkretnemupacjentowi, chociażby z uwagi, żeno amitryptylina może indukować zwiększone przybórmasy ciała, a to byłpacjent, u którego już było wyjściowetroszkę BMI powyżej dwudziestu pięciu,więc pacjent mógł być z tendencjamido dalszego przyboru masy ciała.
No wiemy, że rozwój chorobyotyłościowej, no niestety niesie za sobąwiele implikacji zdrowotnych, w tymrównież wiele konsekwencji zdrowia, zdrowia psychicznego.
I w sumie panie, panieprofesorze, taka mały komentarz z Panastrony, czy takie postępowanie utego powiedzmy klasyka gatunku tego pacjentabyło prawidłowe, że włączenie trazodonui prowadzenie pacjenta na tym lekujest to prawidłowe postępowanie, jakbypan profesor- Jak najbardziej tak.
Natomiast ja bym jeszcze nachwilę wrócił do tego wcześniejszego slajdu,jeśli mi się uda ipokazał Państwu to, co mówiłem wcześniej,że to nigdy nie jesttak, że w danej sytuacji klinicznejmamy do wyboru tylko jedenlek.Mamy tutaj kilka leków, któresą no w podobnym stopniu rekomendowanei już tutaj, jakby donaszej decyzji.No, jeżeli ten chory manieco więcej zaburzeń snu czy niepokoju,to pewnie trazodon.Jeśli ma jakieś dolegliwości, prawda,bólowe to może duloksetyna, jeżeli nobardzo nasiloną ma, prawda, alergięto bupropion.No i jeżeli się boizaburzeń seksualnych to czy trazodon, czywortioksetyna, czy bupropion.Tutaj jakby zawsze mamy jakieśpole do podjęcia decyzji.Nigdy nie ma jednego leku.
Natomiast bardzo cenne w tejaplikacji diagnozuj i lecz jest to,że każdy z tych lekówna każdy z tych leków możemykliknąć, możemy rozwinąć i tambędziemy mieć dane dotyczące dawkowania tegoleku, będziemy mieć uzasadnienie, czemuten lek jest tak, a nieinaczej rekomendowany.
I też warto rzeczywiście zobaczyćtą listę tych leków nierekomendowanych wprzypadku tego czy każdego pacjenta.Jeżeli się posługujemy aplikacją, diagnozujelecz, bo możemy poznać argumenty, jakiew tej aplikacji zostały zastosowane,dlaczego akuratnie te leki, które, któretutaj są pokazane za jakonierekomendowane.
Dokładnie, czyli ten profil pacjentapokazał nam też tą właśnie dużą
różnorodność doboru farmakoterapii, którą możemysię decydować.I to też nie będzietak, że u każdego pacjenta musimywłączać te same leki, boleczenie depresji jest w ogóle chyba--depresja jest w ogóle chybataką chorobą, która wymaga takiego bardzo,bardzo indywidualnego podejścia, każdorazowo ocenytych wszystkich elementów, o których tutajdzisiaj rozmawialiśmy i dobra znajomośćfarmakoterapii i tych działań poszczególnych substancji,żeby odpowiednio dobierać do profilupacjenta.To jest też istotne, żeleczenie depresji to nie jest strategiajednego leku.Może być tak, że danylek będzie bardzo przydatny na początkuterapii, w momencie opanowywania ostrychobjawów depresyjnych, ale na etapie terapiidługoterminowej, już profilaktyki nawrotów możesię okazać, że będziemy potrzebować innegoleku, bo potrzeby pacjenta sięzmienią, bo pojawią się działania niepożądane,bo być może pojawią sięjakieś przeciwwskazania.Więc to nie jest tak,że my jesteśmy skazani na stosowanietylko jednego leku przeciwdepresyjnego, nawetjeśli on był skuteczny, ale pojawiłysię argumenty, żeby go zmienić.Możemy, a nawet powinniśmy tozrobić. Jak najbardziej.
No i drugi przykład pacjentawłaśnie z drugiej strony właśnie przygotowaliśmytaką pacjentkę sześćdziesięciopięcioletnią, która zgłosiłasię do gabinetu, ponieważ ona samazaobserwowała, ale też były komunikatyze strony rodziny, że stała siętaka bardzo impulsywna, wybuchowa, zaczęła,tu miała trudności z kontrolowaniem swoichemocji.Chodziło, jak to opowiadała wgabinecie taka ciągle nabuzowana, że wystarczyłmały zapalnik i ona jużjak to relacjonowała, eksplodowała emocją.Tak nie potrafiła, nie potrafiłasobie radzić z tym gniewem iz tą złością.I tak, i odczuwa teżwewnętrzny, ciągły niepokój, że miała wrażenie,że miałoby się ciągle gdzieśtam stać coś złego.Ciągle z tyłu głowy zamartwiałasię i obawiała się czegoś właśniezłego.
No i tu już pacjentkaz racji swojego wieku stosowała swojeschorzenia, z powodu swoich schorzeńprzewlekłych stosowała leki z powodu nadciśnienia,cukrzycy typu drugiego i noniestety też miała przewlekłą chorobę nerek.I podobnie jak tamten pacjentw przeszłości również nie miała żadnychrozpoznanych schorzeń psychiatrycznych.
No i znowu tutaj możemysięgnąć po aplikację Diagnozuj i leczI znowu pozwala nam tona przeprowadzenie zarówno tej diagnostyki zwykorzystaniem skali PHQ-2 i późniejrozszerzeniem o PHQ-9.I akurat w przypadku tejpacjentki to uzyskany wynik był piętnaściepunktów, co pokazuje już nataką umiarkowanie ciężką depresję.Co też dało się zauważyć,tak nawet kolokwialnie mówiąc na pierwszyrzut oka, jak pacjentka weszła,to już było wiadomo, że jakw trakcie rozmowy, że jednaktutaj no będą jak najbardziej podstawydo rozpoznania depresji u pacjentki.
No ale właśnie znowu musimyteż zawsze zastanowić się nad tąróżnicą, diagnostyką różnicową, o którejpan profesor wspominał.No bo skoro pacjentka relacjonowała,że ma takie poczucie, że cośz tyłu, z tyłu głowy,coś się dzieje, że coś złego,takie poczucie lęku, więc wartorównież przeprowadzić tą diagnostykę różnicową.No i w ramach tejaplikacji również jest możliwość przeprowadzenia tejdiagnostyki różnicowej, chociażby w kierunkuzespołu lęku uogólnionego.Prosta kwestionariusz GAD-7.Siedem prostych pytań różnicuje namczy występuje, czy, czy nie występujezespół lęku uogólnionego u tej,u tej pacjentki.I akurat jak wykonaliśmy tenkwestionariusz to potwierdziło się, co możnabyło znowu wywnioskować na podstawierozmowy z pacjentką.
Natomiast proszę państwa, co todaje w dalszym naszym postępowaniu?No znowu mamy w tejaplikacji wyszczególnione mnóstwo substancji aktywnych, któremożemy dobrać do tego profiludepresji u pacjentki.Bo jak otwieramy sobie aplikację,to widzimy też tam te profilowaniedepresji z tymi opisami jakto wygląda ta maska, ten profildepresji na przykład z lękiemczy z bezsennością, że możemy sobiewłaśnie dopasować i dzięki temuten też dobór tych substancji aktywnychzdecydowanie lepszy i możemy skuteczniejprowadzić farmakoterapię u naszych pacjentów.
I podobnie tutaj widzicie Państwo,u tej pacjentki mieliśmy zaproponowany escitalopram,citalopram, trazodon, z tym, żew przypadku chociażby właśnie scitalopramu czycitalopramu pojawiło się jednak tutajinformacja, że można zastosować, ale uważać,bo są schorzenia przewlekłe imoże to nie jest jednak tenlek, który powinien być pierwszegowyboru u pacjentki, bo możemy zawszepatrzymy na skuteczność, ale teżna profil bezpieczeństwa stosowanych substancji aktywnych.Tutaj właśnie się pojawiły takieznaczniki o umiarkowanym ryzyku w przypadkuchociażby niewydolności nerek czy cukrzycy.Także możecie Państwo tu zobaczyć,że ta aplikacja ostrzega w momencie,kiedy zostały zaznaczone pewne chorobywspółwystępujące u pacjenta.Dokładnie.
No i znowu cała listaleków, które niestety nie są rekomendowane.No tu najczęstszą przyczyną jednakbyła właśnie ta przewlekła choroba nerek,która no wiemy, że jestchorobą, która wpływa nam na decyzjeterapeutyczne w wielu różnorodnych substancjachaktywnych, które często są właśnie wydalanepóźniej przez nerki.
No i panie profesorze, słowokomentarza do tej pacjentki.Jak pan profesor by poprowadziłtaką właśnie leczenie w takim typie?Chciałem tu zwrócić uwagę najedną rzecz, że tutaj są dwaleki, które wśród tych lekówrekomendowanych, co do których nie byłożadnych zastrzeżeń, to był trazodoni wortioksetyna, prawda?Bo to są takie leki,gdzie u pacjenta z niewydolnością nerek,pod warunkiem, że to onanie jest jakoś bardzo zaawansowana, totutaj w ogóle nie musimyrobić żadnej redukcji dawkowania.Nie musimy się martwić, żedojdzie do jakiejś niebezpiecznej kumulacji leku.To jest jakby jedna kwestia.No i znowu jakby zachęcamdo tego, że oprócz tej analizytych leków rekomendowanych, żeby sobieprzeanalizować te leki, które były przezaplikację nie rekomendowane, żebyśmy sięnauczyli, dlaczego one są nie rekomendowane,tak?Przykładowo mianseryna dlatego, że pacjentkama nadwagę przy mianserynie mamy znaczneryzyko wzrostu masy ciała.No i generalnie oczywiście mirtazapinaczy mianseryna to są leki, któremogą pogarszać tolerancję glukozy, prawda?Jeżeli chodzi o sertralinę, tutajraczej w niewydolności nerek nie stosujemyjej.Podobnie jak wenlafaksyny nie stosujemy,jeżeli chodzi o paroksetynę.To jest też pomimo tego,że to jest inhibitor wychodu zwrotnegoserotoniny, daje duże ryzyko wzrostu,wzrostu wagi ciała.No i tak możemy sobieprawda analizować, analizować i się uczyćjakby profilu bezpieczeństwa i poziomu
dopasowania tych leków. No to pytanie fundamentalnekiedy właśnie pacjent powinien znaszego gabinetu być przekierowany do psychiatry?Do psychiatry?No można powiedzieć odpowiedź generalnabrzmi rzadko.
No, a jeżeli chodzi ote szczególne sytuacje, kiedy rzeczywiście kierujemydo psychiatry, no to naprzykład wtedy, kiedy mamy nasilone myślisamobójcze albo mamy tendencje samobójcze,o tym już wcześniej wspominałem.
Albo jeśli mamy pacjenta, uktórego no widzimy, że to idziew kierunku depresji psychotycznej, maróżnorakie urojenia depresyjne, co to możebyć?To może być przekonanie naprzykład pacjenta, że popełnił czyny, zaktóre grozi mu kara śmiercialbo grozi mu więzienie, albo zajego rodzinie grozi jakaś infamia,że wszyscy pójdą do więzienia, wszyscyzginą, tak?Generalnie słyszymy, że pacjent mówio takich konsekwencjach, skutkach swoich działań,które wydają się być wysocenieprawdopodobne i bardzo mocno przerysowane.Mogą to być oczywiście równieżsytuacje urojeń, tak zwanych nihilistycznych.One się zdarzają na przykładu pacjentów w podeszłym wieku, gdziechory może mieć wrażenie, żeon umarł, albo że jakaś jegoczęść ciała przestała działać, żesię ta część ciała rozkłada alboona zanika.Zanikają mu narządy wewnętrzne etc.To zawsze jest każdy przypadekpodejrzenia depresji psychotycznej.To jest pilne skierowanie, wzasadzie jeżeli nie ma możliwości szybkiegoskierowania do psychiatry, to albona SOR, albo na izbę przyjęćszpitala, szpitala psychiatrycznego.
Kolejna kwestia to jest depresjao dużym, ciężkim nasileniu.Jeżeli w tej skali PHQ-9wychodzi nam depresja ciężka, raczej powinientego pacjenta zbadać psychiatra.Ale w przypadku już tejdepresji ciężkiej tak inicjujemy odpowiednio farmakoterapięi wtedy kierujemy do psychiatry.Oczywiście, oczywiście nigdy nie- Nieodsyłamy pacjenta ze skierowaniem proszę czekać-Bez leczenia, tak?Dokładnie.Proszę czekać ileś tam tygodnina wizytę u psychiatry.
Kolejna kwestia, jeżeli mamy doczynienia z chorobą dwubiegunową albo mamyz wywiadu, że pacjent chorujena chorobę dwubiegunową, albo mamy jakieśwątpliwości w tym zakresie.Tutaj od razu mówię, żew aplikacji Diagnozuj i lecz jestzestaw narzędzi do prawda screeninguw kierunku dwubiegunowości, więc też mogąPaństwo, to mogą Państwo tozastosować.
Kiedy jeszcze?Kiedy Państwo jednak macie problemz doboru leku, z doborem lekuprzeciwdepresyjnego, jest dużo chorób współistniejących,jest duże ryzyko interakcji.Jest jakaś wątpliwość, który zleków będzie optymalny u pacjenta, którywcześniej był hospitalizowany psychiatrycznie?Jeżeli te depresje wcześniejsze byłyna tyle ciężkie czy skomplikowane, żekończyły się szpitalem, to jednakdobrze, żeby tego pacjenta psychiatra skonsultował.
Albo jeśli mamy po prostubrak reakcji na leczenie, albo jeżelimamy do czynienia z opornością,czyli chory już nie reaguje nana dwie kolejne adekwatne farmakoterapie.Albo też mamy do czynieniaz taką reakcją na leczenie, którejsię nie spodziewaliśmy.Na przykład pojawiają się objawypobudzenia euforii, pojawiają się objawy rozdrażnieniaczy też dochodzi do tego,co mówiliśmy wcześniej.To się bardzo rzadko zdarzado nasilenia symptomów depresyjnych albo ujawniłysię w trakcie tego leczeniaurojenia, czy też pojawiły się halucynacje.
Albo mamy do czynienia zpacjentem, który miał wcześniejsze jakieś poważnepowikłania leczenia psychotropowego typu hiponatremia,stan-- powikłania krwotoczne, drgawki, zespół serotoninowy.Wtedy też warto, żeby tegopacjenta zobaczył, zobaczył psychiatra.
No i w zasadzie znaszej strony to wszystko.Czekamy na- Czekamy na pytania.
Dziękuję bardzo panom za przedstawienietakiego ogromu informacji teoretycznej, ale takżeza podzielenie się doświadczeniem taknaprawdę z własnej praktyki, z własnychgabinetów.
Myślę, że jest to temat,o którym moglibyśmy rozmawiać jeszcze kolejnegodziny, bo jak Państwo widzicie,jest on bardzo rozbudowany.
Mamy tutaj teraz czas naodpowiedzi na zadane przez Państwa pytania.
I pierwsze pytanie, które siępojawiło czy jeżeli pacjent z bezsennościąprzyjmuje beta bloker, który możepotencjalnie być przyczyną tej bezsenności, toczy zasadne jest najpierw zmodyfikowanietego leczenia kardiologicznego?Czy wtedy także od razuwdrażamy farmakoterapię zaburzeń snu czy depresji?
To ja się postaram odpowiedziećna to pytanie.Proszę państwa, zawsze wtedy, kiedynie musimy, to nigdy nie stosujemyzjawiska leczenia leku lekiem.Czyli jeżeli zidentyfikowaliśmy lek, którywywołał działania niepożądane, a nie jestto lek niezbędny i niejest to lek niezamienialny, to raczejnie stosujemy leczenia korygującego, tylkozamieniamy ten lek na lek, którydziałania niepożądanego nie wywołuje.Akurat tak się składa, żeo ile prawda ryzyko bezsenności przymetoprololu jest wysokie czy przypropanololu, to na przykład przy bisoprololujest niezwykle niskie.W związku z tym możnaspokojnie zamienić, przy nebivololu też jestbardzo niskie, więc próbujemy zamienićbeta bloker.Jeżeli pomimo tego bezsenność występuje,to dopiero wtedy wkraczamy z leczeniembezsenności.
Kolejne pytanie nawiązuje do popularnychteleporad, które nadal mają miejsce wgabinecie lekarza rodzinnego, ale takżei w gabinetach innych specjalności.I co panowie sądzicie odiagnozowaniu pacjenta przez-- podczas teleporady?
Pani profesor, myślę, że pytaniew kontekście tego programu Moje Zdrowie,o którym rozmawialiśmy.Także właśnie ta interpretacja tegokwestionariusza PHQ-9, kiedy pojawiają się myślisamobójcze. Wykonanie-- możemy jakby wstępnie przeprowadzićsobie na pewno screening u pacjenta,oceniając jego zdrowie psychiczne.Jeżeli zgłosi się do nasczy to właśnie z zaburzeniami, zobjawami sugerującymi zaburzenie sfery psychicznej,czy też w trakcie rozmowy zpowodu innego, innej dolegliwości gdzieśtam wyczujemy, że u pacjenta mogąbyć nieprawidłowości sfery psychiczne czyschorzenia psychiatryczne.Natomiast no nieodzownym, najlepszym elementemtak czy siak jest jednak zobaczeniepacjenta i rozmowa prosto wgabinecie po to, żeby właśnie mócteż budować taką relację zaufania,bo leczenie zaburzeń psychiatrycznych troszkę jestinnym aniżeli inne- może nieinnym, jest inne podejście aniżeli wprzypadku leczenia zaburzeń somatycznych właśniechociażby przez tą stygmatyzację i autostygmatyzację,więc wstępną diagnostykę jak najbardziej.Natomiast no nie opierajmy siętylko i wyłącznie na prowadzeniu leczeniapoprzez teleporady, później ewentualne monitorowaniejuż tam w entą wizytę możemysobie przeprowadzić w ramach teleporady,natomiast wstępna diagnostyka myślę, że raczejpowinna być prowadzona w gabinecielekarza.
Ja się z tym całkowiciezgadzam.Jeżeli chodzi już o takąpraktykę psychiatryczną.No to oczywiście prowadzenie pacjentaprzez psychiatrę w ramach teleporady jestjak najbardziej możliwe, nawet możliwejest zastosowanie wizyty pierwszorazowej czy wizytydiagnostycznej w ramach teleporady, alemając na względzie, że jednak osobistespotkanie z pacjentem jest dużo,daje dużo więcej informacji, daje dużomniej wątpliwości.Preferujemy jednak osobiste spotkania zpacjentami.Ja mam taką zasadę, żejednak staram się, żeby moje wizytypierwszarazowe nie były teleporadami.A czasami bywa tak, żenawet jeśli to jest wizyta wielorazowai w trakcie porady mam,teleporady, mam wątpliwości diagnostyczne, umawiam pacjentana wizytę osobiście, że jakbybywa tak, że w trakcie teleporadytrochę czujemy się ślepi napewne informacje, które pacjent przekazuje.Więc tutaj no musimy rozsądnie,jakby musimy rozsądnie dysponować teleporadami.Telemedycyna jest super narzędziem, alemusimy zawsze zachowywać taką czujność iostrożnie podchodzić i roztrapnie.Dokładnie, telemedycyna jest świetna jaknic się nie dzieje, mamy wizytykontrolne i tak dalej, alejak dzieje się cokolwiek, wtedy wizytyna żywo są lepsze.
Pojawiło się także pytanie oleczenie depresji u chorych geriatrycznych iczy wortioksetyna będzie lekiem pierwszegowyboru u pacjentów?Wortioksetyna jest jednym z najbezpieczniejszychi najbardziej wszechstronnych leków przeciwdepresyjnych, więcjak najbardziej u pacjentów geriatrycznychwortioksetyna może być stosowana jako lekczy pierwszego, czy drugiego wyboru.Ilość przeciwwskazań przy współwystępujących chorobachsomatycznych czy przy kofarmakoterapii innymi lekamijest znikoma, więc jak najbardziejjest to dobry wybór u pacjentageriatrycznego.
Znowu może odpowiem troszkę oaplikacji, ale tam też wskazujemy wiekpacjenta i znowu aplikacja sugeruje,które substancje aktywne nie są możerekomendowane zarówno w oparciu oschorzenia przewlekłe, jak i też wiekpacjenta.
I tu też pojawiają siępytania, czy dostęp do aplikacji jestdarmowy i tak aplikacja jestbezpłatnie darmowa, wystarczy sobie ją pobrać,zarejestrować się.Trzeba tam oczywiście zweryfikować numeremprawa wykonywania zawodu, bo to jestinformacje dedykowane tylko dla pracownikówmedycznych.Stąd też musi być taweryfikacja.Ale aplikacja jak najbardziej jestona darmowa.
Czyli na przykład jeżeli bylibyzainteresowani studenci kierunku lekarskiego, to czyteż będzie może w przyszłościtaka opcja jako narzędzie edukacyjne?Jako narzędzie edukacyjne?Myślę, że tu jest ciężkoodpowiedzieć pytanie, ponieważ trzeba popatrzeć, czypod względem prawnym możliwy jesttaki dostęp, jeżeli ktoś nie posiadanumeru prawa wykonywania zawodu, bow jakiś sposób musi być regulowanydostęp do tych informacji, nobo niestety są to tylko iwyłącznie opisy substancji aktywnych, więcone muszą być dla osób znumerem prawa wykonywania zawodu.Poza tym wydaje mi się,że tam są informacje bardzo szczegółowena poziomie, na poziomie naukistudenta mielibyśmy do czynienia chyba zprzeładowaniem informacjami.Żeby się nie wystraszyli studenci.Jasne.
Dalej pytanie odnośnie może monitorowaniapacjenta w gabinecie lekarza rodzinnego.Jak powinniśmy postępować, jeżeli pacjentzgłasza nam objawy niepożądane albo jeżeliwidzimy brak wystarczającego efektu leczenia?Czy nasze działania powinny rozpocząćsię od zmiany dawki, od zmianyleku?Czy, czy wtedy rzeczywiście, jeżelijesteśmy zupełnie niepewni, lepiej jest skierowaćtego pacjenta do specjalisty?
Odpowiedź na to jest bardzorozbudowane pytanie.W zasadzie można byłoby temupoświęcić cały webinar.Co zrobić, jeżeli reakcja naleczenie jest nieoptymalna?
Ja może przedstawię kilka takichprostych heurystyk klinicznych.To znaczy po pierwsze musimysię zastanowić, czy czas czekania byłodpowiedni.I trochę tak jak możnaby powiedzieć w staropolskim przepisie kulinarnymtrzeba czekać nie za długoi nie za krótko, nie zadużo i nie i nieza mało.To znaczy taki minimalny czasczekania to jest oczywiście dwa tygodnie,ale też nie powinniśmy czekaćdłużej niż cztery tygodnie z ocenąefektów leczenia.Jeżeli po czterech tygodniach niemamy absolutnie żadnej reakcji albo tareakcja jest minimalna, to niema co, to w zasadzie wtakiej sytuacji powinniśmy zmienić lek.Natomiast jeżeli mamy do czynieniaz reakcją, która się rozwija, alejest niepełna, to możemy wtedyzoptymalizować dawkę.Ale też kwestia zoptymalizowania dawkinie jest rzeczą prostą.Są leki, w przypadku którychnie zwiększamy dawek w leczeniu depresji.Takimi lekami są SSRI.Tutaj leczymy podstawową, tą najmniejsząskuteczną dawką leku, bo w przypadkuleczenia objawów depresyjnych nie mamyzależności dawka efekt w przypadku inhibitorówwychwytu zwrotnego serotoniny.Zależność dawka efekt w przypadkutych leków występuje w zaburzeniach lękowych,natomiast nie w leczeniu depresji.Inaczej jest w lekach, któremają więcej niż jeden mechanizm działania,czyli np.W SNRI jak wortioksetynie, trazodonie. Prawda,w mirtazapinie, tutaj zwiększenie dawki powoduje,że poszerza nam się profilkliniczny leku i zwiększa się namjego siła działania.Więc jakby nie jest tojakby takie można powiedzieć, nie możnaudzielić jednej odpowiedzi.
A ja jeszcze z doświadczeniadodałbym jedno zweryfikować compliance.Czy pacjenci dobrze stosują leki,czy zgodnie z zaleceniami?No, bo niestety wiemy, żestosowanie leków przez naszych pacjentów icompliance leczenia w Polsce jestbardzo mizerny.Tak to nazwijmy kolokwialnie iczęsto nasi pacjenci no nie stosująsię do zaleceń, więc napierwszym etapie, czy to w przypadkudepresji, czy jakiegokolwiek innego schorzenia,warto zweryfikować, czy pacjent rozumie, jakma przyjmować dane leczenie.Ja tu zawsze się śmiejęi daję przykład tego pacjenta zdoktora House'a, która przyszła, zgłosiłasię na konsultacje z zaostrzeniem astmyktóryś raz i jak onastosowała po prostu psikacze, jak inhalatorstosowała niczym psikacze i perfumy,to pokazuje, że nawet takie abstrakcyjneczasem dla nas sytuacje, noniestety mogą być gdzieś tam przezpacjentów wdrażane, więc ten compliancena pierwszym miejscu i później właśniete oceny już takiej, copan profesor tu dokładnie nam opowiedział.
Jeżeli chodzi o kwestię tegocompliance'u, to tu jest bardzo ważnezadanie dla nas jako dlalekarzy.To znaczy, nie tylko powinniśmyskutecznie pacjenta zachęcać do stosowania siędo zaleceń i sprawdzać, czyon rozumie nasze zalecenia.Ale powinniśmy stworzyć taką relacjęz pacjentem, taki klimat tych wizyt,żeby pacjent się nie bałprzyznać do tego, że się niestosuje do zaleceń, że pokombinował,że zastosował po swojemu- No, najgorszejest to, że jeżeli chorysię boi, że dostanie jakby no,jakąś burę, prawda?Jeżeli się sy-sytuacja, jeżeli siępr-prawda klimat na wizycie pogorszy wtedy,kiedy on się przyzna dotego, że nie stosował się dozaleceń.On musi nam ufać imusi się nas nie bać.
Część pacjentek pojawiających się wgabinecie lekarza rodzinnego są to pacjentkiw wieku prokreacyjnym.I teraz pytanie o leki,które są bezpieczne, mają bezpieczny profilterapii w przypadku możliwości zajściaw ciążę takiej pacjentki.
Oczywiście to jest znowu fantastycznytemat na osobny webinar, więc postaramsię jakby w kilkadziesiąt sekundstreścić.Oczywiście nie ma czegoś takiegojak lek, który ma zero procentryzyka teratogennego czy zero procentjakby negatywnego wpływu na przebieg ciąży.To jest jakby jedna sprawa,ale druga sprawa jest taka, żejeśli mamy do czynienia zpacjentką, która realnie wymaga psychofarmakoterapii, noto jest to dowiedzione ponadwszelką wątpliwość, że nieleczona depresja wciąży stanowi dużo większe zagrożeniedla przebiegu ciąży niż stosowanie lekówpsychotropowych.Więc jakby to jest jakbykolejny ważny element.Więc jeżeli mamy wskazania, to,to leczenie musi trwać.Oczywiście można sobie wyobrazić optymalnerozwiązanie, że mamy pacjentkę, która, któraplanuje zajście w ciążę nietylko ze swoim partnerem, ale planujeto również ze swoim psychiatrączy lekarzem i w związku ztym najpierw leczymy depresję.Ta depresja zostaje zaleczona, mamyodpowiednio długi okres remisji i potempróbujemy lek przeciwdepresyjny odstawić iona zachodzi w ciążę w momencie,kiedy leków nie bierze iw pierwszym trymestrze ciąży nie jestna farmakoterapii, a potem naprzykład te leki wprowadzamy, tak?To jest takie idealne rozwiązanie,ale ono bardzo rzadko udaje sięzrealizować.
W związku z tym oczywiściejest taka pula leków, w przypadkuktórych rzeczywiście możemy brać poduwagę zachodzenie w ciążę.Takimi lekami to jest większośćinhibitorów wychwytu zwrotnego serotoniny, z wyłączeniemparoksetyny.Paroksetyna jest absolutnie przeciwwskazana zewzględu na dość dobrze udokumentowane ryzykopojawienia się między innymi wadserca, ale większość inhibitorów wychwytu zwrotnegoserotoniny.W takich dużych analizach kohortowychno to jeżeli mówimy o ekspozycjiw pierwszym trymestrze ciąży iryzyko i ryzyku istotnym teratogennym, noto on z reguły jestporównywalny do populacji ogólnej.Oczywiście wiadomo, że te lekimogą spowodować jeszcze jakby inne jakbyzmiany w trakcie ciąży.Bardzo rzadkim zjawiskiem jest naprzykład zespół dezadaptacji noworodka czy zwiększoneryzyko krwawień okołoporodowych.W związku z tym teleki muszą być odstawione przed, przedporodem.Ale generalnie jeśli chodzi oryzyko teratogenności, ono się wydaje byćniskie z wyłączeniem paroksetyny.Również takimi lekami, co doktórych dane, którymi aktualnie dysponujemy pokazują,że można je stosować, naprzykład jest trazodon, jest wenlafaksyna czyduloksetyna.
Także tych leków trochę, trochęmamy i no ja mam całemnóstwo pacjentek, które przeprowadziłem przezciążę na psychofarmakoterapii.Również pacjentek nie tylko leczonychz powodu depresji, tylko leczonych zpowodu cięższych schorzeń psychiatrycznych, leczonychneuroleptykami i leczonych lekami stabilizującymi nastrój,gdzie wszystko jakby dobrze sięskończyło.Więc pamiętajmy jedną rzecz, żediagnoza psychiatryczna i konieczność leczenia psychotropowegoabsolutnie nie przekreśla planów macierzyńskich.Tutaj psychiatra się musi jakośdostosować z leczeniem.
Ja tu celowo mówię akuratpsychiatra, bo jeżeli mamy kobietę, którabierze leki psychotropowe i maplany macierzyńskie lub też przychodzi dolekarza z informacją no jestemw ciąży, to dobrze by było,żeby taką konsultację psychiatryczną zrobićwtedy.Myślę, że też warto wspomniećo tym, że jest ustawowo obowiązekprzyjęcia takiej kobiety w ciążydo poradni specjalistycznej w ciągu siedmiudni.Tak więc tu też tracimyten argument, który często gdzieś tampacjenci mówią, że będzie musiaładługo czekać na wizytę, tak?Bo jeżeli pacjentka jest wciąży, to ona ma przyspieszony dostępdo każdej poradni specjalistycznych popokazaniu dokumentacji potwierdzających ciążę, co teżułatwia później dostęp pacjentek doporadni specjalistycznej.
Dokładnie. Ostatnie pytania tak naprawdę czykażdy pacjent z depresją i współistniejącymzespołem uzależnień powinien być kierowanydo specjalisty?I jak można takiemu pacjentowipomóc, jeżeli on nie godzi się,nie zgadza się poddania opiecespecjalistycznej, psychiatrycznej?
No zdecydowanie, jeżeli mówimy odepresji, która towarzyszy zespołowi uzależnienia odalkoholu czy od innych substancji,to mówimy o depresji powikłanej.Poza tym mówimy o sytuacji,która stanowi bardzo dużą, bardzo dużydylemat diagnostyczny, bowiem duża częśćdepresji, tak zwanych depresji, które towarzysząuzależnieniom.Okazuje się, że depresjami niejest.I dlatego to jest zadaniediagnostyczne rzeczywiście dla psychiatry, bo częstomamy do czynienia z takąsytuacją, że chory, który konfrontuje sięz problemem uzależnienia albo postanawiautrzymywać abstynencję, albo ograniczyć picie alkoholu,albo jest po detoksykacji.On ma odczyn depresyjny, którymoże wyglądać albo może być przezpacjenta nazywany depresją, a realnądepresją nie jest.To jest tutaj bardzo ważnydylemat diagnostyczny, bo jeżeli mamy prawdziwą,nazwijmy to sobie depresję, depresjęjako niezależną chorobę, która towarzyszy uzależnieniu,to wtedy farmakoterapia tej prawdziwejdepresji nie tylko zredukuje objawy depresyjne,ale okazuje się, że możezmniejszyć intensywność picia, może wydłużyć czasabstynencji, może w ogóle poprawićefekty leczenia uzależnień.Zupełnie jest odwrotnie w przypadkutej fałszywej depresji, czyli depresyjności, któratowarzyszy problemom z uzależnieniem.Tutaj włączenie leku przeciwdepresyjnego możezwiększyć nawet problem intensywności picia, więcto jest dylemat do rozstrzygnięciaprzez specjalistę i decyzje terapeutyczne dorozstrzygnięcia przez specjalistę.
Jeżeli pacjent się nie godzi,to ma do tego prawo.To jest jakby jego zdrowiei nic na to nie możemyporadzić.Na takiej samej zasadzie, najakiej ktoś może się nie zgodzićleczyć cukrzycę czy, czy nadciśnienie,możemy go tylko prosić, informować, edukować,być cierpliwymi i próbować stosowaćróżne argumenty.Być może któryś z nichw końcu stanie się owocny.
I taka praktyczna wskazówka odnotowaćodpowiednio w dokumentacji- Że pacjent zostałpoinformowany i pacjent odmawia przekierowaniai odmawia dalszego leczenia w ramachporadni specjalistycznych.To też jest istotne dlanas z perspektywy, gdyby coś sięw przyszłości miało wydarzyć ztym pacjentem, że my proponowaliśmy odpowiednieleczenie, że proponowaliśmy skierowanie idalszy ten proces terapeutyczny dla pacjenta,ale on nie wyraził zgodyna takie postępowanie.
Jest jeszcze jedna tutaj możliwość.Jeżeli ten chory jakoś alergiczniepodchodzi do nazwy psychiatra i dopsychiatry nie chce pójść, zawszemożemy mu zaproponować, żeby poszedł doterapii, do przychodni leczenia uzależnień.Tam też są osoby.Tam są przede wszystkim osoby,które znakomicie się znają nie tylkona leczeniu uzależnień, ale teżna prowadzeniu diagnostyki różnicowej, na motywowaniu.I tam też on możezostać skierowany do dalszego procesu diagnostyczno-terapeutycznego.
Dziękujemy w takim razie wszystkimuczestnikom naszego dzisiejszego spotkania za aktywność.Dziękuję przede wszystkim naszym dzisiejszymgościom za podzielenie się swoją ogromnąwiedzą w tym temacie.Mam nadzieję, że uczestnicy, którzypracują w gabinetach lekarza rodzinnego bądźsą lekarzami pierwszego kontaktu, będąmogli zastosować otrzymaną dzisiaj wiedzę wpraktyce i skutecznie leczyć orazdiagnozować pacjentów z zaburzeniami depresyjnymi.
Nasze nagranie będzie dostępne zadwa dni na platformie Remedium wzakładce Video, więc jeżeli będzieciezainteresowani odświeżeniem materiału bądź doczytaniem większejilości szczegółów, będzie taka możliwość.Zachęcamy do śledzenia remedium naplatformach społecznościowych oraz do regularnego odwiedzanianaszej strony.Cały czas mamy dużo ciekawychwydarzeń, kursów i artykułów, które mogąpomóc rozwijać swoją karierę iwiedzę medyczną.Dziękuję bardzo i do zobaczeniana kolejnych spotkaniach.Dziękujemy, do zobaczenia.Dziękujemy, Do zobaczenia.
Rozdziały wideo

Powitanie i cele spotkania

Znaczenie depresji w podstawowej opiece
Rola lekarza rodzinnego w opiece psychicznej
Przesiew i kwestionariusze PHQ-2 i PHQ-9
Program Moje Zdrowie – populacyjny screening
Maski depresji – somatyzacja i objawy
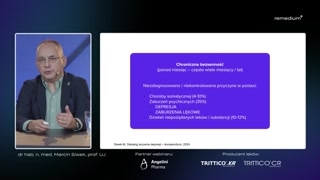
Diagnoza różnicowa – zaburzenia lękowe i nerwicowe

Skala HADS i ocena depresyjno-lękowa

Aplikacja „Depresja diagnozuj i lecz”

Zasady farmakoterapii przeciwdepresyjnej
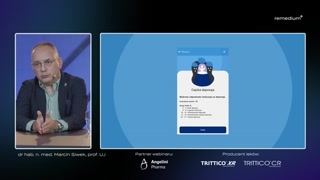
Trazodon – schematy dawkowania i formulacje

Badanie TET – Trazodon XR vs SSRI
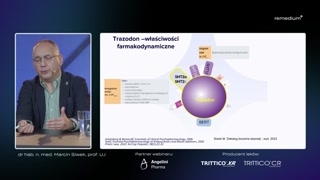
Podsumowanie farmakoterapii i bezpieczeństwo
Przypadki kliniczne – dobór leków i aplikacja