Wyszukaj w publikacjach
Gorączka, limfadenopatia i kontakt ze zwierzętami – czy to choroba kociego pazura?

Choroba kociego pazura (ang. CSD – cat scratch disease), wywoływana przez bakterię Bartonella henselae, to zoonoza o zróżnicowanym obrazie klinicznym, od łagodnych, samoograniczających się infekcji po ciężkie, uogólnione stany. Kiedy należy podejrzewać tę rzadką etiologię?
Patogeneza zakażeń Bartonella henselae
Bartonella henselae to gram-ujemna pałeczka, przenoszona głównie przez pchły (Ctenocephalides felis) między kotami, które stanowią główny rezerwuar zakażenia. Ludzie zarażają się zazwyczaj poprzez zadrapanie, ugryzienie lub kontakt ze śliną zakażonego kota, zwłaszcza gdy dojdzie do przerwania ciągłości skóry. Rzadziej opisywano przypadki przeniesienia przez ukąszenie pchły przenoszącej bakterię bezpośrednio na człowieka, bez udziału kota jako rezerwuaru.
Po wniknięciu do organizmu człowieka, B. henselae namnaża się lokalnie, a następnie rozprzestrzenia drogą limfatyczną, prowadząc do rozwoju typowej limfadenopatii. Ma zdolność do przetrwania w komórkach śródbłonka oraz erytrocytach i unikania odpowiedzi immunologicznej gospodarza.
Objawy choroby kociego pazura
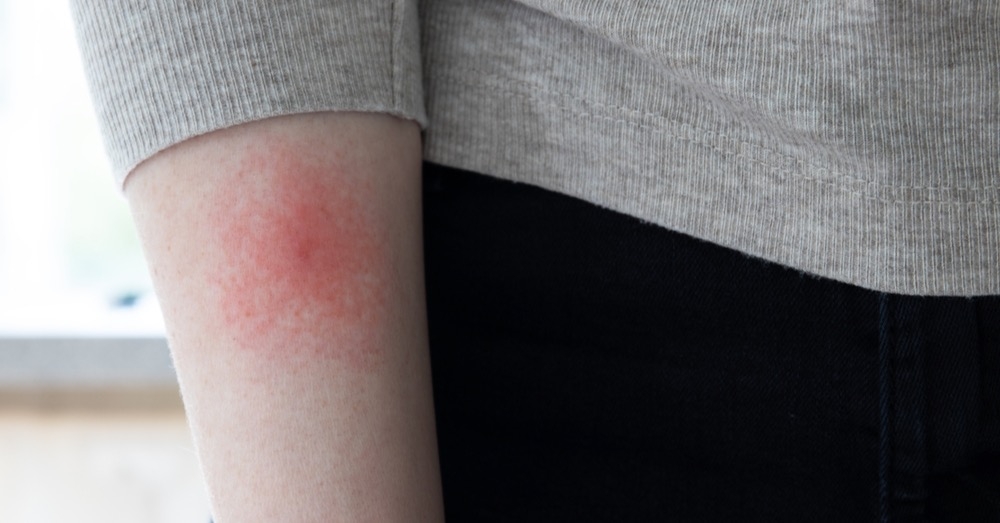
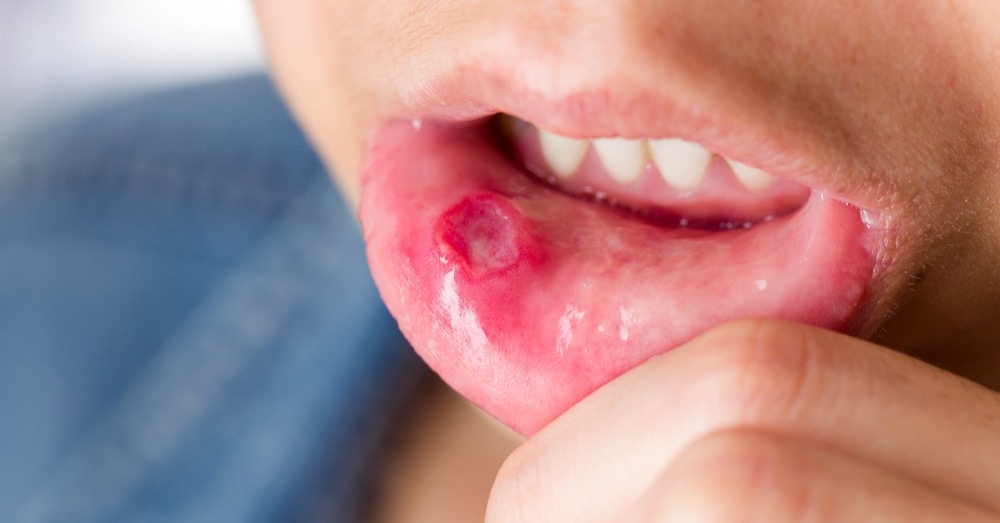
Typowa postać CSD manifestuje się jako jednostronna, bolesna limfadenopatia regionalna, poprzedzona zmianą skórną w miejscu inokulacji. Zmiana pierwotna, pojawiająca się 3–10 dni po ekspozycji, ma charakter grudki, pęcherzyka lub krosty, często otoczonej rumieniem, która może ewoluować w niewielki strup lub owrzodzenie.
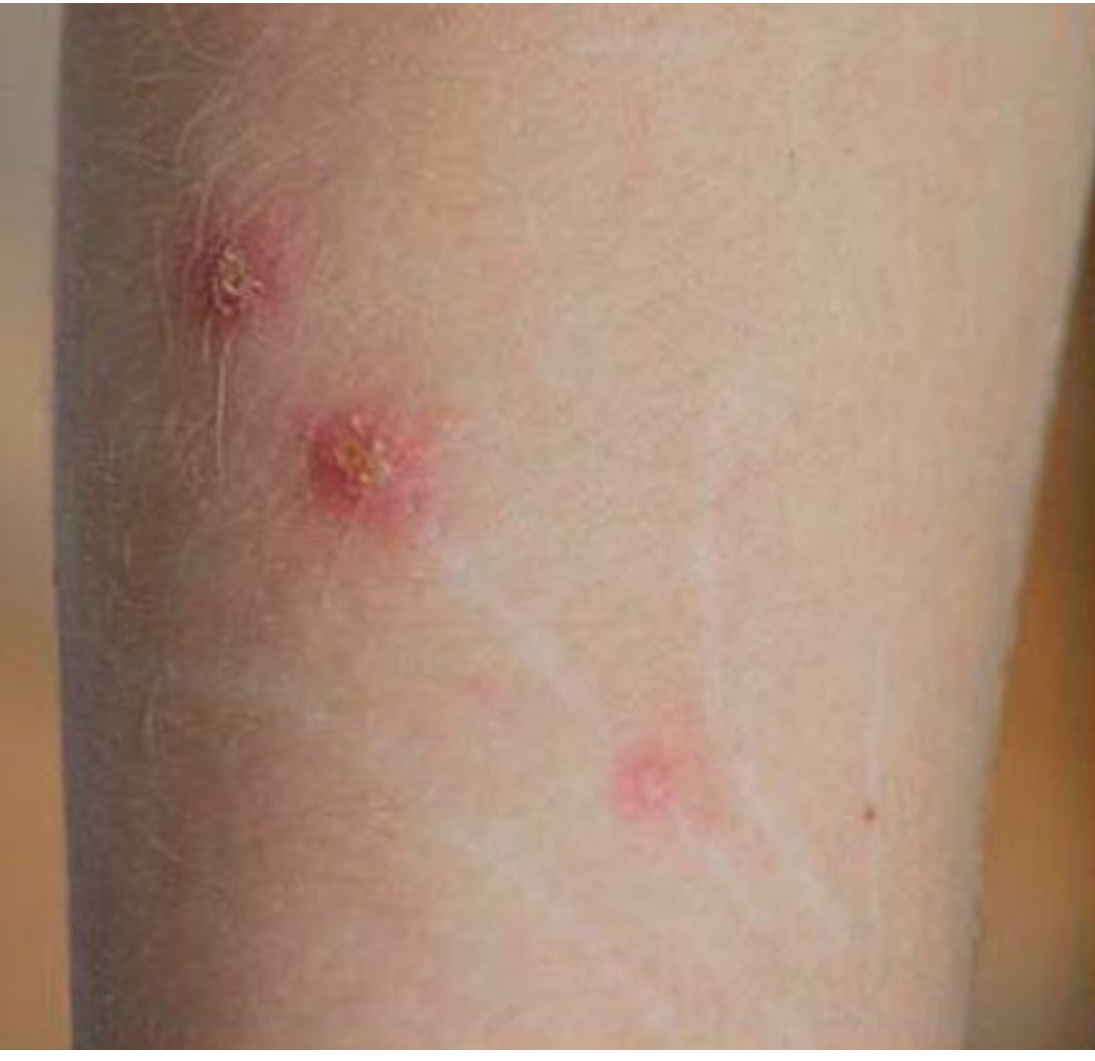
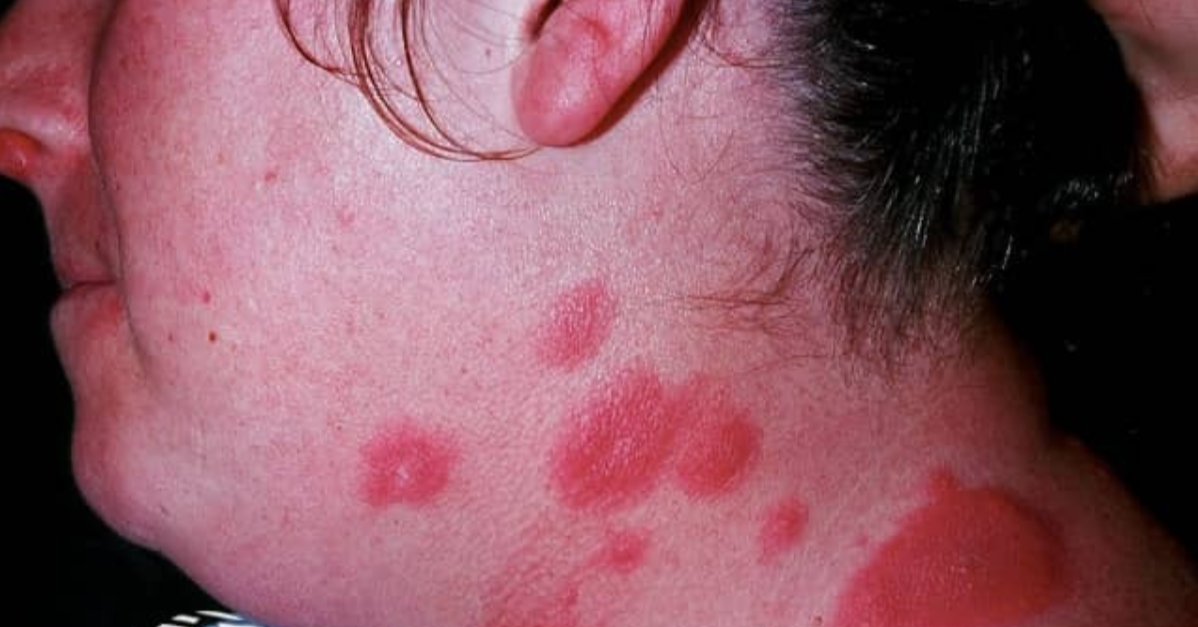
Limfadenopatia rozwija się zazwyczaj w ciągu 1–3 tygodni od ekspozycji. Dotyczy ona węzłów chłonnych drenujących obszar zakażenia, najczęściej w okolicy pachowej, szyjnej, pachwinowej lub nadobojczykowej. Powiększone węzły są zazwyczaj bolesne, ucieplone, a w około 10-30% przypadków mogą ulec zropieniu i tworzyć przetoki. Limfadenopatia może utrzymywać się nawet przez kilka miesięcy.

U około 50% pacjentów występują objawy ogólne, takie jak:
- gorączka (najczęściej o niskiej lub umiarkowanej wartości),
- złe samopoczucie,
- bóle głowy i mięśni,
- zmęczenie,
- brak apetytu,
W rzadszych przypadkach CSD może manifestować się w postaciach nietypowych lub uogólnionych, szczególnie u osób z upośledzoną odpornością (np. zakażonych HIV, biorców przeszczepów, pacjentów poddawanych chemioterapii). W tych grupach B. henselae może powodować cięższe postaci choroby, takie jak angiomatoza bakteryjna, pelioza wątrobowa i śledzionowa, zapalenie wsierdzia, osteomyelitis czy encefalopatia.
Diagnostyka CSD – serologia, PCR i histopatologia
Choroba kociego pazura powinna być podejrzewana u pacjentów z gorączką i limfadenopatią, którzy mieli kontakt z kotami, szczególnie młodymi kociętami.
W przypadkach wątpliwych diagnostycznie lub przed podjęciem antybiotykoterapii stosuje się badania pomocnicze w celu potwierdzenia rozpoznania:
- serologia – najczęściej wykorzystywaną metodą jest test immunofluorescencji pośredniej (IFA) do wykrywania przeciwciał IgG i IgM przeciwko B. henselae:
- wysokie miana IgG sugerują aktywną infekcję lub niedawno przebytą, ale pojedynczy wynik może być trudny do interpretacji ze względu na możliwość utrzymywania się mian przeciwciał po przebytej infekcji oraz potencjalną reaktywność krzyżową z innymi bakteriami z rodzaju Bartonella lub Chlamydia – dlatego często zaleca się dwukrotne badanie w odstępie 2-4 tygodni, celem wykazania serokonwersji lub czterokrotnego wzrostu miana;
- przeciwciała IgM pojawiają się wcześnie w przebiegu infekcji i wskazują na ostrą fazę choroby, jednak ich czułość i swoistość są niższe niż IgG;
- badanie metodą PCR – wykrywanie DNA B. henselae jest możliwe w aspiracie z węzła chłonnego (najwyższa czułość), biopsji tkanki, a rzadziej we krwi lub płynie mózgowo-rdzeniowym;
- posiew – B. henselae jest bakterią trudną do hodowli, dlatego w rutynowej praktyce rzadko stosuje się tę metodę;
- histopatologia – w biopsji powiększonego węzła chłonnego można zaobserwować charakterystyczne zmiany, takie jak ziarniniaki z centralną martwicą ropną (tzw. mikroropnie) i naciekiem neutrofilowym, otoczone komórkami epitelioidnymi i komórkami olbrzymimi; ocena mikroskopowa tkanki umożliwia również wykluczenie złośliwych procesów limfoproliferacyjnych.
Choroba kociego pazura a inne infekcje i chłoniaki
Diagnostyka różnicowa CSD powinna obejmować m.in.:
- infekcje bakteryjne:
- paciorkowcowe i gronkowcowe zapalenie węzłów chłonnych – zazwyczaj z bardziej gwałtownym przebiegiem i wyższą gorączką;
- gruźlica węzłów chłonnych (skrofuloza) – często przewlekła, z ropieniem i tworzeniem przetok, szczególnie w rejonie szyi;
- tularemia – ukąszenie przez kleszcza lub kontakt z dzikimi zwierzętami w wywiadzie, owrzodzenie w miejscu inokulacji i regionalną limfadenopatią, gorączką;
- bruceloza – może powodować uogólnioną limfadenopatię i gorączkę o falującym przebiegu;
- infekcje wirusowe:
- mononukleoza zakaźna (EBV) – często z uogólnioną limfadenopatią, zapaleniem gardła, zmęczeniem, atypową limfocytozą;
- cytomegalia (CMV);
- HIV (ostra infekcja);
- choroby pasożytnicze:
- toksoplazmoza – najczęściej limfadenopatia szyjna, zazwyczaj bezbolesna, bez gorączki lub z niską gorączką;
- choroby nowotworowe:
- chłoniaki (Hodgkin, nieziarnicze) – limfadenopatia jest zwykle niebolesna, postępująca, z obecnością objawów ogólnych (gorączka, poty nocne, utrata masy ciała);
- białaczki – mogą powodować uogólnioną limfadenopatię;
- przerzuty nowotworowe – zwykle twarde, niebolesne węzły;
- choroby autoimmunologiczne:
- sarkoidoza – może powodować uogólnioną limfadenopatię.
Kluczową pułapką diagnostyczną jest niepodejrzewanie CSD u pacjentów z limfadenopatią o niejasnej etiologii, zwłaszcza gdy wywiad dotyczący kontaktu ze zwierzętami jest niedokładnie zebrany. Przegapienie CSD może prowadzić do niepotrzebnych, inwazyjnych procedur diagnostycznych (np. wielokrotne biopsje węzłów chłonnych) lub niewłaściwej antybiotykoterapii.
Leczenie choroby kociego pazura
U immunokompetentnych pacjentów z łagodnym przebiegiem CSD choroba jest zazwyczaj samoograniczająca i nie wymaga leczenia antybiotykami. Terapia wspierająca, taka jak leki przeciwbólowe i przeciwgorączkowe (np. paracetamol, ibuprofen), jest wystarczająca. W przypadku dużych, bolesnych lub ropiejących węzłów chłonnych, można rozważyć aspirację igłową treści ropnej w celu zmniejszenia dolegliwości i przyspieszenia gojenia; nacięcie i drenaż są rzadko konieczne i mogą zwiększać ryzyko powstania przetok.
W przypadkach cięższych, z uogólnionymi objawami, intensywną limfadenopatią, utrzymującą się gorączką, lub gdy istnieje wysokie ryzyko powikłań, zaleca się antybiotykoterapię. Wybór antybiotyku zależy od postaci klinicznej i stanu pacjenta. Najczęściej stosuje się azytromycynę lub doksycyklinę.
Źródła
- Gajewski P. (2024) Interna Szczeklika 2024/2025 – mały podręcznik. Medycyna Praktyczna
- Koutantou, M., Kambas, K., Makka, S., Fournier, P. E., Raoult, D., & Angelakis, E. (2023). Limitations of Serological Diagnosis of Typical Cat Scratch Disease and Recommendations for the Diagnostic Procedure. The Canadian journal of infectious diseases & medical microbiology = Journal canadien des maladies infectieuses et de la microbiologie medicale, 2023, 4222511. https://doi.org/10.1155/2023/4222511