Wyszukaj w poradnikach
Tężyczka
Krótka teoria
Tężyczka to zespół objawów wynikający z nadpobudliwości nerwowo-mięśniowej. Do jej bezpośrednich przyczyn należą hipokalcemia, hipomagnezemia i zasadowica. W zależności od przyczyny wyróżnia się tężyczkę jawną i utajoną.

Nietypowymi objawami tężyczki jawnej są tak zwane równoważniki tężyczki, do których należą:
- skurcz powiek, światłowstręt, podwójne widzenie,
- skurcze mięśni krtani,
- skurcz oskrzeli (napad astmy),
- skurcz tętnic:
- wieńcowych (dławica piersiowa),
- brzusznych (ból brzucha),
- obwodowych (rzekomy objaw Raynauda),
- mózgowych (napad migreny, chwilowa utrata przytomności).
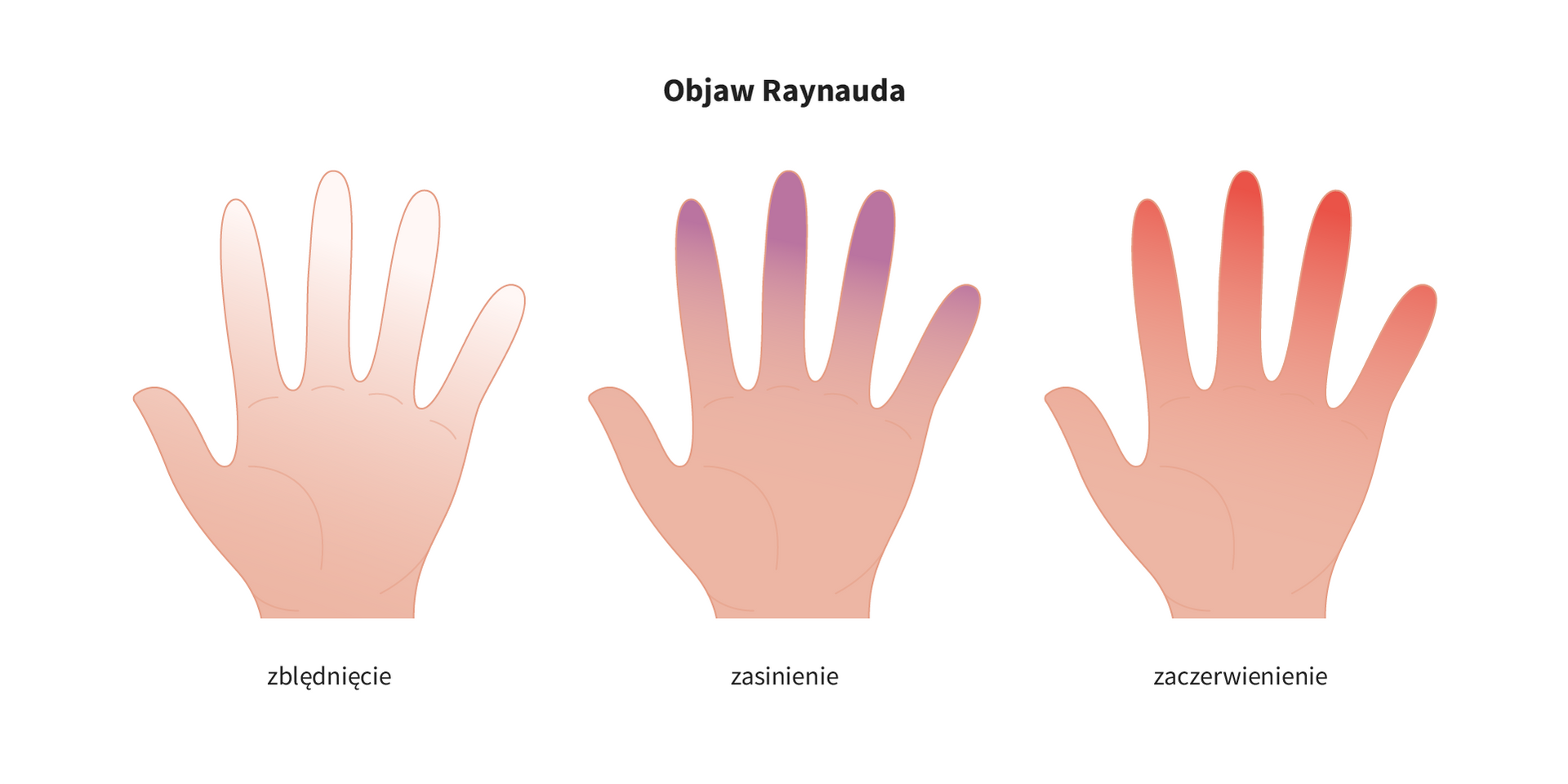
Tężyczka utajona – nieswoiste objawy, które mogą występować przy prawidłowym stężeniu wapnia, spowodowane obniżeniem stężenia magnezu i potasu. W wyniku zaburzeń elektrolitowych możliwe jest wystąpienie ataku tężyczki na skutek działania bodźca, np. hiperwentylacji.
Wywiad
Tężyczka jawna
- Czy pacjent prezentuje objawy tężyczki? – Bezdechy, wymioty, utrudnione karmienie i hipotonia to równoważniki tężyczki występujące u noworodków i niemowląt.
- Jak pacjent się odżywia? – Restrykcyjna dieta (np. źle zbilansowana dieta wegańska) może indukować niedostateczną podaż wapnia.
- Czy pacjent przyjmuje jakieś leki na stałe? – Szczególną uwagę powinny zwrócić leki przeciwpadaczkowe (napad padaczkowy przypomina napad drgawek), zwiększające ryzyko zaburzeń elektrolitowych (diuretyki, aminoglikozydy), inhibitory pompy protonowej (mogą powodować hipomagnezemię), bisfosfoniany czy denosumab (wywołujące hipokalcemię).
- Czy pacjent choruje na coś przewlekle? – Tężyczkę powoduje przede wszystkim niedoczynność przytarczyc, ale także niewydolność nerek, cukrzyca oraz zespoły genetyczne, takie jak zespół Gitelmana i zespół Barttera.
- Czy pacjent przechodził leczenie nowotworowe? – Hipokalcemię może powodować zespół lizy guza; uwagę należy zwrócić także na radioterapię okolicy szyi.
- Czy pacjent miał zabiegi okolic szyi? – Usunięcie przytarczyc, będące częstym powikłaniem zabiegów na tarczycy, skutkuje tzw. “zespołem głodnych kości”.
- Czy pacjent nadużywa alkoholu? – Alkoholizm przebiegający z wyniszczeniem organizmu może powodować tężyczkę.
Tężyczka utajona
- Jakie objawy zgłasza pacjent? – Dopytać o objawy niespecyficzne jak: ogólne osłabienie, przewlekłe zmęczenie, duszność spoczynkowa, napadowa hiperwentylacja, zasłabnięcia, zaburzenia pamięci, wzmożone napięcie nerwowe, bóle brzucha, wzdęcia, drętwienia i mrowienia głównie palców rąk, kurcze mięśni kończyn (przede wszystkim łydek i stóp), bóle i zawroty głowy, nadmierna potliwość,, kłucie w okolicy przedsercowej, uczucie obecności ciała obcego w gardle, drżenie rąk i ciała, drętwienie twarzy i języka.
- Jak często występują objawy, jakie jest ich nasilenie, okoliczności? – Występowanie objawów podczas stresujących sytuacji może wskazywać, że przyczyną wystąpienia objawów tężyczki jest hiperwentylacja.
- Jaki jest wiek i płeć pacjenta? – Tężyczka utajona to choroba najczęściej występująca u młodych, aktywnych zawodowo osób (z przewagą kobiet).
- Czy pacjent przyjmuje jakieś leki na stałe? – Należy zwrócić uwagę na inhibitory pompy protonowej, denosumab, diuretyki czy aminoglikozydy (mogą powodować hipomagnezemię).
- Czy pacjent zachowuje się w sposób sugerujące zaburzenia psychiczne, na przykład stany lękowe? – Osoby neurotyczne lub cierpiące na zaburzenia psychiczne są bardziej predysponowane do wystąpienia tężyczki.
Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, na jakie układy należy zwrócić szczególną uwagę.
- Ocena stanu ogólnego: pacjent w złym stanie ogólnym, z kurczami, parestezjami, drżeniem mięśni oprócz tężyczki powinien budzić podejrzenie odwodnienia, chorób neurologicznych, zaburzeń czynności tarczycy i przytarczyc.
- Ocena układu sercowo-naczyniowego:
- ocena tętna, ocenamiarowości;
- pomiar ciśnienia tętniczego;
- 12-odprowadzeniowe EKG – na hipokalcemię może wskazywać wydłużenie QT (w wyniku wydłużenia odcinka ST).
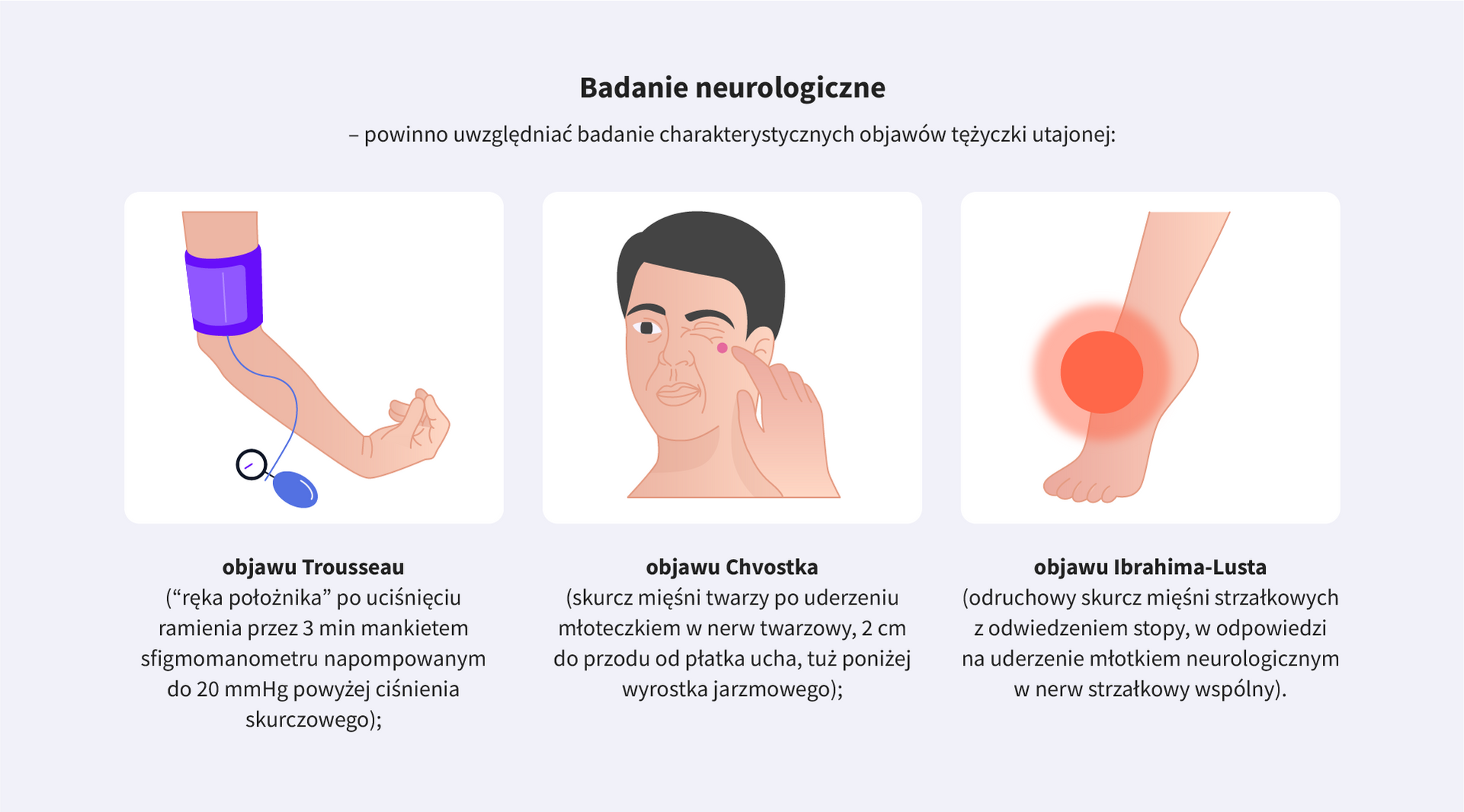
Badanie neurologiczne jak na grafice poniżej.
UWAGA! CZERWONA FLAGA!
Napad tężyczki jest stanem wymagającym podjęcia szybkich działań, zależnych od jego przebiegu:
- u pacjenta występuje atak z klasycznymi objawami (opisanymi w “krótkiej teorii”) – należy podać dożylnie 20 ml chlorku wapnia (czas infuzji 10–20 min), a w razie nawrotu objawów powtórzyć iniekcję;
- pacjent dodatkowo wykazuje silny lęk, pobudzenie psychiczne i hiperwentylację – należy uspokoić chorego, polecić mu spokojnie (nie głęboko) oddychać do papierowej torebki, w razie potrzeby podać lek z grupy krótko działających benzodiazepin (alprazolam, lorazepam, oksazepam);
- podczas ataku oprócz wyżej wymienionych objawów chory jest niewydolny oddechowo, ma nasilone skurcze mięśni, drgawki czy traci przytomność – należy ułożyć pacjenta w pozycji bezpiecznej, udrożnić mu drogi oddechowe, wezwać ZRM i monitorować parametry życiowe.
Postępowanie diagnostyczne
Wstępne rozpoznanie opiera się na wywiadzie, stwierdzeniu typowych objawów klinicznych, wynikach badań laboratoryjnych oraz badaniu EKG.
Badania laboratoryjne:
- wapń całkowity – stężenie w surowicy poniżej 2,25 mmol/l pozwala stwierdzić hipokalcemię, a objawy najczęściej manifestują się w zakresie 1,8-1,9 mmol/l;
- wapń zjonizowany – przydatne u pacjentów z hipoalbuminemią, np. w zespole nerczycowym czy niedożywieniu;
- magnez – badanie niedostępne w koszyku świadczeń POZ; warto zlecić odpłatnie, szczególnie przy podejrzeniu tężyczki utajonej.
Badanie pomocnicze:
- badanie EKG – szczególną uwagę należy zwrócić na:
- wydłużenie odstępu QT,
- wydłużenie odcinka ST,
- wysokie szpiczaste załamki T,
- zaburzenia rytmu serca.
W celu potwierdzenia rozpoznania, konieczne jest skierowanie pacjenta do poradni specjalistycznej:
- neurologicznej – szczególnie chorych z podejrzeniem tężyczki normokalcemicznej; badanie EMG (próba tężyczkowa) jest złotym standardem diagnostycznym, a szczegółowa diagnostyka neurologiczna pozwala na różnicowanie z chorobami układu nerwowego o podobnych objawach do tężyczki (m.in. padaczka, parkinsonizm);
- endokrynologicznej – dokładna diagnostyka zaburzeń hormonalnych pozwala na określenie źródła hipokalcemii i umożliwia włączenie leczenia przyczynowego.
Zalecenia
Tężyczka jawna
- Jeżeli u pacjenta wystąpił atak tężyczki i zostało zastosowane leczenie farmakologiczne, należy poinstruować go o potrzebie kontrolnego oznaczenia stężenia wapnia.
- Pacjent, u którego wywiad i wstępne badania nie pozwalają na jednoznaczne stwierdzenie przyczyny hipokalcemii, powinien być skierowany do poradni endokrynologicznej, aby zaplanować ewentualne leczenie przyczynowe.
Tężyczka utajona
- Pacjent, u którego wywiad i wstępne badania nie pozwalają na jednoznaczne stwierdzenie tężyczki utajonej, powinien zostać skierowany do poradni neurologicznej.
- Przy stwierdzeniu hipomagnezemii jako przyczyny tężyczki leczenie polega na co najmniej kilkutygodniowej suplementacji magnezu (300-400 mg/d), jeżeli współistnieje niedobór witaminy D wskazana jest terapia substytucyjna.
- W przypadku, gdy niedobór magnezu współistnieje z zasadowicą metaboliczną wynikającą z hiperwentylacji, u osób z objawami lęku napadowego lub mało odpornych na sytuacje stresowe – należy rozważyć psychoterapię, techniki relaksacyjne lub farmakoterapię inhibitorami zwrotnego wychwytu serotoniny.
Hipokalcemia przewlekła
Jeżeli przyczyna nie może być usunięta, to celem terapii jest utrzymanie stężenia wapnia powyżej dolnej granicy normy. Zaleca się przyjmowanie wapnia 1000–3000 mg/d (węglan wapnia, octan wapnia) oraz witaminy D (kalcytriol, alfakalcydol) w dawce jak poniżej:
- noworodki urodzone o czasie i niemowlęta:
- 0-6 miesięcy: 400 IU/d cholekalcyferolu od pierwszych dni życia niezależnie od sposobu karmienia,
- 6-12 miesięcy: 400-600 IU/d cholekalcyferolu zależnie od dobowej ilości witaminy D przyjętej z pokarmem,
- dzieci (1-10 lat):
- 600–1000 IU/d cholekalcyferolu przez cały rok, w zależności od masy ciała i spożycia witaminy D w diecie,
- młodzież (11-18 lat):
- 1000-2000 IU/d cholekalcyferolu przez cały rok, w zależności od masy ciała i spożycia witaminy D w diecie,
- dorośli (19-65 lat):
- 1000-2000 IU/d cholekalcyferolu przez cały rok, w zależności od masy ciała i spożycia witaminy D w diecie,
- młodsi seniorzy (>65-75 lat):
- ze względu na zmniejszoną efektywność syntezy skórnej przez cały rok zaleca się suplementację cholekalcyferolu w dawce 1000-2000 IU/d, w przeliczeniu na masę ciała i spożycie witaminy D w diecie.
- starsi seniorzy (>75-89 lat) i najstarsi seniorzy (90 lat i starsi):
- ze względu na zmniejszoną skuteczność syntezy skórnej, możliwe złe wchłanianie i zmieniony metabolizm witaminy D, przez cały okres leczenia zaleca się suplementację cholekalcyferolu w dawce 2000–4000 IU/dobę, w zależności od masy ciała i spożycia witaminy D z dietą.
- kobiety w ciąży i okresie laktacji:
- po potwierdzeniu ciąży suplementacja powinna być prowadzona pod kontrolą 25(OH)D w surowicy, tak aby utrzymać stężenie optymalne w granicach >30–50 ng/ml,
- jeżeli oznaczenie witaminy 25(OH)D nie jest możliwe, zalecane jest stosowanie witaminy D w dawce 2000 IU/d, przez cały okres ciąży i laktacji,
- okresowe kontrole kalcemii lub kalciurii (hiperkalciuria jest pierwszym objawem zbyt intensywnego leczenia).
Przykładowa wizyta
Wywiad
28-letnia pacjentka zgłosiła się do lekarza POZ z powodu omdlenia podczas pracy. Kobieta prowadzi bardzo aktywny tryb życia, pracuje w korporacji na wysokim stanowisku. Zgłasza, że jej praca wiąże się z ogromnym stresem. Przyznaje, że od około roku zauważa u siebie niepokojące objawy w postaci powtarzających się omdleń z towarzyszącym drętwieniem kończyn górnych, niepokojem, zaburzeniami widzenia i kołataniem serca. Pacjentka twierdzi, że chwilę przed omdleniem dowiedziała się o dużych zmianach w pracy. Poczuła ogarniającą ją panikę i przyśpieszone bicie serca, zaczęła szybciej oddychać. Nie pamięta momentu upadku, ocknęła się po chwili na podłodze. Neguje występowanie chorób przewlekłych, przyjmowanie leków na stałe, używek, alergie i uczulenia na leki.
Badanie przedmiotowe
Stan ogólny dobry. Pacjentka w zachowanym kontakcie słowno-logicznym. Temperatura ciała 36,6 °C. Skóra czysta, bez wykwitów, prawidłowo ucieplona. Osłuchowo nad polami płucnymi szmer pęcherzykowy prawidłowy. Opukowo bez zmian. Tony serca czyste. Brzuch miękki, niebolesny w czasie badania palpacyjnego, bez oporów patologicznych, perystaltyka słyszalna prawidłowo. Objawy otrzewnowe ujemne. Bez obrzęków obwodowych. Ciśnienie tętnicze 130/80 mmHg. W EKG – oś pośrednia, rytm zatokowy miarowy o częstości 80/min, QTc w normie, bez zmian w odcinku ST. W badaniu neurologicznym stwierdzono dodatni objaw Chvostka.
Zalecenia i leczenie
Na podstawie badania podmiotowego i przedmiotowego wstępne rozpoznanie było niejednoznaczne. Chorą skierowano do poradni neurologicznej; jako że symptomy były bardzo niespecyficzne, wystawiono też skierowania do poradni kardiologicznej i okulistycznej. Zlecono wykonanie badań laboratoryjnych:
- badanie ogólne moczu,
- morfologię z rozmazem,
- glukozę na czczo,
- CRP,
- sód, potas, wapń zjonizowany, magnez,
- stężenie 25-hydroksywitaminy D i PTH – odpłatnie.
Omówiono leczenie przeciwlękowe – pacjentka odmówiła leczenia farmakologicznego. Zalecono kontakt z psychologiem oraz oszczędny tryb życia i unikanie stresu w najbliższym czasie. W razie pogorszenia się stanu wskazana pilna konsultacja lekarska.
Wizyta kontrolna
Po kilku miesiącach pacjentka zgłosiła się do lekarza z wynikami badań i konsultacji specjalistycznych. W badaniach laboratoryjnych, oprócz obniżonego stężenia magnezu i witaminy D, bez znaczących odchyleń. W celu wykluczenia kardiologicznych przyczyn omdleń wykonano badanie echokardiograficzne oraz przeprowadzono monitorowanie czynności serca za pomocą Holtera EKG – nie odnotowano istotnych nieprawidłowości. W konsultacji okulistycznej opisano brak zmian w obszarze dna oka. Podczas badania neurologicznego stwierdzono dodatni objaw Chvostka, przeprowadzono też próbę tężyczkową, która okazała się pozytywna. Rozpoznano tężyczkę utajoną. Neurolog zaordynował stosowanie preparatów magnezu oraz witaminy D, a po zastosowanym leczeniu dolegliwości ustąpiły. Zalecono kontynuację leczenia i wizytę kontrolną za 3 miesiące.
Kody ICD-10
Zaburzenia wydzielania wewnętrznego, stanu odżywienia i przemiany metabolicznej
Objawy, cechy chorobowe oraz nieprawidłowe wyniki badań klinicznych i laboratoryjnych niesklasyfikowane gdzie indziej
Referencje
- Kokot A., Franek E. Zaburzenia gospodarki wodno-elektrolitowej i kwasowo-zasadowej (2013)
- Szczeklik, A. (2023). Interna Szczeklika: mały podręcznik 2023/24.
- Jóźków P. Diagnostyka różnicowa i leczenie tężyczki. Medycyna po Dyplomie. https://podyplomie.pl/mpd/categories/2682 [ostatni dostęp: 10.02.2024].
- Popławska K., Katarzyna R., Tężyczka jako przyczyna utraty przytomności DOI: 10.15557/PiMR.2018.0022
- Jopek A., Steinborn B. Tężyczka u dzieci – diagnostyka i leczenie, DOI:10.20966/chn.2019.57.449
- Williams A, Liddle D, Abraham V: Tetany: a diagnostic dilemma. J Anaesthesiol Clin Pharmacol 2011; 27: 393–394.