Wyszukaj w publikacjach
Dermatologiczne powikłania cukrzycy – spektrum jednostek chorobowych i wyzwania kliniczne
Cukrzyca stanowi jedno z największych wyzwań zdrowotnych współczesnego świata. Szacuje się, że liczba pacjentów z tym schorzeniem systematycznie wzrasta, a skutki przewlekłej hiperglikemii obejmują nie tylko zaburzenia metaboliczne, ale również poważne powikłania naczyniowe, neurologiczne i immunologiczne. Skóra, jako narząd łatwo dostępny ocenie klinicznej, odgrywa szczególną rolę w diagnostyce i monitorowaniu przebiegu cukrzycy. Zmiany skórne mogą być zarówno pierwszym objawem nierozpoznanej jeszcze choroby, jak i manifestacją przewlekłych powikłań u pacjentów z długotrwałą cukrzycą.
Hiperglikemia i skóra – jak cukrzyca wpływa na zmiany skórne?
Patogeneza zmian dermatologicznych w cukrzycy jest wieloczynnikowa. Przewlekła hiperglikemia prowadzi do glikacji białek, zaburzeń funkcji śródbłonka, upośledzenia mikrokrążenia oraz osłabienia bariery immunologicznej. Mikroangiopatia i neuropatia autonomiczna odpowiadają za suchość skóry, jej zwiększoną podatność na urazy oraz opóźnione gojenie się ran. Neuropatia czuciowa dodatkowo predysponuje do powstawania trudno gojących się owrzodzeń, zwłaszcza w obrębie stóp. Upośledzona odporność sprzyja natomiast rozwojowi zakażeń bakteryjnych, grzybiczych i wirusowych, które często mają cięższy i bardziej przewlekły przebieg u pacjentów z cukrzycą.
Rodzaje zmian skórnych u diabetyków – przewodnik
Spektrum zmian skórnych związanych z cukrzycą jest bardzo szerokie. Dla celów dydaktycznych można podzielić je na kilka głównych kategorii:
- zmiany bezpośrednio związane z cukrzycą,
- infekcje skórne,
- zmiany wtórne do powikłań naczyniowych i neuropatycznych,
- reakcje polekowe oraz dermatozy częściej obserwowane u pacjentów z zespołem metabolicznym.
Zmiany skórne w cukrzycy – niespecyficzne markery choroby
Do tej grupy należą dermatozy, które występują niemal wyłącznie u pacjentów diabetologicznych i mogą być traktowane jako specyficzne markery tej choroby.
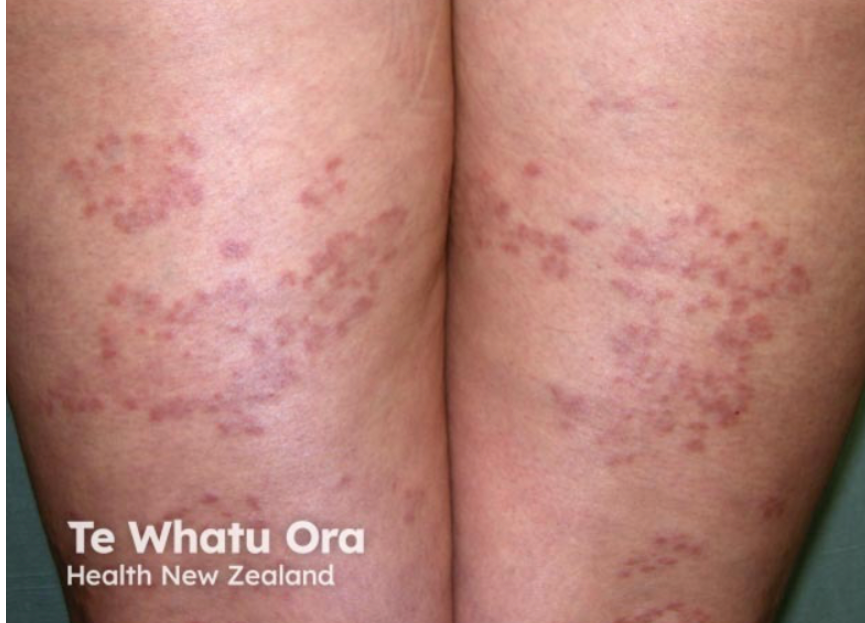
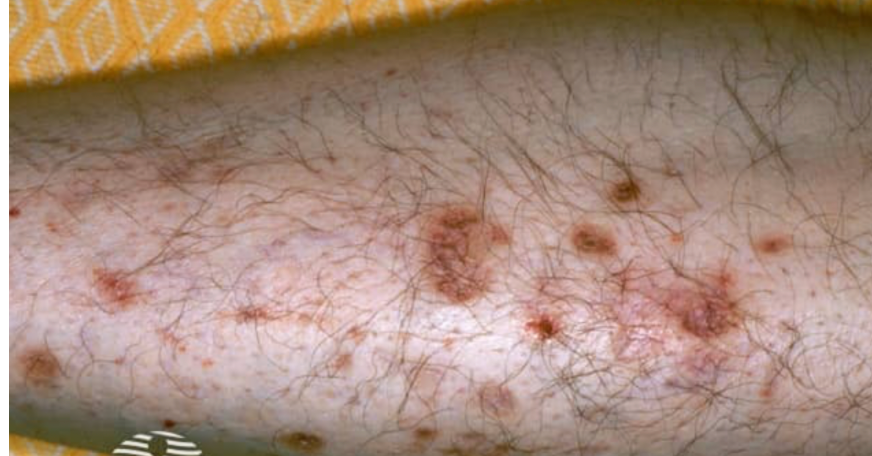
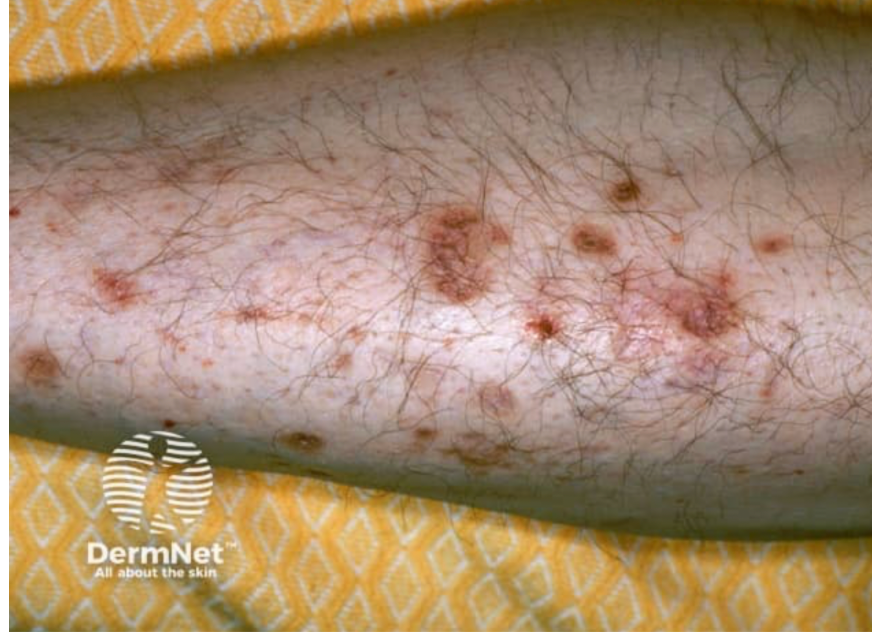
Dermatopatia cukrzycowa
Dermatopatia cukrzycowa objawia się jako drobne, brunatne plamy i grudki na przedniej powierzchni podudzi, które są wynikiem mikroangiopatii.
Nekrobioza lipidowa
Nekrobioza lipidowa to z kolei charakterystyczne zmiany atroficzne, często z centralnym owrzodzeniem, lokalizujące się na podudziach.
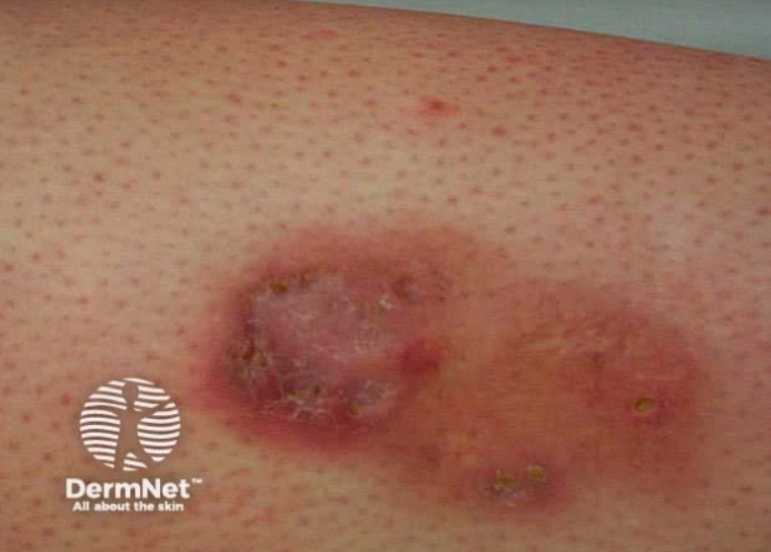
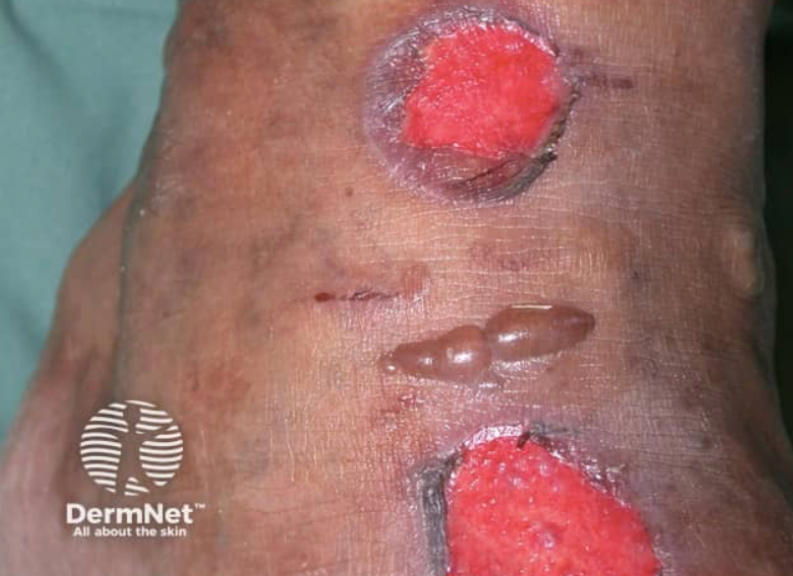
Zmiany pęcherzowe
Bullosis diabeticorum to rzadkie, ale bardzo charakterystyczne pęcherze, które powstają spontanicznie, bez objawów zapalenia.
Ziarniniak obrączkowaty
Uogólniona postać granuloma annulare również częściej występuje u diabetyków.
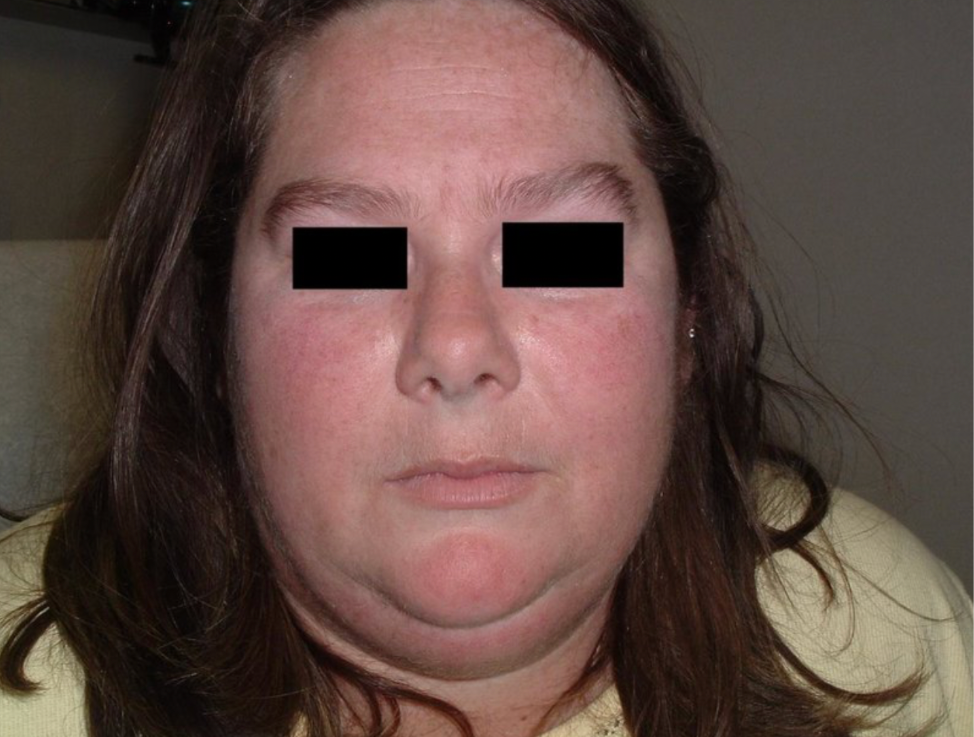
Rumień twarzy
Rubeosis faciei, czyli rumień twarzy, jest manifestacją przewlekłych zaburzeń mikrokrążenia.
Cukrzyca a zakażenia skóry – ryzyko i przebieg
Pacjenci z cukrzycą są szczególnie podatni na zakażenia skóry. Infekcje bakteryjne obejmują nawracające czyraki, ropowice i róże, zwykle o cięższym przebiegu niż u osób zdrowych. Infekcje grzybicze, w tym kandydoza i dermatofitozy, są częste i przewlekłe, obejmując fałdy skórne, błony śluzowe i paznokcie. U pacjentów z cukrzycą częściej obserwuje się również półpasiec, przebiegający z większym nasileniem bólu i częstszymi powikłaniami.
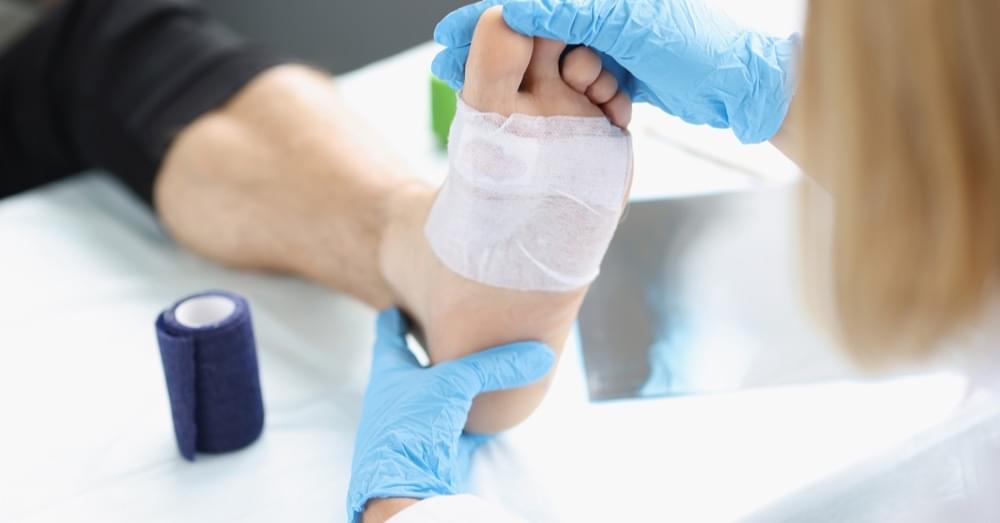
Stopa cukrzycowa – powikłania naczyniowe i neuropatyczne
W tej grupie kluczowym problemem klinicznym jest stopa cukrzycowa – zespół obejmujący owrzodzenia, martwicę i wtórne infekcje, które często prowadzą do amputacji. Neuropatia autonomiczna prowadzi do zaburzeń potliwości, suchości skóry i jej pękania. Zaburzenia mikrokrążenia upośledzają proces gojenia ran, co dodatkowo zwiększa ryzyko powikłań infekcyjnych.
Działania niepożądane leków na cukrzycę – jak rozpoznać reakcje skórne?
Szczególnie istotne są zmiany w miejscu iniekcji insuliny, takie jak lipohipertrofia czy lipoatrofia. Nieprawidłowa technika podawania insuliny lub brak rotacji miejsc iniekcji zwiększają ryzyko ich wystąpienia. Ponadto niektóre doustne leki przeciwcukrzycowe mogą powodować reakcje nadwrażliwości, wysypki czy pokrzywki.
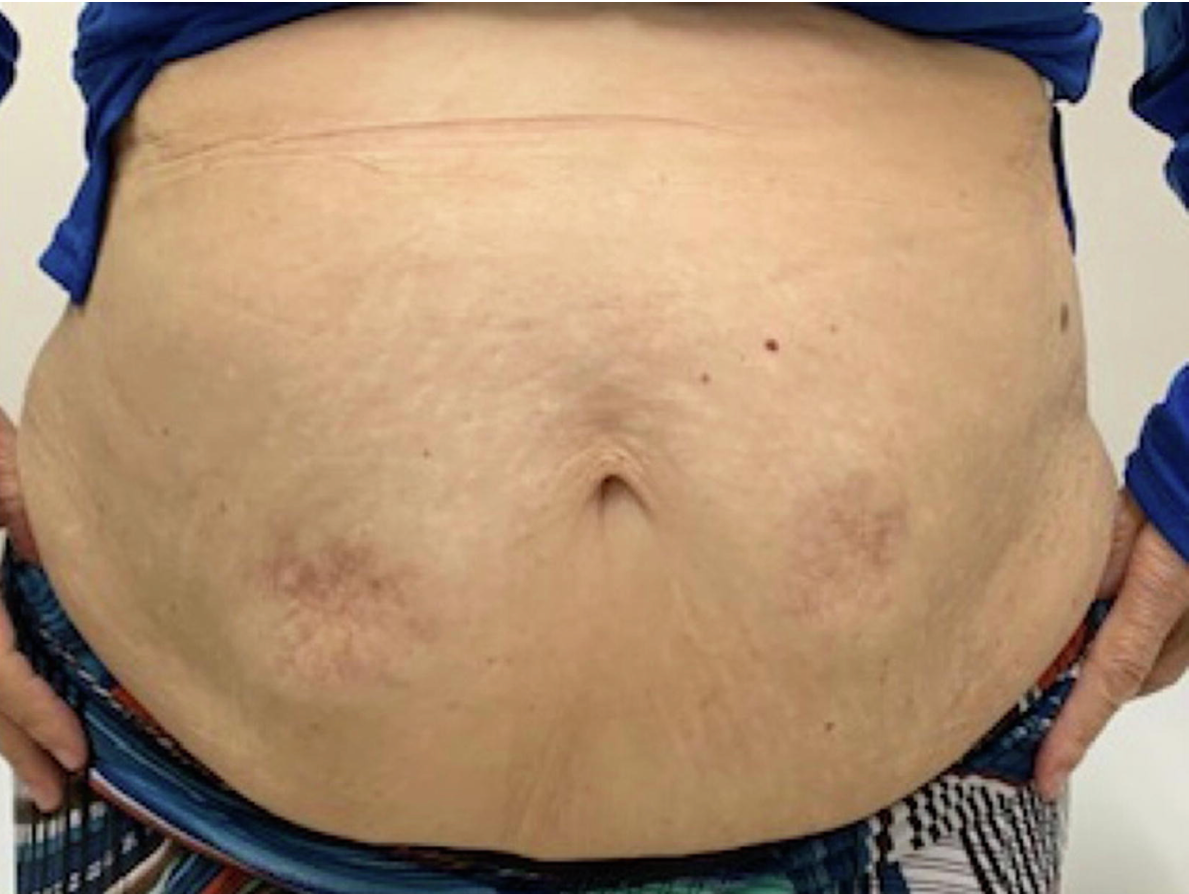
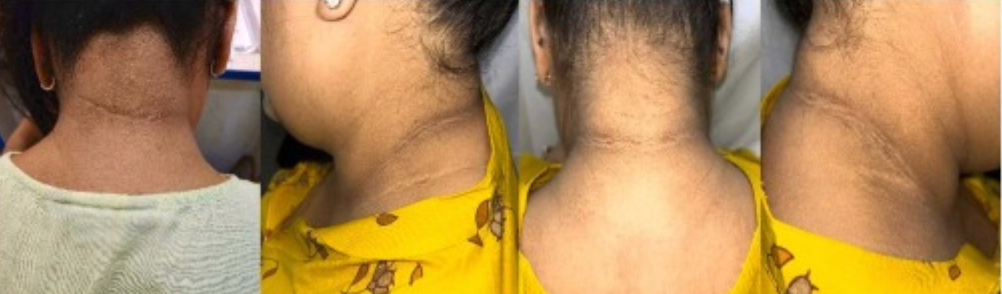
Rogowacenie ciemne i hiperkeratozy – związek z insulinoopornością
Częstym objawem insulinooporności i zespołu metabolicznego jest acanthosis nigricans, czyli przebarwienia i pogrubienia skóry w okolicach karku, pach i pachwin. U pacjentów tych obserwuje się także skłonność do rozwoju zmian hiperkeratotycznych na dłoniach i stopach.
Klasyfikacja zmian skórnych w cukrzycy
| Kategoria | Jednostka chorobowa | Charakterystyka kliniczna |
|---|---|---|
Zmiany bezpośrednio związane z cukrzycą | dermatopatia cukrzycowa | brunatne, okrągłe plamy na podudziach, bez objawów zapalnych |
nekrobioza lipidowa | żółtobrunatne, atroficzne blaszki na goleniach, często z owrzodzeniem | |
bullous diabeticorum | spontaniczne, bezbolesne pęcherze, głównie na kończynach | |
granuloma annulare | rumieniowe grudki i obrączkowate zmiany, częstsza postać uogólniona | |
rubeosis faciei | uogólniony rumień twarzy związany z mikroangiopatią | |
Infekcje skórne | bakterie: czyraki, róża, ropowice | cięższy przebieg, częstsze nawroty |
grzyby: kandydoza, dermatofitozy | nawracające, przewlekłe infekcje śluzówek i skóry | |
wirusy: półpasiec | częstszy i o cięższym przebiegu | |
Powikłania naczyniowe i neuropatyczne | stopa cukrzycowa | owrzodzenia, martwica, infekcje wtórne |
suchość skóry i pęknięcia | skutek neuropatii autonomicznej | |
zaburzenia gojenia ran | wydłużony proces regeneracji | |
Reakcje polekowe | lipohipertrofia/lipoatrofia poinsulinowa | zmiany w miejscu iniekcji insuliny |
reakcje alergiczne na leki | wysypki, pokrzywka, reakcje nadwrażliwości | |
Zmiany związane z insulinoopornością | acanthosis nigricans | przebarwienia i pogrubienia skóry w fałdach |
rogowacenie ciemne, hiperkeratozy | zmiany hiperkeratotyczne na stopach i dłoniach |
Leczenie zmian skórnych w cukrzycy – kompleksowe podejście
Leczenie zmian skórnych u pacjentów z cukrzycą powinno być kompleksowe i obejmować zarówno poprawę kontroli metabolicznej, jak i leczenie dermatologiczne. W wielu przypadkach samo wyrównanie glikemii prowadzi do poprawy obrazu klinicznego skóry. Prawidłowa kontrola metaboliczna sprzyja korzystnemu przebiegowi wielu dermatoz cukrzycowych, warto jednak pamiętać, że nie wszystkie jednostki chorobowe wykazują na nią przewidywalną odpowiedź – przykładowo nekrobioza lipidowa może utrzymywać się pomimo uzyskania dobrego wyrównania glikemii. Niezwykle istotna jest także profilaktyka – właściwa higiena, unikanie urazów i odpowiednia pielęgnacja skóry.
Postępowanie i leczenie zmian skórnych w cukrzycy
| Typ zmian | Postępowanie ogólne | Postępowanie dermatologiczne |
|---|---|---|
Dermopatia, nekrobioza lipidowa | wyrównanie gospodarki węglowodanowej | miejscowo kortykosteroidy, inhibitory kalcyneuryny, leczenie owrzodzeń |
Bullosis diabeticorum | ochrona zmian przed nadkażeniem | opatrunki jałowe, antyseptyki, rzadko antybiotyki |
Infekcje bakteryjne | kontrola glikemii, profilaktyka urazów | antybiotykoterapia ogólna i miejscowa |
Infekcje grzybicze | kontrola glikemii, profilaktyka nawrotów | leczenie miejscowe i ogólne lekami przeciwgrzybiczymi |
Infekcje wirusowe | profilaktyka szczepienna (np. VZV u dorosłych) | leczenie przeciwwirusowe (acyklowir, walacyklowir) |
Stopa cukrzycowa | kontrola metaboliczna, obuwie ortopedyczne | leczenie ran, odciążenie ran, antybiotykoterapia, czasem leczenie chirurgiczne |
Zmiany poinsulinowe | rotacja miejsc iniekcji | edukacja pacjenta, unikanie powtarzania iniekcji w te same miejsca |
Acanthosis nigricans | redukcja masy ciała, leczenie insulinooporności | retinoidy miejscowe, keratolityki, laseroterapia |
Wczesne rozpoznanie zmian skórnych w cukrzycy – dlaczego jest ważne?
Skóra stanowi istotny wskaźnik ogólnego stanu zdrowia pacjenta z cukrzycą. Zmiany dermatologiczne mogą być zarówno objawem wczesnym, jak i powikłaniem przewlekłym. Kompleksowe podejście do pacjenta diabetologicznego z uwzględnieniem zmian skórnych pozwala nie tylko na poprawę jakości życia chorego, ale także na zmniejszenie ryzyka ciężkich powikłań ogólnoustrojowych.
Źródła
- Anderson, S., & Chen, S. (2025). Dermatological manifestations of diabetes mellitus and its complications: A comprehensive update. Dermatologia, 6(3), 18. https://doi.org/10.3390/dermatologia6030018
- International Working Group on the Diabetic Foot (IWGDF). (2023). IWGDF guideline on offloading foot ulcers in persons with diabetes. https://iwgdfguidelines.org/guidelines/offloading/ (ostatni dostęp: 29.09.2025)
- IWGDF/IDSA. (2023). Guidelines on the diagnosis and treatment of diabetic foot infections. https://www.idsociety.org/practice-guideline/diabetic-foot-infections/ (ostatni dostęp: 29.09.2025)
- Jabbour, S., Nouri, R., Winthrop, K. L., Greenberg, S., Gustafson, D., Costa, M., … Young-Xu, Y. (2022). Epidemiology, treatment patterns, and outcomes of herpes zoster in adults with type 2 diabetes: A retrospective study of administrative claims data in the United States. Diabetes Care, 45(8), 1867–1878. https://doi.org/10.2337/dc21-2585
- Forum for Injection Technique (FIT) Canada. (2020). Optimizing injection technique in diabetes: Recommendations for best practice (4th ed.). https://www.bcpharmacy.ca/system/files/assets/content/fit_recommendations_2020.pdfbcpharmacy.ca
- Nwabudike, L. C. (2024). Diabetic dermopathy (diabetic shin spots). In Cutaneous manifestations in diabetes (pp. 59–67). Springer. https://doi.org/10.1007/978-3-031-65300-1_6
- Gamo Guerrero, M., & Conde Montero, E. (2024). Granuloma annulare. In Cutaneous manifestations in diabetes (pp. 127–133). Springer.
- Osto, M., Smidi, S., & Alnabolsi, A. (2022). Is generalized granuloma annulare truly associated with diabetes mellitus, hyperlipidemia, thyroid disorders, and malignancy? A systematic review. Journal of the American Academy of Dermatology. https://doi.org/10.1016/j.jaad.2022.06.328
- Nihal, A., Caplan, A. S., Rosenbach, M., Damsky, W., Mangold, A. R., & Shields, B. E. (2023). Treatment options for necrobiosis lipoidica: A systematic review. International Journal of Dermatology, 62(12), 1529–1537. https://doi.org/10.1111/ijd.16856
- Naumowicz, M., Modzelewski, S., Macko, A., Łuniewski, B., & Baran, A. (2024). Laser and light therapies for the treatment of necrobiosis lipoidica. International Journal of Molecular Sciences, 25(6), 3482. https://doi.org/10.3390/ijms25063482
- Damsky, W., Mangold, A. R., et al. (2023). Topical ruxolitinib in the treatment of necrobiosis lipoidica: A pilot study. Journal of the American Academy of Dermatology. https://doi.org/10.1016/j.jaad.2023.07.018
- JAMA Dermatology. (2020). Evaluation of risk of bullous pemphigoid with initiation of dipeptidyl peptidase–4 inhibitor vs second-generation sulfonylurea. JAMA Dermatology, 156(9), e2025xx.
- Ahmed, M., Khan, S., & Iftikhar, N. (2020). Bullous lesions in diabetes mellitus: Bullous diabeticorum (diabetic bulla). BMJ Case Reports, 13(8), e238617. https://doi.org/10.1136/bcr-2020-238617
- JAAD Case Reports Editorial Board. (2023). Pediatric patient with linearly distributed bullae—Quiz: Bullosis diabeticorum. JAAD Case Reports, 39, 76–78. https://doi.org/10.1016/j.jdcr.2023.03.017
- Lives (MDPI) Editorial. (2025). Onychomycosis in diabetics: A common infection with potentially serious complications. Lives, 15(8), 1285. https://doi.org/10.3390/lives15081285
- Frontiers in Medicine Editorial. (2025). Skin manifestations in diabetes—What is new? Frontiers in Medicine. https://doi.org/10.3389/fmed.2025.1640144
- Centers for Disease Control and Prevention (CDC). (2024). Shingles (herpes zoster) vaccination recommendations. https://www.cdc.gov/vaccines/vpd/shingles/ (ostatni dostęp: 29.09.2025)
- DermNet. (2023c, July 5). Skin problems associated with diabetes mellitus. DermNet®. https://dermnetnz.org/topics/skin-problems-associated-with-diabetes-mellitus [ostatni dostęp: 29.09.2025 r.]